后极部肉芽肿
频率:占整体的25%~46%。
表现:黄斑部形成白色至灰色的隆起性肉芽肿,大小可达视盘直径的0.5~4倍,常伴有增殖膜形成。
病程:急性期表现为伴有玻璃体炎的边界不清的白色病变,炎症消退后变为边界清晰的白色隆起。
视力预后:视力中位数约为20/50。

眼弓蛔虫病(Ocular Toxocariasis; OT)是由犬弓蛔虫(Toxocara canis)或猫弓蛔虫(Toxocara cati)幼虫经血行进入眼内引起的人畜共患感染性疾病。也称为眼幼虫移行症(ocular larva migrans: OLM)。1950年Wilder首次将其作为线虫性眼内炎报道3)。
弓蛔虫病主要有两种类型。一种是内脏幼虫移行症(VLM),这是一种伴有发热、肝肿大和嗜酸性粒细胞增多的全身性感染;另一种是眼弓蛔虫病(OT),病变局限于眼部。两者同时发生的情况非常罕见。VLM的平均发病年龄为15至30个月,眼弓蛔虫病则为7.5岁。
据报道,弓蛔虫病在感染性葡萄膜炎病因中约占1.1%5)。美国弓蛔虫抗体血清阳性率估计约为13.9%1)。但有症状的眼弓蛔虫病发生率较低,2009年至2010年12个月期间美国报告的新发病例仅为68例1)。诊断时的中位年龄为8.5岁,68%的患者出现了永久性视力损害1)。东南亚地区血清阳性率据报道可达34%2)。
大多数为儿童,但也有成人发病的报道。成人中,与犬猫接触史或生肉摄入史是危险因素,由于临床怀疑度低,诊断容易延迟1)。文献综述显示有17岁至68岁的病例报告1)。
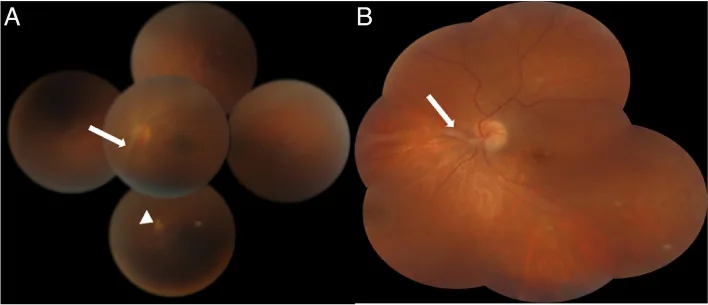
眼弓蛔虫病进展缓慢,除视力下降外,自觉症状可能不明显。
眼弓蛔虫病约90%为单眼发病,可分为以下三种临床类型。
后极部肉芽肿
频率:占整体的25%~46%。
表现:黄斑部形成白色至灰色的隆起性肉芽肿,大小可达视盘直径的0.5~4倍,常伴有增殖膜形成。
病程:急性期表现为伴有玻璃体炎的边界不清的白色病变,炎症消退后变为边界清晰的白色隆起。
视力预后:视力中位数约为20/50。
周边部肉芽肿
频率:最常见的类型,占20%~40%。
所见:眼底周边部形成黄白色肿块,由此产生玻璃体索状物和视网膜皱襞向后极部延伸。可见牵引性视乳头、黄斑偏位。
并发症:常合并牵引性视网膜脱离和黄斑偏位,是最严重的病型。
视力预后:视力中位数约为20/70。
眼内炎型
玻璃体炎见于90%以上的患者,是最常见的表现。此外,可能引起视网膜血管周围炎4)、囊样黄斑水肿、视网膜前膜、白内障等并发症。8090%的视力下降低于20/40,玻璃体炎、囊样黄斑水肿和牵拉性视网膜脱离是主要原因3)。牵拉性视网膜脱离发生于周边肉芽肿型的24成,手术后超过半数患者视力提高,但常需再次手术。
眼弓蛔虫病的病因是感染犬弓蛔虫(Toxocara canis)或猫弓蛔虫(Toxocara cati)。这些蛔虫寄生在狗和猫的肠道内,并通过粪便排出虫卵。狗和狐狸存在地方性感染,生食作为保虫宿主的鸡或牛的肝脏也可导致感染。
人类的主要感染途径如下:
询问宠物接触史和生肉生食史有助于诊断。据报道,幼儿中抗体阳性检出率为20%至80%,实际感染机会较多,但大多数无症状经过。
仅仅养狗并不一定会感染。定期驱虫和卫生管理可以降低风险。1岁以上的狗中,犬弓蛔虫的携带率约为20%。但幼犬携带率较高,需要特别注意。
眼弓蛔虫病的诊断需结合临床表现、问诊和血清学检查进行综合判断。葡萄膜炎诊疗指南建议,根据特征性眼底所见联合血清抗弓蛔虫幼虫特异性抗体阳性进行诊断5)。
详细询问宠物(狗、猫)接触史、异食癖史及生肉摄入史。90%以上的患者有明确的暴露史。
| 检查方法 | 样本 | 特点 |
|---|---|---|
| 血清ELISA | 血清 | 简便但OT敏感性低 |
| Toxocara CHECK® | 血清 | 国内使用的简便试剂盒 |
| 眼内ELISA | 前房水·玻璃体 | 灵敏度高且确定 |
| Goldmann-Witmer比值 | 前房水 | 评估眼内产生的抗体 |
| PCR | 前房水 | 可直接检测DNA |
与内脏幼虫移行症不同,眼弓蛔虫病通常不出现外周血嗜酸性粒细胞增多或IgE升高。即使嗜酸性粒细胞计数正常,也不能排除本病1)。儿童可能出现多克隆IgE升高。血清抗弓蛔虫抗体(尤其是IgM升高)的确认是有用的。
需要与以下疾病进行鉴别诊断。
有可能。眼弓蛔虫病是眼部局部感染,与内脏幼虫移行症不同,通常不伴有外周血嗜酸性粒细胞增多1)。即使嗜酸性粒细胞在正常范围内,也不能排除本病。
眼弓蛔虫病的治疗以炎症的镇静、病原微生物的清除以及玻璃体视网膜并发症的处理为三大支柱。
类固醇药物是治疗的核心。对于眼内炎型或伴有严重玻璃体炎的后极部/周边部肉芽肿型,采用局部注射(Tenon囊下曲安奈德40mg)2)或口服泼尼松龙(0.5~1 mg/kg/日)。
驱虫药在眼弓蛔虫病中的有效性尚未充分确立。含有活幼虫的肉芽肿通常炎症轻微,可能治疗必要性较低。但在以下情况下考虑使用。
约25%的眼弓蛔虫症需要手术治疗。
需要手术的患者中,87%术前视力低于20/400,尽管解剖学成功,功能改善往往有限。初诊视力是最终视力最强的预测因子。后极部肉芽肿的幼儿可能合并视野缺损或黄斑皱襞,导致视力下降或弱视,需考虑弱视治疗(如遮盖疗法)的适应证。
犬和猫是终宿主,成虫寄生于肠道内并排出虫卵。虫卵在环境中经过2-4周发育为成熟卵(embryonated egg),获得感染能力。
人类经口摄入成熟卵后,在肠道内孵化出幼虫。幼虫穿透小肠壁,经血行播散至全身,可到达肝脏、肺、脑、肌肉、眼等多个脏器1)。到达眼部的幼虫侵入后眼部,引发局部炎症反应。VLM和眼弓蛔虫病在同一患者中同时发生极为罕见,根据感染部位不同呈现不同的临床表现。
对于侵入眼内的幼虫,宿主会形成嗜酸性肉芽肿并将其包裹(encapsulation)。组织学上以非坏死性巨细胞肉芽肿为特征,伴有浆细胞和嗜酸性粒细胞的混合炎症3)。
Melendez等人(2025)报告了一例5岁女童的早期眼弓蛔虫病。黄斑部视网膜上肉芽肿的组织学分析显示,纤维性结节内存在非坏死性巨细胞肉芽肿以及浆细胞和嗜酸性粒细胞的混合炎症。未检测到虫体3)。
炎症持续时,会形成玻璃体索状物,并对视网膜产生牵引力。这种牵引力导致牵引性视网膜脱离。从周边肉芽肿向视神经乳头延伸的玻璃体纤维血管索状物形成是本病的特征性表现3)4)。
此外,当视网膜裂孔形成时,也可能导致孔源性视网膜脱离3)。需要注意的是,即使在早期阶段玻璃体索条在临床上不明显,肉芽肿基底的牵引也可能导致视网膜裂孔3)。
有关于眼弓蛔虫病玻璃体内地塞米松缓释植入剂安全性和有效性的报道3)。在伴有严重玻璃体炎但黄斑未受累的病例中,该植入剂被视为一种避免全身给药、同时局部获得高浓度类固醇效果的手段。
对于合并脉络膜新生血管或黄斑水肿的眼弓蛔虫病,已有病例报告报道了抗VEGF药物(雷珠单抗、贝伐珠单抗)的玻璃体内注射4)。该方法有望控制慢性炎症相关的血管渗漏和新生血管,但不能替代抗寄生虫治疗。
Tanchuling等人(2025)报告了一例16岁男性患者,同时患有强直性脊柱炎和眼弓蛔虫病,表现为双眼全葡萄膜炎。Toxocara IgG和HLA-B27均为阳性,提示感染可能通过免疫异常促进自身免疫性疾病的发生2)。
关于寄生虫感染与自身免疫性疾病的关联,有报告指出,在伴有葡萄膜炎的强直性脊柱炎患者中,弓蛔虫抗体阳性率高达38%2),感染作为免疫异常的共同基础的作用备受关注。