โรคท็อกโซคาราในตา (ocular toxocariasis) คือม่านตาอักเสบ จากพยาธิที่เกิดจากการเคลื่อนย้ายของตัวอ่อนพยาธิตัวกลมของสุนัข (Toxocara canis) หรือแมว (Toxocara cati) เข้าสู่ภายในดวงตา
พบได้บ่อยในเด็กอายุต่ำกว่า 10 ปี ประมาณ 90% เป็นข้างเดียว คิดเป็นประมาณ 1.1% ของม่านตาอักเสบ จากการติดเชื้อทั้งหมด 5)
แบ่งเป็น 3 ชนิด ได้แก่ แกรนูโลมาขั้วหลัง (posterior pole granuloma) แกรนูโลมาส่วนปลาย (peripheral granuloma) และเยื่อบุตาอักเสบ (endophthalmitis) ซึ่งมีลักษณะทางคลินิกแตกต่างกัน
การวินิจฉัยทำได้โดยการรวมกันของลักษณะเฉพาะของจอตาและการตรวจ ELISA ในซีรัม (เช่น Toxocara CHECK®) แนวทางการรักษาม่านตาอักเสบ แนะนำให้ใช้ลักษณะเฉพาะของจอตาร่วมกับผลบวกของแอนติบอดีจำเพาะต่อแอนติเจนของตัวอ่อนท็อกโซคาราในซีรัม 5)
การรักษาหลักคือการลดการอักเสบด้วยสเตียรอยด์ ประสิทธิภาพของยาถ่ายพยาธิในตายังไม่เป็นที่ยอมรับอย่างสมบูรณ์ และหากใช้ต้องใช้ร่วมกับสเตียรอยด์
การจี้เย็น ใช้เฉพาะกับชนิดก้อนเนื้องอกบริเวณรอบนอก และการจี้ด้วยเลเซอร์ใช้เฉพาะกับชนิดก้อนเนื้องอกบริเวณขั้วหลังที่ไม่ถึงรอยบุ๋มจอตา ห้ามใช้ในถุงน้ำชนิดเยื่อบุตาอักเสบ ภายในลูกตาการวินิจฉัยและรักษาตั้งแต่เนิ่นๆ ให้ผลลัพธ์ที่ดี ในขณะที่การวินิจฉัยล่าช้าหรือภาวะแทรกซ้อนของจอตาลอกแบบดึงรั้งนำไปสู่ความบกพร่องทางการมองเห็น อย่างรุนแรง
โรคท็อกโซคาราในตา (Ocular Toxocariasis; OT) เป็นโรคติดต่อจากสัตว์สู่คนที่เกิดจากตัวอ่อนของพยาธิตัวกลมในสุนัข (Toxocara canis) หรือแมว (Toxocara cati) เข้าสู่ตาทางกระแสเลือด เรียกอีกอย่างว่า กลุ่มอาการตัวอ่อนเคลื่อนย้ายในตา (ocular larva migrans: OLM) รายงานครั้งแรกในปี ค.ศ. 1950 โดย Wilder ว่าเป็นเยื่อบุตาอักเสบ ภายในลูกตาจากพยาธิตัวกลม 3)
โรคท็อกโซคารามีสองรูปแบบหลัก: กลุ่มอาการตัวอ่อนเคลื่อนย้ายในอวัยวะภายใน (visceral larva migrans: VLM) ซึ่งเป็นการติดเชื้อทั่วร่างกายร่วมกับไข้ ตับโต และเม็ดเลือดขาวชนิดอีโอซิโนฟิลสูง และโรคท็อกโซคาราในตา (OT) ซึ่งรอยโรคจำกัดอยู่ที่ตา การเกิดทั้งสองรูปแบบพร้อมกันนั้นพบได้น้อยมาก อายุเฉลี่ยที่เริ่มป่วยของ VLM คือ 15–30 เดือน ส่วนของ OT คือ 7.5 ปี
สัดส่วนของโรคท็อกโซคาราที่เป็นสาเหตุของม่านตาอักเสบติดเชื้อ รายงานประมาณ 1.1% 5) ความชุกของซีโรบวกของแอนติบอดีต่อท็อกโซคาราในสหรัฐอเมริกาประมาณ 13.9% 1) อย่างไรก็ตาม การเกิดโรคท็อกโซคาราในตาที่มีอาการนั้นพบได้น้อย โดยมีรายงานผู้ป่วยรายใหม่เพียง 68 รายในสหรัฐอเมริกาในช่วง 12 เดือนของปี ค.ศ. 2009–2010 1) อายุมัธยฐานเมื่อวินิจฉัยคือ 8.5 ปี และ 68% มีความบกพร่องทางการมองเห็น ถาวร 1) ในเอเชียตะวันออกเฉียงใต้ มีรายงานความชุกของซีโรบวกสูงถึง 34% 2)
Q
โรคท็อกโซคาราที่ตาเกิดในผู้ใหญ่ได้หรือไม่?
A
ส่วนใหญ่เป็นเด็ก แต่มีรายงานผู้ป่วยในผู้ใหญ่เช่นกัน ในผู้ใหญ่ ประวัติการสัมผัสสุนัข/แมว หรือการรับประทานเนื้อดิบเป็นปัจจัยเสี่ยง และเนื่องจากความสงสัยทางคลินิกต่ำ การวินิจฉัยจึงมักล่าช้า1) การทบทวนวรรณกรรมมีรายงานผู้ป่วยอายุ 17 ถึง 68 ปี1) .
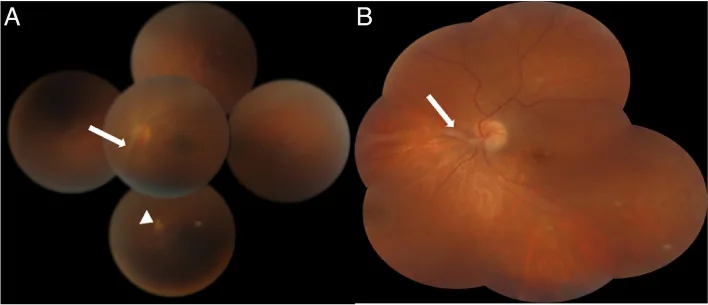
ภาพถ่ายจอตาของโรคท็อกโซคาราที่ตา เห็นเส้นใยแก้วตา-จอตาที่ยื่นจากส่วนรอบนอกไปยังหัวประสาทตา และแผลเป็นคอรอยด์-จอตาส่วนรอบนอก Maamouri R, et al. Peripheral retinal cysts in presumed ocular toxocariasis. J Ophthalmic Inflamm Infect. 2023. Figure 1. PM
CI D: PMC10397159. License: CC BY.
ในภาพต่อกันจอตามุมกว้าง สามารถเห็นเส้นใยแก้วตา-จอตาสีขาวที่ยื่นจากส่วนรอบนอกไปยังหัวประสาทตา ใน A ยังเห็นแผลเป็นคอรอยด์ -จอตาส่วนรอบนอก ซึ่งแสดงผลการอักเสบของส่วนหลังตาที่เป็นลักษณะเฉพาะของโรคท็อกโซคาราที่ตา
โรคท็อกโซคาราที่ตา (ocular toxocariasis) ดำเนินโรคช้า และอาจมีอาการน้อยนอกจากตามัว
ตามัว : อาการนำที่พบบ่อยที่สุด คือตามัวลงเรื่อยๆ ข้างเดียว ความคมชัดของสายตาอยู่ระหว่าง 20/40 ถึง 20/400 ขึ้นอยู่กับชนิดเห็นจุดลอย (floaters) : เกิดขึ้นเมื่อมีวุ้นตา อักเสบร่วมกลัวแสง (photophobia) : อาการร่วมของม่านตาอักเสบ ปวดตา เยื่อบุตาอักเสบ (endophthalmitis) อาจมีปวดและตาแดง ม่านตา ขาว (leukocoria)ม่านตา ขาวหรือตาเหล่ อาจเป็นสัญญาณแรกเริ่ม ตามัวและตาเหล่ พบได้บ่อยในเด็กที่มี granuloma ที่ขั้วหลังตา
ประมาณ 90% ของโรคท็อกโซคาราที่ตาเป็นข้างเดียว และแบ่งออกเป็น 3 รูปแบบทางคลินิกดังนี้
แกรนูโลมาขั้วลูกตาส่วนหลัง
ความถี่ : คิดเป็น 25–46% ของทั้งหมด
ลักษณะ : เกิดแกรนูโลมานูนสีขาวถึงเทาบริเวณจอประสาทตา ขนาดตั้งแต่ 0.5 ถึง 4 เท่าของเส้นผ่านศูนย์กลางจานประสาทตา มักพบร่วมกับการสร้างเยื่อเจริญ
การดำเนินโรค : ในระยะเฉียบพลัน จะปรากฏเป็นรอยโรคสีขาวขอบไม่ชัดร่วมกับวุ้นตา อักเสบ หลังการอักเสบสงบลงจะกลายเป็นก้อนนูนสีขาวขอบชัดเจน
พยากรณ์การมองเห็น : ค่ามัธยฐานของการมองเห็น ประมาณ 20/50
เม็ดเล็กบริเวณรอบนอก
ความถี่ : ชนิดที่พบบ่อยที่สุด คิดเป็น 20-40%
ลักษณะ : เกิดก้อนสีขาวเหลืองบริเวณรอบนอกของจอตา มีเส้นใยแก้วตาและรอยพับของจอตาลากไปยังขั้วหลัง พบการเบี่ยงของหัวประสาทตาและจุดรับภาพ
ภาวะแทรกซ้อน : จอตาลอกแบบดึงรั้งและการเบี่ยงของจุดรับภาพเกิดขึ้นบ่อย เป็นชนิดที่รุนแรงที่สุด
พยากรณ์การมองเห็น : ค่ามัธยฐานของการมองเห็น ประมาณ 20/70
ชนิดเยื่อบุตาอักเสบภายในลูกตา
ความถี่ : คิดเป็นประมาณ 25%
อาการแสดง : การอักเสบแบบกระจายที่เกี่ยวข้องกับส่วนหน้าดวงตาและส่วนหลังดวงตา โดยมีลักษณะขุ่นข้นของวุ้นตา (vitreous opacity) อย่างหนาแน่น
ลักษณะ : มักเกิดข้างเดียว ต้องแยกจากเยื่อบุตาอักเสบจากแบคทีเรีย
การพยากรณ์การมองเห็น : ค่ามัธยฐานของการมองเห็น อยู่ที่ 20/200 ถึง 20/400 ซึ่งแย่ที่สุด
พบภาวะวุ้นตา อักเสบในผู้ป่วยมากกว่า 90% ซึ่งเป็นอาการที่พบบ่อยที่สุด นอกจากนี้ อาจเกิดภาวะแทรกซ้อน เช่น เยื่อหุ้มหลอดเลือดจอประสาทตาอักเสบ 4) จอประสาทตา บวมน้ำแบบถุงน้ำ เยื่อเหนือจอประสาทตา และต้อกระจก การมองเห็น ลดลง 80-90% อยู่ที่ 20/40 หรือต่ำกว่า โดยสาเหตุหลักคือวุ้นตา อักเสบ จอประสาทตา บวมน้ำแบบถุงน้ำ และจอประสาทตาลอก แบบดึงรั้ง 3) จอประสาทตาลอก แบบดึงรั้งเกิดขึ้นใน 2-4 ใน 10 ของชนิดเม็ดเล็กบริเวณรอบนอก การผ่าตัดช่วยให้การมองเห็น ดีขึ้นในมากกว่าครึ่งหนึ่งของกรณี แต่มักต้องผ่าตัดซ้ำ
รูม่านตาขาว
ในทารกและเด็กเล็กที่มีรูม่านตาขาว การวินิจฉัยแยกจากเรติโนบลาสโตมามีความสำคัญที่สุด หากการตรวจอัลตราซาวนด์โหมดบีพบการกลายเป็นปูน ให้สงสัยเรติโนบลาสโตมา หากพบก้อนเนื้อที่ไม่มีการกลายเป็นปูนร่วมกับอาการอักเสบ ให้สงสัยโรคท็อกโซคาราที่ตา
สาเหตุของโรคท็อกโซคาราที่ตาคือการติดเชื้อพยาธิตัวกลมของสุนัข (Toxocara canis) หรือพยาธิตัวกลมของแมว (Toxocara cati) พยาธิเหล่านี้เป็นปรสิตในลำไส้ของสุนัขและแมว และขับไข่ออกมากับอุจจาระ สุนัขและสุนัขจิ้งจอกติดเชื้อแบบประจำถิ่น และการติดเชื้อยังเกิดจากการกินตับดิบของไก่และวัวซึ่งเป็นโฮสต์กักเก็บ
เส้นทางการติดเชื้อหลักสู่มนุษย์มีดังนี้:
การกินไข่พยาธิทางปาก : กลืนไข่พยาธิขณะเล่นในดินหรือกระบะทรายที่ปนเปื้อน การกินดิน (pica) ในเด็กเป็นปัจจัยเสี่ยงสำคัญการสัมผัสกับสัตว์เลี้ยง : ผ่านการสัมผัสใกล้ชิดกับสุนัขและแมวที่ติดเชื้อ โดยเฉพาะลูกสุนัข ในลูกสุนัขอายุ 2-6 เดือน อัตราการพบพยาธิไส้เดือนสุนัขสูงกว่า 80%การกินเนื้อดิบ : การติดเชื้ออาจเกิดจากการกินตับดิบของไก่หรือวัวซึ่งเป็นโฮสต์กักเก็บโรค
การซักประวัติการสัมผัสสัตว์เลี้ยงหรือการกินเนื้อดิบมีประโยชน์ในการวินิจฉัย ในเด็กเล็ก มีรายงานอัตราการตรวจพบแอนติบอดีบวกร้อยละ 20-80 ซึ่งบ่งชี้ว่ามีโอกาสติดเชื้อมาก แต่ส่วนใหญ่ไม่มีอาการ
อายุน้อย : พบมากในเด็กอายุต่ำกว่า 10 ปี การเล่นในกระบะทรายและสุขอนามัยที่ยังไม่สมบูรณ์มีความเกี่ยวข้องการเลี้ยงสัตว์เลี้ยง : โดยเฉพาะการเลี้ยงลูกสุนัขที่ถ่ายพยาธิไม่เพียงพอ 1) 4) .ภาวะกินสิ่งที่ไม่ใช่อาหาร (Pica) : เด็กเล็กที่มีนิสัยเอาดินเข้าปาก.รายได้และระดับการศึกษาต่ำ : มีรายงานความสัมพันธ์ระหว่างอัตราการตรวจพบแอนติบอดีในเลือดกับรายได้ครัวเรือนและระดับการศึกษาที่ต่ำ 1) .
Q
การเลี้ยงสุนัขจะทำให้ติดเชื้อแน่หรือไม่?
A
การเลี้ยงสุนัขเพียงอย่างเดียวไม่ได้ทำให้ติดเชื้อเสมอไป ความเสี่ยงสามารถลดลงได้ด้วยการถ่ายพยาธิเป็นประจำและการจัดการด้านสุขอนามัย ในสุนัขอายุมากกว่า 1 ปี อัตราการมีพยาธิไส้เดือนสุนัขจะลดลงเหลือประมาณ 20% อย่างไรก็ตาม ลูกสุนัขมีอัตราการมีพยาธิสูง จึงต้องระมัดระวังเป็นพิเศษ
การวินิจฉัยโรคท็อกโซคาราในตาทำได้โดยการรวมผลการตรวจทางคลินิก การซักประวัติ และการตรวจทางซีรัมวิทยา แนวทางการรักษาม่านตาอักเสบ แนะนำให้วินิจฉัยโดยการรวมลักษณะเฉพาะของจอประสาทตา กับผลบวกของแอนติบอดีในซีรัมต่อแอนติเจนของตัวอ่อนท็อกโซคารา 5)
ซักประวัติการสัมผัสสัตว์เลี้ยง (สุนัข/แมว) การมีภาวะผิดปกติในการกิน (pica) และประวัติการกินเนื้อดิบอย่างละเอียด ผู้ป่วยมากกว่า 90% มีประวัติการสัมผัสที่สามารถระบุได้
วิธีการตรวจ สิ่งส่งตรวจ ลักษณะเฉพาะ ELISA ในซีรัม ซีรัม ง่ายแต่ความไวต่ำใน OT Toxocara CHECK® ซีรัม ชุดทดสอบอย่างง่ายที่ใช้ในประเทศ ELISA ภายในลูกตา อารมณ์ขันในน้ำและวุ้นตา ความไวสูงและแน่ชัด อัตราส่วน Goldmann-Witmer อารมณ์ขันในน้ำ ประเมินแอนติบอดีที่ผลิตภายในลูกตา PCR อารมณ์ขันในน้ำ สามารถตรวจพบ DNA โดยตรง
วิธี ELISA : การตรวจ ELISA ต่อแอนติเจนที่ขับถ่าย-คัดหลั่งของ Toxocara (TES) เป็นการตรวจที่มีประโยชน์ที่สุด มีความไว 90% และความจำเพาะ 92% สำหรับ visceral larva migrans แต่ความไวต่ำกว่าอย่างมีนัยสำคัญใน toxocariasis ที่ตา 1) ในการศึกษาหนึ่ง (N=22) มีเพียง 50% ที่ให้ผล ELISA บวกToxocara CHECK® : ชุดตรวจอย่างง่ายที่ใช้ในประเทศELISA ของตัวอย่างภายในตา : แม้ว่า ELISA ในซีรัมจะเป็นลบ แต่ ELISA ในอารมณ์ขันในน้ำหรือวุ้นตา อาจให้ผลบวก ซึ่งมีค่าทางการวินิจฉัยสูง 1) อัตราส่วน Goldmann-Witmer : ประเมินการสร้างแอนติบอดีต่อต้าน Toxocara ภายในลูกตาจาก aqueous humorการตรวจ PCR : การตรวจหา DNA ของ Toxocara จาก aqueous humor ก็เป็นหลักฐานในการวินิจฉัยเช่นกัน
อัลตราซาวนด์โหมด B : ยืนยันความขุ่นของวุ้นตา จอประสาทตาลอก และก้อนเนื้อที่ไม่มีหินปูน สำคัญในการแยกจาก retinoblastoma3) หากพบหินปูน ให้สงสัย retinoblastoma หากก้อนเนื้อไม่มีหินปูนร่วมกับอาการอักเสบ ให้สงสัย toxocariasis ที่ตาการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน : ประเมินการรั่วของสีรอบหลอดเลือด การรั่วจากจานประสาทตา และจอประสาทตา บวมน้ำชนิดถุงน้ำ2) OCT จอประสาทตา บวมน้ำชนิดถุงน้ำและเยื่อเหนือจอประสาทตา 2)
แตกต่างจาก visceral larva migrans ในโรคท็อกโซคาร่าที่ตา มักไม่พบ eosinophilia ในเลือดส่วนปลายหรือ IgE สูงขึ้น ไม่สามารถตัดโรคนี้ได้แม้ eosinophil ปกติ 1) ในเด็กอาจพบ IgE polyclonal สูงขึ้น การตรวจหาแอนติบอดีต่อท็อกโซคาร่าในซีรัม (โดยเฉพาะ IgM สูงขึ้น) มีประโยชน์
จำเป็นต้องแยกโรคจากโรคต่อไปนี้:
เรติโนบลาสโตมา : โรคที่สำคัญที่สุดในการวินิจฉัยแยกโรค หากอัลตราซาวนด์พบหินปูน ให้สงสัยเรติโนบลาสโตมาอย่างมากโรคคอตส์ : มีลักษณะเฉพาะคือการขยายตัวของหลอดเลือดจอประสาทตา และการเปลี่ยนแปลงแบบ exudativeท็อกโซพลาสโมซิส : ทำให้เกิดจอประสาทตา อักเสบแบบเนื้อตายร่วมกับรอยแผลเป็นลักษณะเฉพาะ หากมีหลอดเลือดจอประสาทตาอักเสบ แบบเนื้อตายเฉพาะที่ ควรพิจารณาจอประสาทตา อักเสบจากเชื้อราด้วยภาวะวุ้นตา ปฐมภูมิเจริญเกินคงค้าง (PFV ) · จอประสาทตา ในทารกคลอดก่อนกำหนดจอประสาทตา อักเสบแบบมีสารคัดหลั่งในครอบครัว (FEVR )
Q
แม้ผลตรวจเลือดพบอีโอซิโนฟิลปกติ ก็ยังมีโอกาสเป็นโรคท็อกโซคาราที่ตาได้หรือไม่?
A
ได้ โรคท็อกโซคาราที่ตาเป็นการติดเชื้อเฉพาะที่ในตา ต่างจากโรคพยาธิตัวอ่อนเคลื่อนที่ในอวัยวะภายใน ซึ่งมักไม่พบภาวะอีโอซิโนฟิลในเลือดสูง1) ไม่ควรตัดโรคนี้ทิ้งแม้อีโอซิโนฟิลจะอยู่ในช่วงปกติ
การรักษาโรคท็อกโซคาราที่ตายึดหลักสามประการ ได้แก่ ระงับการอักเสบ กำจัดเชื้อก่อโรค และจัดการภาวะแทรกซ้อนของวุ้นตา และจอประสาทตา
ยาสเตียรอยด์ เป็นหลักในการรักษา ในชนิดเยื่อบุตาอักเสบ ภายในลูกตาหรือชนิดแกรนูโลมาบริเวณขั้วหลัง/รอบนอกที่มีภาวะวุ้นตา อักเสบรุนแรง ให้ฉีดยาเฉพาะที่ (triamcinolone acetonide ใต้ Tenon capsule 40 มก.) 2) หรือ prednisolone รับประทาน (0.5–1 มก./กก./วัน)
การฉีดเฉพาะที่และการให้ยาทั่วร่างกาย : ทำในกรณีที่มีการอักเสบรุนแรงยาหยอดตาสเตียรอยด์ : ใช้เพื่อป้องกันการเกิดเยื่อดึงรั้งและจอประสาทตาลอก ยาขยายม่านตา : ในกรณีที่มีการอักเสบของส่วนหน้าของลูกตา ให้ใช้ยาหยอดตาที่ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาตร่วมด้วยเพื่อป้องกันการยึดติดของม่านตา ด้านหลัง
ประสิทธิภาพของยาถ่ายพยาธิในโรคท็อกโซคาราที่ตา (ocular toxocariasis) ยังไม่ได้รับการยืนยันอย่างเพียงพอ แกรนูโลมาที่มีตัวอ่อนมีชีวิตอยู่มักมีการอักเสบเล็กน้อย และความจำเป็นในการรักษาอาจต่ำ อย่างไรก็ตาม พิจารณาใช้ในกรณีต่อไปนี้
Albendazole : สูตรมาตรฐานคือ 400 มก. วันละสองครั้ง เป็นเวลา 14 วัน1) ยานี้สามารถผ่านเลือดสมองได้ดี และใช้เมื่อจำเป็นต้องแยกโรคท็อกโซคาราที่สมอง (neurological toxocariasis)3) ในเด็ก ให้ขนาด 15 มก./กก./วัน3) 4) Diethylcarbamazine citrate (Spatonin®) : บางครั้งให้รับประทานเป็นยาถ่ายพยาธิ ใช้ร่วมกับสเตียรอยด์ เพื่อลดการอักเสบที่เกิดจากพยาธิ ประสิทธิภาพแตกต่างกันไปตามเอกสารอ้างอิงในกรณีที่พบได้ยากที่โรคท็อกโซคาราที่ตาเกิดขึ้นพร้อมกับ VLM จำเป็นต้องให้ albendazole ทางระบบร่วมกับสเตียรอยด์
การตายของตัวอ่อนจากยาถ่ายพยาธิอาจกระตุ้นให้เกิดปฏิกิริยาการอักเสบรุนแรง 3) ในระหว่างการใช้ จำเป็นต้องใช้สเตียรอยด์ ร่วมด้วยและติดตามการอักเสบ การจี้ด้วยเลเซอร์สำหรับถุงน้ำทอกโซคาราก็ถือว่าไม่เหมาะสมด้วยเหตุผลเดียวกัน
ประมาณ 25% ของผู้ป่วยโรคทอกโซคาราที่ตา จำเป็นต้องได้รับการผ่าตัด
การตัดแก้วตา (PPV ) : เป็นการผ่าตัดที่พบบ่อยที่สุดสำหรับความขุ่นของแก้วตาที่คงอยู่ จอประสาทตาลอก แบบดึงรั้ง และเยื่อเหนือจอประสาทตา 3) 4) ระหว่างการผ่าตัด เนื่องจากเยื่อยึดติดแน่นมาก สิ่งสำคัญคือต้องตัดออก (circumcise) แทนการลอกหรือปอกเปลือก อัตราความสำเร็จทางกายวิภาคของการตัดแก้วตาสมัยใหม่อยู่ที่ 83-100%การจี้เย็น จอประสาทตาลอก แบบดึงรั้ง สิ่งสำคัญคือต้องให้ความเย็นเพียงพอทั่วทั้งก้อน โดยทำเพื่อสร้างแผลเป็นจากการจี้การจี้ด้วยเลเซอร์ : อาจทำในชนิดก้อนที่ขั้วหลังซึ่งไม่ลามถึงรอยบุ๋มจอตา อย่างไรก็ตาม มีความเสี่ยงต่อปฏิกิริยาการอักเสบรุนแรงจากการตายของตัวอ่อน ห้ามใช้ในถุงน้ำชนิดเยื่อบุตาอักเสบ
87% ของผู้ป่วยที่ต้องผ่าตัดมีสายตาน้อยกว่า 20/400 ก่อนผ่าตัด และการทำงานที่ดีขึ้นมักมีจำกัดแม้จะประสบความสำเร็จทางกายวิภาค สายตาครั้งแรกที่ตรวจเป็นตัวทำนายที่แข็งแกร่งที่สุดของสายตาสุดท้าย ในเด็กที่มีแกรนูโลมาที่ขั้วหลัง อาจมีข้อบกพร่องของลานสายตาหรือรอยพับจอประสาทตา ซึ่งอาจทำให้สายตาเลือนรางหรือตามัว และควรพิจารณาการรักษาภาวะตามัว (เช่น การปิดตา)
Q
การรักษาจะทำให้สายตากลับมาเป็นปกติหรือไม่?
A
การพยากรณ์โรคขึ้นอยู่กับชนิดของโรค การมีภาวะแทรกซ้อน และระยะเวลาเริ่มการรักษาอย่างมาก ค่ามัธยฐานของสายตาสำหรับแกรนูโลมาที่ขั้วหลังคือ 20/50 แกรนูโลมาส่วนรอบคือ 20/70 และชนิดเยื่อบุตาอักเสบ คือ 20/200 ถึง 20/400 กรณีที่ไม่มีภาวะแทรกซ้อนมีแนวโน้มดี แต่กรณีที่มีจอประสาทตาลอก แบบดึงรั้งอาจไม่ดีขึ้นแม้หลังผ่าตัด การวินิจฉัยตั้งแต่เนิ่นๆ สำคัญที่สุด
สุนัขและแมวเป็นโฮสต์สุดท้าย พยาธิตัวเต็มวัยอาศัยเป็นปรสิตในลำไส้และขับไข่ออกมา ไข่จะเจริญเติบโตในสิ่งแวดล้อมเป็นเวลา 2-4 สัปดาห์กลายเป็นไข่ที่มีตัวอ่อน (embryonated egg) และได้รับความสามารถในการติดเชื้อ
เมื่อมนุษย์กินไข่ที่โตเต็มที่ ไข่จะฟักเป็นตัวอ่อนในลำไส้ ตัวอ่อนจะเจาะผนังลำไส้เล็กและแพร่กระจายผ่านกระแสเลือดไปทั่วร่างกาย สามารถไปถึงอวัยวะต่างๆ เช่น ตับ ปอด สมอง กล้ามเนื้อ และดวงตา1) ตัวอ่อนที่ไปถึงดวงตาจะบุกรุกเข้าสู่ส่วนหลังของตาและกระตุ้นให้เกิดปฏิกิริยาการอักเสบเฉพาะที่ การเกิด VLM และโรคท็อกโซคาราที่ตาร่วมกันในผู้ป่วยรายเดียวกันนั้นพบได้น้อยมาก และมีลักษณะทางคลินิกที่แตกต่างกันขึ้นอยู่กับตำแหน่งที่ติดเชื้อ
ต่อตัวอ่อนที่บุกรุกเข้าไปในตา โฮสต์จะสร้างแกรนูโลมาที่มี eosinophil เพื่อห่อหุ้ม ทางจุลกายวิภาคศาสตร์ แกรนูโลมาชนิดเซลล์ยักษ์ที่ไม่มีการตายเฉพาะส่วนเป็นลักษณะเด่น ร่วมกับการอักเสบแบบผสมของพลาสมาเซลล์และ eosinophil3)
Melendez และคณะ (2025) รายงานกรณีโรคท็อกโซคาราที่ตาระยะเริ่มต้นในเด็กหญิงอายุ 5 ปี การวิเคราะห์ทางจุลกายวิภาคศาสตร์ของแกรนูโลมาเหนือจอประสาทตา ที่จุดรับภาพพบแกรนูโลมาชนิดเซลล์ยักษ์ที่ไม่มีการตายเฉพาะส่วนภายในก้อนเนื้อเยื่อเส้นใย ร่วมกับการอักเสบแบบผสมของพลาสมาเซลล์และ eosinophil ไม่พบตัวอ่อน3)
เมื่อการอักเสบดำเนินต่อไป จะเกิดการสร้างเส้นใยแก้วตาและแรงดึงต่อจอประสาทตา แรงดึงนี้ทำให้เกิดจอประสาทตาลอก แบบดึงรั้ง การสร้างเส้นใยแก้วตาเส้นเลือดฝอยจากแกรนูโลมาส่วนปลายไปยังหัวประสาทตาเป็นลักษณะเฉพาะของโรคนี้3) 4)
นอกจากนี้ เมื่อเกิดรูฉีกขาดของจอประสาทตา อาจนำไปสู่จอประสาทตาลอก แบบมีรู3) ควรสังเกตว่าแม้ในระยะเริ่มต้น เมื่อเส้นใยแก้วตาไม่ชัดเจนทางคลินิก รูฉีกขาดของจอประสาทตา ก็อาจเกิดขึ้นได้จากแรงดึงที่ฐานของแกรนูโลมา3)
มีรายงานเกี่ยวกับความปลอดภัยและประสิทธิภาพของการปลูกถ่ายเดกซาเมทาโซนแบบปลดปล่อยช้าในน้ำวุ้นตา สำหรับโรคท็อกโซคาราในตา 3) ในกรณีที่มีการอักเสบของน้ำวุ้นตา อย่างรุนแรงโดยไม่เกี่ยวข้องกับจอประสาทตา ส่วนกลาง วิธีนี้ถูกพิจารณาเป็นแนวทางในการได้รับผลของสเตียรอยด์ เฉพาะที่ความเข้มข้นสูงในขณะที่หลีกเลี่ยงการให้ยาทั่วร่างกาย
มีการรายงานการฉีดยา anti-VEGF (ranibizumab, bevacizumab) เข้าแก้วตาเพื่อรักษาโรคท็อกโซคาราในตาที่มีภาวะเยื่อบุคอรอยด์ สร้างเส้นเลือดใหม่และจอประสาทตา บวมน้ำในระดับรายงานผู้ป่วย 4) วิธีนี้ถือว่ามีแนวโน้มดีในการควบคุมการรั่วซึมของหลอดเลือดและการสร้างเส้นเลือดใหม่ที่เกี่ยวข้องกับการอักเสบเรื้อรัง แต่ไม่สามารถทดแทนการรักษาด้วยยาต้านปรสิตได้
Tanchuling และคณะ (2025) รายงานเด็กชายอายุ 16 ปีที่มีภาวะกระดูกสันหลังอักเสบยึดติดและโรคท็อกโซคาราที่ตาร่วมกัน โดยมีภาวะม่านตาอักเสบ ทั้งสองข้าง ผลตรวจ Toxocara IgG และ HLA-B27 เป็นบวกทั้งคู่ ชี้ให้เห็นว่าการติดเชื้ออาจมีส่วนทำให้เกิดโรคภูมิต้านตนเองผ่านความผิดปกติของระบบภูมิคุ้มกัน 2)
เกี่ยวกับความสัมพันธ์ระหว่างการติดเชื้อปรสิตและโรคภูมิต้านตนเอง มีรายงานว่าอัตราการตรวจพบแอนติบอดีต่อท็อกโซคาราเป็นบวกสูงถึง 38% ในผู้ป่วยโรคข้อกระดูกสันหลังอักเสบยึดติดที่มีม่านตาอักเสบ ร่วมด้วย 2) ซึ่งเน้นย้ำถึงบทบาทของการติดเชื้อในฐานะพื้นฐานร่วมของความผิดปกติทางภูมิคุ้มกัน
Jowsey GW, McLeod GX. A delayed diagnosis of ocular toxocariasis presenting as total monocular retinal detachment in an immunocompetent 57-year-old male. IDCases. 2023;32:e01764.
Tanchuling RV, Lopez JS, Maliwat RD. Coexistent Ankylosing Spondylitis and Ocular Toxocariasis in a Pediatric Patient Manifesting As Bilateral Panuveitis. Cureus. 2025;17(4):e82767.
Melendez AM, Puebla Robles GA, Marcos Martinez MJ, et al. Early-stage ocular toxocariasis: Progression and histopathologic analysis. Am J Ophthalmol Case Rep. 2025;40:102474.
El Korno O, Hilali Z, Tachfouti S, Amazouzi A, Cherkaoui LO. Unilateral Vision Loss in a Child Revealing Ocular Toxocariasis. Cureus. 2025;17(12):e99150.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696(眼トキソカラ症の項).