
ม่านตาอักเสบจากการติดเชื้อ
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”ประเด็นสำคัญโดยสังเขป
1. โรคม่านตาอักเสบติดเชื้อคืออะไร?
หัวข้อที่มีชื่อว่า “1. โรคม่านตาอักเสบติดเชื้อคืออะไร?”ม่านตาอักเสบ (uveitis) เป็นคำทั่วไปสำหรับการอักเสบภายในลูกตา ซึ่งจำแนกตามสาเหตุเป็น “ม่านตาอักเสบจากภายนอก (ติดเชื้อ)” และ “ม่านตาอักเสบจากภายใน (ไม่ติดเชื้อ)” ม่านตาอักเสบติดเชื้อ (infectious uveitis) หมายถึงการอักเสบภายในลูกตาที่เกิดจากเชื้อโรค เช่น แบคทีเรีย ไวรัส เชื้อรา และปรสิต ไม่ว่าจะโดยตรงหรือผ่านกลไกทางภูมิคุ้มกัน อุบัติการณ์รายปีของผู้ป่วยม่านตาอักเสบรายใหม่อยู่ที่ 17–52 คนต่อประชากร 100,000 คน และความชุกอยู่ที่ 38–714 คนต่อประชากร 100,000 คน1,16).
จากการสำรวจทางระบาดวิทยาที่ดำเนินการโดยสมาคมจักษุอักเสบแห่งประเทศญี่ปุ่นในปี 2002 (จำนวน 3,060 ราย) พบว่าภาวะม่านตาอักเสบติดเชื้อคิดเป็นประมาณ 16% ของทั้งหมด 1,7) ในจำนวนนี้ ม่านตาอักเสบจากเริม 3.6%, เยื่อบุตาอักเสบจากแบคทีเรีย 3.8%, จอประสาทตาตายเฉียบพลัน (ARN) 1.3%, ทอกโซพลาสโมซิสที่ตา 1.1%, ทอกโซคาริเอซิสที่ตา 1.1%, จอประสาทตาอักเสบจาก CMV 0.8% และม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 1.0% ถือเป็นโรคหลัก ในทางกลับกัน ในระดับนานาชาติ เชื่อว่าทอกโซพลาสโมซิสและม่านตาอักเสบจากวัณโรคคิดเป็นมากกว่า 50% ของม่านตาอักเสบติดเชื้อในประเทศกำลังพัฒนา 2,13) โดยมีความแตกต่างในแต่ละภูมิภาคอย่างชัดเจน 8)
เหตุผลที่การระบุสาเหตุของม่านตาอักเสบติดเชื้อมีความสำคัญก็คือ กลยุทธ์การรักษาแตกต่างโดยพื้นฐานจากม่านตาอักเสบที่ไม่ติดเชื้อ ในกรณีที่ไม่ติดเชื้อ การกดภูมิคุ้มกัน (สเตียรอยด์/ยาปรับภูมิคุ้มกัน) เป็นหลัก แต่ในกรณีติดเชื้อ จำเป็นต้องรักษาจำเพาะต่อเชื้อก่อโรคก่อน และการให้สเตียรอยด์โดยไม่ระมัดระวังอาจทำให้โรครุนแรงขึ้นอย่างรวดเร็ว
2. การจำแนกประเภท
หัวข้อที่มีชื่อว่า “2. การจำแนกประเภท”2-1. การจำแนกตามตำแหน่ง
หัวข้อที่มีชื่อว่า “2-1. การจำแนกตามตำแหน่ง”ม่านตาอักเสบแบ่งออกเป็น 4 ชนิดตามตำแหน่งหลักของการอักเสบ (การจำแนกของ SUN Working Group):
| การจำแนก | ตำแหน่ง | โรคที่เป็นตัวแทน (ติดเชื้อ) |
|---|---|---|
| ม่านตาอักเสบส่วนหน้า | ม่านตาและซิลิอารีบอดี (ม่านตาอักเสบ, ม่านตาและซิลิอารีบอดีอักเสบ) | ม่านตาอักเสบจาก HSV/VZV, ม่านตาอักเสบส่วนหน้าจาก CMV, โรคไลม์ |
| ม่านตาอักเสบส่วนกลาง | วุ้นตาและซิลิอารีบอดี้พาร์สพลานา | ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1, โรคไลม์ |
| ม่านตาอักเสบส่วนหลัง | จอตา คอรอยด์ และวุ้นตาส่วนหลัง | จอตาอักเสบจาก CMV, ทอกโซพลาสโมซิสที่ตา, ทอกโซคาริเอซิสที่ตา |
| panuveitis | ทุกชั้น | ARN, วัณโรค, ซิฟิลิส, เยื่อบุตาอักเสบจากเชื้อรา |
2-2. การจำแนกตามเชื้อก่อโรค
หัวข้อที่มีชื่อว่า “2-2. การจำแนกตามเชื้อก่อโรค”ม่านตาอักเสบติดเชื้อแบ่งออกเป็น 4 กลุ่มตามชนิดของเชื้อก่อโรค
ไวรัสในตระกูลเฮอร์ปีส์ (HHV-1 ถึง 8) พบบ่อยที่สุด โดยเฉพาะ HSV-1/2, VZV, CMV และ HTLV-1 มีความสำคัญทางคลินิก แสดงภาพทางคลินิกที่หลากหลายขึ้นอยู่กับภูมิคุ้มกันของโฮสต์ ในผู้ที่มีภูมิคุ้มกันปกติ ม่านตาอักเสบส่วนหน้าและ ARN จาก HSV/VZV เป็นลักษณะเฉพาะ ส่วนในผู้ที่มีภูมิคุ้มกันบกพร่อง จอประสาทตาอักเสบจาก CMV และ PORN เป็นลักษณะเฉพาะ
แบคทีเรีย
หัวข้อที่มีชื่อว่า “แบคทีเรีย”เชื้อ Mycobacterium tuberculosis, Treponema pallidum (ซิฟิลิส), Bartonella (โรคแมวข่วน), Borrelia ไลม์ และอื่นๆ เป็นเชื้อก่อโรคหลัก ในเยื่อบุตาอักเสบจากแบคทีเรียภายในร่างกาย มักพบแท่งแกรมลบ (อี.โคไล, เคล็บซีเอลลา ฯลฯ) ซึ่งดำเนินโรคเร็วและพยากรณ์โรคไม่ดี
เชื้อรา
หัวข้อที่มีชื่อว่า “เชื้อรา”Candida, Aspergillus, Cryptococcus และอื่นๆ ทำให้เกิดการติดเชื้อภายในร่างกาย พบในโฮสต์ที่มีความเสี่ยงต่อการติดเชื้อ (การใส่สายสวนหลอดเลือดดำส่วนกลาง, ภูมิคุ้มกันกด, การติดเชื้อเอชไอวี) โดยเฉพาะเยื่อบุตาอักเสบหลังภาวะเชื้อราในกระแสเลือดจาก Candida เป็นปัญหา
โรคท็อกโซพลาสโมซิสที่ตา (Toxoplasma gondii) และโรคท็อกโซคาริเอซิสที่ตา (Toxocara canis/cati) เป็นโรคที่เป็นตัวแทน ท็อกโซพลาสมาสามารถกลับมาทำงานอีกครั้งแม้ในผู้ใหญ่ที่ติดเชื้อภายหลัง ทำให้เกิดต่อมน้ำเหลืองโตและจอประสาทตาอักเสบร่วมกับคอรอยด์อักเสบที่ได้มา
2-3. การจำแนกตามเส้นทางการติดเชื้อ
หัวข้อที่มีชื่อว่า “2-3. การจำแนกตามเส้นทางการติดเชื้อ”| การจำแนก | เส้นทางการติดเชื้อ | โรคที่เป็นตัวแทน |
|---|---|---|
| ภายในร่างกาย (endogenous) | การแพร่กระจายทางเลือด (จากอวัยวะอื่นสู่ตา) | เยื่อบุตาอักเสบจากแบคทีเรีย, เยื่อบุตาอักเสบจากเชื้อรา, วัณโรค, ซิฟิลิส, จอประสาทตาอักเสบจาก CMV |
| จากภายนอก (exogenous) | การบุกรุกโดยตรง (การบาดเจ็บ/การผ่าตัด) | เยื่อบุตาอักเสบหลังผ่าตัด, เยื่อบุตาอักเสบหลังบาดเจ็บ |
3. ภาพรวมของม่านตาอักเสบจากไวรัส
หัวข้อที่มีชื่อว่า “3. ภาพรวมของม่านตาอักเสบจากไวรัส”การอักเสบของยูเวีย จอประสาทตา และวุ้นตา ที่เกี่ยวข้องกับไวรัส เรียกว่า ม่านตาอักเสบจากไวรัส Human herpesvirus (HHV) มีความสัมพันธ์สูงกับเนื้อเยื่อจอประสาทตาและก่อให้เกิดโรคต่างๆ ในดวงตา ม่านตาอักเสบจากไวรัสมีลักษณะเฉพาะคืออาการทางคลินิกที่หลากหลายขึ้นอยู่กับภูมิคุ้มกันของโฮสต์ ซึ่งเกิดจากพิษโดยตรงของไวรัสและการอักเสบที่เกิดจากปฏิกิริยาภูมิคุ้มกัน อัตราการวินิจฉัยดีขึ้นอย่างมีนัยสำคัญเนื่องจากการตรวจคัดกรองอย่างครอบคลุมด้วย PCR ของของเหลวในลูกตา
3-1. เชื้อก่อโรคในตระกูลไวรัสเริมและรอยโรคที่ตา
หัวข้อที่มีชื่อว่า “3-1. เชื้อก่อโรคในตระกูลไวรัสเริมและรอยโรคที่ตา”| ไวรัส | รอยโรคที่ตาในผู้มีภูมิคุ้มกันปกติ | รอยโรคที่ตาในผู้มีภูมิคุ้มกันบกพร่อง |
|---|---|---|
| HSV-1/2 (HHV-1/2) | ม่านตาอักเสบจากเริม, ARN | PORN (พบน้อย) |
| VZV (HHV-3) | งูสวัดที่ตา, ม่านตาอักเสบชนิดเฮอร์ปีส, ARN | PORN |
| CMV (HHV-5) | เยื่อบุกระจกตาอักเสบ, ม่านตาอักเสบส่วนหน้าจาก CMV | จอประสาทตาอักเสบจาก CMV, ม่านตาอักเสบจากการฟื้นตัวของภูมิคุ้มกัน (IRU) |
| EBV (HHV-4) | ม่านตาอักเสบเล็กน้อย (พบน้อย) | รอยโรคคล้าย ARN (พบน้อย) |
| HTLV-1 | ม่านตาอักเสบส่วนกลางถึงทั้งหมด (ขุ่นแก้วตาแบบม่าน) | เหมือนซ้าย (รุนแรง) |
| ไวรัสหัดเยอรมัน | ความสัมพันธ์กับ Fuchs iridocyclitis แบบต่างสีของม่านตา | ─ |
3-2. จอประสาทตาตายเฉียบพลัน (ARN)
หัวข้อที่มีชื่อว่า “3-2. จอประสาทตาตายเฉียบพลัน (ARN)”ARN เริ่มต้นเป็นม่านตาอักเสบเฉียบพลันร่วมกับมีตะกอนที่กระจกตาชั้นในมีสี และพัฒนาเป็นจอประสาทตาอักเสบแบบตาย (necrotizing retinitis) โดยมีรอยโรคสีเหลืองขาวแบบเม็ดเล็กๆ ที่บริเวณรอบนอกของจอตา ซึ่งรวมตัวและขยายตัวอย่างรวดเร็ว VZV เป็นสาเหตุที่พบบ่อยที่สุด (มักเป็นรายรุนแรง) รองลงมาคือ HSV-1/2 จอประสาทตาลอกแบบมีรอยฉีกขาด (rhegmatogenous retinal detachment) เกิดขึ้นในอัตราสูง (ประมาณ 75%) และพยากรณ์โรคทางสายตาไม่ดี 18).
เกณฑ์การวินิจฉัย ARN ของสมาคมจักษุอักเสบแห่งญี่ปุ่น (กลุ่มการวินิจฉัยที่แน่นอน):
- อาการทางตาเริ่มแรก: ① เซลล์ในช่องหน้าหรือตะกอนคล้ายไขมันบนกระจกตา (KP), ② รอยโรคสีเหลือง-ขาวหนึ่งแห่งหรือมากกว่า (บริเวณรอบนอก), ③ หลอดเลือดแดงจอประสาทตาอักเสบ, ④ หัวประสาทตาแดง, ⑤ ขุ่นของวุ้นตาเนื่องจากการอักเสบ, ⑥ ความดันลูกตาสูง ในจำนวนนี้ ① และ ② เป็นข้อบังคับ
- รายการดำเนินโรค: การขยายตัวอย่างรวดเร็วในแนวเส้นรอบวง, จอประสาทตาฉีกขาด/จอประสาทตาลอก, การอุดตันของหลอดเลือด, ฝ่อของประสาทตา, การตอบสนองต่อยาต้านไวรัสเริม ต้องมีอย่างน้อยหนึ่งรายการขึ้นไป
- การตรวจน้ำในลูกตา: PCR ของน้ำในช่องหน้าหรือวุ้นตาให้ผลบวกต่อ HSV-1, HSV-2 หรือ VZV อย่างใดอย่างหนึ่ง
กลุ่มการวินิจฉัยทางคลินิก (ที่ไม่ต้องตรวจน้ำในลูกตา) สามารถวินิจฉัยได้หากมีอาการเริ่มแรก ① และ ② ร่วมกับสองรายการจาก ③ ถึง ⑥ และหนึ่งรายการดำเนินโรค
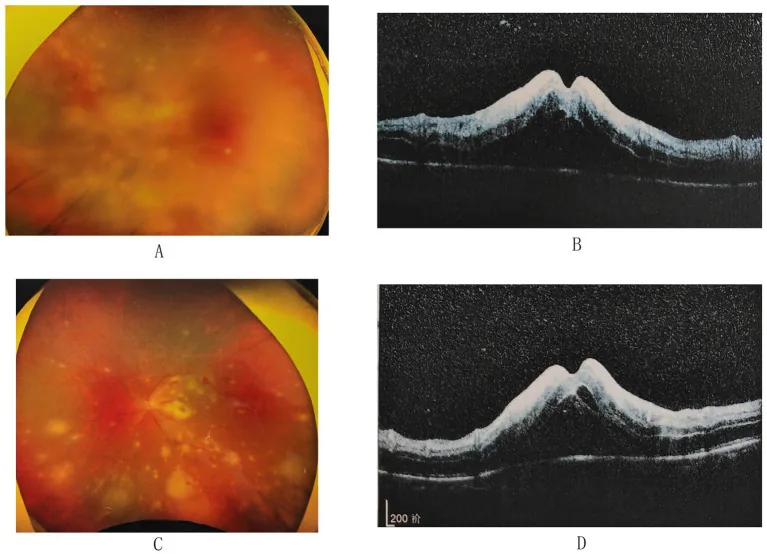
3-3. จอประสาทตาอักเสบจาก CMV
หัวข้อที่มีชื่อว่า “3-3. จอประสาทตาอักเสบจาก CMV”CMV เป็นการติดเชื้อฉวยโอกาสในผู้ป่วยภูมิคุ้มกันบกพร่อง โดยเฉพาะโรคเอดส์ มักเกิดในผู้ป่วยเอดส์ที่มีจำนวนเซลล์ที CD4+ ลดลงเหลือ 50–100/µL 20) มีสามรูปแบบ: (1) แบบเม็ดเล็กบริเวณรอบนอก (รอยโรคคล้ายพัดมีเม็ดสีขาว) (2) แบบหลอดเลือดอักเสบที่ขั้วหลัง (เลือดออกและบวมน้ำ) (3) แบบหลอดเลือดอักเสบคล้ายน้ำค้างแข็ง (สีขาวรอบหลอดเลือดใหญ่) และมักผสมกันทางคลินิก ม่านตาอักเสบจากการฟื้นตัวของภูมิคุ้มกัน (IRU) เป็นภาวะแทรกซ้อนสำคัญ 15) จำเป็นต้องดูแลทางจักษุวิทยาหลังเริ่มการรักษาด้วยยาต้านรีโทรไวรัส
3-4. ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 (HAU)
หัวข้อที่มีชื่อว่า “3-4. ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 (HAU)”เกิดในประมาณ 0.1% ของผู้เป็นพาหะ HTLV-1 พบมากในภูมิภาคคิวชูและโอกินาว่า 12) ลักษณะเด่น: ตะกอนกระจกตาแบบเม็ดสีขาว ปุ่มม่านตา ขุ่นแก้วตาแบบม่าน/เส้น/เม็ด และเม็ดสีขาวเกาะรอบหลอดเลือดจอประสาทตา มักร่วมกับภาวะต่อมไทรอยด์ทำงานเกิน การพยากรณ์การมองเห็นค่อนข้างดี แต่อาจกำเริบเมื่อลดหรือหยุดสเตียรอยด์หลังตอบสนอง
3-5. ไวรัสหัดเยอรมันและ Fuchs iridocyclitis แบบต่างสี
หัวข้อที่มีชื่อว่า “3-5. ไวรัสหัดเยอรมันและ Fuchs iridocyclitis แบบต่างสี”Fuchs iridocyclitis แบบต่างสี (สามลักษณะหลัก: ม่านตาสีต่างกัน, ม่านตาอักเสบร่วมกับซิลิอารีบอดี้, ต้อกระจก) มีความเกี่ยวข้องกับไวรัสหัดเยอรมัน ในกลุ่มอาการหัดเยอรมันแต่กำเนิด การติดเชื้อผ่านรกในช่วง 3 เดือนแรกของการตั้งครรภ์ทำให้เกิดคอริโอเรตินาอักเสบที่มีลักษณะจอตาแบบเกลือและพริกไทย
4. ภาพรวมของม่านตาอักเสบจากแบคทีเรีย
หัวข้อที่มีชื่อว่า “4. ภาพรวมของม่านตาอักเสบจากแบคทีเรีย”4-1. ม่านตาอักเสบจากวัณโรค
หัวข้อที่มีชื่อว่า “4-1. ม่านตาอักเสบจากวัณโรค”การอักเสบภายในตาจากเชื้อ Mycobacterium tuberculosis เกี่ยวข้องกับสองกลไก: การติดเชื้อโดยตรง และ ทางภูมิคุ้มกัน (ปฏิกิริยาภูมิไวเกิน) รูปแบบทางคลินิกมีความหลากหลาย รวมถึง granuloma คอรอยด์ (ก้อน), จอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา, คอรอยด์อักเสบแบบลูกกระสุน, แบบหลอดเลือดอักเสบ และม่านตาอักเสบทั่วทั้งลูกตา
การตรวจ IGRA (QuantiFERON®-TB Gold Plus หรือ T-SPOT®-TB) มีประโยชน์ในการวินิจฉัย โดยต้องระวังว่าการทดสอบทูเบอร์คูลินอาจให้ผลลบในผู้สูงอายุหรือผู้ที่มีภูมิคุ้มกันเซลล์ต่ำ เช่น ผู้ป่วยเอดส์ เกี่ยวกับพยากรณ์โรคทางสายตาของม่านตาอักเสบจากวัณโรค มีรายงานว่าประมาณหนึ่งในสามของผู้ป่วยมีค่าสายตาที่ดีที่สุดที่แก้ไขแล้วต่ำกว่า 3/60 3) เกณฑ์รูปแบบโรคของม่านตาอักเสบจากวัณโรคที่เสนอโดย SUN Working Group (2021) ประกอบด้วย (1) ม่านตาอักเสบส่วนหน้าที่มีก้อนที่ม่านตา (2) คอรอยด์อักเสบแบบเซอร์พิจิโนซา (3) ก้อนคอรอยด์ (ทูเบอร์คูโลมา) (4) คอรอยด์อักเสบหลายจุดในกรณีวัณโรคระบบที่ยัง active (5) จอประสาทตาอักเสบแบบอุดตัน 5) ในอินเดียและอินโดนีเซีย ประมาณ 22.9-48.0% ของม่านตาอักเสบติดเชื้อเกิดจากวัณโรค 3,14) ซึ่งเน้นย้ำถึงความสำคัญในพื้นที่ที่มีความชุกสูง
4-2. ม่านตาอักเสบจากซิฟิลิส
หัวข้อที่มีชื่อว่า “4-2. ม่านตาอักเสบจากซิฟิลิส”การอักเสบภายในตาที่เกิดจากเชื้อ Treponema pallidum ถูกเรียกว่า “ผู้เลียนแบบผู้ยิ่งใหญ่” และสามารถเป็นได้ทั้งม่านตาอักเสบส่วนหน้า ส่วนหลัง หรือทั่วทั้งม่านตา ในช่วงไม่กี่ปีที่ผ่านมา มีการเพิ่มขึ้นทั่วโลก โดยเฉพาะในชายที่มีเพศสัมพันธ์กับชาย (MSM) และในกรณีที่ติดเชื้อ HIV ร่วม ความเสี่ยงของม่านตาอักเสบจากซิฟิลิสสูงขึ้นประมาณ 2 เท่า 4) คาดว่ามีผู้ติดเชื้อซิฟิลิสใหม่ประมาณ 570–600 ล้านรายต่อปีทั่วโลก (อายุ 15–49 ปี) 4) และประมาณ 1–1.5% ของผู้ป่วยซิฟิลิสมีรอยโรคที่ตา 4,10)
การวินิจฉัยโดยการตรวจทางซีรั่มวิทยา (TPHA และ RPR/VDRL) และแปลผลโดยการรวมการทดสอบแอนติเจนของเชื้อ Treponema และ non-Treponema การรักษาทางเลือกแรกคือ เบนซิลเพนิซิลลิน จี (Aquacillin®) 24 ล้านยูนิต/วัน ฉีดเข้าหลอดเลือดดำ 10–14 วัน ตามการรักษาซิฟิลิสของระบบประสาท และเซฟไตรอะโซนฉีดเข้าหลอดเลือดดำเป็นทางเลือกอื่น ต้องระวังปฏิกิริยา Jarisch-Herxheimer (ไข้และการอักเสบรุนแรงขึ้นภายใน 24 ชั่วโมงหลังการรักษา)
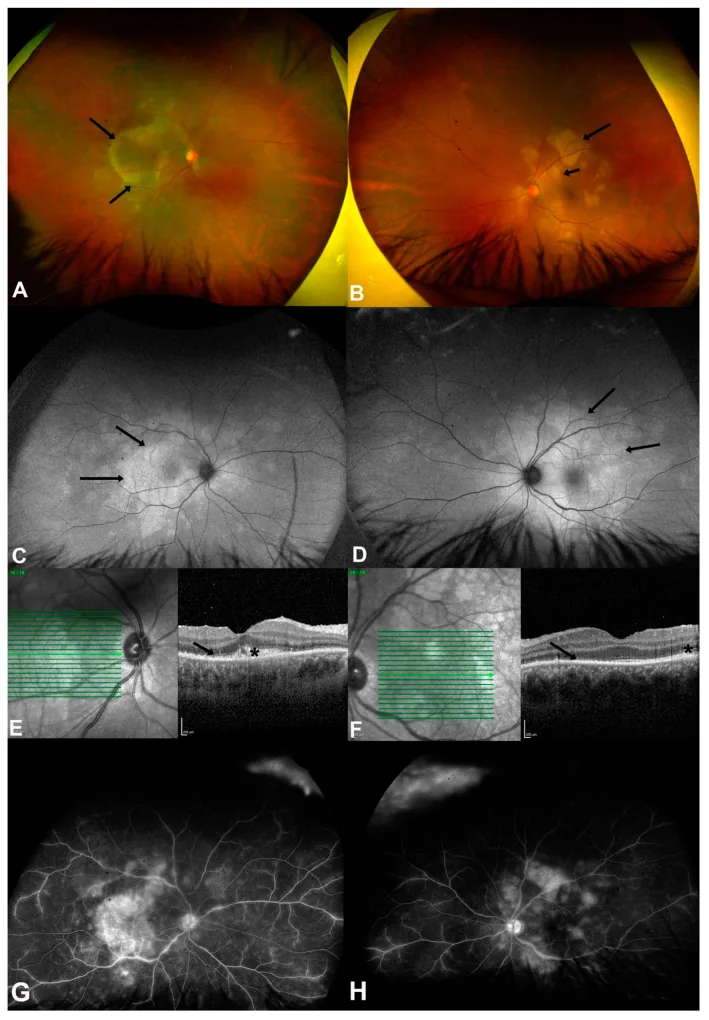
4-3. โรคแมวข่วน (การติดเชื้อบาร์โทเนลลา)
หัวข้อที่มีชื่อว่า “4-3. โรคแมวข่วน (การติดเชื้อบาร์โทเนลลา)”การติดเชื้อ Bartonella henselae ประวัติการสัมผัสแมวเป็นประเด็นสำคัญในการซักประวัติ ผลตรวจอวัยวะภายในลูกตา ได้แก่ โรคประสาทตาอักเสบ (macular star sign) จุดขาวรูปดาวที่จอประสาทตา และจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา ซึ่งเป็นลักษณะเฉพาะ มักอยู่ในรูปแบบของม่านตาอักเสบส่วนหลัง การวินิจฉัยโดยการวัดระดับแอนติบอดีต่อ Bartonella henselae และรักษาด้วยยาปฏิชีวนะอะซิโทรมัยซิน ด็อกซีไซคลิน และไรแฟมพิซิน
4-4. โรคไลม์
หัวข้อที่มีชื่อว่า “4-4. โรคไลม์”โรคติดเชื้อจากเชื้อสไปโรเคตในสกุล Borrelia ที่มีเห็บเป็นพาหะ ในระยะที่ 2-3 จะมีรอยโรคทางตาหลายอย่าง (ม่านตาอักเสบ จอประสาทตาอักเสบ เส้นประสาทตาอักเสบ กระจกตาอักเสบ ฯลฯ) ผื่นแดงเรื้อรังแบบอพยพเป็นผื่นผิวหนังลักษณะเฉพาะในระยะที่ 1 และประวัติถูกเห็บกัดเป็นเบาะแสในการวินิจฉัย การวินิจฉัยโดยการเพิ่มขึ้นของแอนติบอดี IgM ในซีรัมด้วยวิธี ELISA และรักษาด้วยยาปฏิชีวนะกลุ่มเพนิซิลลินหรือเตตราไซคลิน ต้องแยกจากโรคซิฟิลิสและซาร์คอยโดซิส
4-5. โรคแฮนเซน (โรคเรื้อน)
หัวข้อที่มีชื่อว่า “4-5. โรคแฮนเซน (โรคเรื้อน)”โรคติดเชื้อ granulomatous เรื้อรังจาก Mycobacterium leprae รอยโรคทางตาเกิดขึ้นใน 70-80% (30-40% ในผู้ป่วยรายใหม่ในช่วงไม่กี่ปีที่ผ่านมา) ม่านตาอักเสบส่วนหน้าแบบ granulomatous เรื้อรังเป็นรูปแบบหลัก โดยมีลักษณะเฉพาะคือ iris pearl ฝ่อของม่านตา รูม่านตาเล็ก และการยึดติดของม่านตาส่วนหน้ารอบนอกแบบเต็นท์ การรักษาด้วยยาหลายชนิดร่วมกัน (ไรแฟมพิซิน แดปโซน โคลฟาซิมีน) และหากมีม่านตาอักเสบ ให้เพิ่มยาหยอดตาสเตียรอยด์
4-6. เยื่อบุตาอักเสบจากแบคทีเรียภายในร่างกาย
หัวข้อที่มีชื่อว่า “4-6. เยื่อบุตาอักเสบจากแบคทีเรียภายในร่างกาย”เยื่อบุตาอักเสบจากแบคทีเรียภายในร่างกาย ซึ่งแพร่กระจายทางกระแสเลือดจากการติดเชื้อในอวัยวะอื่น (ฝีในตับ เยื่อบุหัวใจอักเสบ ปอดบวม ฯลฯ) เข้าสู่ภายในตา สาเหตุหลักคือแบคทีเรียแกรมลบรูปแท่ง (Klebsiella, Escherichia coli ฯลฯ) และการพยากรณ์โรคแย่มาก เมื่อเทียบกับการติดเชื้อภายนอก (หลังผ่าตัด) จากแบคทีเรียแกรมบวกรูปกลม การดำเนินโรคเร็วกว่า และจำเป็นต้องค้นหาและรักษาแหล่งติดเชื้อทั่วร่างกาย
5. ภาพรวมของม่านตาอักเสบจากเชื้อรา
หัวข้อที่มีชื่อว่า “5. ภาพรวมของม่านตาอักเสบจากเชื้อรา”เยื่อบุตาอักเสบจากเชื้อราส่วนใหญ่เป็นการติดเชื้อภายในร่างกาย โดย Candida (Candida spp.) พบบ่อยที่สุด และ Aspergillus และ Cryptococcus ก็เป็นเชื้อก่อโรคที่สำคัญ
ปัจจัยเสี่ยงหลัก:
- การให้อาหารทางหลอดเลือดดำส่วนกลาง (IVH) และการใส่สายสวนหลอดเลือดดำ
- การใช้ยาปฏิชีวนะชนิดออกฤทธิ์กว้างเป็นเวลานาน
- ภาวะภูมิคุ้มกันบกพร่อง (การติดเชื้อเอชไอวี การปลูกถ่ายอวัยวะ เนื้องอกมะเร็ง การให้เคมีบำบัด)
- โรคเบาหวาน
- การใช้ยาเสพติดทางหลอดเลือดดำ
ในเยื่อบุตาอักเสบจากเชื้อรา ลักษณะเด่นคือความขุ่นของวุ้นตาเป็นก้อนกลมสีขาวหรือคล้ายสำลี (“ความขุ่นเป็นก้อน”) และดำเนินโรคช้ากว่าเยื่อบุตาอักเสบจากแบคทีเรีย ระยะแรกอาจไม่มีอาการหรือมีเพียงอาการลอยตัวเล็กน้อย ทำให้มองข้ามได้ง่าย เมื่อดำเนินโรคมากขึ้น จะมีตาแดง ปวดตา และม่านตาอักเสบทั่วทั้งลูกตา 30% ของเยื่อบุตาอักเสบจากเชื้อราภายในร่างกายเกิดขึ้นทั้งสองข้าง8).
การวินิจฉัยทำได้โดยการเพาะเชื้อจากเลือด/ปลายสายสวน การตรวจ β-D-กลูแคน การตรวจหาแอนติเจนแคนดิดา และการเพาะเชื้อวุ้นตา การรักษาพื้นฐานคือการใช้ยาต้านเชื้อรา (โวริโคนาโซล แอมโฟเทอริซินบี ฟลูโคนาโซล) ร่วมกับการผ่าตัดวุ้นตา
6. ภาพรวมของม่านตาอักเสบจากปรสิต
หัวข้อที่มีชื่อว่า “6. ภาพรวมของม่านตาอักเสบจากปรสิต”6-1. ทอกโซพลาสโมซิสที่ตา
หัวข้อที่มีชื่อว่า “6-1. ทอกโซพลาสโมซิสที่ตา”Toxoplasma gondii (โปรโตซัวที่อาศัยในเซลล์) คาดว่าติดเชื้อประมาณ 1 ใน 3 ของประชากรโลก และอัตราความชุกของแอนติบอดีในผู้ใหญ่ญี่ปุ่นอยู่ที่ 20–30% 11) แมวเป็นโฮสต์สุดท้าย และการติดเชื้อเกิดจากการกินโอโอซิสต์จากอุจจาระแมวหรือการกินเนื้อสัตว์ที่ปรุงไม่สุก
眼トキソプラズマ症はぶどう膜炎の原因疾患の**約1%**を占める11)。後天感染の眼底所見は周辺部の境界不鮮明な白色〜乳白色の滲出性網脲絡膜炎であり、陳旧性瘢痕病巣に接する「衛星病巣(satellite lesion)」が再発時の特徴的所見となる。前房炎症・硝子体混濁(「霧中のヘッドライト headlights in the fog」)を伴う。先天感染では両黄斑部に中心部厌白色線維性増殖と色素沈着を伴う瘢痕病巣がみられる。
診断は特徴的な眼所見と血清抗体価(IgG・IgM)の測定が主体となる。Q値(Goldmann-Witmer比)やPCRによる眼内液検査も有用である。治療はスピラマイシン酢酸エステル(アセチルスピラマイシン)あるいはクリンダマイシン1.2 g/日を4〜6週間内服し、滲出病変のコントロール目的でステロイド0.5 mg/kg/日を併用する。
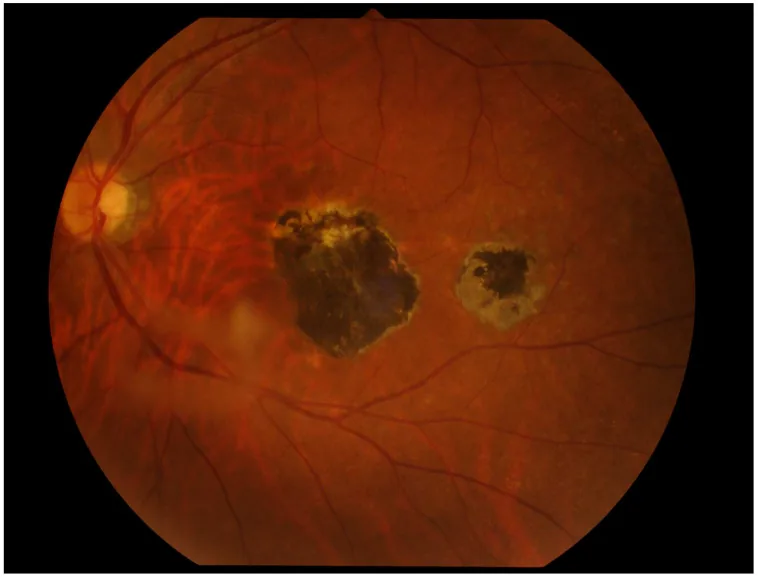
6-2. 眼トキソカラ症
หัวข้อที่มีชื่อว่า “6-2. 眼トキソカラ症”イヌ回虫(Toxocara canis)またはネコ回虫(Toxocara cati)の幼虫移行症であり、片眼性が多い。眼内炎型・後極部腫瘤型・周辺部腫瘤型(最多)の3病型があり、強い硝子体混濁・網膜剥離をきたすことがある。ELISA(Toxocara CHECK®等)による血清抗体検索と特徴的眼所見で診断する。治療は駆虫薬(ジエチルカルバマジン)内服・ステロイド内服に加え、冷凍凝固・レーザー凝固・硝子体手術が適応となりうる。
7. กลยุทธ์การวินิจฉัย
หัวข้อที่มีชื่อว่า “7. กลยุทธ์การวินิจฉัย”7-1. ประเด็นสำคัญในการซักประวัติ
หัวข้อที่มีชื่อว่า “7-1. ประเด็นสำคัญในการซักประวัติ”ในการวินิจฉัยม่านตาอักเสบจากการติดเชื้อ การซักประวัติอย่างเป็นระบบเป็นสิ่งจำเป็น:
- อายุและเพศ: จอประสาทตาอักเสบจาก CMV พบในผู้ป่วยเอดส์ (ส่วนใหญ่เป็นชายอายุ 20-40 ปี), HAU พบในผู้อยู่อาศัยในคิวชู/โอกินาว่า
- พื้นที่และประวัติการเดินทาง: ประวัติการเดินทางไปยังพื้นที่ที่มีวัณโรคชุกสูง (เอเชียตะวันออกเฉียงใต้ แอฟริกา ฯลฯ)
- ประวัติการสัมผัสสัตว์: แมว (ท็อกโซพลาสมา, บาร์โตเนลลา), สุนัข (ท็อกโซคารา)
- ประวัติการรับประทานอาหาร: รับประทานเนื้อดิบ ปลาดิบ (ท็อกโซพลาสมา)
- ประวัติพฤติกรรมทางเพศและการตรวจเอชไอวี: ซิฟิลิส, ซีเอ็มวี
- ภาวะภูมิคุ้มกันบกพร่อง: เอชไอวี, เนื้องอกมะเร็ง, การปลูกถ่ายอวัยวะ, การใช้ยากดภูมิคุ้มกัน
- ประวัติการให้สารอาหารทางหลอดเลือดดำและการใส่สายสวน: เยื่อบุตาอักเสบจากเชื้อรา
- ประวัติโรคงูสวัดและเริมที่ริมฝีปากในอดีต: ม่านตาอักเสบจากไวรัสวาริเซลลาซอสเตอร์และไวรัสเริม
7-2. การแยกโรคจากลักษณะทางตา
หัวข้อที่มีชื่อว่า “7-2. การแยกโรคจากลักษณะทางตา”| ลักษณะที่พบ | โรคติดเชื้อที่บ่งชี้ |
|---|---|
| ตะกอนเคอราติกแบบไขมันแกะ (mutton-fat KP) | ม่านตาอักเสบจาก HSV/VZV, ARN, ม่านตาอักเสบจากวัณโรค |
| ม่านตาอักเสบส่วนหน้าที่มีความดันลูกตาสูง (≥25 มม.ปรอท) | ม่านตาอักเสบจาก HSV/VZV, ม่านตาอักเสบส่วนหน้าจาก CMV |
| รอยโรคเนื้อตายสีขาวที่รวมกันบริเวณรอบนอก | ARN (VZV/HSV) |
| รอยแทรกซึมสีขาวร่วมกับเลือดออกที่ขั้วหลัง | จอประสาทตาอักเสบจาก CMV (ชนิดหลอดเลือดอักเสบ) |
| ความขุ่นของวุ้นตาเป็นก้อน (มีแนวโน้มโตขึ้น) | เยื่อบุตาอักเสบจากเชื้อรา |
| ความขุ่นของวุ้นตาแบบม่านหรือเส้น | ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 |
| แผลเป็นเก่า + รอยโรคดาวเทียม | ท็อกโซพลาสโมซิสที่ตา |
| ก้อนสีขาวบริเวณรอบนอก + เส้นใยวุ้นตา | ท็อกโซคาริอาซิสที่ตา |
| ม่านตาอักเสบชนิดแกรนูโลมา + คอรอยด์แกรนูโลมา | ยูเวียอักเสบจากวัณโรค, ซิฟิลิส |
| ปุ่มประสาทตาอักเสบ + จุดดาวที่จอตา | โรคแมวข่วน (บาร์โทเนลลา) |
7-3. การตรวจร่างกายทั่วร่างกาย
หัวข้อที่มีชื่อว่า “7-3. การตรวจร่างกายทั่วร่างกาย”| การตรวจ | โรคเป้าหมาย |
|---|---|
| TPHA ในซีรัมและ RPR/VDRL | ม่านตาอักเสบจากซิฟิลิส |
| IGRA (QuantiFERON และ T-SPOT) | ม่านตาอักเสบจากวัณโรค |
| CMV แอนติเจนในเลือด (วิธี C7-HRP) และ CMV-PCR | จอประสาทตาอักเสบจาก CMV |
| แอนติบอดีต่อ HTLV-1 | ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 |
| แอนติบอดีต่อ HIV และจำนวน CD4 | CMV/PORN/ซิฟิลิสตา |
| β-D-กลูแคนและแอนติเจนแคนดิดา | เยื่อบุตาอักเสบจากเชื้อรา |
| Anti-Toxoplasma IgG/IgM | โรคท็อกโซพลาสโมซิสทางตา |
| แอนติบอดีต่อ Toxocara (ELISA) | โรคท็อกโซคาริเอซิสทางตา |
| แอนติบอดีต่อ Bartonella henselae | โรคแมวข่วน |
| การเพาะเชื้อจากเลือดและการตรวจคลื่นเสียงสะท้อนหัวใจ | เยื่อบุตาอักเสบจากแบคทีเรียภายในร่างกาย |
7-4. การตรวจน้ำในลูกตา (อารมณ์ขันน้ำและวุ้นตา)
หัวข้อที่มีชื่อว่า “7-4. การตรวจน้ำในลูกตา (อารมณ์ขันน้ำและวุ้นตา)”การตรวจโดยใช้น้ำในลูกตาเป็นวิธีการยืนยันที่สำคัญที่สุดในการวินิจฉัยม่านตาอักเสบจากการติดเชื้อ โดยเก็บตัวอย่างผ่านการเจาะห้องหน้าลูกตา (เก็บอารมณ์ขันน้ำ) หรือการผ่าตัดวุ้นตา (เก็บวุ้นตา) 9).
วิธี PCR
หัวข้อที่มีชื่อว่า “วิธี PCR”สกัด DNA จากอารมณ์ขันน้ำหรือวุ้นตา และตรวจหา DNA ของเชื้อก่อโรคแต่ละชนิดด้วยวิธี PCR การตรวจ PCR แบบมัลติเพล็กซ์เรียลไทม์ช่วยให้สามารถตรวจหาไวรัสหลายชนิดในตัวอย่างปริมาณน้อยได้อย่างครอบคลุม และมีประโยชน์อย่างยิ่งในการวินิจฉัยแยกโรคจอประสาทตาอักเสบจากไวรัสเฉียบพลัน 19).
ชุดตรวจยูเวียอักเสบติดเชื้อ (การแพทย์ขั้นสูง): สามารถตรวจหา HSV-1/2, VZV, CMV, EBV, HHV-6/7, HTLV-1, DNA Toxoplasma gondii เป็นต้น ได้พร้อมกัน ใช้ในการวินิจฉัยการติดเชื้อร่วมหลายเชื้อโรคและกรณีดื้อยา อย่างไรก็ตาม ควรสังเกตว่าในระยะเริ่มต้นของจอประสาทตาอักเสบจาก CMV (ก่อนที่เซลล์อักเสบจะปรากฏในช่องหน้าม่านตา) อาจตรวจไม่พบโดย PCR
อัตราส่วน Goldmann-Witmer (ค่า Q / อัตราส่วนแอนติบอดี)
หัวข้อที่มีชื่อว่า “อัตราส่วน Goldmann-Witmer (ค่า Q / อัตราส่วนแอนติบอดี)”เป็นวิธีการตรวจหาการมีหรือไม่มีการสร้างแอนติบอดีจำเพาะต่อเชื้อโรคภายในตา โดยคำนวณจากสูตรต่อไปนี้:
ค่า Q = (ค่าแอนติบอดีไวรัสในของเหลวในลูกตา ÷ ปริมาณ IgG ในของเหลวในลูกตา) ÷ (ค่าแอนติบอดีไวรัสในซีรัม ÷ ปริมาณ IgG ในซีรัม)
- ค่า Q > 1: มีความเป็นไปได้ของการสร้างแอนติบอดีเฉพาะที่ภายในตา
- ค่า Q ≥6: ยืนยันการสร้างแอนติบอดีเฉพาะที่อย่างมีนัยสำคัญ และสามารถระบุไวรัสดังกล่าวเป็นสาเหตุของโรคได้
โปรดทราบว่าค่า Q อาจถูกประเมินต่ำเกินไปในระยะแรก (ภายใน 10 วันหลังจากเริ่มมีอาการ) เนื่องจากการผลิตแอนติบอดีภายในตาไม่เพียงพอ การวินิจฉัยสาเหตุไม่สามารถทำได้โดยอาศัยระดับแอนติบอดีในซีรัมเพียงอย่างเดียว (ผู้ใหญ่ส่วนใหญ่มีผลบวกเนื่องจากการติดเชื้อในอดีต)6).
ผังการใช้ PCR สำหรับของเหลวในลูกตา
หัวข้อที่มีชื่อว่า “ผังการใช้ PCR สำหรับของเหลวในลูกตา”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. หลักการรักษา
หัวข้อที่มีชื่อว่า “8. หลักการรักษา”8-1. การรักษาจำเพาะตามเชื้อก่อโรค
หัวข้อที่มีชื่อว่า “8-1. การรักษาจำเพาะตามเชื้อก่อโรค”| เชื้อก่อโรค | การรักษาทางเลือกแรก | หมายเหตุ |
|---|---|---|
| HSV (ARN / ม่านตาอักเสบ) | ACV 10 มก./กก. x 3 ครั้ง ฉีดเข้าเส้น 2 สัปดาห์ → VACV 1,000 มก. x 3 ครั้ง/วัน รับประทาน | ร่วมกับยาต้านการอักเสบด้วยยาหยอดตาสเตียรอยด์หรือฉีดเข้าเส้น |
| VZV (เส้นประสาทตาอักเสบและม่านตาอักเสบ) | ACV 10-15 มก./กก. x 3 ครั้ง ฉีดเข้าเส้น + VACV รับประทาน | PORN รักษาตามแนวทางของ CMV |
| CMV (จอประสาทตาอักเสบ) | GCV 5 มก./กก. x 2 ครั้ง ฉีดเข้าเส้น 2-3 สัปดาห์ (ระยะนำ) → VGCV 900 มก. x 2 ครั้ง/วัน รับประทาน (ระยะประคับประคอง) | การฟื้นฟูภูมิคุ้มกันคือการรักษาที่หายขาด |
| CMV (ม่านตาอักเสบส่วนหน้า) | GCV gel 0.15% หยอดตา (73% ของผู้เชี่ยวชาญเลือกเป็นตัวเลือกแรก) ± VGCV รับประทาน | สำหรับโรคเรื้อรัง พิจารณาการรักษาแบบประคับประคอง 12 เดือน (73% ของผู้เชี่ยวชาญเลือก GCV gel 0.15%) 2) |
| วัณโรค | INH, RFP, PZA, EMB (สูตรมาตรฐาน 6 เดือน) | ใช้คอร์ติโคสเตียรอยด์ตามความเหมาะสม |
| ซิฟิลิส | เบนซิลเพนิซิลลิน จี 24 ล้านยูนิต/วัน ฉีดเข้าเส้นเลือด 10-14 วัน | ระวังปฏิกิริยาเฮอร์กไซเมอร์ |
| เชื้อรา (แคนดิดา) | โวริโคนาโซลหรือแอมโฟเทอริซิน บี ± การตัดแก้วตา | ติดตามด้วยดัชนีเบตา-ดี-กลูแคน |
| ทอกโซพลาสมา | อะเซทิลสไปรามัยซิน + สเตียรอยด์ หรือ คลินดามัยซิน | ข้อควรระวังในหญิงตั้งครรภ์ (ใช้สไปรามัยซิน) |
| ทอกโซคารา | ไดเอทิลคาร์บามาซีน + สเตียรอยด์ | พิจารณาการใช้เลเซอร์หรือการผ่าตัดน้ำวุ้นตา |
| โรคลายม์ | อะม็อกซีซิลลิน หรือ ด็อกซีไซคลิน นาน 3 สัปดาห์ | เพิ่มยาหยอดตาสเตียรอยด์สำหรับรอยโรคที่ตา |
| โรคแฮนเซน (เรื้อน) | MDT (ไรแฟมพิซิน, DDS, โคลฟาซิมิน) | จำเป็นต้องใช้สเตียรอยด์เมื่อเกิดปฏิกิริยาเรื้อน |
8-2. การใช้สเตียรอยด์อย่างเหมาะสม
หัวข้อที่มีชื่อว่า “8-2. การใช้สเตียรอยด์อย่างเหมาะสม”เมื่อใช้สเตียรอยด์ในม่านตาอักเสบติดเชื้อ ต้องให้การรักษาต้านเชื้อก่อโรคก่อนหรือควบคู่กันไป บทบาทของสเตียรอยด์คือลดความเสียหายของเนื้อเยื่อทุติยภูมิจากการอักเสบ และใช้ร่วมกับการรักษาเชื้อก่อโรคที่เหมาะสมในม่านตาอักเสบติดเชื้อหลายชนิด เช่น ARN ทอกโซพลาสโมซิส ม่านตาอักเสบจากวัณโรค และม่านตาอักเสบจากโรคเรื้อน
ในทางกลับกัน ในจอประสาทตาอักเสบจาก CMV (การติดเชื้อฉวยโอกาสล้วนๆ) การรักษาโรคพื้นฐาน (เอดส์) เพื่อเพิ่มภูมิคุ้มกันคือการรักษาที่หายขาด และโดยทั่วไปไม่ใช้สเตียรอยด์
8-3. ยาขยายม่านตาและการจัดการความดันลูกตา
หัวข้อที่มีชื่อว่า “8-3. ยาขยายม่านตาและการจัดการความดันลูกตา”เพื่อป้องกันการยึดติดของม่านตาด้านหลัง ใช้ยาหยอดตาโทรปิคาไมด์และฟีนิลเอฟริน (1-6 ครั้ง/วัน) สำหรับการอักเสบของส่วนหน้าลูกตา สำหรับความดันลูกตาสูง (ความดันลูกตาสูงเป็นลักษณะเฉพาะในม่านตาอักเสบ HSV/VZV และม่านตาอักเสบส่วนหน้าจาก CMV) เลือกใช้ยาลดความดันลูกตา เช่น ยายับยั้งคาร์บอนิกแอนไฮเดรสและยาปิดกั้นเบตา แต่ควรระวังการใช้พรอสตาแกลนดินเนื่องจากเสี่ยงต่อการอักเสบกำเริบ
9. เมทริกซ์ความเสี่ยงตามภาวะภูมิคุ้มกันบกพร่อง
หัวข้อที่มีชื่อว่า “9. เมทริกซ์ความเสี่ยงตามภาวะภูมิคุ้มกันบกพร่อง”| ภูมิหลัง | เชื้อก่อโรคที่ต้องเฝ้าระวังเป็นพิเศษ | การตรวจลำดับความสำคัญ |
|---|---|---|
| การติดเชื้อเอชไอวี (CD4 <50/µL) | CMV (จอประสาทตาอักเสบ, ARN, PORN), เชื้อรา (คริปโตค็อกคัส), ซิฟิลิส | PCR ของเหลวในลูกตา (มัลติเพล็กซ์), แอนติเจน CMV, β-D-กลูแคน |
| หลังการปลูกถ่ายอวัยวะแข็งและการใช้ยากดภูมิคุ้มกัน | CMV, เชื้อรา (Aspergillus, Candida), EBV | CMV-PCR, β-D-กลูแคน, การเพาะเชื้อจากเลือด |
| เนื้องอกมะเร็งหลังเคมีบำบัด | เชื้อรา (Candida, Aspergillus), CMV | β-D-กลูแคน, การเพาะเชื้อจากเลือด |
| การให้สารอาหารทางหลอดเลือดดำระยะยาว / การใส่สายสวน | เยื่อบุตาอักเสบจากเชื้อแคนดิดา | β-D-กลูแคน / เพาะเชื้อจากเลือด (จำเป็นต้องปรึกษาจักษุแพทย์) |
| ความเสี่ยงสูงต่อวัณโรค (ประวัติการเดินทาง/สัมผัส) | วัณโรค (คอรอยด์แกรนูโลมา / ชนิดหลอดเลือดอักเสบ) | IGRA / เอกซเรย์คอมพิวเตอร์ทรวงอก |
| MSM (ชายที่มีเพศสัมพันธ์กับชาย) / HIV+ | ซิฟิลิส (ซิฟิลิสที่ตาประมาณ 1-1.5%), CMV | การตรวจ TPHA, RPR, HIV |
| ผู้ที่มีภูมิคุ้มกันปกติ (วัยกลางคนขึ้นไป) | ม่านตาอักเสบจาก HSV/VZV, ARN | PCR ของน้ำในช่องหน้าตา, ค่า Q |
| เด็ก / ประวัติการสัมผัสสัตว์เลี้ยง | ท็อกโซคารา / ท็อกโซพลาสมา | แอนติบอดีในซีรัม (ELISA) |
10. คำถามที่พบบ่อย
หัวข้อที่มีชื่อว่า “10. คำถามที่พบบ่อย”เมื่อเป็นการยากที่จะแยกแยะระหว่างม่านตาอักเสบชนิดติดเชื้อและไม่ติดเชื้อจากอาการทางคลินิกเพียงอย่างเดียว หรือเมื่อการตรวจทางซีรั่มวิทยาให้ผลลบแม้จะสงสัยว่ามีการติดเชื้อ ให้พิจารณาเจาะห้องหน้าตาอย่างจริงจัง โดยเฉพาะในกรณีที่สงสัยจอประสาทตาอักเสบชนิดเนื้อตาย (ARN, PORN, CMV retinitis) ควรทำ PCR ของน้ำในลูกตาโดยเร็วที่สุดเนื่องจากการวินิจฉัยตั้งแต่เนิ่นๆ สัมพันธ์โดยตรงกับการเลือกการรักษาและการพยากรณ์โรค ในกรณีที่ PCR ให้ผลลบในระยะเริ่มแรกหรือกรณีดื้อต่อการรักษา PCR แบบมัลติเพล็กซ์มีประโยชน์
ขั้นแรก ให้ทำ PCR ของน้ำในลูกตาโดยเร็วเพื่อระบุเชื้อก่อโรค และเมื่อทราบเชื้อก่อโรคแล้ว ให้เริ่มการรักษาด้วยยาเฉพาะ เนื่องจากการหยุดสเตียรอยด์อย่างกะทันหันอาจทำให้เกิดการอักเสบฟื้นตัวได้ จึงต้องลดขนาดยาอย่างระมัดระวังหลังจากเริ่มการรักษาต้านเชื้อก่อโรค โดยเฉพาะในม่านตาอักเสบจากวัณโรคที่ได้รับการรักษาด้วยสเตียรอยด์เพียงอย่างเดียว ความเสี่ยงของการกลับเป็นซ้ำและการแพร่กระจายของวัณโรคแฝงจะเพิ่มขึ้น ดังนั้นจึงต้องตรวจร่างกายอย่างเร่งด่วน (CT ทรวงอก, IGRA) โดยร่วมมือกับแผนกอายุรกรรมระบบหายใจ
แม้หลังการรักษาสิ้นสุดลง ท็อกโซพลาสมายังคงอยู่ในรูปซีสต์ที่ดื้อยาภายในรอยโรคแผลเป็นฝ่อ การกลับเป็นซ้ำเกิดขึ้นประมาณ 5-30% ของกรณีเนื่องจากภูมิคุ้มกันลดลงหรือการตั้งครรภ์ ในผู้ป่วยที่กลับเป็นซ้ำบ่อย อาจพิจารณาการให้ยาป้องกันระยะยาวด้วยไตรเมโทพริม-ซัลฟาเมทอกซาโซล ในระหว่างตั้งครรภ์ หากหญิงตั้งครรภ์ที่มีแอนติบอดีต่อท็อกโซพลาสมาเป็นลบติดเชื้อปฐมภูมิ มีความเสี่ยงของการถ่ายทอดแนวตั้งสู่ทารกในครรภ์ (ประมาณ 40%) ดังนั้นควรแนะนำให้หลีกเลี่ยงการสัมผัสอุจจาระแมว ดิน และการรับประทานเนื้อดิบ
11. บทความที่เกี่ยวข้อง
หัวข้อที่มีชื่อว่า “11. บทความที่เกี่ยวข้อง”ม่านตาอักเสบจากไวรัส
หัวข้อที่มีชื่อว่า “ม่านตาอักเสบจากไวรัส”ม่านตาอักเสบจากแบคทีเรียและม่านตาอักเสบจากการติดเชื้ออื่นๆ
หัวข้อที่มีชื่อว่า “ม่านตาอักเสบจากแบคทีเรียและม่านตาอักเสบจากการติดเชื้ออื่นๆ”เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “เอกสารอ้างอิง”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
