โรคม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 (HAU) ประมาณว่าเกิดขึ้น 112.2 รายต่อผู้ติดเชื้อ HTLV-1 100,000 คน
มีการกระจุกตัวในภูมิภาคตะวันตกเฉียงใต้ เช่น คิวชู โอกินาว่า และชิโกกุตอนใต้
ลักษณะเฉพาะคือความขุ่นของวุ้นตา แบบม่าน แบบเส้น และแบบเม็ด รวมถึงการเกาะของเม็ดสีขาวรอบหลอดเลือดจอประสาทตา
ไม่มีเกณฑ์การวินิจฉัยที่แน่ชัด การวินิจฉัยทำโดยการแยกสาเหตุอื่นของม่านตาอักเสบ ที่ทราบแล้ว และการตรวจพบแอนติบอดีต่อ HTLV-1 ในซีรั่ม
ตอบสนองต่อการรักษาด้วยสเตียรอยด์ ได้ดี แต่กลับเป็นซ้ำประมาณ 60% ของกรณี
อัตราการเกิดร่วมกับ HAM/TSP (โรคไขสันหลังที่เกี่ยวข้องกับ HTLV-1) และภาวะต่อมไทรอยด์ทำงานเกินสูง
ในการสำรวจทางระบาดวิทยาระดับชาติปี 2002 ของแนวทางปฏิบัติสำหรับม่านตาอักเสบ (2019) ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 คิดเป็น 1.5% ของม่านตาอักเสบ ทั้งหมด และ 5.1% ในภูมิภาคคิวชู (3.4 เท่าของสัดส่วนระดับชาติ) 2)
การแพร่กระจายไปยังพื้นที่ที่ไม่ใช่โรคประจำถิ่นผ่านการย้ายถิ่นยังคงดำเนินต่อไป ทำให้เป็นสาเหตุสำคัญในการวินิจฉัยแยกโรคจากม่านตาอักเสบ ที่ไม่ทราบสาเหตุ1) .
ไวรัสลิมโฟโทรปิกทีเซลล์ของมนุษย์ชนิดที่ 1 (HTLV-1) เป็นไวรัสในวงศ์ Retroviridae ถูกค้นพบครั้งแรกในปี 1980 โดย Poiesz และคณะ ทำให้เกิดมะเร็งเม็ดเลือดขาว/ลิมโฟมาชนิดทีเซลล์ในผู้ใหญ่ (ATL), โรคไขสันหลังที่เกี่ยวข้องกับ HTLV-1 (HAM/TSP), โรคข้อ (HAAP), หลอดลมอักเสบ (HAB) และม่านตาอักเสบ (ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1; HAU)3) .
HAU คือม่านตาอักเสบ ชนิด granulomatous หรือ non-granulomatous ที่เกิดขึ้นในพาหะของ HTLV-1 โดยมีลักษณะสำคัญคือความขุ่นของวุ้นตา และหลอดเลือดจอประสาทตาอักเสบ เป็นหนึ่งในภาวะแทรกซ้อนทางจักษุวิทยาที่สำคัญของการติดเชื้อ HTLV-1
ระบาดวิทยา:
คาดว่ามีผู้ติดเชื้อประมาณ 20 ล้านคนทั่วโลก และส่วนใหญ่เป็นพาหะที่ไม่มีอาการตลอดชีวิต
ในญี่ปุ่น มีการกระจุกตัวในภูมิภาคตะวันตกเฉียงใต้ เช่น คิวชู โอกินาวะ และชิโกกุตอนใต้
ประมาณ 0.1% ของพาหะ HTLV-1 เกิดการอักเสบของตา (การอักเสบไม่จำเพาะของส่วนหน้าตา, ความขุ่นของวุ้นตา เล็กน้อยถึงปานกลาง) 4)
ความชุกของ HAU คือ 112.2 ต่อพาหะ 100,000 คน ซึ่งสูงกว่า HAM/TSP เล็กน้อย 5)
อัตราส่วนเพศประมาณ 2:3 (ชาย:หญิง) พบในผู้หญิงมากกว่าเล็กน้อย และมักเป็นข้างเดียว
ในการสำรวจทางระบาดวิทยาระดับชาติตามแนวทางการรักษาม่านตาอักเสบ (2019) HAU คิดเป็น 1.5% ของม่านตาอักเสบ ทั้งหมดในการสำรวจปี 2002 (5.1% ในภูมิภาคคิวชู) และ 28 ราย (0.7%) ในการสำรวจปี 2009 2)
HAU สามารถเกิดร่วมกับ HAM/TSP หรือเป็นสัญญาณเดียวของการติดเชื้อ HTLV-1 ในกรณีที่มี HAM/TSP ร่วมด้วย มักพบได้บ่อยในผู้ป่วยที่มีการเริ่มต้นของโรคเร็วมากกว่าในผู้ที่มีความบกพร่องทางการเคลื่อนไหวรุนแรง ความถี่ของการเกิดโรคร่วมกับภาวะต่อมไทรอยด์ทำงานเกินก็สูงเช่นกัน
มีพื้นที่ระบาดในละตินอเมริกา เช่น โคลอมเบีย และในเปรูมีรายงานว่า 29.4% ของยูเวียอักเสบส่วนกลางทั้งหมด (45.5% ในผู้ที่มีอายุมากกว่า 50 ปี) มีความเกี่ยวข้องกับ HTLV-11)
Q
ผู้ป่วยประเภทใดในญี่ปุ่นที่ควรสงสัยว่ามียูเวียอักเสบที่เกี่ยวข้องกับ HTLV-1?
A
สงสัยในผู้ป่วยที่มีภูมิลำเนาหรืออาศัยอยู่ในคิวชู โอกินาวะ หรือชิโกกุตอนใต้ ซึ่งมีอาการยูเวียอักเสบที่มีความขุ่นของวุ้นตา เป็นหลัก หลังจากไม่พบสาเหตุอื่นที่ทราบ (เช่น ซาร์คอยโดซิส ยูเวียอักเสบส่วนกลาง เป็นต้น) นอกจากนี้ควรพิจารณาตรวจคัดกรอง HTLV-1 หากมีภาวะต่อมไทรอยด์ทำงานเกินหรือ HAM/TSP (อัมพาตเกร็ง ปัสสาวะผิดปกติ เป็นต้น)
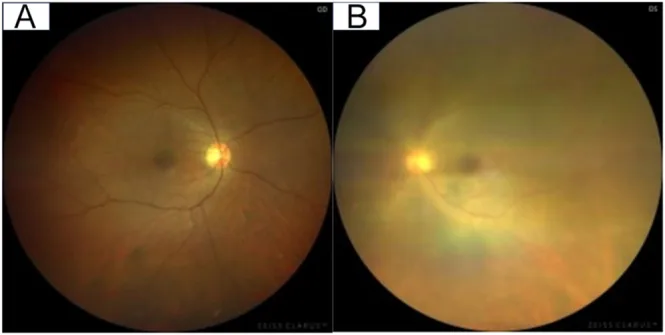
ภาพถ่ายจอประสาทตาของยูเวียอักเสบที่เกี่ยวข้องกับ HTLV-1 ในตาที่มีการอักเสบ จอประสาทตาจะดูพร่ามัวเนื่องจากความขุ่นของวุ้นตา Kasamatsu D, et al. HTLV-1-associated uveitis mimicking thyroid-associated ophthalmopathy during antithyroid therapy: a diagnostic pitfall and management challenge. Endocrinol Diabetes Metab Case Rep. 2026. Figure 3. PM
CI D: PMC13052792. License: CC BY.
การเปรียบเทียบภาพถ่ายจอประสาทตา ข้างซ้ายและขวา ในตาข้างที่มีการอักเสบ จะเห็นหัวประสาทตาและหลอดเลือดจอประสาทตา ไม่ชัดเจนเนื่องจากความขุ่นของวุ้นตา ภาพนี้แสดงลักษณะเด่นของการอักเสบภายในตาที่พบในม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1
เริ่มมีอาการแบบเฉียบพลันหรือกึ่งเฉียบพลัน
ตามัวและการมองเห็น ลดลง : เนื่องจากความขุ่นของวุ้นตา เห็นจุดลอย : เนื่องจากความขุ่นจากการอักเสบภายในวุ้นตา รู้สึกไม่สบายตา ปวด คัน รู้สึกมีสิ่งแปลกปลอม : เนื่องจากการอักเสบของส่วนหน้าของตาในบางกรณี อาจตรวจพบโดยไม่มีอาการ
อาการแสดงของส่วนหน้าของตา
ม่านตาอักเสบ ส่วนหน้าแบบ granulomatous หรือ non-granulomatousกระจกตา ด้านหลัง (KP) และก้อนที่ม่านตา เป็นลักษณะเฉพาะ
กระจกตา ขุ่น, แผลเป็น, และเส้นเลือดงอกใหม่
เยื่อบุตา และกระจกตา แห้ง
ผลตรวจส่วนหลังของลูกตา
ความขุ่นของวุ้นตา แบบม่านคลุม แบบเส้น หรือแบบเม็ดการมองเห็น ลดลง
การเกาะของเม็ดสีขาวรอบหลอดเลือดจอตา (retinal vasculitis) : พบโดยเฉพาะรอบขั้วประสาทตาและตามแนวโค้งของหลอดเลือด1)
การเปลี่ยนแปลงแบบ exudative ของคอรอยด์ และจอตา : พบได้น้อยในตาข้างเดียวหรือทั้งสองข้าง
จอตาเสื่อม จอตาตกเลือด เยื่อเหนือจอตา เส้นประสาทตา ฝ่อ : อาจเกิดขึ้นในกรณีรุนแรงหรือเรื้อรัง
เซลล์ที่แทรกซึมในลูกตาใน HAU ส่วนใหญ่เป็นลิมโฟไซต์ (ส่วนใหญ่เป็น T cell ที่มี CD3+) และการผลิตไซโตไคน์โดย T cell ที่ติดเชื้อ HTLV-1 ทำให้เกิดการอักเสบ9) ความขุ่นของวุ้นตา แบบม่านคลุมเป็นผลตรวจที่สำคัญในการวินิจฉัย และเป็นลักษณะเด่นที่ควรพิจารณาในการวินิจฉัยแยกโรคจากซาร์คอยโดซิส และม่านตาอักเสบส่วนกลาง 5)
ในชุดผู้ป่วยจากโคลอมเบีย ในรายที่มีอาการรุนแรงซึ่งแสดงเป็นม่านตาอักเสบส่วนกลาง และส่วนหลัง พบการเสื่อมของจอประสาทตา ส่วนปลายอย่างกว้างขวาง จอประสาทตา บวมน้ำ และเส้นเลือดจอประสาทตา ใหม่ที่กว้างขวาง1) อาจจำเป็นต้องจี้จอประสาทตา ด้วยแสง (เลเซอร์ลอกจอประสาทตา ) สำหรับรอยโรคจอประสาทตา ที่รุนแรง
Q
ควรสงสัยม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 หรือไม่หากมีน้ำวุ้นตาขุ่น?
A
โรคที่มีน้ำวุ้นตา ขุ่นเป็นหลัก โดยเฉพาะซาร์คอยโดซิส และม่านตาอักเสบส่วนกลาง จำเป็นต้องแยกความแตกต่าง ควรตรวจซีรั่ม HTLV-1 อย่างจริงจังในผู้ที่มาจากพื้นที่ระบาด (เช่น คิวชูและโอกินาว่า) หรือผู้ที่มีภาวะแทรกซ้อนทางระบบดังกล่าวข้างต้น
HTLV-1 เป็นรีโทรไวรัสที่ติดเชื้อในลิมโฟไซต์ที (เซลล์ CD4+ T) ไวรัสไม่ได้ติดเชื้อในเนื้อเยื่อตาโดยตรง แต่ปฏิกิริยาภูมิคุ้มกันที่เกิดจากเซลล์ T ที่ติดเชื้อเป็นศูนย์กลางของพยาธิสรีรวิทยาของ HAU9)
เส้นทางการติดต่อหลัก:
การติดต่อจากแม่สู่ลูกในแนวตั้ง (ส่วนใหญ่ผ่านทางน้ำนมแม่) : เส้นทางการติดเชื้อที่สำคัญที่สุด ประสิทธิภาพการติดเชื้อ 20% ขึ้นอยู่กับปริมาณโปรไวรัส HTLV-1 ความเข้ากันได้ของ HLA คลาส I ระหว่างแม่และลูก และระยะเวลาในการให้นมบุตร การติดเชื้อในครรภ์และระหว่างคลอดก็เป็นไปได้เช่นกันการมีเพศสัมพันธ์ (ส่วนใหญ่จากชายสู่หญิงมีประสิทธิภาพสูงกว่า)การสัมผัสเลือดและการถ่ายเลือด (เส้นทางการติดเชื้อที่มีประสิทธิภาพมากที่สุด)
ปัจจัยเสี่ยง:
การอาศัยหรือมีถิ่นกำเนิดในพื้นที่ระบาด (คิวชู โอกินาวะ ชิโกกุใต้ หมู่เกาะแคริบเบียน อเมริกากลางและใต้ แอฟริกากลาง เมลานีเซีย)
ความชุกของพาหะเพิ่มขึ้นในผู้หญิงอายุมากกว่า 40 ปี
ความเสี่ยงในการเกิด ATL อยู่ที่ 2–4% ในผู้ติดเชื้อ ความเสี่ยงในการเกิด HAM/TSP อยู่ที่ 1–4% ความเสี่ยงตลอดชีวิตสำหรับกลุ่มอาการอักเสบและภูมิต้านตนเองที่เกี่ยวข้อง (เช่น ม่านตาอักเสบ ผิวหนังอักเสบ ถุงลมอักเสบ ข้ออักเสบ ไตอักเสบ กล้ามเนื้ออักเสบ) อยู่ที่ประมาณ 10%1) .
ไม่มีเกณฑ์การวินิจฉัยที่แน่ชัด การวินิจฉัยทำโดยการแยกโรค 2) .
ข้อกำหนดในการวินิจฉัย:
ผลบวกของแอนติบอดี HTLV-1 ในซีรั่ม (ยืนยันด้วย Western blot)
แยกโรคม่านตาอักเสบ จากสาเหตุที่ทราบ (เช่น HS V, VZV, cytomegalovirus, วัณโรค, ซิฟิลิส, ทอกโซพลาสมา, ซาร์คอยโดซิส , โรคเบห์เซ็ต, โรคปลอกประสาทเสื่อมแข็ง ฯลฯ)
ตรวจสอบการมีอยู่ของโรคทางระบบที่เกี่ยวข้องกับ HTLV-1 (ATL และ HAM/TSP)
การตรวจหา DNA โปรไวรัส HTLV-1 ในตัวอย่างอารมณ์ขันน้ำหรือเลือดส่วนปลายด้วย PCR ก็เป็นพื้นฐานในการวินิจฉัยเช่นกัน ในผู้ป่วย HAU เกือบทุกราย จะตรวจพบ DNA โปรไวรัส HTLV-1 ในอารมณ์ขันน้ำ 9) เป็นที่ทราบกันดีว่าไม่พบ DNA ดังกล่าวในผู้ป่วยยูเวียอักเสบจากสาเหตุอื่นแม้ว่าจะมีผล HTLV-1 บวก ซึ่งยืนยันการมีส่วนร่วมของเซลล์ T ที่ติดเชื้อภายในดวงตา
การวินิจฉัยแยกโรคหลัก:
ส่วนหน้าถึงส่วนกลาง ส่วนหลัง ซาร์คอยโดซิส ท็อกโซพลาสโมซิส ม่านตาอักเสบส่วนกลาง วัณโรค โรคปลอกประสาทเสื่อมแข็ง ซิฟิลิส ซิฟิลิส โรคตาที่เกี่ยวข้องกับเอชไอวี
HAU ได้รับการรายงานครั้งแรกโดย Mochizuki และคณะในปี 1992 3, 4) ต่อมา Nakao และคณะได้อธิบายลักษณะทางคลินิกในคิวชูอย่างละเอียด 5) และ Yoshimura และคณะได้เปิดเผยลักษณะทางภูมิคุ้มกัน 6) ตั้งแต่ทศวรรษ 1990 กลุ่มชาวญี่ปุ่นที่นำโดย Kamoi และ Mochizuki ได้จัดระบบพยาธิสรีรวิทยา การวินิจฉัย และการรักษาของ HAU 7, 8, 10)
Q
เมื่อวินิจฉัย HAU จำเป็นต้องตรวจร่างกายทั้งระบบอะไรบ้าง?
A
เมื่อวินิจฉัยหรือสงสัยอย่างยิ่งว่าเป็น HAU การคัดกรอง ATL (มะเร็งเม็ดเลือดขาวชนิดทีเซลล์ในผู้ใหญ่) และ HAM/TSP (โรคไขสันหลัง) มีความสำคัญ โดยเฉพาะอย่างยิ่ง การตรวจแยกชนิดเม็ดเลือดขาวในเลือดส่วนปลาย LDH ตัวรับ IL-2 ที่ละลายได้ (การคัดกรอง ATL) การประเมินทางระบบประสาท (อัมพาตเกร็ง ปัสสาวะผิดปกติ ฯลฯ อาการของ HAM/TSP) และการตรวจการทำงานของต่อมไทรอยด์ (พบร่วมกับ HAU บ่อย) เนื่องจากโรคที่เกี่ยวข้องกับ HTLV-1 ส่งผลต่อหลายอวัยวะ จึงแนะนำให้ประสานงานกับแผนกโลหิตวิทยา ประสาทวิทยา และอายุรศาสตร์
HAU ตอบสนองได้ดีต่อการให้สเตียรอยด์ ทั้งแบบทั่วร่างกายหรือเฉพาะที่ และจะทุเลาลงภายในไม่กี่สัปดาห์ถึงไม่กี่เดือน จำเป็นต้องปรับความเข้มข้นของการรักษาตามระดับการอักเสบภายในลูกตา
การรักษาตามระดับความรุนแรง:
ระดับความรุนแรง วิธีการรักษา เล็กน้อย ยาหยอดตาเบตาเมทาโซน 0.1%, ยาหยอดตา NSAID เฉพาะที่, ยาหยอดตาขยายม่านตา ปานกลาง (วุ้นตา อักเสบ) ฉีดสเตียรอยด์ ใต้เยื่อหุ้มเทนอน (triamcinolone acetonide, methylprednisolone) รุนแรง เพรดนิโซโลนชนิดรับประทาน 1 มก./กก./วัน เริ่มแล้วค่อยๆ ลดขนาด หลีกเลี่ยงการใช้ทั่วร่างกายเป็นเวลานาน กรณีดื้อต่อการรักษา การปรับภูมิคุ้มกันบำบัด (เช่น cyclophosphamide), การจี้จอประสาทตาด้วยแสง (เลเซอร์จอประสาทตาลอก )
HAU ตอบสนองต่อสเตียรอยด์ ได้ดี 5, 6) แต่มักกลับมาเป็นซ้ำเมื่อลดขนาดยาหรือหยุดยา ในกรณีรุนแรงในโคลอมเบีย มีรายงานการใช้การปรับภูมิคุ้มกันบำบัด (รวมถึง cyclophosphamide) 1) .
ตอบสนองต่อยาสเตียรอยด์ แต่มักกลับมาเป็นซ้ำเมื่อลดขนาดยาหรือหยุดยา (ประมาณ 60% ของผู้ป่วยกลับมาเป็นซ้ำ)
ต้องระวังภาวะแทรกซ้อนจากการใช้สเตียรอยด์ ระยะยาว (ต้อหิน ต้อกระจก การติดเชื้อ เบาหวาน กระดูกพรุน)
ATL เป็นภาวะแทรกซ้อนอีกอย่างหนึ่งของการติดเชื้อ HTLV-1 แต่ยังไม่มีรายงานผู้ป่วย HAU ที่เป็น ATL ในเอกสารทางการแพทย์
ในกรณีรุนแรง อาจจำเป็นต้องทำหัตถการทางศัลยกรรม เช่น การจี้จอประสาทตา (photocoagulation) 1) .
การพยากรณ์โรค:
การพยากรณ์โรคเบื้องต้นดีในผู้ป่วยส่วนใหญ่ แต่ประมาณ 60% ของผู้ป่วยจะเกิดการกลับเป็นซ้ำ 5) ช่วงเวลาเฉลี่ยของการกลับเป็นซ้ำประมาณ 16 เดือน 1) มีรายงานว่ามากกว่า 90% ของผู้ป่วยกลับเป็นซ้ำภายใน 3 ปี 1) ภาวะแทรกซ้อนร้ายแรงที่อาจเกิดขึ้นได้แก่ จอประสาทตา และคอรอยด์ เสื่อม ต้อหิน และต้อกระจก ที่เกิดจากสเตียรอยด์ 1)
Q
จะลดการกลับเป็นซ้ำของ HAU ได้อย่างไร?
A
ปัจจุบันยังไม่มีการรักษาด้วยยาต้านไวรัสที่ได้ผลแน่นอนสำหรับ HTLV-1 และวิธีการป้องกันการกลับเป็นซ้ำที่แน่นอนยังมีจำกัด เมื่อกลับเป็นซ้ำ การเริ่มใช้สเตียรอยด์ อีกครั้งหรือเพิ่มขนาดยาเป็นพื้นฐาน จำเป็นต้องติดตามความดันลูกตา และประเมินเลนส์ตาเป็นระยะ โดยระวังภาวะแทรกซ้อนจากการรักษาด้วยสเตียรอยด์ ระยะยาว (ต้อหินจากสเตียรอยด์ และต้อกระจก ) ในกรณีที่ร่วมกับ HAM/TSP จำเป็นต้องประสานงานกับแผนกประสาทวิทยา
HTLV-1 เป็นรีโทรไวรัสที่ติดเชื้อในทีลิมโฟไซต์ (ส่วนใหญ่เป็นเซลล์ CD4+ T) และไม่เกิดการติดเชื้อโดยตรงต่อเนื้อเยื่อตา 8) การอักเสบภายในตาใน HAU เกิดจากปฏิกิริยาภูมิคุ้มกันที่อาศัยเซลล์ T ที่ติดเชื้อ HTLV-1 เป็นสื่อกลาง
กลไกภายในตา:
เซลล์ที่ลอยอยู่ในช่องหน้าตาคือลิมโฟไซต์ (ส่วนใหญ่เป็นเซลล์ T CD3+ และมาโครฟาจจำนวนเล็กน้อย) 9) การวิเคราะห์ PCR ตรวจพบ DNA โปรไวรัส HTLV-1 ในผู้ป่วย HAU เกือบทั้งหมด และไม่พบในผู้ป่วยยูเวียอักเสบจากสาเหตุอื่นแม้จะมี HTLV-1 บวก ข้อเท็จจริงนี้บ่งชี้ว่าเซลล์ T ที่ติดเชื้อมีส่วนเกี่ยวข้องโดยตรงในการเกิดโรคยูเวียอักเสบ 9)
โคลนเซลล์ T CD4+ ที่ติดเชื้อ HTLV-1 ซึ่งมาจากเซลล์แทรกซึมภายในตาของ HAU ผลิตไซโตไคน์ที่ก่อการอักเสบจำนวนมากดังต่อไปนี้:
IL-1α, IL-2, IL-3, IL-6, IL-8, IL-10
TNF -α, GM-CSF, IFN-γ
ไซโตไคน์เหล่านี้กระตุ้นการตอบสนองทางภูมิคุ้มกันและการอักเสบภายในตา 9)
ความสัมพันธ์ระหว่างปริมาณไวรัสและการอักเสบ:
ปริมาณโปรไวรัส HTLV-1 ในผู้ป่วย HAU สูงกว่าผู้ที่ติดเชื้อแบบไม่มีอาการโดยไม่มีม่านตาอักเสบ อย่างมีนัยสำคัญ10) ปริมาณโปรไวรัสในเซลล์เม็ดเลือดขาวชนิดโมโนนิวเคลียร์ในเลือดส่วนปลายสัมพันธ์กับความรุนแรงของการอักเสบภายในลูกตา ความสัมพันธ์นี้ชี้ให้เห็นถึงความเป็นไปได้ในการควบคุมการอักเสบผ่านการรักษา (การลดปริมาณไวรัส)
สำหรับกลไกของรอยโรคที่ส่วนหลังของตา (หลอดเลือดจอประสาทตาอักเสบ และการเปลี่ยนแปลงแบบสารคัดหลั่ง) เชื่อว่าเซลล์ทีที่ติดเชื้อ HTLV-1 ผลิตไซโตไคน์หลายชนิดภายในลูกตา ทำให้เกิดความเสียหายต่อเซลล์บุผนังหลอดเลือดจอประสาทตา และการซึมผ่านของหลอดเลือดเพิ่มขึ้น7)
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
เนื่องจากปริมาณโปรไวรัส HTLV-1 สัมพันธ์กับความรุนแรงของการอักเสบภายในตาใน HAU การลดปริมาณไวรัสจึงเป็นเป้าหมายการรักษาที่น่าสนใจ 10) ปัจจุบันยังไม่มียาที่ได้รับการอนุมัติสำหรับ HTLV-1 แต่การวิจัยเกี่ยวกับยายับยั้งรีเวิร์สทรานสคริปเทส (เช่น ไซโดวูดีน) กำลังดำเนินอยู่
การพัฒนาวัคซีนเป็นไปได้ในทางเทคนิค แต่ยังไม่มีผลิตภัณฑ์ที่พร้อมใช้งานในปัจจุบัน แนวทางผสมผสานในการป้องกันการติดเชื้อในพื้นที่ระบาด โดยเฉพาะการป้องกันการถ่ายทอดจากแม่สู่ลูก (ผ่านการให้นมบุตรเป็นหลัก) ร่วมกับการส่งเสริมการเลี้ยงลูกด้วยนมทดแทน (นมผง) ถือว่ามีความสำคัญ 1)
ในประเทศลาตินอเมริกา เช่น โคลอมเบีย การติดเชื้อ HTLV-1 ถือเป็น “การติดเชื้อที่ถูกละเลย” โดยมีความตระหนักต่ำ และยังไม่เข้าใจสถานการณ์ที่แท้จริงของ HAU อย่างเพียงพอ 1) จำเป็นต้องมีการกำหนดโปรโตคอลการวินิจฉัยที่รวมการตรวจซีรั่ม HTLV-1 เป็นส่วนหนึ่งของการวินิจฉัยแยกโรคในผู้ป่วยม่านตาอักเสบ ชนิดไม่ทราบสาเหตุ Kamoi (2023) รายงานการทบทวนอย่างครอบคลุมเกี่ยวกับภาวะแทรกซ้อนทางตาในพาหะ HTLV-1 และเน้นย้ำถึงความสำคัญของการตรวจคัดกรองตาเป็นประจำ 10)
Villamil-Gomez W, Torres JR, Rojas-Hernández J, et al. HTLV-1 uveitis in Colombia, an underrecognized complication of a hitherto neglected condition: a case series. Ther Adv Infect Dis. 2023;10:1-5.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
Mochizuki M, Yamaguchi K, Takatsuki K, et al. HTLV-I and uveitis. Lancet. 1992;339(8801):1110.
Mochizuki M, Watanabe T, Yamaguchi K, et al. Uveitis associated with human T-cell lymphotropic virus type I. Am J Ophthalmol. 1992;114(2):123-129.
Nakao K, Ohba N. Clinical features of HTLV-I associated uveitis. Br J Ophthalmol. 1993;77(5):274-279.
Yoshimura K, Mochizuki M, Araki S, et al. Clinical and immunologic features of human T-cell lymphotropic virus type I uveitis. Am J Ophthalmol. 1993;116(2):156-163.
Kamoi K, Mochizuki M. HTLV-1 uveitis. Front Microbiol. 2012;3:270.
Terada Y, Kamoi K, Komizo T, et al. Human T cell leukemia virus type 1 and eye diseases. J Ocul Pharmacol Ther. 2017;33(4):216-223.
Ono A, Mochizuki M, Yamaguchi K, et al. Immunologic and virologic characterization of the primary infiltrating cells in the aqueous humor of human T-cell leukemia virus type 1 uveitis. Invest Ophthalmol Vis Sci. 1997;38(3):676-689.
Kamoi K. Uveitis and Ocular Complications in Human T-Cell Lymphotropic Virus Type 1 Carrier. Viruses. 2023;15(10):2024.