眼前節所見

HTLV-1相關葡萄膜炎
1. 什麼是HTLV-1相關葡萄膜炎?
Section titled “1. 什麼是HTLV-1相關葡萄膜炎?”人類T細胞白血病病毒1型(HTLV-1)屬於反轉錄病毒科,於1980年由Poiesz等人首次發現。它可引起成人T細胞白血病/淋巴瘤(ATL)、HTLV-1相關脊髓病(HAM/TSP)、關節病(HAAP)、支氣管炎(HAB)以及葡萄膜炎(HTLV-1相關葡萄膜炎;HAU)3)。
HAU是發生在HTLV-1帶原者中的肉芽腫性或非肉芽腫性葡萄膜炎,主要特徵為玻璃體混濁和視網膜血管炎。它是HTLV-1感染的重要眼科併發症之一。
流行病學:
- 據估計,全球約有2000萬人感染,其中大部分終生為無症狀帶原者。
- 在日本,九州、沖繩、南四國等西南部地區有區域性聚集。
- 約0.1%的HTLV-1帶原者出現眼部發炎(前眼部非特異性發炎、輕度至中度玻璃體混濁)4)。
- HAU的盛行率為每10萬帶原者112.2人,略高於HAM/TSP5)。
- 男女比例約為2:3,女性略多,單眼發病稍多見。
- 根據《葡萄膜炎診療指引(2019)》的全國流行病學調查,2002年調查中HAU佔葡萄膜炎總數的1.5%(九州地區為5.1%),2009年調查中為28例(0.7%)2)。
HAU可與HAM/TSP合併發生,也可作為HTLV-1感染的唯一表現。在合併HAM/TSP的病例中,發病較早的患者比嚴重運動障礙的患者更常見。此外,與甲狀腺功能亢進症的合併頻率也很高。
哥倫比亞等拉丁美洲也有流行地區,據報導,在秘魯,29.4%的中間葡萄膜炎(50歲以上為45.5%)與HTLV-1相關1)。
對於來自或居住於九州、沖繩、南四國,表現為以玻璃體混濁為主的葡萄膜炎,且排除了其他已知原因(如類肉瘤病、中間葡萄膜炎等)的患者,應懷疑本病。此外,若合併甲狀腺功能亢進症或HAM/TSP(痙攣性麻痺、排尿障礙等),應考慮進行HTLV-1篩檢。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”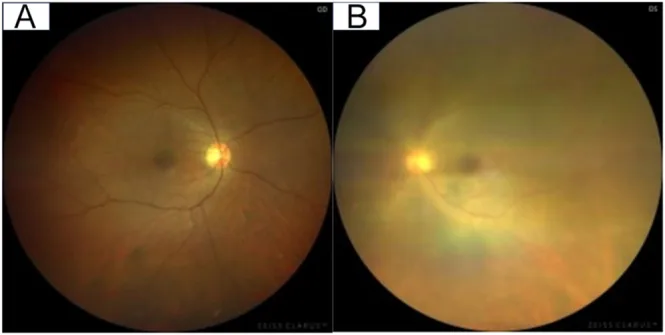
急性或亞急性發病。
- 霧視(視力模糊)和視力下降:由玻璃體混濁引起。
- 飛蚊症:由玻璃體內炎性混濁引起。
- 不適感、疼痛、搔癢、異物感:與前段炎症相關。
- 部分病例可無症狀被發現。
後眼部所見
幕狀、索狀或顆粒狀玻璃體混濁:HAU的特徵性表現。是視力下降的主要原因。
視網膜血管周圍白色顆粒附著(視網膜血管炎):尤其在視神經乳頭周圍和血管弓沿線可見1)。
滲出性視網膜脈絡膜改變:單眼或雙眼罕見出現。
視網膜變性、視網膜出血、視網膜前膜、視神經萎縮:可能發生在重症或慢性病例中。
HAU眼內浸潤細胞多為淋巴球(大部分為CD3+ T細胞),HTLV-1感染T細胞產生的細胞因子引發炎症9)。幕狀玻璃體混濁是診斷上的重要所見,在與類肉瘤病和中間葡萄膜炎的鑑別中應考慮此特徵性表現5)。
在哥倫比亞的病例系列中,表現為中間及後葡萄膜炎的嚴重病例可見廣泛的周邊視網膜變性、黃斑水腫及廣泛的視網膜新生血管1)。對於嚴重的視網膜病變,可能需要視網膜光凝(雷射視網膜消融術)。
對於以玻璃體混濁為主要表現的疾病,尤其需要與類肉瘤病及中間葡萄膜炎進行鑑別。來自流行地區(如九州、沖繩)或具有上述全身併發症的患者應積極進行HTLV-1血清學檢測。
3. 病因與風險因素
Section titled “3. 病因與風險因素”HTLV-1是一種感染T淋巴細胞(CD4+ T細胞)的逆轉錄病毒。病毒本身不感染眼組織,而是由感染T細胞引發的免疫反應是HAU致病機制的核心9)。
主要感染途徑:
- 母嬰垂直感染(主要透過母乳):最重要的感染途徑。感染效率為20%,取決於HTLV-1原病毒量、母嬰HLA I類相容性及哺乳期。子宮內感染及分娩時感染亦可能發生。
- 性交(主要是男性傳染給女性的效率較高)。
- 血液接觸及輸血(最有效的感染途徑)。
風險因子:
- 居住或來自流行地區(九州、沖繩、南四國、加勒比海國家、中南美洲、中非、美拉尼西亞)。
- 40歲及以上女性帶原者盛行率增加。
- ATL進展風險為感染者的2-4%,HAM/TSP進展風險為1-4%。相關發炎性和自體免疫症候群(葡萄膜炎、皮膚炎、肺泡炎、關節炎、腎炎、肌炎等)的終生風險約為10%1)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”臨床診斷(排除診斷)
Section titled “臨床診斷(排除診斷)”沒有確定的診斷標準,透過排除診斷進行2)。
診斷要件:
- HTLV-1血清抗體陽性(經Western blot確認)
- 排除已知原因引起的葡萄膜炎(如HSV、VZV、巨細胞病毒、結核、梅毒、弓形蟲、類肉瘤病、貝西氏症、多發性硬化症等)
- 確認是否存在HTLV-1相關全身性疾病(ATL、HAM/TSP)
透過PCR檢測前房水或周邊血液樣本中的HTLV-1前病毒DNA也可作為診斷依據。幾乎所有HAU患者的前房水中均可檢測到HTLV-1前病毒DNA9)。即使HTLV-1陽性,其他原因引起的葡萄膜炎患者中也未檢測到該DNA,這支持了感染T細胞參與眼內病變的觀點。
主要鑑別診斷:
| 前眼部至中間部 | 後眼部 |
|---|---|
| 類肉瘤病 | 弓形蟲症 |
| 中間葡萄膜炎 | 結核 |
| 多發性硬化症 | 梅毒 |
| 梅毒 | HIV相關眼疾 |
HAU發現的歷史背景
Section titled “HAU發現的歷史背景”HAU於1992年由望月等人首次報告3, 4)。之後,中尾等人詳細描述了九州地區的臨床特徵5),吉村等人闡明了免疫學特徵6)。自1990年代以來,以Kamoi和望月為中心的日本團隊系統化了HAU的病理、診斷和治療7, 8, 10)。
當診斷或高度懷疑HAU時,篩查ATL(成人T細胞白血病)和HAM/TSP(脊髓病)很重要。具體包括周邊血液白血球分類、LDH、可溶性IL-2受體(ATL篩查)、神經學評估(痙攣性麻痺、排尿障礙等HAM/TSP症狀)以及甲狀腺功能檢查(與HAU合併頻率高)。由於HTLV-1相關疾病涉及多器官,建議與血液科、神經內科和內科協作。
5. 標準治療方法
Section titled “5. 標準治療方法”類固醇治療(核心治療)
Section titled “類固醇治療(核心治療)”HAU對全身或局部使用類固醇藥物反應良好,數週至數月內可緩解。需要根據眼內發炎程度調整治療強度。
依嚴重程度治療:
| 嚴重程度 | 治療方法 |
|---|---|
| 輕度 | 貝他米松0.1%眼藥水、局部NSAID眼藥水、散瞳眼藥水 |
| 中度(玻璃體炎) | Tenon囊下類固醇注射(曲安奈德、甲潑尼龍) |
| 重度 | 潑尼松龍口服1mg/kg/日開始,逐漸減量,避免長期全身給藥 |
| 難治性病例 | 免疫調節治療(如環磷酰胺)、視網膜光凝(激光視網膜消融) |
HAU對類固醇反應良好5, 6),但減量或停藥後常復發。哥倫比亞的重症病例中,有報告使用了免疫調節治療(包括環磷醯胺)1)。
預後:
大多數病例的初期預後良好,但約60%的患者會出現復發5)。復發的平均間隔約為16個月1)。有報告指出,90%以上的病例在3年內復發1)。嚴重併發症可能包括脈絡膜視網膜變性、青光眼和類固醇誘發性白內障1)。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”HTLV-1是一種感染T淋巴細胞(主要是CD4+ T細胞)的逆轉錄病毒,不會直接感染眼組織8)。HAU的眼內炎症是由HTLV-1感染的T細胞介導的免疫反應引起的。
眼內機制:
前房內漂浮的細胞是淋巴球(大部分為CD3+ T細胞,少數為巨噬細胞)9)。PCR分析顯示,幾乎所有HAU患者中都能檢測到HTLV-1前病毒DNA,而其他原因引起的葡萄膜炎患者即使HTLV-1陽性也檢測不到。這一事實表明感染T細胞直接參與葡萄膜炎的發病機制9)。
來自HAU眼內浸潤細胞的HTLV-1感染CD4+ T細胞克隆大量產生以下發炎性細胞因子:
- IL-1α、IL-2、IL-3、IL-6、IL-8、IL-10
- TNF-α、GM-CSF、IFN-γ
這些細胞因子誘發眼內的免疫反應和發炎9)。
病毒量與發炎的相關性:
HAU患者的HTLV-1原病毒量顯著高於無葡萄膜炎的無症狀帶原者10)。周邊血液單核細胞中的原病毒量與眼內發炎強度相關。此關係暗示透過治療介入(降低病毒量)控制發炎的可能性。
後眼部病變(視網膜血管炎、滲出性變化)的機制被認為是HTLV-1感染的T細胞在眼內產生廣泛的細胞激素,導致視網膜血管內皮細胞損傷和血管通透性增加7)。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”以病毒量為標靶的治療策略
Section titled “以病毒量為標靶的治療策略”由於HAU的病理中HTLV-1原病毒量與眼內發炎強度相關,降低病毒量作為治療標靶受到關注10)。目前尚無獲批准的HTLV-1治療藥物,但反轉錄酶抑制劑(如齊多夫定等)的應用研究正在推進。
HTLV-1疫苗開發
Section titled “HTLV-1疫苗開發”疫苗開發在技術上被認為是可行的,但目前尚無可用產品。在流行地區預防感染,特別是阻斷垂直傳播(主要透過母乳餵養),結合推廣替代餵養(配方奶)的方法被認為很重要1)。
加強流行地區的診斷
Section titled “加強流行地區的診斷”在哥倫比亞等拉丁美洲國家,HTLV-1感染被視為「被忽視的感染症」,認知度低,HAU的實際情況尚未充分掌握1)。需要建立將HTLV-1血清學檢查納入特發性葡萄膜炎患者鑑別診斷的診斷方案。Kamoi(2023)報告了HTLV-1攜帶者眼部併發症的全面回顧,強調了定期眼科篩查的重要性10)。
8. 參考文獻
Section titled “8. 參考文獻”- Villamil-Gomez W, Torres JR, Rojas-Hernández J, et al. HTLV-1 uveitis in Colombia, an underrecognized complication of a hitherto neglected condition: a case series. Ther Adv Infect Dis. 2023;10:1-5.
- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
- Mochizuki M, Yamaguchi K, Takatsuki K, et al. HTLV-I and uveitis. Lancet. 1992;339(8801):1110.
- Mochizuki M, Watanabe T, Yamaguchi K, et al. Uveitis associated with human T-cell lymphotropic virus type I. Am J Ophthalmol. 1992;114(2):123-129.
- Nakao K, Ohba N. Clinical features of HTLV-I associated uveitis. Br J Ophthalmol. 1993;77(5):274-279.
- Yoshimura K, Mochizuki M, Araki S, et al. Clinical and immunologic features of human T-cell lymphotropic virus type I uveitis. Am J Ophthalmol. 1993;116(2):156-163.
- Kamoi K, Mochizuki M. HTLV-1 uveitis. Front Microbiol. 2012;3:270.
- Terada Y, Kamoi K, Komizo T, et al. Human T cell leukemia virus type 1 and eye diseases. J Ocul Pharmacol Ther. 2017;33(4):216-223.
- Ono A, Mochizuki M, Yamaguchi K, et al. Immunologic and virologic characterization of the primary infiltrating cells in the aqueous humor of human T-cell leukemia virus type 1 uveitis. Invest Ophthalmol Vis Sci. 1997;38(3):676-689.
- Kamoi K. Uveitis and Ocular Complications in Human T-Cell Lymphotropic Virus Type 1 Carrier. Viruses. 2023;15(10):2024.
