ยูเวียอักเสบที่เกิดจากยาคิดเป็นร้อยละ 0.38–1.4 ของยูเวียอักเสบทั้งหมด1)
ยากลุ่มบิสฟอสโฟเนตเป็นสาเหตุที่พบบ่อยที่สุด คิดเป็นมากกว่าสองในสามของยูเวียอักเสบที่เกิดจากยาทั้งหมด1)
ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน (PGA) ต่างจากความเชื่อทั่วไปที่ว่า “ทำให้ยูเวียอักเสบแย่ลง” จากการศึกษาขนาดใหญ่พบว่ามีความเสี่ยงต่ำกว่ายาต้อหิน ชนิดอื่น 2)
การวินิจฉัยเป็นการวินิจฉัยโดยการแยกโรค การหยุดยาที่เป็นสาเหตุและการใช้สเตียรอยด์ เฉพาะที่เป็นการรักษาพื้นฐาน
จอประสาทตา อักเสบจากหลอดเลือดอุดตันที่เกี่ยวข้องกับแวนโคมัยซิน (HORV ): 56% จะเกิดต้อหินจากเส้นเลือดใหม่ ภายใน 1-2 เดือน 1) ยูเวียอักเสบที่เกิดจากยา (drug-induced uveitis) เป็นภาวะที่พบได้ค่อนข้างน้อย ซึ่งเกิดจากยาที่ให้ทั้งทางระบบหรือเฉพาะที่กระตุ้นให้เกิดการอักเสบภายในดวงตา
คิดเป็นร้อยละ 0.38–1.4 ของผู้ป่วยยูเวียอักเสบทั้งหมด1) และในคลินิกยูเวียอักเสบระดับตติยภูมิรายงานว่ามีน้อยกว่าร้อยละ 0.5
ในช่วงทศวรรษ 1990 เริ่มเป็นที่รู้จักอย่างกว้างขวางหลังจากมีรายงานผู้ป่วยเอดส์ที่ใช้ยา rifabutin และ cidofovir1)
ในปัจจุบันมีรายงานเพิ่มขึ้นเนื่องจากการใช้ยาฉีดเข้าแก้วตา ยากลุ่ม immune checkpoint inhibitors และวัคซีนที่แพร่หลายมากขึ้น
เกณฑ์ต่อไปนี้เป็นประโยชน์ในการสร้างความสัมพันธ์เชิงสาเหตุของยา
เกิดขึ้นตามลำดับเวลาที่สมเหตุสมผลหลังการใช้ยา
อาการดีขึ้นเมื่อลดขนาดยาหรือหยุดยา
ไม่พบสาเหตุอื่น
อาการแย่ลงเมื่อเพิ่มขนาดยา
กลับมาเป็นซ้ำเมื่อให้ยาซ้ำ (rechallenge)
ไม่จำเป็นต้องมีเกณฑ์ทั้งหมด แต่ควรพิจารณาหยุดยาที่สงสัยและเปลี่ยนเป็นยาทางเลือก
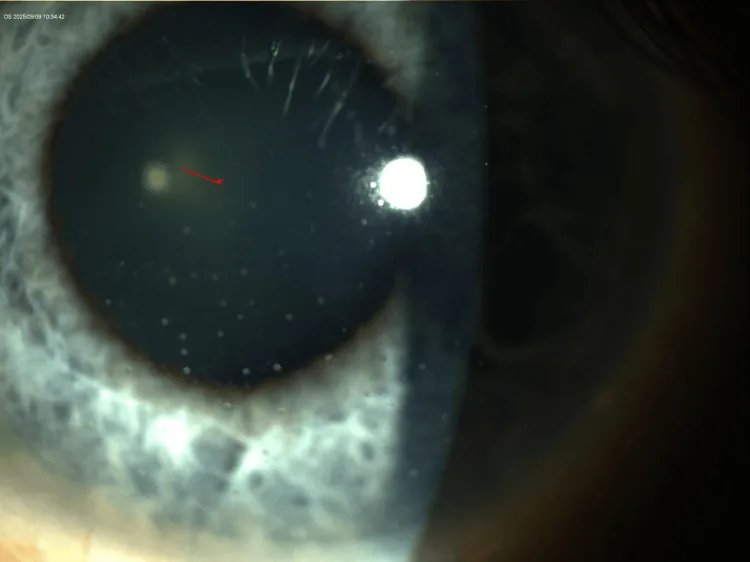
คราบไขมันคล้ายไขมันแกะที่ด้านหลังกระจกตาในยูเวียอักเสบที่เกิดจากยา Miyashiro MJ, et al. Bilateral Granulomatous Keratic Precipitates Following Inadequate Antibiotic Coverage for Presumed Lyme Disease. Cureus. 2025. Figure 4. PM
CI D: PMC12669937. License: CC BY.
ภาพขยายจากกล้องจุลทรรศน์กรีดแสงของตาซ้าย แสดงให้เห็นการเกาะกลุ่มของตะกอนขนาดใหญ่คล้ายไขมันที่ด้านหลังกระจกตา (keratic precipitates) แต่ช่องหน้าตา (anterior chamber) สงบ ไม่มีอาการอักเสบหรือหนองสะสม สอดคล้องกับหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก” ที่กล่าวถึงตะกอนที่ด้านหลังกระจกตา
ปวดตา ตาแดง และกลัวแสง (photophobia)ตามัว (blurred vision)
ระยะเวลาก่อนเริ่มมีอาการ: ตั้งแต่ไม่กี่วันถึงหลายเดือนหลังจากเริ่มใช้ยา
ยาที่เป็นสาเหตุอาจทำให้เกิดภาพทางคลินิกที่หลากหลาย ตั้งแต่ม่านตาอักเสบ ส่วนหน้าไปจนถึงม่านตาอักเสบ ทั่วทั้งลูกตา ที่พบบ่อยที่สุดคือม่านตาอักเสบ ส่วนหน้า (84.7%) รองลงมาคือส่วนหลัง (10.2%) และส่วนกลาง (2.6%) ตามลำดับ 2)
Q
ยาหยอดตาสามารถทำให้เกิดม่านตาอักเสบได้หรือไม่?
A
ใช่ ยาหยอดตาที่ใช้เฉพาะที่ เช่น บริโมนิดีน (ยาหยอดตารักษาโรคต้อหิน ) และยาที่เกี่ยวข้องกับพรอสตาแกลนดิน ก็มีรายงานว่าทำให้เกิดม่านตาอักเสบ ได้ โดยเฉพาะบริโมนิดีนอาจทำให้เกิดอาการได้ตั้งแต่ไม่กี่สัปดาห์หลังเริ่มใช้จนถึงนานถึง 5 ปี หากผู้ป่วยไม่แจ้งว่ากำลังใช้ยาหยอดตาอาจทำให้วินิจฉัยพลาดได้ 1)
กลไกการเกิดม่านตาอักเสบ ที่เกิดจากยาแบ่งออกเป็น กลไกโดยตรง และ กลไกโดยอ้อม 1)
กลไกโดยตรง : พิษโดยตรงของยา เมแทบอไลต์ หรือสารปรุงแต่งทำให้สิ่งกีดขวางเลือด-ตา (BAB/BRB) เสียหาย ส่งผลให้เซลล์อักเสบไหลเข้ามา โดยปกติจะเกิดภายใน 24–48 ชั่วโมง
กลไกโดยอ้อม (3 เส้นทางหลัก):
การสะสมของอิมมูนคอมเพล็กซ์: แอนติบอดีที่ถูกกระตุ้นโดยยาจะสร้างอิมมูนคอมเพล็กซ์ ซึ่งไปสะสมในเนื้อเยื่อยูเวียและปล่อย TNF -α และ IL-6 (เช่น บิสฟอสโฟเนต)
การปล่อยแอนติเจนหลังการตายของจุลินทรีย์จากยาปฏิชีวนะ: โปรตีนผนังเซลล์ของจุลินทรีย์ที่ตายแล้วสร้างอิมมูนคอมเพล็กซ์ (เช่น ไรฟาบูติน)
การกระตุ้นเซลล์ภูมิคุ้มกัน: ยาที่ยับยั้งจุดตรวจภูมิคุ้มกันกระตุ้นทีเซลล์ให้กำหนดเป้าหมายแอนติเจนของยูเวีย
ชนิดของ HLA (HLA-B27, HLA-A29, HLA-B51, HLA-DR4 เป็นต้น)
โรคภูมิต้านตนเองที่มีอยู่ก่อน
ประวัติการอักเสบของยูเวีย
ภาวะภูมิคุ้มกันบกพร่อง (เช่น HIV)
โรคม่านตาอักเสบ ที่เกิดจากยาเป็นการวินิจฉัยโดยการแยกโรค ต้องแยกจากโรคม่านตาอักเสบ จากการติดเชื้อ (เช่น HS V, VZV, ไซโตเมกาโลไวรัส, ทอกโซพลาสมา) และโรคม่านตาอักเสบ จากภูมิต้านตนเอง
การซักประวัติการใช้ยาอย่างละเอียด รวมถึงยาที่แพทย์สั่ง ยาที่ซื้อเอง ยาหยอดตา และประวัติการฉีดวัคซีนการตรวจสอบลำดับเวลา ความสัมพันธ์ทางเวลาระหว่างการเริ่มใช้ยากับการเกิดโรคม่านตาอักเสบ การตรวจคัดกรองม่านตาอักเสบ มาตรฐาน : CBC・CRP ・ANA・ANCA・RP R・ACE・X-ray ทรวงอกจอตา・OCT ・การถ่ายภาพด้วยฟลูออเรสซีน : การประเมินรอยโรคส่วนหลังและหลอดเลือดจอตาอักเสบการดำเนินโรคหลังหยุดยา : ตรวจสอบว่าอาการดีขึ้นหลังจากหยุดยาที่เป็นสาเหตุหรือไม่
ในกรณีหลอดเลือดอักเสบและม่านตาอักเสบ ส่วนหลัง ให้ทำการตรวจคัดกรองหลอดเลือดอักเสบเพิ่มเติม (ANCA・ANA・ENA・dsDNA) 1)
การหยุดยาที่เป็นสาเหตุ เป็นการรักษาที่สำคัญที่สุด
อย่างไรก็ตาม สำหรับการรักษาด้วยภูมิคุ้มกันบำบัดมะเร็ง ประโยชน์ในการยืดอายุอาจมากกว่าความเสี่ยงต่อการเกิดม่านตาอักเสบ
ก่อนหยุดยาต้องปรึกษาแพทย์ผู้สั่งจ่ายยา (เช่น แพทย์ด้านมะเร็งวิทยา หรือแพทย์ด้านรูมาติสซั่ม)
ม่านตาอักเสบ ส่วนหน้าสเตียรอยด์ เฉพาะที่
ม่านตาอักเสบ ส่วนหลังหรือจอประสาทตา อักเสบสเตียรอยด์ ชนิดรับประทานหรือฉีดเฉพาะที่
หากวางแผนให้ยาซ้ำ แนะนำให้ตรวจตา ภายใน 1-2 สัปดาห์หลังการให้ยา 1)
ยากลุ่มบิสฟอสโฟเนต (พบมากที่สุด)
ตัวอย่างยา : กรดโซเลโดรนิก, กรดอะเลนโดรนิก, กรดพามิโดรนิก
อุบัติการณ์ : โซเลโดรนิกแอซิดทำให้เกิดม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน 0.8–1.1%1)
ระยะเวลาเกิดอาการ : 1–7 วันหลังฉีดเข้าเส้นเลือด (เฉลี่ย 5 วัน), 15–21 วันหลังรับประทาน
การรักษา : หยุดยา + สเตียรอยด์ เฉพาะที่ (ม่านตาอักเสบ ส่วนหน้า); สเตียรอยด์ ทั่วร่างกาย (ตาอักเสบชนิดสเคลอไรติส)
หมายเหตุ : คิดเป็นมากกว่า 2 ใน 3 ของม่านตาอักเสบ ที่เกิดจากยาทั้งหมด1)
ไรฟาบูติน (ยารักษาโรค MAC)
ตัวอย่างยา : ไมโคบูติน®
ระยะเวลาเกิดอาการ : 2 สัปดาห์ถึง 7 เดือนหลังจากเริ่มใช้ยา
ลักษณะ : ม่านตาอักเสบ ส่วนหน้าชนิดมีหนองในช่องหน้าลูกตา (hypopyon) ความเสี่ยงเพิ่มขึ้นเมื่อใช้ร่วมกับยาที่ยับยั้ง CYP4501)
การรักษา : หยุดยา rifabutin + ใช้สเตียรอยด์ เฉพาะที่และยาหยอดตาคลายกล้ามเนื้อปรับโฟกัส
พยากรณ์โรค : อาการหายไปภายใน 1-2 เดือนหลังจากหยุดยา
ยาต้าน VEGF (ฉีดเข้าน้ำวุ้นตา)
Brolucizumab : ความเสี่ยงต่อม่านตาอักเสบ 4.6% (จอประสาทตา อักเสบ 3.3%)1)
ฟาริซิแมบ ม่านตาอักเสบ 0.87%, ภาวะแก้วตาเสื่อม 0.63%1)
อะฟลิเบอร์เซปต์/เบวาซิซูแมบ /รานิบิซูแมบ : 0.02–0.16% ของเยื่อบุตาอักเสบ ชนิดไม่ติดเชื้อ1)
การรักษา : การใช้สเตียรอยด์ เฉพาะที่อย่างเข้มข้น ในกรณีรุนแรงให้สเตียรอยด์ ทั่วร่างกาย ในกรณีไม่รุนแรงอาจใช้ยาเดิมต่อได้ แต่ส่วนใหญ่จำเป็นต้องหยุดหรือเปลี่ยนยา
แวนโคมัยซิน (ฉีดเข้าช่องหน้าม่านตา)
ภาวะแทรกซ้อน : หลอดเลือดจอประสาทตาอักเสบ ชนิดอุดตันร่วมกับมีเลือดออก (HORV )
ระยะเวลาเกิด : เฉลี่ย 9 วันหลังการให้ vancomycin เข้าตา1)
อาการ : มองเห็นพร่ามัวไม่เจ็บปวด จุดบอดรอบข้าง การอักเสบของส่วนหน้าลูกตา/น้ำวุ้นตา เล็กน้อย
พยากรณ์โรค : 56% พัฒนาเป็นต้อหินจากเส้นเลือดใหม่ ภายใน 1-2 เดือน1)
การรักษา : สเตียรอยด์ การจี้จอประสาทตา ทั่วบริเวณ และการรักษาด้วยสารต้าน VEGF
การศึกษาแบบย้อนหลังขนาดใหญ่ในผู้ป่วยโรคต้อหิน 67,517 ราย เปรียบเทียบอัตราการเกิดยูเวียอักเสบตามชนิดของยาหยอดตารักษาโรคต้อหิน เฉพาะที่ ได้ผลดังนี้ 2)
กลุ่มยา อัตราการเกิดยูเวียอักเสบ อัตราส่วนออดส์เทียบกับ PGA PGA (ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน) 0.32% เกณฑ์อ้างอิง ยาปิดกั้นเบต้า 1.95% สูงกว่า 6 เท่า ยาที่ออกฤทธิ์ต่อตัวรับอัลฟา 1.63% สูงขึ้น 5 เท่า ยาที่ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส 1.68% สูงขึ้น 6 เท่า
ความเชื่อที่ว่า PGA ทำให้เกิดม่านตาอักเสบ ถูกหักล้างด้วยข้อมูลขนาดใหญ่แล้ว 2)
แม้ในผู้ป่วยที่มีประวัติม่านตาอักเสบ การใช้ PGA ก็ไม่พบว่าทำให้การอักเสบกำเริบเพิ่มขึ้น
ยาหยอดตาบริโมนิดีน : อาจทำให้เกิดม่านตาอักเสบชนิดแกรนูโลมา ที่ส่วนหน้า โดยอาจเกิดได้ตั้งแต่ 1 สัปดาห์ถึงนานที่สุด 5 ปีหลังเริ่มใช้1)
การหยุดยาและใช้สเตียรอยด์ เฉพาะที่ทำให้พยากรณ์โรคดี แต่ถ้าใช้ยาซ้ำจะกลับมาเป็นอีก
เมทิพราโนลอล (ยาปิดกั้นเบตา) : เป็นยาปิดกั้นเบตาที่พบบ่อยที่สุดที่ทำให้เกิดม่านตาอักเสบ อาการจะหายไปภายใน 3–5 สัปดาห์หลังหยุดยา
Q
หากมีทั้งโรคต้อหินและม่านตาอักเสบ สามารถใช้ยาหยอดตากลุ่มพรอสตาแกลนดินได้หรือไม่?
A
ในการศึกษาขนาดใหญ่ พบว่า PGA มีอัตราการเกิดม่านตาอักเสบ ต่ำที่สุดเมื่อเทียบกับยารักษาโรคต้อหิน ชนิดอื่น (β-blockers, α-agonists, carbonic anhydrase inhibitors) และไม่พบความเสี่ยงที่เพิ่มขึ้นของการกลับเป็นซ้ำในผู้ป่วยที่มีประวัติม่านตาอักเสบ มาก่อน การหลีกเลี่ยง PGA เนื่องจากกังวลเรื่องม่านตาอักเสบ อาจทำให้สูญเสียโอกาสในการได้รับการรักษาลดความดันลูกตา ที่มีประสิทธิภาพสูงสุด 2)
สารยับยั้งจุดตรวจภูมิคุ้มกัน (เช่น anti-PD-1, anti-CTLA-4): ทำให้เกิดม่านตาอักเสบ ผ่านการกระตุ้น T-cell มีอาการได้ตั้งแต่ anterior uveitis ถึง panuveitis และ retinal vasculitis
พายุไซโตไคน์จาก TNF -α, IL-17, IL-2 ทำให้เกิดความเสียหายของเนื้อเยื่อและการทำลาย blood-ocular barrier 1)
ต้องพิจารณาร่วมกันระหว่างสหสาขาวิชาชีพถึงการคงยาหรือหยุดยา โดยคำนึงถึงประโยชน์ในการยืดอายุจากการรักษามะเร็ง
ยา TNF inhibitor (เช่น etanercept): มักยับยั้งการอักเสบของยูเวียอักเสบในผู้ป่วยโรคข้ออักเสบ แต่ก็มีรายงานว่ากระตุ้นให้เกิดยูเวียอักเสบได้เช่นกัน สำหรับยูเวียอักเสบที่เกิดจาก etanercept การเปลี่ยนยาเป็น adalimumab หรือ infliximab เป็นทางเลือก 1)
ยา BRAF และ MEK inhibitor : ยารักษามะเร็งผิวหนังเมลาโนมา มีความเสี่ยงต่อการเกิดยูเวียอักเสบ 1)
TINU syndrome (tubulointerstitial nephritis and uveitis syndrome) ที่เกิดจากยา เป็นโรคอิสระที่แสดงอาการ acute interstitial nephritis ร่วมกับ bilateral anterior uveitis มีรายงานหลังการใช้ยา flurbiprofen, ยาปฏิชีวนะ (มักใช้รักษาโรคติดเชื้อทางเดินหายใจ: 24% ของผู้ป่วย) และ NSAIDs การรักษา: หยุดยาที่เป็นสาเหตุ ร่วมกับ steroid เฉพาะที่ (ในรายรุนแรงใช้ steroid ทั่วร่างกาย)
:::caution ข้อควรระวัง
ยูเวียอักเสบที่เกิดจากยาเป็นการวินิจฉัยโดยการแยกโรค
ในผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่อง ต้องแยกโรคยูเวียอักเสบติดเชื้อ (โดยเฉพาะ CMV และวัณโรค) ก่อนการวินิจฉัย
แม้หลังจากหยุดยา TNF inhibitor แล้ว ต้องระวังการกลับมาทำงานของวัณโรคที่แฝงอยู่1)
:::
เส้นทางร่วมสุดท้ายของยูเวียอักเสบที่เกิดจากยาคือการทำลาย Blood-Ocular Barrier
กลไกการทำลาย BRB แตกต่างกันไปตามยาแต่ละชนิด3)
ยา กลไกการออกฤทธิ์ กลไกการทำลาย BRB บริโมนิดีน α2-agonist แบบเลือก เพิ่มการผลิตไซโตไคน์ที่ก่อการอักเสบ บิสฟอสโฟเนต ยับยั้งการทำงานของเซลล์สลายกระดูก ปฏิกิริยาเฉพาะบุคคลต่อระบบภูมิคุ้มกัน (การกระตุ้น T-cell) โบรลูซิซูแมบ ต้าน VEGF ปฏิกิริยาภูมิไวเกินชนิดที่ IV (เพิ่มไซโตไคน์อักเสบ เช่น CCL2, IL-6, IL-8, ICAM-1) 3) ยับยั้งจุดตรวจภูมิคุ้มกัน การปิดกั้นตัวรับที่ยับยั้งภูมิคุ้มกัน เพิ่มอัตราการตอบสนองของภูมิต้านตนเอง
ในกรณีของโบรลูซิซูแมบ พบว่าหลังการฉีดเข้าแก้วตา CD4+ T cells, CD8+ T cells, CD20+ B cells และ CD68+ histiocytes จะสะสมในแก้วตาและทำให้การอักเสบรุนแรงขึ้น 3)
HORV ถือเป็นปฏิกิริยาภูมิไวเกินชนิดที่ 3 (การสะสมของสารเชิงซ้อนแอนติเจน-แอนติบอดีที่ผนังหลอดเลือด) แต่การศึกษาทางจุลกายวิภาคศาสตร์ยังชี้ให้เห็นถึงความเป็นไปได้ของกระบวนการที่คอรอยด์ เป็นหลัก ซึ่งทำให้เกิดคอรอยด์ อักเสบชนิดไม่เกิดแกรนูโลมาและนำไปสู่การตายของหลอดเลือดจอประสาทตา 1)
ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานเพิ่มขึ้นของม่านตาอักเสบ หลังการฉีดวัคซีน mRNA COVID-19
กลไกที่เสนอมี 3 ประการ ได้แก่ ① การติดเชื้อโดยตรงจากวัคซีนเชื้อเป็นอ่อนฤทธิ์ ② การสะสมของสารเสริม/สารเติมแต่งในเนื้อเยื่อยูเวีย และ③ การเกิดปฏิกิริยาข้ามภูมิคุ้มกันกับโครงสร้างตาโดยการเลียนแบบโมเลกุล 1)
ด้วยการแพร่หลายของยาต้านมะเร็งชนิดใหม่ ทำให้ขอบเขตของม่านตาอักเสบ ที่เกิดจากยาเพิ่มขึ้น
หลักฐานส่วนใหญ่มาจากรายงานผู้ป่วยและการศึกษาย้อนหลัง การศึกษาไปข้างหน้าและการลงทะเบียนเพื่อหาอุบัติการณ์และผลลัพธ์จึงเป็นความท้าทาย 1)
การทำงานร่วมกันของจักษุแพทย์ แพทย์ด้านมะเร็ง แพทย์ด้านรูมาติสซั่ม แพทย์เวชปฏิบัติทั่วไป และเภสัชกร มีความสำคัญต่อการรับรู้และการจัดการยูเวียอักเสบที่เกิดจากยาได้อย่างเหมาะสม
เภสัชกรและนักตรวจวัดสายตามักเป็นจุดติดต่อแรก และมีบทบาทสำคัญในการรับรู้โรคตั้งแต่ระยะแรก 1)
:::danger ข้อจำกัดความรับผิดชอบ
บทความนี้เป็นเนื้อหาทางการศึกษาที่มีวัตถุประสงค์เพื่อให้ข้อมูลทางการแพทย์
การวินิจฉัยและการรักษาผู้ป่วยแต่ละรายควรปรึกษาแพทย์ประจำตัวหรือแพทย์ผู้เชี่ยวชาญ
โปรดหลีกเลี่ยงการวินิจฉัยหรือรักษาตนเองโดยใช้ข้อมูลจากบทความนี้
โดยเฉพาะผู้ที่ใช้ยาต้านมะเร็ง เช่น ยายับยั้งจุดตรวจภูมิคุ้มกัน หากมีอาการของยูเวียอักเสบ ห้ามหยุดยาโดยไม่ปรึกษาแพทย์ที่ดูแล
:::
Lu LM, Wilkinson VMT , Niederer RL. Drug-induced uveitis: patterns, pathogenesis and clinical implications. Clin Optometry. 2025;17:141-161. doi:10.2147/OPTO.S492202
Chauhan MZ, Elhusseiny AM, Marwah S, et al. Incidence of uveitis following initiation of prostaglandin analogs versus other glaucoma medications: a study from the sight outcomes research collaborative repository. Ophthalmol Glaucoma. 2024;8(2):126-132. doi:10.1016/j.ogla.2024.10.010
Tomkins-Netzer O, Niederer R, Greenwood J, et al. Mechanisms of blood-retinal barrier disruption related to intraocular inflammation and malignancy. Prog Retin Eye Res. 2024;99:101245. doi:10.1016/j.preteyeres.2024.101245