
یووئیت عفونی
نکات کلیدی در یک نگاه
Section titled “نکات کلیدی در یک نگاه”1. یووئیت عفونی چیست؟
Section titled “1. یووئیت عفونی چیست؟”یووئیت (uveitis) اصطلاحی کلی برای التهاب داخل چشم است که بر اساس علت به دو دسته «برونزا (عفونی)» و «درونزا (غیرعفونی)» تقسیم میشود. یووئیت عفونی (infectious uveitis) به التهابی گفته میشود که در اثر مستقیم یا غیرمستقیم (از طریق مکانیسمهای ایمنی) عوامل بیماریزا مانند باکتریها، ویروسها، قارچها و انگلها ایجاد میشود. میزان بروز سالانه جدید یووئیت 17 تا 52 نفر در هر 100,000 نفر و شیوع آن 38 تا 714 نفر در هر 100,000 نفر گزارش شده است 1,16).
بر اساس یک مطالعه اپیدمیولوژیک که توسط انجمن التهاب چشم ژاپن در سال 2002 انجام شد (3060 مورد)، یووئیت عفونی حدود 16% از کل موارد را تشکیل میداد1,7). از این میان، عنبیه هرپسی 3.6%، اندوفتالمیت باکتریایی 3.8%، نکروز حاد شبکیه (ARN) 1.3%، توکسوپلاسموز چشمی 1.1%، توکسوکاریازیس چشمی 1.1%، رتینیت CMV 0.8% و یووئیت مرتبط با HTLV-1 1.0% به عنوان بیماریهای اصلی ذکر شدهاند. از سوی دیگر، در سطح بینالمللی، توکسوپلاسموز و یووئیت سلی در کشورهای در حال توسعه بیش از 50% موارد عفونی را تشکیل میدهند2,13) و تفاوتهای منطقهای قابل توجه است8).
دلیل اهمیت شناسایی علت یووئیت عفونی این است که استراتژی درمانی آن اساساً با یووئیت غیرعفونی متفاوت است. در یووئیت غیرعفونی، سرکوب ایمنی (استروئیدها و داروهای تعدیلکننده ایمنی) اصلیترین درمان است، اما در یووئیت عفونی ابتدا درمان اختصاصی علیه عامل بیماریزا ضروری است و تجویز بیمورد استروئید خطر تشدید شدید بیماری را به همراه دارد.
2. طبقهبندی
Section titled “2. طبقهبندی”2-1. طبقهبندی بر اساس محل
Section titled “2-1. طبقهبندی بر اساس محل”یووئیت بر اساس محل اصلی التهاب به چهار نوع زیر تقسیم میشود (طبقهبندی گروه کاری SUN):
| طبقهبندی | محل | بیماریهای شاخص (عفونی) |
|---|---|---|
| یووئیت قدامی | عنبیه و جسم مژگانی (عنبیهآماس، عنبیه و جسم مژگانیآماس) | عنبیهآماس HSV/VZV، یووئیت قدامی CMV، بیماری لایم |
| یووئیت میانی | زجاجیه و پارس پلانا | یووئیت مرتبط با HTLV-1، بیماری لایم |
| یووئیت خلفی | شبکیه و مشیمیه و زجاجیه خلفی | رتینیت سیتومگالوویروس، توکسوپلاسموز چشمی، توکسوکاریازیس چشمی |
| پانیووئیت | تمام لایه | ARN، سلی، سیفلیس، اندوفتالمیت قارچی |
2-2. طبقهبندی بر اساس عامل بیماریزا
Section titled “2-2. طبقهبندی بر اساس عامل بیماریزا”یووئیت عفونی بر اساس نوع عامل بیماریزا به چهار گروه تقسیم میشود.
ویروسی
Section titled “ویروسی”خانواده ویروس هرپس (HHV-1 تا 8) شایعترین هستند و HSV-1/2، VZV، CMV و HTLV-1 از نظر بالینی اهمیت دارند. بسته به وضعیت ایمنی میزبان، تظاهرات بالینی متنوعی ایجاد میکنند؛ در افراد با ایمنی طبیعی، یووئیت قدامی و ARN ناشی از HSV/VZV شایع است و در افراد با نقص ایمنی، رتینیت CMV و PORN معمول است.
باکتریایی
Section titled “باکتریایی”پاتوژنهای اصلی شامل مایکوباکتریوم توبرکلوزیس، ترپونما پالیدوم (سیفلیس)، بارتونلا (بیماری خراش گربه) و بورلیا (بیماری لایم) هستند. در اندوفتالمیت باکتریایی درونزا، باسیلهای گرممنفی (مانند اشریشیا کلی و کلبسیلا) شایعتر بوده و پیشرفت سریع و پیشآگهی ضعیفی دارند.
کاندیدا، آسپرژیلوس و کریپتوکوکوس باعث عفونت درونزا در میزبانان مستعد (با کاتتر ورید مرکزی، سرکوب ایمنی یا عفونت HIV) میشوند. اندوفتالمیت پس از کاندیدمی به ویژه مشکلساز است.
توکسوپلاسموز چشمی (Toxoplasma gondii) و توکسوکاریازیس چشمی (Toxocara canis/cati) بیماریهای شاخص هستند. توکسوپلاسما حتی در عفونت اکتسابی بزرگسالی نیز میتواند دوباره فعال شود و باعث لنفادنوپاتی و کوریورتینیت اکتسابی گردد.
2-3. طبقهبندی بر اساس مسیر عفونت
Section titled “2-3. طبقهبندی بر اساس مسیر عفونت”| طبقهبندی | مسیر عفونت | بیماریهای شاخص |
|---|---|---|
| درونزا (endogenous) | انتشار هماتوژن (از سایر اندامها به چشم) | اندوفتالمیت باکتریایی، اندوفتالمیت قارچی، سل، سیفلیس، رتینیت CMV |
| برونزا (exogenous) | تهاجم مستقیم (تروما/جراحی) | اندوفتالمیت عفونی پس از جراحی، اندوفتالمیت پس از تروما |
3. مروری بر یووئیت ویروسی
Section titled “3. مروری بر یووئیت ویروسی”التهابی که در آن ویروس در التهاب یووه، شبکیه و زجاجیه نقش دارد، یووئیت ویروسی نامیده میشود. ویروس هرپس انسانی (HHV) تمایل زیادی به بافت شبکیه دارد و بیماریهای مختلفی در چشم ایجاد میکند. ویژگی یووئیت ویروسی این است که التهاب ناشی از سمیت مستقیم ویروس و واکنش ایمنی، بسته به وضعیت ایمنی میزبان، تصاویر بالینی متنوعی را نشان میدهد. با امکان جستجوی جامع با PCR با استفاده از مایع داخل چشمی، نرخ تشخیص به طور قابل توجهی بهبود یافته است.
3-1. عوامل بیماریزای خانواده ویروس هرپس و ضایعات چشمی
Section titled “3-1. عوامل بیماریزای خانواده ویروس هرپس و ضایعات چشمی”| ویروس | ضایعات چشمی در افراد با ایمنی طبیعی | ضایعات چشمی در افراد با نقص ایمنی |
|---|---|---|
| HSV-1/2 (HHV-1/2) | ایریدوسیکلیت هرپسی، ARN | PORN (نادر) |
| VZV (HHV-3) | زونا چشمی، ایریدوسیکلیت هرپسی، ARN | PORN |
| CMV (HHV-5) | اندوتلیت قرنیه، یووئیت قدامی CMV | رتینیت CMV، یووئیت بهبودی ایمنی (IRU) |
| EBV (HHV-4) | یووئیت خفیف (نادر) | ضایعه مشابه ARN (نادر) |
| HTLV-1 | یووئیت میانی تا پانیووئیت (کدورت زجاجیهای پردهای) | همان (شدید) |
| ویروس سرخجه | ارتباط با یووئیت عنبیه-جسم مژگانی هتروکرومیک فوکس | ─ |
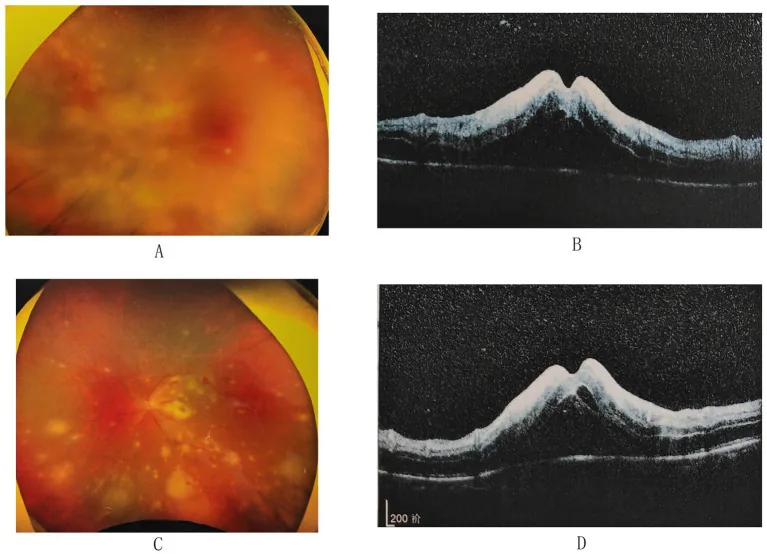
3-2. نکروز حاد شبکیه (ARN)
Section titled “3-2. نکروز حاد شبکیه (ARN)”ARN با یووئیت قدامی حاد همراه با رسوبات رنگدانهای در اندوتلیوم قرنیه شروع میشود و به سرعت به یک رتینیت نکروزان تبدیل میشود که با ضایعات دانهای زرد-سفید در محیط شبکیه مشخص میگردد که به سرعت همرفته و گسترش مییابند. VZV شایعترین علت است (موارد شدید نیز شایع هستند) و پس از آن HSV-1/2 قرار دارند. جداشدگی رگماتوژن شبکیه با پارگی شبکیه با نرخ بالایی (حدود ۷۵٪) رخ میدهد و پیشآگهی بینایی ضعیف است18).
معیارهای تشخیصی ARN انجمن یووئیت ژاپن (گروه تشخیص قطعی):
- 初期眼所見:①前房細胞または豚脂様KP、②1つまたは複数の黄白色病変(周辺部)、③網膜動脈炎、④視神経乳頭発赤、⑤炎症性硝子体混濁、⑥眼圧上昇のうち①と②が必須
- 経過項目:急速な円周方向拡大・網膜裂孔/網膜剥離・血管閉塞・視神経萎縮・抗ヘルペス薬反応のうち1項目以上
- 眼内液検査:前房水または硝子体液のPCRでHSV-1、HSV-2、VZVのいずれかが陽性
臨床診断群(眼内液検査を要しない)は初期所見①②に加え、③〜⑥から2項目と経過項目1項目を満たす場合に診断可能である。
3-3. رتینیت CMV
Section titled “3-3. رتینیت CMV”CMV یک عفونت فرصتطلب در بیماران دچار نقص ایمنی، بهویژه مبتلایان به ایدز است و اغلب در بیماران ایدزی با تعداد سلولهای CD4 مثبت کاهشیافته به 50-100/µL رخ میدهد20). سه نوع بالینی وجود دارد: ① نوع دانهای محیطی (ضایعات بادبزنی با دانههای سفید)، ② نوع واسکولیت قطب خلفی (خونریزی و ادم)، و ③ نوع واسکولیت درختمانند (سفیدشدگی اطراف عروق بزرگ). این انواع اغلب با هم مخلوط میشوند. یووئیت ناشی از بهبود ایمنی (IRU) یک عارضه مهم است15) و مدیریت چشمی پس از شروع درمان ضد رتروویروسی ضروری است.
3-4. یووئیت مرتبط با HTLV-1 (HAU)
Section titled “3-4. یووئیت مرتبط با HTLV-1 (HAU)”حدود 0.1% از ناقلان HTLV-1 به این بیماری مبتلا میشوند که در مناطق کیوشو و اوکیناوا شایعتر است12). یافتههای مشخص شامل KP دانهای سفید، ندولهای عنبیه، کدورت زجاجیهای پردهای، طنابی و دانهای، و چسبندگی دانههای سفید اطراف عروق شبکیه است. پرکاری تیروئید با فراوانی بالا همراه است. پیشآگهی بینایی نسبتاً خوب است، اما پس از پاسخ به استروئیدها، با کاهش دوز یا قطع درمان ممکن است عود کند.
3-5. ویروس سرخجه و ایریدوسیکلیت هتروکرومیک فوکس
Section titled “3-5. ویروس سرخجه و ایریدوسیکلیت هتروکرومیک فوکس”ایریدوسیکلیت هتروکرومیک فوکس (سه علامت اصلی: هتروکرومی عنبیه، ایریدوسیکلیت، و آب مروارید) با ویروس سرخجه مرتبط است. در سندرم سرخجه مادرزادی، عفونت ترانس جفتی در سه ماه اول بارداری باعث کوریورتینیت با نمای فوندوس نمک و فلفلی میشود.
4. مروری بر یووئیت باکتریایی
Section titled “4. مروری بر یووئیت باکتریایی”4-1. یووئیت سلی
Section titled “4-1. یووئیت سلی”التهاب داخل چشمی ناشی از مایکوباکتریوم توبرکلوزیس شامل دو مکانیسم عفونت مستقیم و ایمنیمحور (واکنش حساسیتی) است. انواع بالینی متنوع هستند و شامل گرانولوم (ندول) کوروئید، جداشدگی سروزی شبکیه، کوروئیدیت ساچمهای، نوع واسکولیتی و پانیووئیت میشوند.
برای تشخیص، IGRA (QuantiFERON®-TB Gold Plus یا T-Spot®-TB) مفید است. توجه داشته باشید که تست توبرکولین ممکن است در افراد مسن یا مبتلایان به نقص ایمنی سلولی مانند ایدز منفی شود. در مورد پیشآگهی بینایی یووئیت سلی، گزارش شده است که حدود یکسوم موارد به بهترین corrected visual acuity کمتر از 3/60 میرسند 3). معیارهای نوع یووئیت سلی که توسط SUN Working Group (2021) ارائه شده است شامل: ① یووئیت قدامی همراه با ندول عنبیه، ② کوروئیدیت مارپیچی، ③ ندول کوروئید (توبرکولوما)، ④ کوروئیدیت چندکانونی در موارد سل سیستمیک فعال، و ⑤ واسکولیت انسدادی شبکیه میشود 5). در هند و اندونزی، حدود 22.9 تا 48.0 درصد از یووئیتهای عفونی سلی در نظر گرفته میشوند 3,14) و اهمیت آن در مناطق با شیوع بالای سل بسیار زیاد است.
4-2. 梅毒性ぶどう膜炎
Section titled “4-2. 梅毒性ぶどう膜炎”梅毒トレポネーマ(Treponema pallidum)による眼内炎症は「偉大なる模倣者(great mimicker)」と称され、前部・後部・汎ぶどう膜炎いずれの形態もとりうる。近年は男性同性愛者(MSM)を中心に世界的な再増加がみられており、HIV共感染例では約2倍の眼梅毒リスクがある4)。世界全体で年間約570〜600万例(15〜49歳)の新規梅毒感染が報告されており4)、梅毒患者の約1〜1.5%に眼病変が生じるとされる4,10)。
診断は血清学的検査(TPHA・RPR/VDRL)で行い、TP抗原法と非TP法の組み合わせで解釈する。治療は神経梅毒に準じてベンジルペニシリンG(アクアシリン®)24百万単位/日を10〜14日間静注が第一選択であり、セフトリアキソン静注が代替選択肢となる。ヤーリッシュ・ヘルクスハイマー反応(治療後24時間以内の発熱・炎症増悪)に注意が必要である。
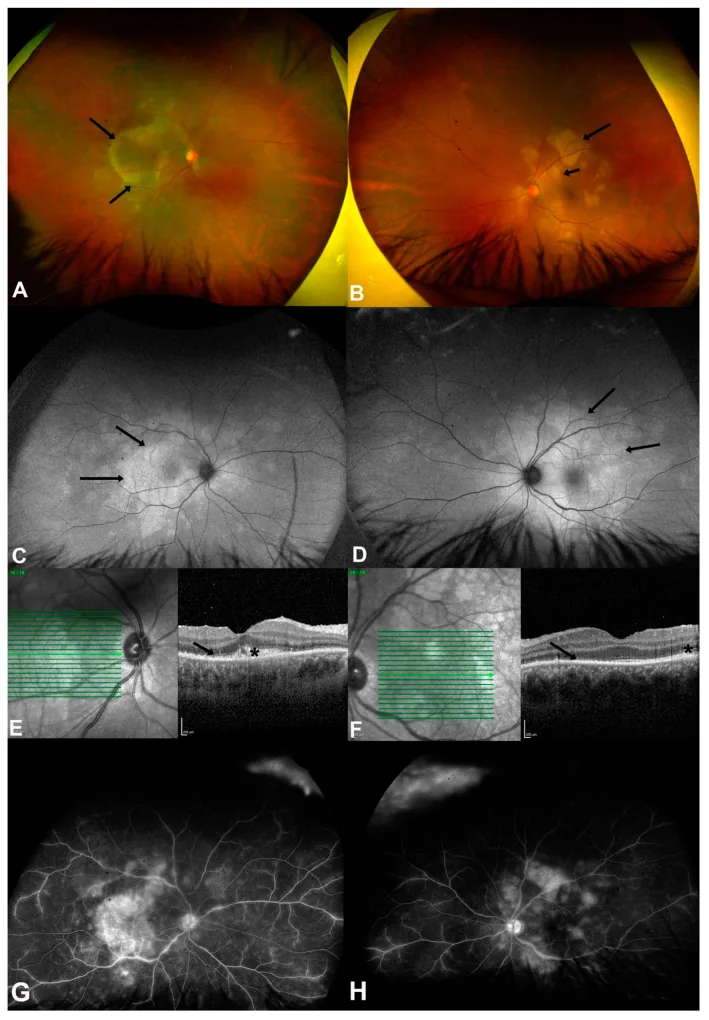
4-3. 猫ひっかき病(バルトネラ感染)
Section titled “4-3. 猫ひっかき病(バルトネラ感染)”Bartonella henselaeによる感染で、ネコとの接触歴が重要な問診事項となる。眼底所見として神経乳頭炎(macular star所見)・黄斑部星状白斑・漿液性網膜剥離が特徴的であり、後部ぶどう膜炎の形態をとることが多い。抗Bartonella henselae抗体価の測定で診断し、アジスロマイシン・ドキシサイクリン・リファンピシンによる抗菌治療を行う。
4-4. ライム病
Section titled “4-4. ライム病”マダニを媒介とするBorrelia属スピロヘータの感染症であり、第2〜3病期に多彩な眼病変(ぶどう膜炎・網膜血管炎・視神経炎・角膜炎など)が出現する。慢性遊走性紅斑が第1病期の特徴的皮疹であり、マダニ咬傷歴が診断の手がかりとなる。ELISAによる血清IgM抗体価上昇で診断し、ペニシリン系またはテトラサイクリン系抗菌薬で治療する。梅毒・サルコイドーシスとの鑑別を要する。
4-5. ハンセン病(らい菌)
Section titled “4-5. ハンセン病(らい菌)”らい菌(Mycobacterium leprae)による慢性肉芽腫性感染症で、眼病変は7〜8割(近年の新規患者では3〜4割)に発症するとされてきた。慢性肉芽腫性前部ぶどう膜炎が主体で、虹彩真珠(iris pearl)・虹彩萎縮・小瞳孔・テント状周辺虹彩前癒着が特徴的所見。多剤併用療法(リファンピシン・ジアミノジフェニルスルホン・クロファジミン)でぶどう膜炎を伴う場合はステロイド点眼を追加する。
4-6. اندوفتالمیت باکتریایی درونزا
Section titled “4-6. اندوفتالمیت باکتریایی درونزا”اندوفتالمیت باکتریایی درونزا که از عفونت سایر اندامها (آبسه کبد، اندوکاردیت، پنومونی و غیره) به صورت هماتوژن به داخل چشم منتشر میشود، عمدتاً توسط باسیلهای گرممنفی (کلبسیلا، اشریشیا کلی و غیره) ایجاد میشود و پیشآگهی بسیار ضعیف است. در مقایسه با عفونت گرممثنی برونزا (پس از جراحی)، پیشرفت سریعتری دارد و جستجو و درمان منبع عفونت سیستمیک ضروری است.
5. نمای کلی یووئیت قارچی
Section titled “5. نمای کلی یووئیت قارچی”اندوفتالمیت قارچی عمدتاً عفونت درونزا است و کاندیدا (Candida spp.) شایعترین عامل است؛ آسپرژیلوس و کریپتوکوکوس نیز پاتوژنهای مهمی هستند.
عوامل خطر اصلی:
- تغذیه وریدی مرکزی (IVH) و کاتتر ساکن
- استفاده طولانی مدت از آنتیبیوتیکهای وسیعالطیف
- سرکوب سیستم ایمنی (عفونت HIV، پیوند اعضا، تومور بدخیم، شیمیدرمانی)
- دیابت
- مصرف وریدی مواد مخدر
در اندوفتالمیت قارچی، کدورت زجاجیهای به شکل توپهای سفید یا پنبهای (“کدورت تودهای”) مشخصه است و پیشرفت آن نسبت به اندوفتالمیت باکتریایی کندتر است. در مراحل اولیه، بدون علامت یا فقط با مگسپرانی خفیف همراه است و به راحتی نادیده گرفته میشود. با پیشرفت، قرمزی، درد چشم و پانیووئیت ظاهر میشود. 30% از اندوفتالمیت قارچی درونزا دوطرفه است8).
تشخیص با کشت خون/نوک کاتتر، بتا-دی-گلوکان، اندازهگیری آنتیژن کاندیدا و کشت زجاجیه انجام میشود و درمان پایهای ترکیبی از داروهای ضدقارچ (وریکونازول، آمفوتریسین B، فلوکونازول) و ویترکتومی است.
6. مروری بر یووئیت انگلی
Section titled “6. مروری بر یووئیت انگلی”6-1. توکسوپلاسموز چشمی
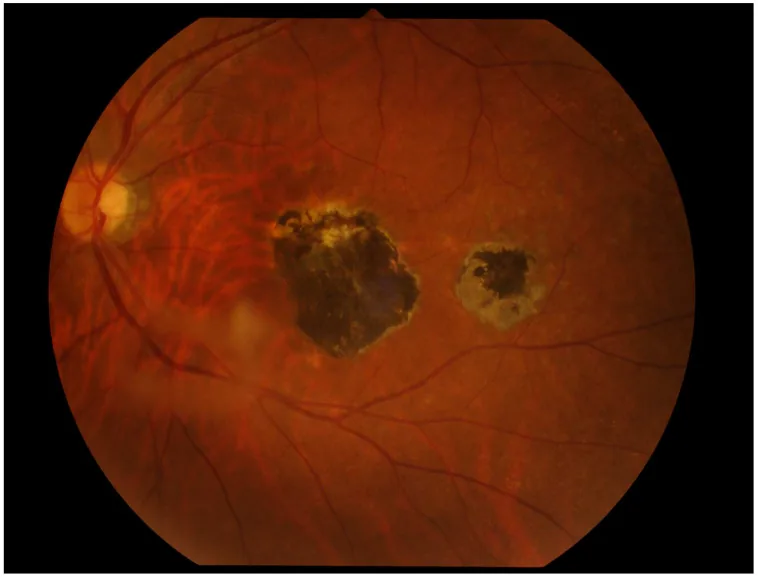
Section titled “6-1. توکسوپلاسموز چشمی”Toxoplasma gondii (یک انگل تکیاختهای داخل سلولی) حدود یک سوم جمعیت جهان را آلوده کرده است و شیوع آنتیبادی در بزرگسالان ژاپنی ۲۰-۳۰٪ گزارش شده است11). گربهسانان میزبان نهایی هستند و عفونت از طریق خوردن اووسیست از مدفوع گربه یا مصرف گوشت نپخته منتقل میشود.
توکسوپلاسموز چشمی حدود ۱٪ از علل یووئیت را تشکیل میدهد11). یافتههای فوندوس در عفونت اکتسابی شامل کوریورتینیت اگزوداتیو سفید تا شیریرنگ با مرزهای نامشخص در محیط است و «ضایعات ماهوارهای (satellite lesion)» در مجاورت اسکارهای قدیمی، یافته مشخصه عود است. با التهاب اتاق قدامی و کدورت زجاجیه («چراغهای جلو در مه headlights in the fog») همراه است. در عفونت مادرزادی، اسکارهای مرکزی ماکولای دوطرفه با تکثیر فیبروزی سفید مایل به خاکستری و رسوب رنگدانه دیده میشود.
تشخیص عمدتاً بر اساس یافتههای چشمی مشخص و اندازهگیری آنتیبادیهای سرمی (IgG و IgM) است. بررسی مایع داخل چشمی با نسبت Goldmann-Witmer و PCR نیز مفید است. درمان شامل مصرف خوراکی استر اسپیرامایسین (استیلاسپیرامایسین) یا کلیندامایسین ۱.۲ گرم در روز به مدت ۴ تا ۶ هفته و همراه با کورتیکواستروئید ۰.۵ میلیگرم/کیلوگرم/روز برای کنترل ضایعات اگزوداتیو است.
۶-۲. توکسوکاریازیس چشمی
Section titled “۶-۲. توکسوکاریازیس چشمی”بیماری ناشی از مهاجرت لارو کرم گرد سگ (Toxocara canis) یا گربه (Toxocara cati) است و اغلب یکطرفه است. سه نوع بالینی دارد: نوع اندوفتالمیت، نوع توده قطب خلفی، و نوع توده محیطی (شایعترین). ممکن است با کدورت شدید زجاجیه و جداشدگی شبکیه همراه باشد. تشخیص با جستجوی آنتیبادی سرمی با ELISA (مانند Toxocara CHECK®) و یافتههای چشمی مشخص انجام میشود. درمان شامل داروی ضدکرم (دیاتیلکاربامازین) خوراکی، کورتیکواستروئید خوراکی، و در صورت لزوم کرایوتراپی، لیزر فوتوکوآگولاسیون و ویترکتومی است.
7. استراتژی تشخیص
Section titled “7. استراتژی تشخیص”7-1. نکات کلیدی در گرفتن شرح حال
Section titled “7-1. نکات کلیدی در گرفتن شرح حال”برای تشخیص یووئیت عفونی، گرفتن شرح حال سیستماتیک ضروری است:
- سن و جنس: رتینیت CMV در بیماران ایدز (بیشتر مردان ۲۰ تا ۴۰ ساله) شایع است، HAU در ساکنان کیوشو و اوکیناوا
- منطقه و سابقه سفر: سابقه سفر به مناطق با شیوع بالای سل (مانند جنوب شرق آسیا و آفریقا)
- سابقه تماس با حیوانات: گربه (توکسوپلاسما، بارتونلا)، سگ (توکسوکارا)
- سابقه رژیم غذایی: مصرف گوشت خام یا ماهی خام (توکسوپلاسما)
- سابقه رفتار جنسی و آزمایش HIV: سیفلیس، CMV
- وضعیت سرکوب ایمنی: HIV، تومور بدخیم، پیوند عضو، مصرف داروهای سرکوبکننده ایمنی
- سابقه IVH یا کاتتر: اندوفتالمیت قارچی
- سابقه زونا یا تبخال لب: عنبیهای ناشی از VZV یا HSV
7-2. تشخیص بر اساس یافتههای چشمی
Section titled “7-2. تشخیص بر اساس یافتههای چشمی”| یافته | بیماری عفونی مشکوک |
|---|---|
| رسوبات چربیمانند روی قرنیه (mutton-fat KP) | عنبیه HSV/VZV، ARN، یووئیت سلی |
| یووئیت قدامی همراه با فشار بالای چشم (≥25 mmHg) | عنبیه HSV/VZV، یووئیت قدامی CMV |
| ضایعات نکروز سفید همجوار محیطی | ARN (VZV/HSV) |
| نفوذ سفید همراه با خونریزی قطب خلفی | رتینیت CMV (نوع واسکولیتی) |
| کدورت تودهای زجاجیه (تمایل به افزایش) | اندوفتالمیت قارچی |
| کدورت زجاجیهای پردهای و طنابی | یووئیت مرتبط با HTLV-1 |
| اسکار قدیمی + ضایعات ماهوارهای | توکسوپلاسموز چشمی |
| توده سفید محیطی + ساختارهای طنابی زجاجیه | توکسوکاریازیس چشمی |
| عنبیه گرانولوماتوز + گرانولوم کوروئید | یووئیت سلی، سیفلیسی |
| پاپیلیت عصب بینایی + لکههای ستارهای ماکولا | بیماری خراش گربه (بارتونلا) |
7-3. بررسیهای سیستمیک
Section titled “7-3. بررسیهای سیستمیک”| آزمایش | بیماریهای هدف |
|---|---|
| TPHA و RPR/VDRL سرم | یووئیت سیفلیسی |
| IGRA (QuantiFERON و T-Spot) | یووئیت سلی |
| آنتیژنمی CMV (روش C7-HRP) و PCR CMV | رتینیت CMV |
| آنتیبادی ضد HTLV-1 | یووئیت مرتبط با HTLV-1 |
| آنتیبادی ضد HIV و شمارش CD4 | CMV / PORN / سیفلیس چشمی |
| β-D-گلوکان و آنتیژن کاندیدا | اندوفتالمیت قارچی |
| IgG/IgM ضد توکسوپلاسما | توکسوپلاسموز چشمی |
| آنتیبادی ضد توکسوکارا (ELISA) | توکسوکاریازیس چشمی |
| آنتیبادی ضد بارتونلا هنزله | بیماری خراش گربه |
| کشت خون و اکوکاردیوگرافی | اندوفتالمیت باکتریایی درونزا |
7-4. بررسی مایعات داخل چشمی (زلالیه و زجاجیه)
Section titled “7-4. بررسی مایعات داخل چشمی (زلالیه و زجاجیه)”بررسی با استفاده از مایعات داخل چشمی مهمترین روش قطعی در تشخیص یووئیت عفونی است و نمونه از طریق تزریق به اتاق قدامی (برداشت زلالیه) یا جراحی زجاجیه (برداشت زجاجیه) به دست میآید 9).
روش PCR
Section titled “روش PCR”DNA از زلالیه یا زجاجیه استخراج شده و DNA هر پاتوژن با روش PCR شناسایی میشود. با PCR واقعی-زمانی چندگانه میتوان با حجم نمونه کم چندین ویروس را به طور جامع جستجو کرد که به ویژه برای تشخیص افتراقی ARN مفید است 19).
کیت یووئیت عفونی (پزشکی پیشرفته): قادر است همزمان DNA HSV-1/2، VZV، CMV، EBV، HHV-6/7، HTLV-1، توکسوپلاسما گوندی و غیره را جستجو کند و برای تشخیص عفونت همزمان چند پاتوژن و موارد مقاوم به درمان استفاده میشود. با این حال، توجه داشته باشید که در مراحل اولیه رتینیت CMV (قبل از ظهور سلولهای التهابی در اتاق قدامی) ممکن است با PCR تشخیص داده نشود.
نسبت Goldmann-Witmer (مقدار Q / نسبت آنتیبادی)
Section titled “نسبت Goldmann-Witmer (مقدار Q / نسبت آنتیبادی)”روشی برای تشخیص وجود یا عدم وجود تولید آنتیبادی اختصاصی پاتوژن در داخل چشم است که با فرمول زیر محاسبه میشود:
مقدار Q = (مقدار آنتیبادی ویروسی در مایع داخل چشم ÷ مقدار IgG در مایع داخل چشم) ÷ (مقدار آنتیبادی ویروسی در سرم ÷ مقدار IgG در سرم)
- مقدار Q > 1: احتمال تولید آنتیبادی موضعی داخل چشم وجود دارد
- مقدار Q ≥6: تولید آنتیبادی موضعی معنیدار تأیید شده و ویروس مربوطه را میتوان به عنوان عامل بیماری شناسایی کرد
توجه داشته باشید که مقدار Q در اوایل دوره (در عرض 10 روز از شروع بیماری) به دلیل تولید ناکافی آنتیبادی داخل چشمی، دستکم گرفته میشود. تشخیص علت بیماری تنها با تیتر آنتیبادی سرم امکانپذیر نیست (زیرا بسیاری از بزرگسالان به دلیل عفونت قبلی مثبت هستند) 6).
فلوی انتخاب روش PCR مایع داخل چشمی
Section titled “فلوی انتخاب روش PCR مایع داخل چشمی”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. اصول درمان
Section titled “8. اصول درمان”8-1. درمان اختصاصی بر اساس پاتوژن
Section titled “8-1. درمان اختصاصی بر اساس پاتوژن”| پاتوژن | درمان خط اول | توضیحات |
|---|---|---|
| HSV (ARN/عنبیه) | ACV 10 mg/kg×3 بار وریدی به مدت 2 هفته، سپس VACV 1000 mg×3 بار در روز خوراکی | همراه با قطره استروئید و تزریق وریدی برای ضدالتهاب |
| VZV (ARN، عنبیهالتهاب) | ACV 10-15 mg/kg × 3 بار تزریق وریدی + VACV خوراکی | PORN مطابق درمان CMV است |
| CMV (رتینیت) | GCV 5 mg/kg × 2 بار تزریق وریدی به مدت 2-3 هفته (القا) → VGCV 900 mg × 2 بار در روز خوراکی (نگهداری) | بازیابی ایمنی درمان قطعی است |
| CMV (یووئیت قدامی) | قطره ژل GCV 0.15% (73% از متخصصان آن را به عنوان خط اول انتخاب میکنند) ± VGCV خوراکی | برای دوره مزمن، درمان نگهدارنده 12 ماهه نیز در نظر گرفته میشود (73% از متخصصان ژل GCV 0.15% را انتخاب میکنند) 2) |
| سل | چهار داروی INH، RFP، PZA و EMB (رژیم استاندارد 6 ماهه) | استروئیدها در صورت لزوم به صورت همزمان استفاده میشوند |
| سیفلیس | بنزیلپنیسیلین G 24 میلیون واحد/روز وریدی به مدت 10-14 روز | مراقب واکنش هرکسایمر باشید |
| قارچ (کاندیدا) | وریکونازول یا آمفوتریسین B ± ویترکتومی | پایش با شاخص بتا-دی-گلوکان |
| توکسوپلاسما | استیلاسپیرامایسین + استروئید یا کلیندامایسین | در زنان باردار احتیاط شود (استفاده از اسپیرامایسین) |
| توکسوکارا | دیاتیلکاربامازین + استروئید | بررسی اندیکاسیون لیزر و ویترکتومی |
| بیماری لایم | آموکسیسیلین یا داکسیسایکلین به مدت ۳ هفته | برای ضایعات چشمی، قطره استروئیدی چشمی اضافه شود |
| جذام | MDT (ریفامپین، داپسون، کلوفازیمین) | در واکنش جذامی، استروئید لازم است |
8-2. استفاده مناسب از استروئیدها
Section titled “8-2. استفاده مناسب از استروئیدها”در یووئیت عفونی، در صورت استفاده از استروئیدها، حتماً درمان ضد پاتوژن باید قبل یا همزمان انجام شود. نقش استروئیدها کاهش آسیب ثانویه بافتی ناشی از التهاب است و در بسیاری از یووئیتهای عفونی مانند ARN، توکسوپلاسموز، یووئیت سلی و یووئیت جذام همراه با درمان مناسب ضد پاتوژن استفاده میشود.
از سوی دیگر، در رتینیت CMV (عفونت فرصتطلب خالص)، درمان زمینهای (ایدز) با بهبود ایمنی، درمان قطعی است و اساساً از استروئیدها استفاده نمیشود.
8-3. داروهای میدریاتیک و مدیریت فشار چشم
Section titled “8-3. داروهای میدریاتیک و مدیریت فشار چشم”برای پیشگیری از چسبندگی عنبیه به عدسی، در التهاب بخش قدامی از قطره تروپیکامید-فنیلافرین (1-6 بار در روز) استفاده میشود. برای فشار بالای چشم (در عنبیه HSV/VZV و یووئیت قدامی CMV افزایش فشار چشم مشخص است) داروهای کاهنده فشار چشم مانند مهارکنندههای کربنیک آنهیدراز و بتا بلوکرها انتخاب میشوند، اما داروهای پروستاگلاندینی به دلیل خطر تشدید التهاب با احتیاط مصرف میشوند.
9. ماتریس خطر بر اساس وضعیت سرکوب ایمنی
Section titled “9. ماتریس خطر بر اساس وضعیت سرکوب ایمنی”| زمینه | پاتوژنهای نیازمند توجه ویژه | آزمایشهای اولویتدار |
|---|---|---|
| عفونت HIV (CD4 کمتر از 50/µL) | CMV (رتینیت، ARN، PORN)، قارچ (کریپتوکوک)، سیفلیس | PCR مایع داخل چشمی (مالتیپلکس)، آنتیژن CMV، بتا-دی-گلوکان |
| پس از پیوند عضو جامد، مصرف داروهای سرکوبکننده ایمنی | CMV، قارچ (آسپرژیلوس، کاندیدا)، EBV | CMV-PCR، β-D-گلوکان، کشت خون |
| بدخیمی، پس از شیمیدرمانی | قارچ (کاندیدا، آسپرژیلوس)، CMV | β-D-گلوکان، کشت خون |
| IVT طولانی مدت / کاتتر ساکن | اندوفتالمیت کاندیدایی | بتا-دی-گلوکان / کشت خون (مشاوره چشم پزشکی الزامی است) |
| پر خطر برای سل (سابقه سفر یا تماس) | سل (گرانولوم کوروئید / نوع واسکولیتی) | IGRA / سی تی قفسه سینه |
| MSM (مردان همجنسگرا) · HIV+ | سیفلیس (سیفلیس چشمی حدود 1 تا 1.5%)، CMV | آزمایش TPHA، RPR و HIV |
| افراد با ایمنی طبیعی (میانسال و بالاتر) | عنبیه HSV/VZV، ARN | PCR زلالیه و مقدار Q |
| تماس با کودکان یا حیوانات خانگی | توکسوکارا و توکسوپلاسما | آنتیبادی سرم (ELISA) |
10. سوالات متداول
Section titled “10. سوالات متداول”در مواردی که تشخیص عفونی یا غیرعفونی بودن تنها بر اساس یافتههای بالینی دشوار است، یا در صورت مشکوک بودن به عفونت با وجود منفی بودن آزمایشهای سرولوژیک، سوراخ کردن اتاق قدامی به طور فعال بررسی میشود. به ویژه در موارد مشکوک به رتینیت نکروزان (ARN، PORN، CMV رتینیت)، از آنجایی که تشخیص قطعی زودهنگام مستقیماً به انتخاب درمان و پیشآگهی مرتبط است، تا حد امکان PCR مایع داخل چشمی انجام میشود. در موارد PCR منفی اولیه یا موارد مقاوم، PCR چندگانه مفید است.
ابتدا PCR مایع داخل چشمی برای شناسایی پاتوژن به سرعت انجام میشود و به محض شناسایی پاتوژن، درمان اختصاصی آغاز میشود. قطع ناگهانی استروئیدها ممکن است باعث بازگشت التهاب شود، بنابراین پس از شروع درمان ضد پاتوژن، دوز استروئید به تدریج کاهش مییابد. به ویژه در موارد یووئیت سلی که تنها با استروئید درمان شده است، خطر عود و انتشار سل نهفته افزایش مییابد، بنابراین با همکاری متخصص ریه، بررسی کامل سیستمیک (سیتی قفسه سینه، IGRA) به صورت اورژانسی انجام میشود.
پس از پایان درمان، توکسوپلاسما به صورت کیستهای مقاوم به دارو در ضایعات اسکار آتروفیک باقی میماند. در حدود ۵ تا ۳۰٪ موارد، عود با کاهش ایمنی یا بارداری رخ میدهد. در بیماران با عود مکرر، ممکن است پیشگیری طولانیمدت با تریمتوپریم-سولفامتوکسازول در نظر گرفته شود. در دوران بارداری، اگر زن باردار با آنتیبادی منفی توکسوپلاسما دچار عفونت اولیه شود، خطر انتقال عمودی به جنین (حدود ۴۰٪) وجود دارد، بنابراین از تماس با مدفوع گربه، خاک و مصرف گوشت خام خودداری شود.
11. مقالات مرتبط
Section titled “11. مقالات مرتبط”یووئیت ویروسی
Section titled “یووئیت ویروسی”یووئیت باکتریایی و سایر عفونی
Section titled “یووئیت باکتریایی و سایر عفونی”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
