
감염성 포도막염
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 감염성 포도막염이란?
섹션 제목: “1. 감염성 포도막염이란?”포도막염(uveitis)은 안내 염증의 총칭이며, 원인에 따라 외인성(감염성) 포도막염과 내인성(비감염성) 포도막염으로 크게 나뉩니다. 감염성 포도막염은 세균, 바이러스, 진균, 기생충 등의 병원체가 직접 또는 면역 매개 기전을 통해 안내 염증을 일으키는 것을 말합니다. 포도막염의 연간 신규 발병 환자 수는 10만 명당 1752명, 유병률은 10만 명당 38714명으로 알려져 있습니다1,16).
일본 안염증학회가 2002년에 실시한 역학 조사(3,060예)에서 감염성 포도막염은 전체의 약 **16%**를 차지했습니다1,7). 주요 질환으로는 헤르페스성 홍채염 3.6%, 세균성 안내염 3.8%, 급성 망막괴사(ARN) 1.3%, 안 톡소포자충증 1.1%, 안 톡소카라증 1.1%, CMV 망막염 0.8%, HTLV-1 관련 포도막염 1.0% 등이 있습니다. 한편, 국제적으로는 톡소포자충증과 결핵성 포도막염이 개발도상국에서 감염성 포도막염의 50% 이상을 차지하는 것으로 알려져 있으며2,13), 지역적 차이가 뚜렷합니다8).
감염성 포도막염의 원인을 확인하는 것이 중요한 이유는 치료 전략이 비감염성과 근본적으로 다르기 때문입니다. 비감염성에는 면역억제(스테로이드, 면역조절제)가 주로 사용되지만, 감염성에서는 먼저 병원체에 대한 특이적 치료가 필수적이며, 부주의한 스테로이드 투여는 병세를 급격히 악화시킬 위험이 있습니다.
2. 분류
섹션 제목: “2. 분류”2-1. 부위에 따른 분류
섹션 제목: “2-1. 부위에 따른 분류”포도막염은 염증의 주요 위치에 따라 다음 4가지 유형으로 분류됩니다(SUN 작업 그룹 분류):
| 분류 | 부위 | 대표 질환 (감염성) |
|---|---|---|
| 전방 포도막염 | 홍채, 섬모체 (홍채염, 홍채섬모체염) | HSV/VZV 홍채염, CMV 전방 포도막염, 라임병 |
| 중간부 포도막염 | 유리체, 모양체 평면부 | HTLV-1 관련 포도막염, 라임병 |
| 후부 포도막염 | 망막맥락막, 후부 유리체 | CMV 망막염, 안구 톡소플라스마증, 안구 톡소카라증 |
| 전포도막염 | 전층 | ARN, 결핵성, 매독성, 진균성 안내염 |
2-2. 병원체에 따른 분류
섹션 제목: “2-2. 병원체에 따른 분류”감염성 포도막염은 병원체의 종류에 따라 4군으로 분류된다.
바이러스성
섹션 제목: “바이러스성”헤르페스바이러스 패밀리(HHV-1~8)가 가장 흔하며, 특히 HSV-1/2, VZV, CMV, HTLV-1이 임상적으로 중요합니다. 숙주의 면역 상태에 따라 다양한 임상 양상을 보입니다: 면역 정상인에서는 HSV/VZV에 의한 전방 포도막염 및 ARN이, 면역 저하자에서는 CMV 망막염 및 PORN이 전형적입니다.
세균성
섹션 제목: “세균성”주요 병원체로는 결핵균(Mycobacterium tuberculosis), 매독 트레포네마(Treponema pallidum), 바르토넬라(고양이 할큄병), 라임병 보렐리아 등이 있습니다. 내인성 세균성 안내염에서는 그람 음성 간균(대장균, 클렙시엘라 등)이 많으며, 진행이 빠르고 예후가 좋지 않습니다.
진균성
섹션 제목: “진균성”칸디다, 아스페르길루스, 크립토코쿠스 등이 내인성 감염을 일으키며, 감수성 숙주(중심정맥 카테터留置, 면역억제, HIV 감염)에서 발생합니다. 특히 칸디다혈증 후 안내염이 문제가 됩니다.
기생충성
섹션 제목: “기생충성”안구 톡소포자충증(Toxoplasma gondii)과 안구 톡소카라증(Toxocara canis/cati)이 대표적인 질환입니다. 톡소포자충은 성인 후천 감염에서도 재활성화되어 림프절 종창 및 후천성 망맥락막염을 유발합니다.
2-3. 감염 경로에 따른 분류
섹션 제목: “2-3. 감염 경로에 따른 분류”| 분류 | 감염 경로 | 대표 질환 |
|---|---|---|
| 내인성 | 혈행성 전파(다른 장기→눈) | 세균성 안내염, 진균성 안내염, 결핵, 매독, CMV 망막염 |
| 외인성 (exogenous) | 직접 침입 (외상·수술) | 수술 후 감염성 안내염, 외상 후 안내염 |
3. 바이러스성 포도막염 개요
섹션 제목: “3. 바이러스성 포도막염 개요”포도막, 망막, 유리체의 염증에 바이러스가 관여하는 것을 바이러스성 포도막염이라고 합니다. 인간 헤르페스 바이러스(HHV)는 망막 조직에 대한 친화성이 강하여 눈에 다양한 질환을 일으킵니다. 바이러스성 포도막염은 바이러스의 직접적인 독성과 면역 반응에 의해 유발된 염증이 숙주의 면역 능력에 따라 다양한 임상 양상을 보이는 것이 특징입니다. 안내액을 이용한 PCR을 통한 포괄적 검사가 가능해지면서 진단율이 크게 향상되었습니다.
3-1. 헤르페스바이러스 계통의 병원체와 안구 병변
섹션 제목: “3-1. 헤르페스바이러스 계통의 병원체와 안구 병변”| 바이러스 | 면역 정상인의 안구 병변 | 면역 저하자의 안구 병변 |
|---|---|---|
| HSV-1/2 (HHV-1/2) | 헤르페스 홍채모양체염, ARN | PORN (드물게) |
| VZV (HHV-3) | 안구 대상포진, 헤르페스 홍채모양체염, ARN | PORN |
| CMV (HHV-5) | 각막내피염, CMV 전방포도막염 | CMV 망막염, 면역회복 포도막염 (IRU) |
| EBV (HHV-4) | 경도 포도막염 (드물게) | ARN 유사 병변 (드물게) |
| HTLV-1 | 중간부~전포도막염 (베일 모양 유리체 혼탁) | 좌동 (중증화) |
| 풍진 바이러스 | Fuchs 홍채이색성 홍채모양체염과의 연관성 | ─ |
3-2. 급성 망막괴사(ARN)
섹션 제목: “3-2. 급성 망막괴사(ARN)”ARN은 색소성 각막후면침착물을 동반한 급성 홍채모양체염으로 발병하며, 안저 주변부에 황백색 과립상 병변이 급속히 융합되어 확장되는 괴사성 망막염입니다. VZV가 가장 흔하며(중증 사례도 많음), 그 다음이 HSV-1/2입니다. 망막열공을 동반한 열공성 망막박리가 높은 비율(약 75%)로 발생하며, 시력 예후는 불량합니다18).
일본 안염증학회 ARN 진단 기준(확진군):
- 초기 안소견: ① 전방세포 또는 양지방양 KP, ② 하나 이상의 황백색 병변(주변부), ③ 망막동맥염, ④ 시신경유두 충혈, ⑤ 염증성 유리체 혼탁, ⑥ 안압 상승 중 ①과 ②는 필수.
- 경과 항목: 급속한 원주 방향 확장, 망막열공/망막박리, 혈관 폐쇄, 시신경 위축, 항헤르페스 약물 반응 중 1개 이상.
- 안내액 검사: 전방수 또는 유리체액 PCR에서 HSV-1, HSV-2, VZV 중 하나 양성.
임상 진단군(안내액 검사 불필요)은 초기 소견 ①②에 더해 ③~⑥ 중 2항목과 경과 항목 1항목을 충족하면 진단 가능.
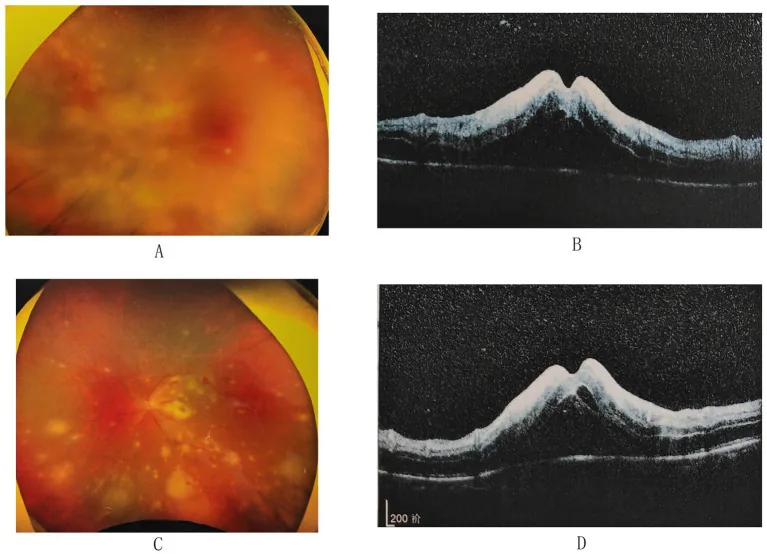
3-3. CMV 망막염
섹션 제목: “3-3. CMV 망막염”CMV는 AIDS를 중심으로 한 면역결핍 환자에서 발생하는 기회감염이며, CD4 양성 T세포 수가 50~100/µL까지 감소한 AIDS 환자에서 많이 발생합니다20). 병형은 ① 주변부 과립형(흰색 과립을 동반한 부채꼴 병소), ② 후극부 혈관염형(출혈과 부종), ③ 수빙상 혈관염형(큰 혈관 중심의 백초화)의 3가지가 있으며, 임상적으로 혼재하는 경우가 많습니다. 면역 회복에 따른 면역 회복 포도막염(IRU)도 중요한 합병증이며15), 항레트로바이러스 요법 시작 후의 안과 관리가 필요합니다.
3-4. HTLV-1 관련 포도막염(HAU)
섹션 제목: “3-4. HTLV-1 관련 포도막염(HAU)”HTLV-1 보균자의 약 **0.1%**에서 발생하며, 규슈·오키나와를 중심으로 한 지역에 많습니다12). 흰색 과립상 각막침전물, 홍채 결절, 베일 모양·끈 모양·과립상의 유리체 혼탁, 망막 혈관 주위의 흰색 과립 부착이 특징적인 소견입니다. 갑상선 기능 항진증을 높은 빈도로 동반합니다. 시력 예후는 비교적 양호하지만, 스테로이드 반응 후 감량·중단 시 재발할 수 있습니다.
3-5. 풍진 바이러스와 Fuchs 홍채 이색성 홍채모양체염
섹션 제목: “3-5. 풍진 바이러스와 Fuchs 홍채 이색성 홍채모양체염”Fuchs 홍채 이색성 홍채모양체염(홍채 이색·홍채모양체염·백내장의 3주징)은 풍진 바이러스와의 관련성이 시사됩니다. 선천성 풍진 증후군에서는 임신 3개월 이내의 경태반 감염에 의해 salt-and-pepper 양상의 안저 소견을 보이는 망막맥락막염이 발생합니다.
4. 세균성 포도막염 개요
섹션 제목: “4. 세균성 포도막염 개요”4-1. 결핵성 포도막염
섹션 제목: “4-1. 결핵성 포도막염”결핵균(Mycobacterium tuberculosis)에 의한 안내 염증은 직접 감염과 면역 매개(과민 반응)의 두 가지 기전이 관여합니다. 임상 유형은 다양하며, 맥락막 육아종(결절), 장액성 망막박리, 산탄형 맥락막염, 혈관염형, 범포도막염 등 여러 형태를 보입니다.
진단에는 IGRA(QuantiFERON®-TB Gold Plus 또는 T-SPOT®.TB)가 유용하며, 투베르쿨린 반응은 고령자나 AIDS 등 세포성 면역 저하 환자에서 음성이 될 수 있음에 주의한다. 결핵성 포도막염의 시력 예후에 대해, 최대교정시력이 3/60 미만이 되는 경우가 약 1/3에 달한다고 보고되었다 3). SUN Working Group(2021년)이 제안한 결핵성 포도막염의 병형 기준에는 ① 홍채 결절을 동반한 전방 포도막염, ② 사행양 맥락막염, ③ 맥락막 결절(결핵종), ④ 활동성 전신 결핵 환자의 다초점 맥락막염, ⑤ 폐쇄성 망막혈관염이 포함된다 5). 인도와 인도네시아에서는 감염성 포도막염의 약 22.9~48.0%가 결핵성으로 알려져 있으며 3,14), 결핵 고유행 지역에서 그 중요성이 특히 높다.
4-2. 매독성 포도막염
섹션 제목: “4-2. 매독성 포도막염”Treponema pallidum에 의한 안내 염증은 ‘위대한 모방자(great mimicker)‘로 불리며, 전방, 후방 또는 전포도막염의 모든 형태를 취할 수 있습니다. 최근 남성 간 성접촉자(MSM)를 중심으로 전 세계적으로 재증가가 관찰되고 있으며, HIV 동시 감염자의 경우 약 2배의 안매독 위험이 있습니다4). 전 세계적으로 연간 약 570600만 건(1549세)의 새로운 매독 감염이 보고되며4), 매독 환자의 약 1~1.5%에서 안구 병변이 발생하는 것으로 알려져 있습니다4,10).
진단은 혈청학적 검사(TPHA, RPR/VDRL)로 이루어지며, TP 항원법과 비TP법의 조합으로 해석합니다. 치료는 신경매독에 준하여 벤질페니실린 G(Aqacillin®) 2400만 단위/일을 10~14일간 정맥 주사가 일차 선택이며, 세프트리악손 정맥 주사가 대안이 됩니다. 야리쉬-헤르크스하이머 반응(치료 후 24시간 이내 발열 및 염증 악화)에 주의해야 합니다.
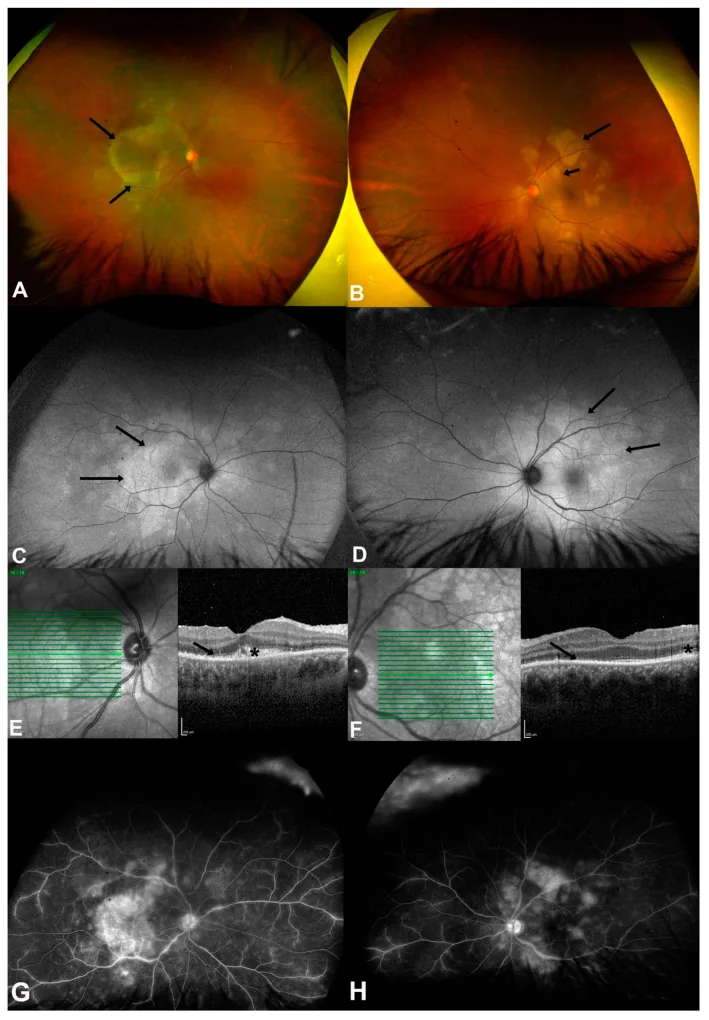
4-3. 고양이 할큄병(바르토넬라 감염)
섹션 제목: “4-3. 고양이 할큄병(바르토넬라 감염)”Bartonella henselae에 의한 감염으로, 고양이 접촉력이 중요한 문진 항목입니다. 안저 소견으로 시신경유두염(황반 별모양 삼출), 황반부 별모양 백반, 장액성 망막박리가 특징적이며, 후포도막염 형태를 자주 보입니다. 항Bartonella henselae 항체가 측정으로 진단하고, 아지트로마이신, 독시사이클린, 리팜피신으로 항균 치료를 시행합니다.
4-4. 라임병
섹션 제목: “4-4. 라임병”진드기가 매개하는 Borrelia 속 스피로헤타 감염증으로, 2~3기에 다양한 안병변(포도막염, 망막혈관염, 시신경염, 각막염 등)이 나타납니다. 만성 이동성 홍반이 1기의 특징적 발진이며, 진드기 물림 병력이 진단의 단서가 됩니다. ELISA에 의한 혈청 IgM 항체가 상승으로 진단하고, 페니실린계 또는 테트라사이클린계 항균제로 치료합니다. 매독, 사르코이드증과의 감별이 필요합니다.
4-5. 한센병(나균)
섹션 제목: “4-5. 한센병(나균)”나균(Mycobacterium leprae)에 의한 만성 육아종성 감염증으로, 안병변은 78할(최근 신규 환자에서는 34할)에서 발생하는 것으로 알려져 왔습니다. 만성 육아종성 전포도막염이 주체이며, 홍채 진주, 홍채 위축, 소동공, 텐트 모양 주변부 홍채 전유착이 특징적 소견입니다. 다제 병용 요법(리팜피신, 다이아미노다이페닐설폰, 클로파지민)을 사용하며, 포도막염을 동반하는 경우 스테로이드 점안액을 추가합니다.
4-6. 내인성 세균성 안내염
섹션 제목: “4-6. 내인성 세균성 안내염”내인성 세균성 안내염은 다른 장기 감염(간농양, 심내막염, 폐렴 등)에서 혈행성으로 안내로 감염이 전파되는 질환으로, 주 원인균은 그람음성간균(클렙시엘라, 대장균 등)이며 예후가 매우 불량합니다. 외인성(수술 후) 그람양성구균 감염에 비해 진행이 빠르며, 전신 감염원 검색 및 치료가 필수적입니다.
5. 진균성 포도막염 개요
섹션 제목: “5. 진균성 포도막염 개요”진균성 안내염은 대부분 내인성 감염이며, 칸디다(Candida spp.)가 가장 흔하고, 아스페르길루스와 크립토코쿠스도 중요한 병원체입니다.
주요 위험 인자:
- 중심정맥영양(IVH) 및 유치 카테터
- 장기간 광범위 항생제 사용
- 면역억제(HIV 감염, 장기 이식, 악성 종양, 화학요법)
- 당뇨병
- 정맥 약물 사용
진균성 안내염에서는 흰색 구형 또는 솜털 모양의 유리체 혼탁(‘덩어리 혼탁’)이 특징적이며, 세균성 안내염에 비해 진행이 느립니다. 초기에는 무증상이거나 경미한 비문증만 있어 간과되기 쉽고, 진행되면 충혈, 안통, 범포도막염이 나타납니다. 내인성 진균성 안내염의 **30%**가 양안에 발생합니다8).
진단은 혈액/카테터 끝 배양, β-D-글루칸, 칸디다 항원 측정 및 유리체 배양을 통해 이루어집니다. 치료는 항진균제(보리코나졸, 암포테리신 B, 플루코나졸) 투여와 유리체 절제술의 병용이 기본입니다.
6. 기생충성 포도막염 개요
섹션 제목: “6. 기생충성 포도막염 개요”6-1. 안 톡소포자충증
섹션 제목: “6-1. 안 톡소포자충증”Toxoplasma gondii (세포 내 기생 원충)는 세계 인구의 약 1/3이 감염된 것으로 알려져 있으며, 일본 성인의 항체 양성률은 **20~30%**로 보고됩니다11). 고양이과가 최종 숙주이며, 고양이 대변의 오시스트 경구 섭취 또는 덜 익힌 고기 섭취를 통해 감염됩니다.
안구 톡소플라스마증은 포도막염의 원인 질환 중 **약 1%**를 차지합니다11). 후천 감염의 안저 소견은 주변부 경계가 불명확한 백색 내지 유백색의 삼출성 맥락망막염이며, 오래된 반흔 병소에 인접한 ‘위성 병변(satellite lesion)‘이 재발 시 특징적인 소견입니다. 전방 염증 및 유리체 혼탁(‘안개의 헤드라이트 headlights in the fog’)을 동반합니다. 선천 감염에서는 양안 황반부에 중심부 회백색 섬유성 증식과 색소 침착을 동반한 반흔 병소가 관찰됩니다.
진단은 특징적인 안 소견과 혈청 항체가(IgG, IgM) 측정이 주를 이룹니다. Q값(Goldmann-Witmer 계수)이나 PCR을 통한 안내액 검사도 유용합니다. 치료는 스피라마이신 아세트산 에스테르(아세틸스피라마이신) 또는 클린다마이신 1.2g/일을 4~6주간 경구 투여하고, 삼출 병변 조절을 위해 스테로이드 0.5mg/kg/일을 병용합니다.
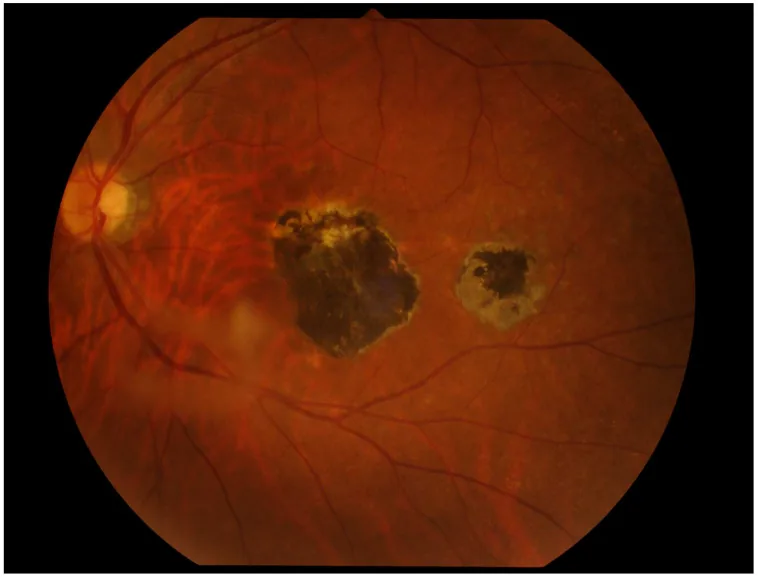
6-2. 안구 톡소카라증
섹션 제목: “6-2. 안구 톡소카라증”개회충(Toxocara canis) 또는 고양이회충(Toxocara cati)의 유충 이행증이며, 단안성인 경우가 많습니다. 안내염형, 후극부 종괴형, 주변부 종괴형(가장 흔함)의 3가지 병형이 있으며, 심한 유리체 혼탁 및 망막 박리를 초래할 수 있습니다. ELISA(Toxocara CHECK® 등)를 통한 혈청 항체 검사와 특징적인 안 소견으로 진단합니다. 치료는 구충제(디에틸카르바마진) 경구 투여, 스테로이드 경구 투여에 더하여 냉동 응고, 레이저 광응고, 유리체 절제술이 적응될 수 있습니다.
7. 진단 전략
섹션 제목: “7. 진단 전략”7-1. 병력 청취의 핵심
섹션 제목: “7-1. 병력 청취의 핵심”감염성 포도막염의 진단에는 체계적인 문진이 필수적입니다:
- 연령 및 성별: CMV 망막염은 AIDS 환자(20~40대 남성에 많음), HAU는 규슈·오키나와 거주자
- 지역 및 여행력: 결핵 고유행 지역(동남아시아·아프리카 등)으로의 여행력
- 동물 접촉력: 고양이(톡소포자충, 바르토넬라), 개(톡소카라)
- 식이력: 생고기·생선 섭취(톡소포자충)
- 성행위력·HIV 검사력: 매독, CMV
- 면역억제 상태: HIV, 악성 종양, 장기 이식, 면역억제제 사용
- IVH·카테터력: 진균성 안내염
- 과거 대상포진·구순포진력: VZV·HSV 홍채염
7-2. 안소견에 의한 감별
섹션 제목: “7-2. 안소견에 의한 감별”| 소견 | 시사되는 감염성 질환 |
|---|---|
| 양지방양 KP | HSV/VZV 홍채염, ARN, 결핵성 포도막염 |
| 고안압(≥25 mmHg)을 동반한 전포도막염 | HSV/VZV 홍채염, CMV 전포도막염 |
| 주변부 융합성 백색 괴사 병소 | ARN (VZV/HSV) |
| 후극부 출혈을 동반한 백색 침윤 | CMV 망막염 (혈관염형) |
| 덩어리 유리체 혼탁 (증가 경향) | 진균성 안내염 |
| 베일 모양 또는 끈 모양 유리체 혼탁 | HTLV-1 관련 포도막염 |
| 오래된 반흔 + 위성 병변 | 안구 톡소포자충증 |
| 주변부 흰색 종괴 + 유리체 끈 | 안구 톡소카라증 |
| 육아종성 홍채염 + 맥락막 육아종 | 결핵성 포도막염, 매독성 |
| 시신경 유두염 + 황반부 별모양 백반 | 고양이 할큄병(바르토넬라) |
7-3. 전신 검사
섹션 제목: “7-3. 전신 검사”| 검사 | 대상 질환 |
|---|---|
| 혈청 TPHA・RPR/VDRL | 매독성 포도막염 |
| IGRA (QuantiFERON・T-SPOT) | 결핵성 포도막염 |
| CMV 항원혈증 (C7-HRP법)・CMV-PCR | CMV 망막염 |
| 항HTLV-1 항체 | HTLV-1 관련 포도막염 |
| 항HIV 항체/CD4 수 | CMV/PORN/안구 매독 |
| β-D-글루칸/칸디다 항원 | 진균성 안내염 |
| 항톡소플라즈마 IgG/IgM | 안구 톡소플라즈마증 |
| 항톡소카라 항체 (ELISA) | 안구 톡소카라증 |
| 항바르토넬라 헨셀레 항체 | 고양이 할큄병 |
| 혈액배양 및 심장초음파 | 내인성 세균성 안내염 |
7-4. 안내액 검사 (전방수 및 유리체액)
섹션 제목: “7-4. 안내액 검사 (전방수 및 유리체액)”안내액을 이용한 검사는 감염성 포도막염 진단에서 가장 중요한 확정 방법이며, 전방천자(전방수 채취) 또는 유리체절제술(유리체액 채취)을 통해 검체를 얻습니다9).
PCR법
섹션 제목: “PCR법”전방수 또는 유리체액에서 DNA를 추출하고 각 병원체의 DNA를 PCR법으로 검출합니다. 다중 실시간 PCR을 통해 소량 검체로 여러 바이러스를 포괄적으로 검색할 수 있으며, ARN의 감별 진단에 특히 유용합니다19).
감염성 포도막염 키트(선진의료):HSV-1/2, VZV, CMV, EBV, HHV-6/7, HTLV-1, Toxoplasma gondii DNA 등을 한 번에 검출 가능하며, 여러 병원체의 동시 감염 및 난치성 증례 진단에 활용됩니다. 단, CMV 망막염 초기(전방 내 염증 세포가 나타나기 전)에는 PCR로 검출되지 않을 수 있으므로 주의해야 합니다.
Goldmann-Witmer 비(Q값, 항체율)
섹션 제목: “Goldmann-Witmer 비(Q값, 항체율)”안내에서 병원체 특이 항체 생성 여부를 검출하는 방법으로, 다음 계산식으로 산출합니다:
Q값 = (안내액 바이러스 항체값 ÷ 안내액 IgG량) ÷ (혈청 바이러스 항체값 ÷ 혈청 IgG량)
- Q값 >1: 안내 국소 항체 생성 가능성 있음
- Q값 ≥6: 유의한 국소 항체 생성이 확인되어 해당 바이러스를 원인으로 동정 가능
Q값은 발병 10일 이내의 초기에는 안내 항체 생성이 불충분하여 과소평가될 수 있음에 주의합니다. 혈청 항체가만으로는 원인 진단을 할 수 없습니다(대부분의 성인은 과거 감염으로 인해 양성)6).
안내액 PCR 사용 흐름
섹션 제목: “안내액 PCR 사용 흐름”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. 치료 원칙
섹션 제목: “8. 치료 원칙”8-1. 병원체별 특이적 치료
섹션 제목: “8-1. 병원체별 특이적 치료”| 병원체 | 1차 선택 치료 | 보충 |
|---|---|---|
| HSV (ARN, 홍채염) | ACV 10 mg/kg×3회 정맥주사 2주 → VACV 1,000 mg×3회/일 경구 | 항염증을 위해 스테로이드 점안액 및 정맥주사 병용 |
| VZV (ARN, 홍채염) | ACV 10-15 mg/kg×3회 정맥주사 + VACV 경구 | PORN은 CMV 치료에 준함 |
| CMV (망막염) | GCV 5 mg/kg×2회 정맥주사 2-3주 (유도) → VGCV 900 mg×2회/일 경구 (유지) | 면역 회복이 근본 치료임 |
| CMV (전부 포도막염) | GCV 겔 0.15% 점안액 (전문가의 73%가 1차 선택) ± 경구 VGCV | 만성 경과 시 12개월 유지 치료 고려 (전문가의 73%가 GCV 겔 0.15% 선택) 2) |
| 결핵 | INH, RFP, PZA, EMB 4제 (표준 6개월 요법) | 스테로이드 적절히 병용 |
| 매독 | 벤질페니실린 G 2400만 단위/일 정맥주사 10~14일 | 야리쉬-헤르크스하이머 반응 주의 |
| 진균(칸디다) | 보리코나졸 또는 암포테리신 B ± 유리체절제술 | β-D-글루칸 지수로 모니터링 |
| 톡소플라즈마 | 아세틸스피라마이신+스테로이드 또는 클린다마이신 | 임산부 주의 (스피라마이신 사용) |
| 톡소카라 | 디에틸카르바마진+스테로이드 | 레이저/유리체 수술 적응 고려 |
| 라임병 | 아목시실린 또는 독시사이클린 3주 | 안구 병변 시 스테로이드 점안액 추가 |
| 한센병 | MDT (리팜피신, DDS, 클로파지민) | 나반응 시 스테로이드 필요 |
8-2. 스테로이드의 적절한 사용
섹션 제목: “8-2. 스테로이드의 적절한 사용”감염성 포도막염에서 스테로이드를 사용할 때는 반드시 항병원체 치료를 선행하거나 병행해야 합니다. 스테로이드의 역할은 염증으로 인한 이차적 조직 손상을 줄이는 것이며, ARN, 톡소플라스마증, 결핵성 포도막염, 한센병 포도막염 등 많은 감염성 포도막염에서 적절한 병원체 치료와 병용하여 사용됩니다.
반면, CMV 망막염(순수한 기회감염)에서는 기저 질환(AIDS) 치료를 통한 면역 기능 개선이 근본 치료이며, 스테로이드는 기본적으로 사용하지 않습니다.
8-3. 산동제 및 안압 관리
섹션 제목: “8-3. 산동제 및 안압 관리”홍채 후유착 예방을 위해 전안부 염증에는 트로피카미드-페닐레프린 점안액(1~6회/일)을 사용합니다. 고안압(HSV/VZV 홍채염, CMV 전포도막염에서 안압 상승이 특징적)에 대해서는 탄산탈수효소 억제제, 베타차단제 등의 안압하강제를 선택하지만, 프로스타글란딘 관련 약물은 염증 악화 위험이 있어 사용에 주의합니다.
9. 면역억제 상태별 위험도 매트릭스
섹션 제목: “9. 면역억제 상태별 위험도 매트릭스”| 배경 | 특별히 주의해야 할 병원체 | 우선 검사 |
|---|---|---|
| HIV 감염(CD4 50/µL 미만) | CMV(망막염, ARN, PORN), 진균(크립토코쿠스), 매독 | 안내액 PCR(멀티플렉스), CMV 항원, β-D-글루칸 |
| 고형 장기 이식 후 / 면역억제제 사용 | CMV, 진균(아스페르길루스, 칸디다), EBV | CMV-PCR, β-D-글루칸, 혈액 배양 |
| 악성 종양 / 항암 화학요법 후 | 진균(칸디다, 아스페르길루스), CMV | β-D-글루칸, 혈액 배양 |
| 장기 IVH/카테터留置 | 칸디다 안내염 | β-D-글루칸/혈액배양(안과 협진 필수) |
| 결핵 고위험(여행/접촉력) | 결핵(맥락막 육아종/혈관염형) | IGRA/흉부 CT |
| MSM(남성 동성애자)·HIV+ | 매독(안매독 약 1~1.5%), CMV | TPHA·RPR·HIV 검사 |
| 면역 정상자(중년 이상) | HSV/VZV 홍채모양체염·ARN | 전방수 PCR·Q값 |
| 소아/애완동물 접촉력 | 톡소카라/톡소포자충 | 혈청 항체(ELISA) |
10. 자주 묻는 질문
섹션 제목: “10. 자주 묻는 질문”먼저 병원체 동정을 위한 안내액 PCR을 신속히 시행하고, 병원체가 확인되는 대로 특이적 치료제를 시작합니다. 스테로이드를 급격히 중단하면 염증 반동이 발생할 수 있으므로, 항병원체 치료 시작 후 신중히 감량합니다. 특히 결핵성 포도막염에서 스테로이드 단독 투여가 이루어진 경우, 잠복 결핵의 재활성화 및 파종 위험이 높아지므로 호흡기내과와 협력하여 전신 검사(흉부 CT, IGRA)를 긴급히 시행합니다.
치료 종료 후에도 톡소플라스마는 위축된 반흔 병변 내에 약제 내성 시스트로 잔존합니다. 면역력 저하나 임신을 계기로 약 5~30%의 증례에서 재발합니다. 빈번히 재발하는 환자에는 트리메토프림-설파메톡사졸에 의한 장기 예방 투여가 고려될 수 있습니다. 임신 중에는 톡소플라스마 항체 음성인 임산부가 초감염된 경우 태아로의 수직 감염(약 40%) 위험이 있으므로, 고양이 배설물·토양 접촉 및 생고기 섭취를 피하도록 지도합니다.
11. 관련 기사
섹션 제목: “11. 관련 기사”바이러스성 포도막염
섹션 제목: “바이러스성 포도막염”세균성 및 기타 감염성 포도막염
섹션 제목: “세균성 및 기타 감염성 포도막염”참고문헌
섹션 제목: “참고문헌”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
