
संक्रामक यूवाइटिस
एक नज़र में महत्वपूर्ण बिंदु
Section titled “एक नज़र में महत्वपूर्ण बिंदु”1. संक्रामक यूवाइटिस क्या है?
Section titled “1. संक्रामक यूवाइटिस क्या है?”यूवाइटिस (uveitis) अंतःनेत्र सूजन के लिए एक सामान्य शब्द है, और एटियलजि के आधार पर वर्गीकरण में इसे ‘बहिर्जात (संक्रामक) यूवाइटिस’ और ‘अंतर्जात (गैर-संक्रामक) यूवाइटिस’ में विभाजित किया जाता है। संक्रामक यूवाइटिस (infectious uveitis) उस स्थिति को संदर्भित करता है जिसमें बैक्टीरिया, वायरस, कवक या परजीवी जैसे रोगजनक प्रत्यक्ष या प्रतिरक्षा-मध्यस्थ तंत्र द्वारा अंतःनेत्र सूजन उत्पन्न करते हैं। यूवाइटिस की वार्षिक नई घटना दर प्रति 100,000 व्यक्तियों पर 17 से 52 है, और प्रसार दर प्रति 100,000 व्यक्तियों पर 38 से 714 है1,16).
जापानी नेत्र सूजन सोसायटी द्वारा 2002 में किए गए एक महामारी विज्ञान सर्वेक्षण (3,060 मामले) में, संक्रामक यूवाइटिस कुल का लगभग 16% था 1,7)। इनमें हर्पेटिक इरिटिस 3.6%, बैक्टीरियल एंडोफ्थैल्माइटिस 3.8%, एक्यूट रेटिनल नेक्रोसिस (ARN) 1.3%, ओकुलर टॉक्सोप्लाज्मोसिस 1.1%, ओकुलर टॉक्सोकेरियासिस 1.1%, सीएमवी रेटिनाइटिस 0.8%, और एचटीएलवी-1 संबंधित यूवाइटिस 1.0% प्रमुख रोगों के रूप में शामिल हैं। दूसरी ओर, अंतरराष्ट्रीय स्तर पर, विकासशील देशों में टॉक्सोप्लाज्मोसिस और ट्यूबरकुलस यूवाइटिस संक्रामक यूवाइटिस के 50% से अधिक होने का अनुमान है 2,13), जो क्षेत्रीय अंतर को दर्शाता है 8)।
संक्रामक यूवाइटिस के कारण की पहचान करना महत्वपूर्ण है क्योंकि उपचार रणनीति गैर-संक्रामक से मौलिक रूप से भिन्न होती है। गैर-संक्रामक में इम्यूनोसप्रेशन (स्टेरॉयड/इम्यूनोमॉड्यूलेटरी दवाएं) मुख्य होता है, लेकिन संक्रामक में पहले रोगज़नक़ के लिए विशिष्ट उपचार आवश्यक है, और लापरवाही से स्टेरॉयड देने से रोग की स्थिति तेजी से बिगड़ने का खतरा होता है।
2. वर्गीकरण
Section titled “2. वर्गीकरण”2-1. स्थान के अनुसार वर्गीकरण
Section titled “2-1. स्थान के अनुसार वर्गीकरण”यूवाइटिस को सूजन के मुख्य स्थान के आधार पर निम्नलिखित चार प्रकारों में विभाजित किया जाता है (SUN वर्किंग ग्रुप वर्गीकरण):
| वर्गीकरण | स्थान | प्रतिनिधि रोग (संक्रामक) |
|---|---|---|
| पूर्वकाल यूवाइटिस | परितारिका और सिलिअरी बॉडी (इराइटिस, इरिडोसाइक्लाइटिस) | HSV/VZV इराइटिस, CMV पूर्वकाल यूवाइटिस, लाइम रोग |
| मध्यवर्ती यूवाइटिस | कांचाभ / सिलियरी शरीर का पार्स प्लाना | HTLV-1 संबंधित यूवाइटिस, लाइम रोग |
| पश्च यूवाइटिस | रेटिनोकोरॉइड और पश्च कांचाभ | CMV रेटिनाइटिस, ओकुलर टॉक्सोप्लाज्मोसिस, ओकुलर टॉक्सोकेरियासिस |
| पैनुवेइटिस | पूरी मोटाई | ARN, तपेदिक, उपदंश, फंगल एंडोफ्थैल्माइटिस |
2-2. रोगज़नक़ के अनुसार वर्गीकरण
Section titled “2-2. रोगज़नक़ के अनुसार वर्गीकरण”संक्रामक यूवेइटिस को रोगज़नक़ के प्रकार के अनुसार चार समूहों में वर्गीकृत किया जाता है।
हर्पीज वायरस परिवार (HHV-1 से 8) सबसे आम है, और विशेष रूप से HSV-1/2, VZV, CMV और HTLV-1 चिकित्सकीय रूप से महत्वपूर्ण हैं। मेजबान की प्रतिरक्षा स्थिति के आधार पर विविध नैदानिक चित्र प्रस्तुत होते हैं: प्रतिरक्षा-सक्षम व्यक्तियों में HSV/VZV के कारण पूर्वकाल यूवाइटिस और ARN विशिष्ट हैं; प्रतिरक्षा-अक्षम व्यक्तियों में CMV रेटिनाइटिस और PORN विशिष्ट हैं।
जीवाणुजनित
Section titled “जीवाणुजनित”प्रमुख रोगजनकों में माइकोबैक्टीरियम ट्यूबरकुलोसिस, ट्रेपोनेमा पैलिडम (सिफलिस), बार्टोनेला (बिल्ली खरोंच रोग) और बोरेलिया (लाइम रोग) शामिल हैं। अंतर्जात जीवाणु एंडोफ्थैल्मिटिस में ग्राम-नेगेटिव बैसिली (ई. कोलाई, क्लेबसिएला, आदि) आम हैं, जो तेजी से बढ़ते हैं और खराब पूर्वानुमान रखते हैं।
फफूंदजनित
Section titled “फफूंदजनित”कैंडिडा, एस्परगिलस और क्रिप्टोकोकस संक्रमण-प्रवण मेजबानों (केंद्रीय शिरापरक कैथेटर, प्रतिरक्षादमन, एचआईवी संक्रमण) में अंतर्जात संक्रमण का कारण बनते हैं। कैंडिडेमिया के बाद एंडोफ्थैल्मिटिस विशेष रूप से समस्याग्रस्त है।
परजीवीजनित
Section titled “परजीवीजनित”नेत्र टोक्सोप्लाज़्मोसिस (Toxoplasma gondii) और नेत्र टोक्सोकारियासिस (Toxocara canis/cati) प्रमुख रोग हैं। टोक्सोप्लाज़्मोसिस वयस्कों में अर्जित संक्रमण के बाद भी पुनः सक्रिय हो सकता है, जिससे लिम्फ नोड सूजन और अर्जित रेटिनोकोरॉइडाइटिस होता है।
2-3. संक्रमण मार्ग द्वारा वर्गीकरण
Section titled “2-3. संक्रमण मार्ग द्वारा वर्गीकरण”| वर्गीकरण | संक्रमण मार्ग | प्रमुख रोग |
|---|---|---|
| अंतर्जात (endogenous) | रक्तजनित प्रसार (अन्य अंग → आँख) | जीवाणु अंतःनेत्रशोथ, फफूंद अंतःनेत्रशोथ, तपेदिक, उपदंश, CMV रेटिनाइटिस |
| बहिर्जात (exogenous) | प्रत्यक्ष प्रवेश (चोट/सर्जरी) | पोस्टऑपरेटिव संक्रामक एंडोफ्थैल्माइटिस, पोस्ट-ट्रॉमैटिक एंडोफ्थैल्माइटिस |
3. वायरल यूवाइटिस का अवलोकन
Section titled “3. वायरल यूवाइटिस का अवलोकन”यूविया, रेटिना और कांच के द्रव की सूजन जिसमें वायरस शामिल हो, उसे वायरल यूवाइटिस कहते हैं। मानव हर्पीसवायरस (HHV) का रेटिना ऊतक के प्रति गहरा आकर्षण होता है और यह आँख में विभिन्न रोग उत्पन्न करता है। वायरल यूवाइटिस की विशेषता यह है कि वायरस के प्रत्यक्ष विषाक्त प्रभाव और प्रतिरक्षा प्रतिक्रिया से उत्पन्न सूजन, मेजबान की प्रतिरक्षा क्षमता के अनुसार विविध नैदानिक चित्र प्रस्तुत करती है। अंतःनेत्र द्रव पर PCR द्वारा व्यापक जांच संभव होने से निदान दर में काफी सुधार हुआ है।
3-1. हर्पीस वायरस परिवार के रोगजनक और नेत्र घाव
Section titled “3-1. हर्पीस वायरस परिवार के रोगजनक और नेत्र घाव”| वायरस | सामान्य प्रतिरक्षा वालों में नेत्र घाव | प्रतिरक्षा-अक्षम वालों में नेत्र घाव |
|---|---|---|
| HSV-1/2 (HHV-1/2) | हर्पीस इरिडोसाइक्लाइटिस, ARN | PORN (दुर्लभ) |
| VZV (HHV-3) | नेत्र दाद, हर्पीस इरिडोसाइक्लाइटिस, ARN | PORN |
| CMV (HHV-5) | कॉर्नियल एंडोथेलाइटिस, CMV पूर्वकाल यूवाइटिस | CMV रेटिनाइटिस, प्रतिरक्षा पुनर्प्राप्ति यूवाइटिस (IRU) |
| EBV (HHV-4) | हल्का यूवाइटिस (दुर्लभ) | ARN जैसा घाव (दुर्लभ) |
| HTLV-1 | मध्यवर्ती से पैनुवाइटिस (पर्दा जैसा कांच का धुंधलापन) | वही (गंभीर रूप) |
| रूबेला वायरस | फुक्स हेटरोक्रोमिक इरिडोसाइक्लाइटिस से संबंध | ─ |
3-2. तीव्र रेटिनल नेक्रोसिस (ARN)
Section titled “3-2. तीव्र रेटिनल नेक्रोसिस (ARN)”ARN रंजित कॉर्नियल एंडोथेलियल अवक्षेपों के साथ तीव्र इरिडोसाइक्लाइटिस के रूप में प्रकट होता है, और फंडस की परिधि में पीले-सफेद दानेदार घावों के तेजी से संगम और विस्तार के साथ नेक्रोटाइज़िंग रेटिनाइटिस होता है। VZV सबसे आम है (अक्सर गंभीर मामले), इसके बाद HSV-1/2 एटियोलॉजिक एजेंट हैं। रेटिनल टियर के साथ रेग्मेटोजेनस रेटिनल डिटेचमेंट लगभग 75% मामलों में होता है, और दृश्य पूर्वानुमान खराब है18).
जापानी नेत्र सूजन सोसायटी ARN निदान मानदंड (निश्चित निदान समूह) :
- प्रारंभिक नेत्र निष्कर्ष: ① पूर्वकाल कक्ष कोशिकाएं या मटन वसा जैसे केराटिक प्रेसिपिटेट्स, ② एक या अधिक पीले-सफेद घाव (परिधीय), ③ रेटिनल धमनीशोथ, ④ ऑप्टिक डिस्क लालिमा, ⑤ सूजन संबंधी कांच का धुंधलापन, ⑥ अंतर्नेत्र दबाव में वृद्धि। इनमें से ① और ② अनिवार्य हैं।
- प्रगति मदें: तीव्र परिधीय विस्तार, रेटिना विदरण/रेटिना पृथक्करण, संवहनी अवरोध, ऑप्टिक शोष, एंटी-हर्पीस दवा प्रतिक्रिया में से एक या अधिक
- अंतःनेत्र द्रव परीक्षण: पूर्वकाल कक्ष जल या कांचाभ द्रव का PCR HSV-1, HSV-2, या VZV में से किसी एक के लिए सकारात्मक
नैदानिक निदान समूह (जिसमें अंतःनेत्र द्रव परीक्षण की आवश्यकता नहीं है) का निदान तब संभव है जब प्रारंभिक निष्कर्षों ①② के अतिरिक्त, ③ से ⑥ में से दो मद और एक अनुवर्ती मद पूरे हों।
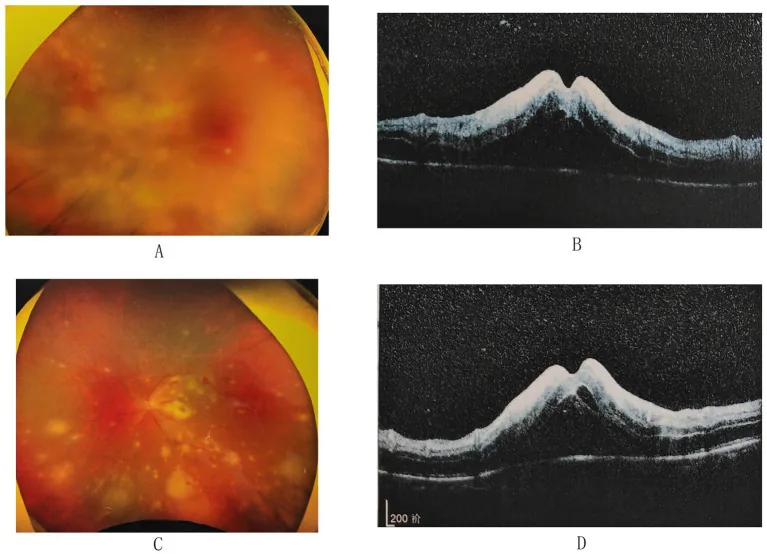
3-3. CMV網膜炎
Section titled “3-3. CMV網膜炎”CMVはAIDSを中心とした免疫不全患者に発症する日和見感染であり、CD4陽性T細胞数が50〜100/µLまで低下したAIDS患者に多く発症する20)。病型は①周辺部顆粒型(白色顆粒を伴う扇型病巣)、②後極部血管炎型(出血と浮腫)、③樹氷状血管炎型(大血管中心の白輯化)の3型があり、臨床上は混在することが多い。免疫回復に伴う免疫回復ぶどう膜炎(IRU)も重要な合併症であり15)、抗レトロウイルス療法開始後の眼科管理が必要である。
3-4. HTLV-1関連ぶどう膜炎(HAU)
Section titled “3-4. HTLV-1関連ぶどう膜炎(HAU)”HTLV-1のキャリアの**約0.1%**に発症し、九州・沖縄を中心とした地域に多い12)。白色顆粒状KP、虹彩結節、ベール状・索状・顆粒状の硝子体混濁、網膜血管周囲の白色顆粒付着が特徴的所見である。甲状腺機能亢進症を高頻度に合併する。視力予後は比較的良好であるが、ステロイドへの反応後に減量・中止で再燃することがある。
3-5. 風疹ウイルスとFuchs虹彩異色性虹彩毛様体炎
Section titled “3-5. 風疹ウイルスとFuchs虹彩異色性虹彩毛様体炎”Fuchs虹彩異色性虹彩毛様体炎(虹彩異色・虹彩毛様体炎・白内障の3主徴)は風疹ウイルスとの関連が示唆されている。先天風疹症候群では妊娠3か月以内の経胎盤感染により、salt-and-pepper様眼底所見を呈する網脈絡膜炎が発症する。
4. जीवाणुजनित यूवाइटिस का सिंहावलोकन
Section titled “4. जीवाणुजनित यूवाइटिस का सिंहावलोकन”4-1. तपेदिक यूवाइटिस
Section titled “4-1. तपेदिक यूवाइटिस”माइकोबैक्टीरियम ट्यूबरकुलोसिस के कारण होने वाली अंतःनेत्र सूजन में दो तंत्र शामिल होते हैं: प्रत्यक्ष संक्रमण और प्रतिरक्षा-मध्यस्थता (अतिसंवेदनशीलता प्रतिक्रिया)। नैदानिक रूप विविध होते हैं, जिनमें कोरॉइडल ग्रैनुलोमा (गांठ), सीरस रेटिनल डिटेचमेंट, शॉटगन कोरॉइडाइटिस, वैस्कुलाइटिस और पैनुवेइटिस शामिल हैं।
निदान के लिए IGRA (QuantiFERON®-TB गोल्ड प्लस या T-स्पॉट®-TB) उपयोगी है, और ध्यान दें कि ट्यूबरकुलिन प्रतिक्रिया बुजुर्गों या एड्स जैसी कोशिकीय प्रतिरक्षा में कमी वाले मामलों में नकारात्मक हो सकती है। तपेदिक युवेइटिस के दृश्य पूर्वानुमान के बारे में, यह बताया गया है कि लगभग एक-तिहाई मामलों में सर्वोत्तम सुधारित दृश्य तीक्ष्णता 3/60 से कम हो जाती है 3)। SUN वर्किंग ग्रुप (2021) द्वारा प्रस्तावित तपेदिक युवेइटिस के रोग प्रकार मानदंडों में शामिल हैं: ① आइरिस नोड्यूल के साथ पूर्वकाल युवेइटिस, ② सर्पिगिनस कोरॉइडाइटिस, ③ कोरॉइडल नोड्यूल (ट्यूबरकुलोमा), ④ सक्रिय प्रणालीगत तपेदिक के मामलों में मल्टीफोकल कोरॉइडाइटिस, और ⑤ ऑब्सट्रक्टिव रेटिनल वैस्कुलाइटिस 5)। भारत और इंडोनेशिया में, संक्रामक युवेइटिस के लगभग 22.9 से 48.0% मामले तपेदिक के कारण माने जाते हैं 3,14), और तपेदिक के उच्च प्रसार वाले क्षेत्रों में इसका महत्व विशेष रूप से अधिक है।
4-2. सिफिलिटिक यूवाइटिस
Section titled “4-2. सिफिलिटिक यूवाइटिस”ट्रेपोनेमा पैलिडम के कारण होने वाली अंतःनेत्र सूजन को ‘महान अनुकरणकर्ता’ कहा जाता है और यह पूर्वकाल, पश्च या पैनुवेइटिस का कोई भी रूप ले सकती है। हाल के वर्षों में, पुरुषों के साथ यौन संबंध रखने वाले पुरुषों (MSM) में वैश्विक स्तर पर पुनर्वृद्धि देखी गई है, और एचआईवी सह-संक्रमण वाले मामलों में नेत्र उपदंश का जोखिम लगभग दोगुना है4)। दुनिया भर में प्रति वर्ष लगभग 5.7 से 6 मिलियन (15-49 वर्ष) नए उपदंश संक्रमण की सूचना मिलती है4), और उपदंश के लगभग 1-1.5% रोगियों में नेत्र संबंधी रोग होता है4,10)।
निदान सीरोलॉजिकल परीक्षणों (TPHA, RPR/VDRL) द्वारा किया जाता है और TP एंटीजन विधि और गैर-TP विधि के संयोजन से व्याख्या की जाती है। उपचार न्यूरोसिफलिस के अनुसार बेंज़िलपेनिसिलिन G (एक्वासिलिन®) 24 मिलियन यूनिट/दिन 10-14 दिनों तक अंतःशिरा पहली पसंद है, और सेफ्ट्रिएक्सोन अंतःशिरा वैकल्पिक विकल्प है। जारिश-हेर्क्सहाइमर प्रतिक्रिया (उपचार के 24 घंटों के भीतर बुखार और सूजन का बढ़ना) पर ध्यान देने की आवश्यकता है।
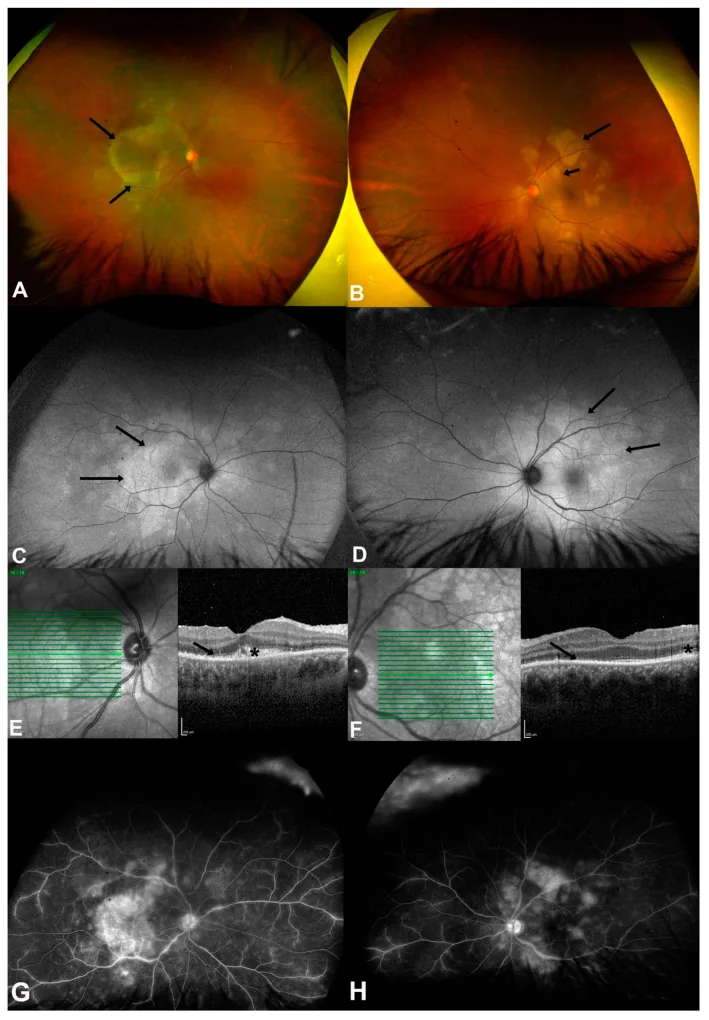
4-3. बिल्ली खरोंच रोग (बार्टोनेला संक्रमण)
Section titled “4-3. बिल्ली खरोंच रोग (बार्टोनेला संक्रमण)”Bartonella henselae के कारण होने वाला संक्रमण, बिल्लियों के संपर्क का इतिहास एक महत्वपूर्ण पूछताछ बिंदु है। फंडस निष्कर्षों में ऑप्टिक न्यूरिटिस (मैक्यूलर स्टार उपस्थिति), मैक्यूलर स्टेलेट सफेद धब्बे और सीरस रेटिनल डिटेचमेंट शामिल हैं, जो अक्सर पोस्टीरियर यूवाइटिस का रूप लेते हैं। निदान एंटी-बार्टोनेला हेन्सेले एंटीबॉडी टिटर मापन द्वारा किया जाता है, और एज़िथ्रोमाइसिन, डॉक्सीसाइक्लिन या रिफैम्पिसिन के साथ एंटीबायोटिक उपचार किया जाता है।
4-4. लाइम रोग
Section titled “4-4. लाइम रोग”टिक-जनित बोरेलिया स्पाइरोकीट संक्रमण, जिसमें दूसरे और तीसरे चरण में विभिन्न नेत्र संबंधी घाव (यूवाइटिस, रेटिनल वैस्कुलिटिस, ऑप्टिक न्यूरिटिस, केराटाइटिस आदि) दिखाई देते हैं। क्रोनिक माइग्रेटरी एरिथेमा पहले चरण की विशिष्ट त्वचा पर चकत्ता है, और टिक काटने का इतिहास निदान का सुराग है। निदान एलिसा द्वारा सीरम आईजीएम एंटीबॉडी टिटर में वृद्धि से किया जाता है, और पेनिसिलिन या टेट्रासाइक्लिन एंटीबायोटिक दवाओं से उपचार किया जाता है। सिफलिस और सारकॉइडोसिस से अंतर करना आवश्यक है।
4-5. कुष्ठ रोग (हैन्सन बैसिलस)
Section titled “4-5. कुष्ठ रोग (हैन्सन बैसिलस)”Mycobacterium leprae के कारण होने वाला क्रोनिक ग्रैनुलोमेटस संक्रमण, जिसमें 70-80% (हाल के नए रोगियों में 30-40%) में नेत्र संबंधी घाव विकसित होते हैं। क्रोनिक ग्रैनुलोमेटस पूर्वकाल यूवाइटिस प्रमुख है, जिसमें आइरिस पर्ल, आइरिस एट्रोफी, मिओसिस और टेंट जैसी परिधीय पूर्वकाल सिनेशिया विशिष्ट निष्कर्ष हैं। मल्टीड्रग थेरेपी (रिफैम्पिसिन, डैप्सोन, क्लोफ़ाज़िमाइन) से उपचार किया जाता है, और यूवाइटिस के मामले में स्टेरॉयड आई ड्रॉप्स जोड़े जाते हैं।
4-6. अंतर्जात जीवाणु अंतःनेत्रशोथ
Section titled “4-6. अंतर्जात जीवाणु अंतःनेत्रशोथ”अंतर्जात जीवाणु अंतःनेत्रशोथ, जिसमें अन्य अंगों के संक्रमण (यकृत फोड़ा, अंतःहृद्शोथ, निमोनिया आदि) से रक्त के माध्यम से नेत्र में संक्रमण फैलता है, मुख्यतः ग्राम-नकारात्मक छड़ (क्लेबसिएला, एस्चेरिचिया कोलाई आदि) के कारण होता है और इसका पूर्वानुमान अत्यंत खराब है। बहिर्जात (शल्यक्रिया के बाद) ग्राम-धनात्मक कोक्सी संक्रमण की तुलना में इसकी प्रगति तेज़ होती है, और प्रणालीगत संक्रमण स्रोत की खोज और उपचार अनिवार्य है।
5. कवकीय यूवाइटिस का अवलोकन
Section titled “5. कवकीय यूवाइटिस का अवलोकन”कवकीय अंतःनेत्रशोथ अधिकांशतः अंतर्जात संक्रमण होता है, जिसमें कैंडिडा (Candida spp.) सबसे आम है, और एस्परजिलस तथा क्रिप्टोकोकस भी महत्वपूर्ण रोगजनक हैं।
मुख्य जोखिम कारक:
- केंद्रीय शिरापोषण (IVH) · स्थायी कैथेटर
- लंबे समय तक व्यापक-स्पेक्ट्रम एंटीबायोटिक का उपयोग
- प्रतिरक्षादमन (एचआईवी संक्रमण, अंग प्रत्यारोपण, घातक ट्यूमर, कीमोथेरेपी)
- मधुमेह
- अंतःशिरा नशीली दवाओं का उपयोग
फंगल एंडोफ्थैल्मिटिस में सफेद गोलाकार या रुई जैसा कांच का धुंधलापन (“पिंड धुंधलापन”) विशेषता है, और बैक्टीरियल एंडोफ्थैल्मिटिस की तुलना में प्रगति धीमी होती है। प्रारंभ में यह लक्षणहीन या हल्के फ्लोटर्स के साथ होता है, जिससे इसे अनदेखा किया जा सकता है। प्रगति पर लालिमा, आंख में दर्द और पैनुवेइटिस प्रकट होते हैं। अंतर्जात फंगल एंडोफ्थैल्मिटिस के 30% मामले दोनों आंखों में होते हैं8).
निदान रक्त/कैथेटर टिप कल्चर, β-D-ग्लूकन, कैंडिडा एंटीजन मापन और विट्रियस कल्चर द्वारा किया जाता है। उपचार में एंटीफंगल दवाओं (वोरिकोनाज़ोल, एम्फोटेरिसिन B, फ्लुकोनाज़ोल) का प्रशासन और विट्रेक्टॉमी का संयोजन मूल है।
6. परजीवी यूवाइटिस का अवलोकन
Section titled “6. परजीवी यूवाइटिस का अवलोकन”6-1. नेत्र टोक्सोप्लाज़मोसिस
Section titled “6-1. नेत्र टोक्सोप्लाज़मोसिस”टोक्सोप्लाज्मा गोंडी (एक अंतःकोशिकीय परजीवी प्रोटोजोआ) विश्व की लगभग एक-तिहाई जनसंख्या को संक्रमित करता है, और जापानी वयस्कों में एंटीबॉडी सकारात्मकता दर 20-30% है11)। बिल्ली परिवार अंतिम पोषक है; संक्रमण बिल्ली के मल से ओसिस्ट के मौखिक सेवन या अपर्याप्त रूप से पके हुए मांस के सेवन से होता है।
眼トキソプラズマ症はぶどう膜炎の原因疾患の**約1%**を占める11)。後天感染の眼底所見は周辺部の境界不鮮明な白色〜乳白色の滲出性網脲絡膜炎であり、陳旧性瘢痕病巣に接する「衛星病巣(satellite lesion)」が再発時の特徴的所見となる。前房炎症・硝子体混濁(「霧中のヘッドライト headlights in the fog」)を伴う。先天感染では両黄斑部に中心部厌白色線維性増殖と色素沈着を伴う瘢痕病巣がみられる。
診断は特徴的な眼所見と血清抗体価(IgG・IgM)の測定が主体となる。Q値(Goldmann-Witmer比)やPCRによる眼内液検査も有用である。治療はスピラマイシン酢酸エステル(アセチルスピラマイシン)あるいはクリンダマイシン1.2 g/日を4〜6週間内服し、滲出病変のコントロール目的でステロイド0.5 mg/kg/日を併用する。
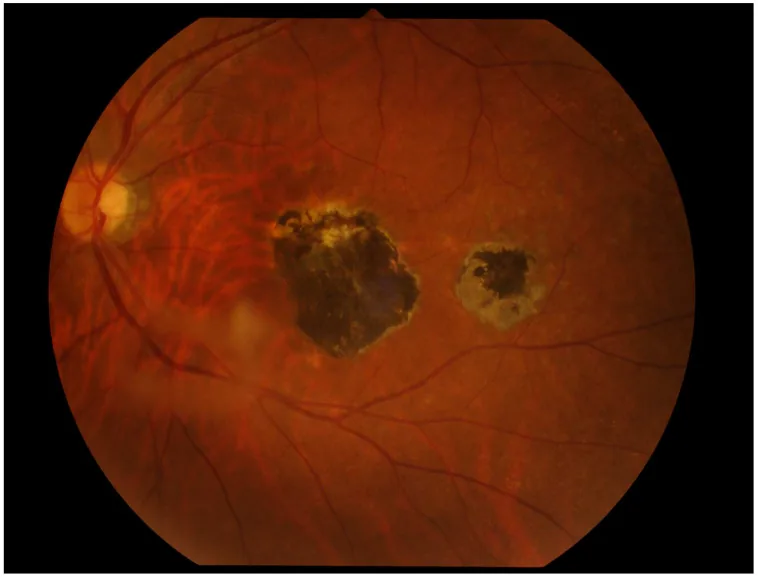
6-2. 眼トキソカラ症
Section titled “6-2. 眼トキソカラ症”イヌ回虫(Toxocara canis)またはネコ回虫(Toxocara cati)の幼虫移行症であり、片眼性が多い。眼内炎型・後極部腫瘤型・周辺部腫瘤型(最多)の3病型があり、強い硝子体混濁・網膜剥離をきたすことがある。ELISA(Toxocara CHECK®等)による血清抗体検索と特徴的眼所見で診断する。治療は駆虫薬(ジエチルカルバマジン)内服・ステロイド内服に加え、冷凍凝固・レーザー凝固・硝子体手術が適応となりうる。
7. निदान रणनीति
Section titled “7. निदान रणनीति”7-1. इतिहास लेने के मुख्य बिंदु
Section titled “7-1. इतिहास लेने के मुख्य बिंदु”संक्रामक यूवाइटिस के निदान के लिए व्यवस्थित इतिहास लेना आवश्यक है:
- आयु और लिंग : CMV रेटिनाइटिस एड्स रोगियों (20-40 वर्ष के पुरुषों में अधिक) में, HAU क्यूशू और ओकिनावा के निवासियों में
- क्षेत्र और यात्रा इतिहास : तपेदिक के उच्च प्रसार वाले क्षेत्रों (दक्षिण पूर्व एशिया, अफ्रीका आदि) की यात्रा का इतिहास
- पशु संपर्क इतिहास : बिल्ली (टोक्सोप्लाज़्मा, बार्टोनेला), कुत्ता (टोक्सोकारा)
- आहार इतिहास : कच्चा मांस, कच्ची मछली (टोक्सोप्लाज़्मा)
- यौन व्यवहार इतिहास और एचआईवी परीक्षण : सिफलिस, सीएमवी
- इम्यूनोसप्रेशन की स्थिति : एचआईवी, घातक ट्यूमर, अंग प्रत्यारोपण, इम्यूनोसप्रेसिव दवाओं का उपयोग
- आईवीएच और कैथेटर इतिहास : फंगल एंडोफ्थैल्माइटिस
- पिछला दाद और ओरल हर्पीज इतिहास : वीजेडवी और एचएसवी इरिटिस
7-2. नेत्र संबंधी निष्कर्षों द्वारा विभेदक निदान
Section titled “7-2. नेत्र संबंधी निष्कर्षों द्वारा विभेदक निदान”| निष्कर्ष | संकेतित संक्रामक रोग |
|---|---|
| मटन-फैट केराटिक प्रेसिपिटेट्स (मटन-फैट KP) | HSV/VZV इरिटिस, ARN, तपेदिक यूवाइटिस |
| उच्च अंतर्नेत्र दबाव (IOP ≥ 25 mmHg) के साथ पूर्वकाल यूवाइटिस | HSV/VZV इरिटिस, CMV पूर्वकाल यूवाइटिस |
| परिधीय संगम श्वेत परिगलित घाव | ARN (VZV/HSV) |
| पश्च ध्रुव रक्तस्राव के साथ श्वेत घुसपैठ | CMV रेटिनाइटिस (वास्कुलाइटिस प्रकार) |
| गुच्छेदार कांच का धुंधलापन (बढ़ने की प्रवृत्ति) | फंगल एंडोफ्थैल्माइटिस |
| पर्दा जैसा या रस्सी जैसा कांचाभ धुंधलापन | HTLV-1 संबंधित यूवाइटिस |
| पुराना निशान + उपग्रह घाव | नेत्र टोक्सोप्लाज्मोसिस |
| परिधीय सफेद द्रव्यमान + कांचाभ रस्सी जैसी संरचना | नेत्र टोक्सोकारियासिस |
| ग्रैनुलोमेटस इरिटिस + कोरॉइडल ग्रैनुलोमा | ट्यूबरकुलस यूवाइटिस, सिफिलिटिक |
| ऑप्टिक न्यूरिटिस + मैक्युलर स्टेलेट स्पॉट | कैट स्क्रैच रोग (बार्टोनेला) |
7-3. प्रणालीगत जांच
Section titled “7-3. प्रणालीगत जांच”| जांच | लक्षित रोग |
|---|---|
| सीरम TPHA और RPR/VDRL | सिफिलिटिक यूवाइटिस |
| IGRA (क्वांटीफेरॉन, टी-स्पॉट) | ट्यूबरकुलस यूवाइटिस |
| CMV एंटीजेनेमिया (C7-HRP विधि) और CMV-PCR | CMV रेटिनाइटिस |
| एंटी-एचटीएलवी-1 एंटीबॉडी | एचटीएलवी-1 संबंधित यूवाइटिस |
| एंटी-एचआईवी एंटीबॉडी और सीडी4 गणना | सीएमवी/पीओआरएन/नेत्र उपदंश |
| β-डी-ग्लूकन और कैंडिडा एंटीजन | फंगल एंडोफ्थैल्माइटिस |
| एंटी-टॉक्सोप्लाज़्मा IgG/IgM | नेत्र टॉक्सोप्लाज़्मोसिस |
| एंटी-टॉक्सोकारा एंटीबॉडी (ELISA) | नेत्र टॉक्सोकारियासिस |
| एंटी-बार्टोनेला हेन्सेले एंटीबॉडी | बिल्ली खरोंच रोग |
| रक्त संवर्धन और हृदय अल्ट्रासाउंड | अंतर्जात जीवाणु अंतःनेत्रशोथ |
7-4. अंतःनेत्र द्रव परीक्षण (पूर्वकाल कक्ष जल और कांच का द्रव)
Section titled “7-4. अंतःनेत्र द्रव परीक्षण (पूर्वकाल कक्ष जल और कांच का द्रव)”अंतःनेत्र द्रव का उपयोग करके परीक्षण संक्रामक यूवाइटिस के निदान में सबसे महत्वपूर्ण पुष्टिकरण विधि है, और पूर्वकाल कक्ष पंचर (पूर्वकाल कक्ष जल संग्रह) या विट्रेक्टॉमी (कांच का द्रव संग्रह) द्वारा नमूना प्राप्त किया जाता है 9)।
पीसीआर विधि
Section titled “पीसीआर विधि”पूर्वकाल कक्ष जल या कांच के द्रव से डीएनए निकाला जाता है, और प्रत्येक रोगज़नक़ के डीएनए का पीसीआर द्वारा पता लगाया जाता है। मल्टीप्लेक्स रीयल-टाइम पीसीआर छोटे नमूने में कई वायरसों की व्यापक जांच कर सकता है, और तीव्र परिगलित रेटिनाइटिस के विभेदक निदान में विशेष रूप से उपयोगी है 19)।
संक्रामक यूवाइटिस किट (उन्नत चिकित्सा) : HSV-1/2, VZV, CMV, EBV, HHV-6/7, HTLV-1, टोक्सोप्लाज्मा गोंडी डीएनए आदि की एक साथ जांच संभव है, और इसका उपयोग एकाधिक रोगजनकों के सह-संक्रमण और दुर्दम्य मामलों के निदान में किया जाता है। हालांकि, सीएमवी रेटिनाइटिस के प्रारंभिक चरण (पूर्वकाल कक्ष में सूजन कोशिकाओं के प्रकट होने से पहले) में पीसीआर द्वारा इसका पता नहीं लगाया जा सकता है, इसलिए सावधानी बरतें।
गोल्डमैन-विटमर अनुपात (Q मान, एंटीबॉडी दर)
Section titled “गोल्डमैन-विटमर अनुपात (Q मान, एंटीबॉडी दर)”यह आंख के अंदर रोगज़नक़-विशिष्ट एंटीबॉडी उत्पादन की उपस्थिति या अनुपस्थिति का पता लगाने की एक विधि है, और इसकी गणना निम्नलिखित सूत्र से की जाती है:
Q मान = (अंतःनेत्र द्रव में वायरल एंटीबॉडी टिटर ÷ अंतःनेत्र द्रव में IgG मात्रा) ÷ (सीरम वायरल एंटीबॉडी टिटर ÷ सीरम IgG मात्रा)
- Q मान > 1 : आंख के अंदर स्थानीय एंटीबॉडी उत्पादन की संभावना
- Q मान ≥6 : महत्वपूर्ण स्थानीय एंटीबॉडी उत्पादन की पुष्टि, और संबंधित वायरस को एटियोलॉजिकल एजेंट के रूप में पहचाना जा सकता है
ध्यान दें कि Q मान लक्षण शुरू होने के 10 दिनों के भीतर कम आंका जाता है क्योंकि अंतःनेत्र एंटीबॉडी उत्पादन अपर्याप्त होता है। सीरम एंटीबॉडी टिटर अकेले एटियोलॉजिकल निदान नहीं कर सकता (अधिकांश वयस्क पिछले संक्रमण के कारण सकारात्मक होते हैं) 6)।
अंतःनेत्र द्रव PCR उपयोग प्रवाह चार्ट
Section titled “अंतःनेत्र द्रव PCR उपयोग प्रवाह चार्ट”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. उपचार के सिद्धांत
Section titled “8. उपचार के सिद्धांत”8-1. रोगज़नक़-विशिष्ट उपचार
Section titled “8-1. रोगज़नक़-विशिष्ट उपचार”| रोगज़नक़ | प्रथम-पंक्ति उपचार | पूरक जानकारी |
|---|---|---|
| HSV (ARN, आइराइटिस) | ACV 10 mg/kg × 3 बार IV 2 सप्ताह → VACV 1,000 mg × 3 बार/दिन मौखिक | सूजन-रोधी के लिए स्टेरॉयड आई ड्रॉप और IV का सह-उपयोग |
| VZV (ARN・इरिटिस) | ACV 10-15 mg/kg x3 बार IV + VACV मौखिक | PORN का उपचार CMV के समान है |
| CMV (रेटिनाइटिस) | GCV 5 mg/kg x2 बार IV 2-3 सप्ताह (प्रेरण) → VGCV 900 mg x2 बार/दिन मौखिक (रखरखाव) | प्रतिरक्षा बहाली ही मूल उपचार है |
| सीएमवी (पूर्वकाल यूवाइटिस) | जीसीवी जेल 0.15% आई ड्रॉप (73% विशेषज्ञ पहली पसंद के रूप में) ± वीजीसीवी मौखिक | पुराने मामलों में 12 महीने का रखरखाव उपचार भी विचार करें (73% विशेषज्ञ जीसीवी जेल 0.15% चुनते हैं) 2) |
| तपेदिक | आईएनएच, आरएफपी, पीजेडए, ईएमबी चार दवाएं (मानक 6 महीने का आहार) | आवश्यकतानुसार स्टेरॉयड का सह-उपयोग |
| सिफलिस | बेंज़िलपेनिसिलिन G 24 मिलियन यूनिट/दिन IV 10-14 दिन | हर्क्सहाइमर प्रतिक्रिया पर ध्यान दें |
| फंगस (कैंडिडा) | वोरिकोनाज़ोल या एम्फोटेरिसिन B ± विट्रेक्टोमी | β-D-ग्लूकन सूचकांक द्वारा निगरानी |
| टोक्सोप्लाज़्मा | एसिटाइलस्पाइरामाइसिन + स्टेरॉयड या क्लिंडामाइसिन | गर्भवती महिलाओं में सावधानी (स्पाइरामाइसिन का उपयोग) |
| टोक्सोकारा | डाइएथाइलकार्बामाज़िन + स्टेरॉयड | लेज़र या विट्रेक्टॉमी पर विचार करें |
| लाइम रोग | एमोक्सिसिलिन या डॉक्सीसाइक्लिन 3 सप्ताह | नेत्र घावों के लिए स्टेरॉयड आई ड्रॉप जोड़ें |
| कुष्ठ रोग | MDT (रिफैम्पिसिन, DDS, क्लोफ़ाज़िमिन) | कुष्ठ प्रतिक्रिया में स्टेरॉयड आवश्यक |
8-2. स्टेरॉयड का उचित उपयोग
Section titled “8-2. स्टेरॉयड का उचित उपयोग”संक्रामक यूवाइटिस में स्टेरॉयड का उपयोग करते समय, रोगाणुरोधी उपचार पहले या समानांतर में किया जाना चाहिए। स्टेरॉयड की भूमिका सूजन के कारण होने वाली द्वितीयक ऊतक क्षति को कम करना है। इसका उपयोग ARN, टॉक्सोप्लाज़मोसिज़, तपेदिक यूवाइटिस, कुष्ठ यूवाइटिस आदि कई संक्रामक यूवाइटिस में उचित रोगाणुरोधी उपचार के साथ किया जाता है।
दूसरी ओर, CMV रेटिनाइटिस (शुद्ध अवसरवादी संक्रमण) में, अंतर्निहित बीमारी (एड्स) के उपचार से प्रतिरक्षा में सुधार ही मूल उपचार है, और स्टेरॉयड का मूल रूप से उपयोग नहीं किया जाता है।
8-3. पुतली फैलाने वाली दवाएं और अंतःनेत्र दबाव प्रबंधन
Section titled “8-3. पुतली फैलाने वाली दवाएं और अंतःनेत्र दबाव प्रबंधन”परितारिका के पीछे के आसंजन को रोकने के लिए, पूर्वकाल खंड सूजन में ट्रोपिकामाइड-फिनाइलफ्रिन आई ड्रॉप (दिन में 1-6 बार) का उपयोग किया जाता है। उच्च अंतःनेत्र दबाव (HSV/VZV इरिटिस और CMV पूर्वकाल यूवाइटिस में दबाव बढ़ना विशिष्ट है) के लिए, कार्बोनिक एनहाइड्रेज़ अवरोधक, बीटा-ब्लॉकर्स जैसी दबाव कम करने वाली दवाओं का चयन किया जाता है, लेकिन प्रोस्टाग्लैंडीन संबंधी दवाओं में सूजन बढ़ने का जोखिम होता है, इसलिए सावधानी से उपयोग करें।
9. प्रतिरक्षादमन स्थिति के अनुसार जोखिम मैट्रिक्स
Section titled “9. प्रतिरक्षादमन स्थिति के अनुसार जोखिम मैट्रिक्स”| पृष्ठभूमि | विशेष रूप से ध्यान देने योग्य रोगजनक | प्राथमिकता जांच |
|---|---|---|
| एचआईवी संक्रमण (CD4 50/µL से कम) | सीएमवी (रेटिनाइटिस, एआरएन, पीओआरएन), फंगस (क्रिप्टोकोकस), सिफलिस | अंतःनेत्र द्रव पीसीआर (मल्टीप्लेक्स), सीएमवी एंटीजन, β-डी-ग्लूकन |
| ठोस अंग प्रत्यारोपण के बाद और इम्यूनोसप्रेसेंट दवाओं का उपयोग | CMV, फंगस (एस्परगिलस, कैंडिडा), EBV | CMV-PCR, β-D-ग्लूकन, रक्त संवर्धन |
| घातक ट्यूमर और कीमोथेरेपी के बाद | फंगस (कैंडिडा, एस्परगिलस), CMV | β-D-ग्लूकन, रक्त संवर्धन |
| दीर्घकालिक IVH / कैथेटर स्थापन | कैंडिडा एंडोफ्थैल्माइटिस | β-D-ग्लूकन / रक्त संवर्धन (नेत्र विज्ञान परामर्श अनिवार्य) |
| तपेदिक का उच्च जोखिम (यात्रा / संपर्क इतिहास) | तपेदिक (कोरॉइडल ग्रैनुलोमा / वैस्कुलाइटिस प्रकार) | IGRA / छाती CT |
| MSM (पुरुष जो पुरुषों के साथ यौन संबंध रखते हैं) · HIV+ | उपदंश (नेत्र उपदंश लगभग 1-1.5%), CMV | TPHA · RPR · HIV परीक्षण |
| प्रतिरक्षा-सामान्य (मध्यम आयु या अधिक) | HSV/VZV इरिडोसाइक्लाइटिस · ARN | पूर्वकाल जल PCR · Q मान |
| बच्चे / पालतू जानवरों के संपर्क का इतिहास | टोक्सोकारा / टोक्सोप्लाज्मा | सीरम एंटीबॉडी (ELISA) |
10. अक्सर पूछे जाने वाले प्रश्न
Section titled “10. अक्सर पूछे जाने वाले प्रश्न”जब नैदानिक निष्कर्षों के आधार पर संक्रामक और गैर-संक्रामक कारणों में अंतर करना मुश्किल हो, या संक्रमण का संदेह होने के बावजूद सीरोलॉजिकल परीक्षण नकारात्मक हों, तो सक्रिय रूप से पूर्वकाल कक्ष पंचर पर विचार किया जाता है। विशेष रूप से नेक्रोटाइज़िंग रेटिनाइटिस (ARN, PORN, CMV रेटिनाइटिस) के संदेह में, शीघ्र निदान सीधे उपचार विकल्प और पूर्वानुमान से जुड़ा होता है, इसलिए जहाँ तक संभव हो इंट्राओकुलर द्रव PCR किया जाता है। प्रारंभिक चरण में PCR नकारात्मक मामलों या दुर्दम्य मामलों में मल्टीप्लेक्स PCR उपयोगी है।
पहले रोगज़नक़ की पहचान के लिए शीघ्रता से इंट्राओकुलर द्रव PCR करें, और रोगज़नक़ की पहचान होते ही विशिष्ट उपचार शुरू करें। स्टेरॉयड को अचानक बंद करने से सूजन का पुनरुत्थान हो सकता है, इसलिए रोगाणुरोधी उपचार शुरू करने के बाद सावधानीपूर्वक खुराक कम करें। विशेष रूप से तपेदिक यूवाइटिस में यदि केवल स्टेरॉयड दिया गया हो, तो अव्यक्त तपेदिक के पुनः सक्रियण और प्रसार का जोखिम बढ़ जाता है; पल्मोनोलॉजी विभाग के सहयोग से तत्काल प्रणालीगत जाँच (छाती CT, IGRA) की जानी चाहिए।
उपचार समाप्त होने के बाद भी, टॉक्सोप्लाज़्मा एट्रोफिक निशान वाले घावों में दवा-प्रतिरोधी सिस्ट के रूप में रहता है। प्रतिरक्षा में कमी या गर्भावस्था के कारण लगभग 5-30% मामलों में पुनरावृत्ति होती है। बार-बार पुनरावृत्ति वाले रोगियों में ट्राइमेथोप्रिम-सल्फामेथोक्साज़ोल के साथ दीर्घकालिक रोगनिरोधी उपचार पर विचार किया जा सकता है। गर्भावस्था के दौरान, यदि टॉक्सोप्लाज़्मा एंटीबॉडी-नकारात्मक गर्भवती महिला प्राथमिक संक्रमण से ग्रसित होती है, तो भ्रूण में ऊर्ध्वाधर संचरण (लगभग 40%) का जोखिम होता है; इसलिए बिल्ली के मल, मिट्टी के संपर्क और कच्चे मांस के सेवन से बचने की सलाह दी जाती है।
11. संबंधित लेख
Section titled “11. संबंधित लेख”वायरल यूवाइटिस
Section titled “वायरल यूवाइटिस”जीवाणु और अन्य संक्रामक यूवाइटिस
Section titled “जीवाणु और अन्य संक्रामक यूवाइटिस”संदर्भ
Section titled “संदर्भ”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
