अंतर्जात
संक्रमण मार्ग: फंगेमिया से रक्तजनित प्रसार
मुख्य कारक जीवाणु: कैंडिडा अल्बिकन्स (सबसे आम)
आवृत्ति: सभी अंतर्जात एंडोफ्थैल्मिटिस का आधे से अधिक
द्विपक्षीयता: लगभग 30% मामलों में देखी जाती है

फंगल एंडोफ्थैल्मिटिस एक गंभीर नेत्र रोग है जिसमें कवक अंतःनेत्र द्रव (कांच का द्रव और पूर्वकाल कक्ष द्रव) में संक्रमण और वृद्धि करते हैं। संक्रमण के मार्ग के अनुसार, इसे दो प्रकारों में वर्गीकृत किया जाता है: अंतर्जात (रक्तजनित प्रसार) और बहिर्जात (सर्जरी, आघात या केराटाइटिस से फैलना)।
आधे से अधिक अंतर्जात एंडोफ्थैल्मिटिस फंगल होते हैं, और 30% द्विपक्षीय होते हैं। बहिर्जात एंडोफ्थैल्मिटिस को तीन श्रेणियों में विभाजित किया गया है: पोस्टऑपरेटिव, पोस्ट-ट्रॉमेटिक और केराटाइटिस से संबंधित7)। बैक्टीरियल एंडोफ्थैल्मिटिस की तुलना में, प्रगति धीमी होती है, जिसमें दिनों से हफ्तों में लक्षण बिगड़ते हैं।
अंतर्जात
संक्रमण मार्ग: फंगेमिया से रक्तजनित प्रसार
मुख्य कारक जीवाणु: कैंडिडा अल्बिकन्स (सबसे आम)
आवृत्ति: सभी अंतर्जात एंडोफ्थैल्मिटिस का आधे से अधिक
द्विपक्षीयता: लगभग 30% मामलों में देखी जाती है
बहिर्जात
संक्रमण मार्ग: सर्जरी, आघात या केराटाइटिस से फैलना
मुख्य कारक जीवाणु: एस्परगिलस प्रजाति (सबसे आम)
आवृत्ति: अक्सर एकपक्षीय
वर्गीकरण: तीन श्रेणियाँ: पोस्टऑपरेटिव, पोस्ट-ट्रॉमेटिक और केराटाइटिस से संबंधित
प्रमुख कारक जीवाणु कैंडिडा और एस्परजिलस प्रजातियाँ हैं, लेकिन दुर्लभ जीवाणु प्रजातियों की रिपोर्ट भी बढ़ रही है। ट्राइकोस्पोरॉन (एकिनोकैंडिन दवाओं के प्रति प्राकृतिक प्रतिरोध) 6), सी. रगोसा (गैर-एल्बिकैंस कैंडिडा का 0.1% से कम) 3), आर्थ्रोग्राफिस कालरे 5) और नियोसाइटैलिडियम डिमिडिएटम 7) की रिपोर्ट की गई है।
COVID-19 महामारी के बाद, स्टेरॉयड उपयोग से प्रतिरक्षादमन के कारण फंगल एंडोफ्थैल्माइटिस के मामले लगातार रिपोर्ट किए गए हैं 1, 9)।
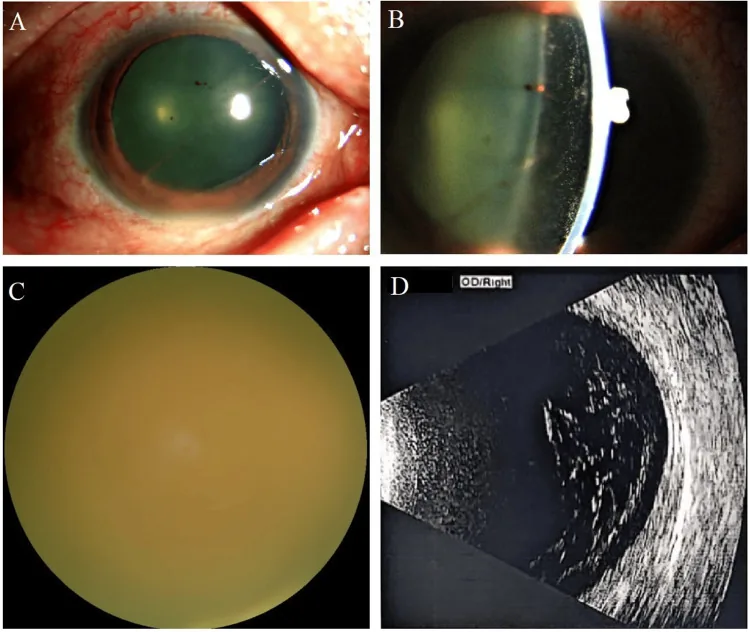
प्रारंभिक लक्षणों में फ्लोटर्स, धुंधली दृष्टि और दृष्टि में कमी आम हैं। उन्नत मामलों में आंखों में दर्द और लालिमा हो सकती है।
रोग की प्रगति की गति कारक जीवाणु के अनुसार भिन्न होती है।
पश्च ध्रुव पर अस्पष्ट सीमाओं के साथ पीले-सफेद रुई जैसा कोरियोरेटिनल घुसपैठ दिखता है। रेटिनल रक्तस्राव भी हो सकता है।
कांच के धुंधलापन की उपस्थिति सारकॉइडोसिस जैसी गैर-संक्रामक यूवाइटिस के समान होती है, और शुरुआती 50% मामलों में गलत निदान की सूचना है2)। इसके अलावा, पोस्टऑपरेटिव आवर्तक विट्राइटिस के रूप में फंगल संक्रमण को अनदेखा करने के मामले भी हैं4)। विवरण के लिए « निदान और जांच विधियाँ » अनुभाग देखें।
अंतर्जात और बहिर्जात में जोखिम कारक भिन्न होते हैं। मुख्य जोखिम कारक नीचे दिए गए हैं।
| वर्गीकरण | मुख्य जोखिम कारक |
|---|---|
| अंतर्जात | केंद्रीय शिरापोषण, इम्यूनोसप्रेसेंट, स्टेरॉयड |
| अंतर्जात | अंग प्रत्यारोपण, न्यूट्रोपेनिया, घातक ट्यूमर |
| अंतर्जात | मधुमेह, लंबे समय तक ICU में भर्ती |
| बहिर्जात | ऑपरेशन के दौरान जटिलताएं, वृद्धावस्था, स्टेरॉयड आई ड्रॉप |
| बाह्य कारण | कॉर्नियल अल्सर / कॉन्टैक्ट लेंस का अनुचित उपयोग |
COVID-19 से संबंधित, लंबे समय तक अस्पताल में भर्ती रहने और प्रणालीगत स्टेरॉयड के उपयोग से प्रतिरक्षादमन होने और फंगल एंडोफ्थैल्मिटिस उत्पन्न होने के मामले सामने आए हैं 1, 9)। स्तन कैंसर कीमोथेरेपी (डोसेटैक्सेल के कारण ल्यूकोपेनिया) 3), इम्यूनोसप्रेसिव थेरेपी (मेथोट्रेक्सेट + स्टेरॉयड) 2), कॉन्टैक्ट लेंस के उपयोग के दौरान खराब स्वच्छता से केराटाइटिस का फैलना 5), IOL पर फंगल बायोफिल्म का जमना 6), पौधों की चोट से पादप रोगजनक कवक का संक्रमण 7), और मधुमेह का खराब नियंत्रण 4, 8) भी रिपोर्ट किए गए हैं।
हाँ। COVID-19 के उपचार में उपयोग किए जाने वाले प्रणालीगत स्टेरॉयड और लंबे समय तक ICU में रहने से प्रतिरक्षादमन होता है, जो अंतर्जात फंगल एंडोफ्थैल्मिटिस को ट्रिगर कर सकता है, जैसा कि रिपोर्ट किया गया है 1, 9)। दृष्टि में परिवर्तन होने पर तुरंत नेत्र चिकित्सक से परामर्श आवश्यक है।
अंतःनेत्र द्रव कल्चर स्वर्ण मानक है। कांच के नमूनों का निदान दर जलीय हास्य से अधिक होता है। सबौरॉड अगर मीडिया का उपयोग करें और 37°C और कमरे के तापमान दोनों पर कम से कम दो सप्ताह तक इनक्यूबेट करें।
रक्त कल्चर अंतर्जात मामलों में केवल एक-तिहाई से आधे में सकारात्मक होता है, इसलिए नकारात्मक होने पर भी एंडोफ्थैल्मिटिस को खारिज नहीं किया जा सकता।
एनरिचमेंट कल्चर में, कांच के द्रव को रक्त कल्चर बोतल में टीका लगाने से औसतन 1.23 दिनों में सकारात्मकता की सूचना मिली है 6)।
कारक जीव की पहचान होने पर औषधि संवेदनशीलता परीक्षण अवश्य करें। Aspergillus terreus एम्फोटेरिसिन B के प्रति उच्च दर (98%) पर प्रतिरोध दिखाता है (MIC 2 μg/mL)2)। Trichosporon inkin की फ्लुकोनाज़ोल संवेदनशीलता (MIC 2.0 μg/mL) की पुष्टि वाले मामले में, केवल फ्लुकोनाज़ोल से सफल उपचार हुआ6)।
हाँ। अंतर्जात एंडोफ्थैल्माइटिस में भी रक्त संवर्धन केवल 1/3 से 1/2 मामलों में सकारात्मक होता है। β-D-ग्लूकन भी नकारात्मक हो सकता है3)। निश्चित निदान के लिए अंतःनेत्र द्रव का प्रत्यक्ष संवर्धन या PCR आवश्यक है।
प्रमुख एंटिफंगल दवाओं की विशेषताएँ नीचे दी गई हैं।
| दवा | प्रशासन मार्ग | विशेषताएँ |
|---|---|---|
| फ्लुकोनाज़ोल | अंतःशिरा या मौखिक | कैंडिडा के लिए प्रथम पंक्ति |
| वोरिकोनाज़ोल | अंतःशिरा / मौखिक | फिलामेंटस कवक और प्रतिरोधी कैंडिडा के लिए प्रभावी |
| एम्फोटेरिसिन B | अंतःशिरा / कांचीय | व्यापक स्पेक्ट्रम, सीमित अंतःनेत्र प्रवेश |
उपचार की अवधि आमतौर पर 4-6 सप्ताह है। ट्राइकोस्पोरॉन इंकिन में फ्लुकोनाज़ोल 16 सप्ताह के साथ सफल नियंत्रण का एक मामला है6)।
यह संक्रमण स्रोत को भौतिक रूप से हटाने (डीबल्क), दवा प्रसार को सुविधाजनक बनाने और नमूना संग्रह के उद्देश्य से किया जाता है। निम्नलिखित मामलों में संकेत दिया जाता है:
IOL से संबंधित मामलों में, IOL और बायोफिल्म सहित लेंस कैप्सूल को हटाना महत्वपूर्ण है5, 6)।
कैंडिडा
केवल कोरियोरेटिनाइटिस : मौखिक एज़ोल (फ्लुकोनाज़ोल, वोरिकोनाज़ोल)
कांच का आक्रमण होने पर : विट्रेक्टॉमी + इंट्राविट्रियल एंटीफंगल इंजेक्शन जोड़ें
उपचार अवधि : सामान्यतः 4-6 सप्ताह
एस्परजिलस
प्रथम पंक्ति : वोरिकोनाज़ोल (A. terreus में एम्फोटेरिसिन B प्रतिरोध दर 98%)
स्थानीय चिकित्सा : विट्रेक्टॉमी + इंट्राविट्रियल वोरिकोनाज़ोल इंजेक्शन
संवेदनशीलता परीक्षण : अनिवार्य (प्रतिरोध की पुष्टि के लिए)
दुर्लभ जीवाणु प्रजातियाँ
ट्राइकोस्पोरॉन : एकिनोकैंडिन अप्रभावी। फ्लुकोनाज़ोल संवेदनशीलता की पुष्टि के बाद उपयोग करें।
अन्य : MALDI-TOF MS द्वारा पहचान के बाद, दवा संवेदनशीलता परीक्षण के आधार पर चयन करें।
सिद्धांत रूप में इससे बचना चाहिए। स्टेरॉयड फंगस के विकास को बढ़ावा देते हैं और रोग को तेजी से बिगाड़ने का खतरा होता है। A. terreus एंडोफ्थैल्मिटिस में स्टेरॉयड (इंट्राविट्रियल डेक्सामेथासोन) देने के बाद तेजी से बिगड़ने का मामला रिपोर्ट किया गया है2)। स्टेरॉयड आई ड्रॉप या इंट्राविट्रियल इंजेक्शन से पहले फंगल संक्रमण को बाहर करना महत्वपूर्ण है।
फंगेमिया → कोरॉइड और रेटिना में स्थापन → संक्रमण फोकस का निर्माण → कांच में प्रसार → एंडोफ्थैल्मिटिस → पैनुवेइटिस → पैनोफ्थैल्मिटिस, इस क्रमिक प्रगति का अनुसरण करता है।
Koide एट अल. (2023) ने C. rugosa एंडोफ्थैल्माइटिस का एक मामला रिपोर्ट किया और विरचो-रॉबिन स्पेस के माध्यम से कांच के शरीर में प्रवेश के मार्ग का सुझाव दिया 3)। C. rugosa गैर-एल्बिकैंस कैंडिडा में 0.1% से कम की दुर्लभ प्रजाति है, लेकिन प्रतिरक्षादमन की स्थिति में आक्रामक संक्रमण पैदा कर सकती है।
Kaderli Tamer एट अल. (2022) ने COVID-19 उपचार के दौरान विकसित एंडोफ्थैल्माइटिस के एक मामले में रिपोर्ट किया कि स्टेरॉयड ने रक्त-रेटिना अवरोध के विनाश को बढ़ाया और कवक के अंतःनेत्र प्रवेश को सुगम बनाया 9)।
ट्राइकोस्पोरॉन प्रजातियाँ कैप्सुलर पॉलीसेकेराइड (ग्लुकुरोनोक्सिलोमैनान; GXM) एंटीजन उत्पन्न करती हैं, जो फागोसाइटिक कोशिकाओं द्वारा फागोसाइटोसिस को रोककर आक्रामक संक्रमण स्थापित करती हैं 6)। यह तंत्र, इचिनोकैंडिन दवाओं के प्राकृतिक प्रतिरोध के साथ, उपचार की कठिनाई का मुख्य कारण है।
दुर्दम्य फंगल एंडोफ्थैल्माइटिस के लिए एक नई चिकित्सा पद्धति के रूप में, विट्रेक्टोमी के दौरान सिंचाई द्रव के रूप में 0.025% पोविडोन-आयोडीन के उपयोग की सूचना दी गई है।
Huang एट अल. (2024) ने Arthrographis kalrae के कारण गंभीर एंडोफ्थैल्माइटिस के एक मामले में 0.025% पोविडोन-आयोडीन सिंचाई विट्रेक्टोमी की 5)। पारंपरिक एंटिफंगल दवाओं से नियंत्रित करना कठिन संक्रमण इस सर्जरी से नियंत्रित हो गया। पोविडोन-आयोडीन में प्रतिरोध तंत्र नहीं होता, जो बहु-औषधि प्रतिरोधी कवक के लिए एक आशाजनक विकल्प है।
ट्राइकोस्पोरॉन प्रजातियों के लिए एंटिफंगल दवाओं के ब्रेकपॉइंट (नैदानिक कट-ऑफ) अभी तक स्थापित नहीं हुए हैं 6)। वर्तमान में, प्रत्येक संस्थान में दवा संवेदनशीलता परीक्षण के परिणामों के आधार पर व्यक्तिगत उपचार किया जाता है। साक्ष्य-आधारित उपचार दिशानिर्देशों का विकास भविष्य की चुनौती है।