Nội sinh
Đường lây nhiễm: Lây lan qua đường máu từ nhiễm nấm huyết
Tác nhân gây bệnh chính: Candida albicans (phổ biến nhất)
Tần suất: Hơn một nửa tổng số viêm nội nhãn nội sinh
Cả hai mắt: Gặp ở khoảng 30% trường hợp

Viêm nội nhãn nấm là một bệnh mắt nghiêm trọng do nấm nhiễm và phát triển trong dịch nội nhãn (dịch kính và thủy dịch). Dựa trên đường lây nhiễm, được phân loại thành hai loại: nội sinh (lây lan qua đường máu) và ngoại sinh (lây lan từ phẫu thuật, chấn thương hoặc viêm giác mạc).
Hơn một nửa số trường hợp viêm nội nhãn nội sinh là do nấm, và 30% là ở cả hai mắt. Viêm nội nhãn ngoại sinh được chia thành ba loại: sau phẫu thuật, sau chấn thương và liên quan đến viêm giác mạc7). So với viêm nội nhãn do vi khuẩn, tiến triển chậm hơn, với các triệu chứng xấu đi trong vài ngày đến vài tuần.
Nội sinh
Đường lây nhiễm: Lây lan qua đường máu từ nhiễm nấm huyết
Tác nhân gây bệnh chính: Candida albicans (phổ biến nhất)
Tần suất: Hơn một nửa tổng số viêm nội nhãn nội sinh
Cả hai mắt: Gặp ở khoảng 30% trường hợp
Ngoại sinh
Đường lây nhiễm: Lây lan từ phẫu thuật, chấn thương hoặc viêm giác mạc
Tác nhân gây bệnh chính: Chi Aspergillus (phổ biến nhất)
Tần suất: Thường một mắt
Phân loại: Ba loại: sau phẫu thuật, sau chấn thương và liên quan đến viêm giác mạc
Vi khuẩn gây bệnh chủ yếu là các loài Candida và Aspergillus, nhưng các báo cáo về các loài hiếm cũng đang gia tăng. Đã có báo cáo về các loài như Trichosporon (kháng tự nhiên với thuốc echinocandin) 6), C. rugosa (dưới 0,1% Candida non-albicans) 3), Arthrographis kalrae 5) và Neoscytalidium dimidiatum 7).
Sau đại dịch COVID-19, đã có các báo cáo liên tiếp về viêm nội nhãn do nấm khởi phát do ức chế miễn dịch do sử dụng steroid 1, 9).
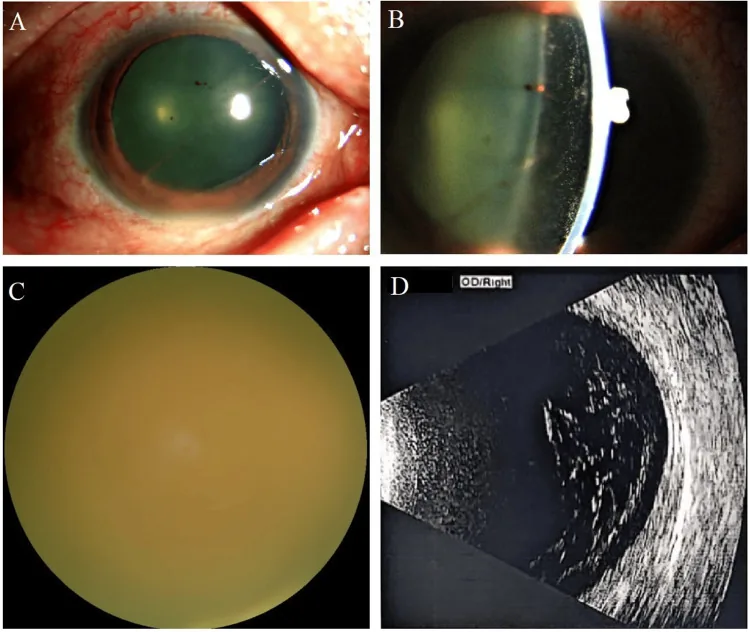
Ruồi bay, nhìn mờ và giảm thị lực là các triệu chứng ban đầu phổ biến. Trong trường hợp tiến triển, kèm theo đau mắt và đỏ mắt.
Tốc độ tiến triển bệnh khác nhau tùy theo vi khuẩn gây bệnh.
Biểu hiện thâm nhiễm hắc võng mạc dạng bông màu trắng vàng, ranh giới không rõ, tập trung ở cực sau. Có thể kèm xuất huyết nội võng mạc.
Hình dạng đục dịch kính tương tự như viêm màng bồ đào không nhiễm trùng như sarcoidosis, và có báo cáo chẩn đoán sai tới 50% các trường hợp sớm2). Ngoài ra, nhiễm nấm có thể bị bỏ sót dưới dạng viêm dịch kính tái phát sau phẫu thuật4). Xem phần “Chẩn đoán và Phương pháp Xét nghiệm” để biết chi tiết.
Các yếu tố nguy cơ khác nhau giữa nội sinh và ngoại sinh. Dưới đây là các yếu tố nguy cơ chính.
| Phân loại | Yếu tố Nguy cơ Chính |
|---|---|
| Nội sinh | Nuôi dưỡng tĩnh mạch trung tâm, thuốc ức chế miễn dịch, steroid |
| Nội sinh | Ghép tạng, giảm bạch cầu trung tính, khối u ác tính |
| Nội sinh | Đái tháo đường, nằm ICU kéo dài |
| Ngoại sinh | Biến chứng trong phẫu thuật, tuổi cao, thuốc nhỏ mắt steroid |
| Ngoại sinh | Loét giác mạc, sử dụng kính áp tròng không đúng cách |
Liên quan đến COVID-19, đã có báo cáo về các trường hợp nằm viện kéo dài và sử dụng corticosteroid toàn thân gây ức chế miễn dịch và kích hoạt viêm nội nhãn do nấm1, 9). Hóa trị ung thư vú (giảm bạch cầu do docetaxel)3), liệu pháp ức chế miễn dịch (methotrexat + steroid)2), viêm giác mạc lan rộng do vệ sinh kém khi đeo kính áp tròng5), sự bám màng sinh học nấm trên IOL6), nhiễm nấm gây bệnh thực vật do chấn thương thực vật7), và kiểm soát đái tháo đường kém4, 8) cũng đã được báo cáo.
Có. Corticosteroid toàn thân được sử dụng trong điều trị COVID-19 và nằm viện ICU kéo dài gây ức chế miễn dịch, có thể kích hoạt viêm nội nhãn do nấm nội sinh1, 9). Nếu có thay đổi thị lực, cần khám mắt ngay lập tức.
Nuôi cấy dịch nội nhãn là tiêu chuẩn vàng. Mẫu dịch kính có tỷ lệ chẩn đoán cao hơn thủy dịch. Môi trường sử dụng là thạch Sabouraud dextrose, ủ ở 37°C và nhiệt độ phòng ít nhất 2 tuần.
Cấy máu chỉ dương tính ở 1/3 đến 1/2 trường hợp nội sinh, do đó kết quả âm tính không loại trừ viêm nội nhãn.
Trong nuôi cấy tăng sinh, việc cấy dịch kính vào chai cấy máu cho kết quả dương tính trung bình sau 1,23 ngày6).
Khi đã xác định được tác nhân gây bệnh, phải thực hiện xét nghiệm độ nhạy cảm thuốc. Aspergillus terreus kháng cao (98%) với amphotericin B (MIC 2 μg/mL)2). Trong trường hợp xác nhận độ nhạy cảm của Trichosporon inkin với fluconazole (MIC 2,0 μg/mL), điều trị đơn trị liệu bằng fluconazole đã thành công6).
Có. Ngay cả trong viêm nội nhãn nội sinh, cấy máu dương tính chỉ ở 1/3 đến 1/2 trường hợp. β-D-glucan cũng có thể âm tính trong một số trường hợp3). Nuôi cấy trực tiếp dịch nội nhãn hoặc PCR là cần thiết để chẩn đoán xác định.
Đặc điểm của các thuốc kháng nấm chính được trình bày dưới đây.
| Thuốc | Đường dùng | Đặc điểm |
|---|---|---|
| Fluconazole | Tiêm tĩnh mạch/Uống | Lựa chọn đầu tay cho Candida |
| Voriconazol | Tiêm tĩnh mạch / Uống | Hiệu quả với nấm sợi và Candida kháng thuốc |
| Amphotericin B | Tiêm tĩnh mạch / Nội nhãn | Phổ rộng, thâm nhập nội nhãn hạn chế |
Thời gian điều trị thường 4-6 tuần. Với Trichosporon inkin, đã có báo cáo thành công với fluconazol 16 tuần 6).
Được thực hiện nhằm loại bỏ vật lý nguồn nhiễm trùng (debulk), tăng cường khuếch tán thuốc và lấy mẫu xét nghiệm. Chỉ định trong các trường hợp sau:
Trong các trường hợp liên quan đến IOL, cần loại bỏ IOL và bao thể thủy tinh bao gồm màng sinh học 5, 6).
Candida
Chỉ viêm hắc võng mạc: Azole đường uống (fluconazole, voriconazole)
Có xâm lấn dịch kính: Thêm cắt dịch kính và tiêm kháng nấm nội nhãn
Thời gian điều trị: Thường 4-6 tuần
Aspergillus
Lựa chọn đầu tay: Voriconazole (A. terreus kháng amphotericin B 98%)
Điều trị tại chỗ: Cắt dịch kính + tiêm voriconazole nội nhãn
Xét nghiệm nhạy cảm: Bắt buộc (để xác nhận kháng thuốc)
Các loài hiếm gặp
Trichosporon: Echinocandin không hiệu quả. Chỉ sử dụng sau khi xác nhận nhạy cảm với fluconazole
Khác: Sau khi xác định bằng MALDI-TOF MS, lựa chọn dựa trên xét nghiệm độ nhạy cảm thuốc
Về nguyên tắc, nên tránh. Steroid thúc đẩy sự phát triển của nấm và có nguy cơ làm xấu đi nhanh chóng. Đã có báo cáo về trường hợp xấu đi cấp tính sau khi tiêm steroid (dexamethasone nội nhãn) trong viêm nội nhãn do A. terreus2). Cần loại trừ nhiễm nấm trước khi sử dụng thuốc nhỏ mắt steroid hoặc tiêm nội nhãn.
Tiến triển theo giai đoạn: nhiễm nấm huyết → bám vào hắc mạc và võng mạc → hình thành ổ nhiễm trùng → lan vào dịch kính → viêm nội nhãn → viêm màng bồ đào toàn bộ → viêm toàn nhãn cầu.
Koide và cộng sự (2023) đã báo cáo một trường hợp viêm nội nhãn do C. rugosa và gợi ý đường xâm nhập vào buồng dịch kính qua khoang Virchow-Robin 3). C. rugosa là loài hiếm (<0,1% trong số Candida không albicans), nhưng có thể gây nhiễm trùng xâm lấn trong tình trạng ức chế miễn dịch.
Kaderli Tamer và cộng sự (2022) đã báo cáo trong một trường hợp viêm nội nhãn phát sinh trong quá trình điều trị COVID-19, steroid đã tăng cường phá hủy hàng rào máu-võng mạc và tạo điều kiện cho nấm xâm nhập vào mắt 9).
Các loài Trichosporon sản xuất kháng nguyên polysaccharide vỏ (glucuronoxylomannan; GXM), ức chế sự thực bào bởi tế bào thực bào, từ đó thiết lập nhiễm trùng xâm lấn 6). Cơ chế này, cùng với kháng thuốc tự nhiên đối với nhóm echinocandin, là nguyên nhân chính gây khó điều trị.
Là một liệu pháp mới cho viêm nội nhãn do nấm kháng trị, kỹ thuật sử dụng povidone-iodine 0,025% làm dung dịch tưới trong quá trình cắt dịch kính đã được báo cáo.
Huang và cộng sự (2024) đã thực hiện cắt dịch kính tưới rửa bằng povidone-iodine 0,025% cho một trường hợp viêm nội nhãn nặng do Arthrographis kalrae 5). Nhiễm trùng khó kiểm soát bằng thuốc kháng nấm thông thường đã được kiểm soát bằng phẫu thuật này. Povidone-iodine không có cơ chế kháng thuốc, do đó được kỳ vọng là giải pháp cho nấm đa kháng thuốc.
Điểm ngưỡng lâm sàng (breakpoint) của thuốc kháng nấm đối với các loài Trichosporon vẫn chưa được thiết lập 6). Hiện tại, việc điều trị cá thể hóa dựa trên kết quả xét nghiệm độ nhạy cảm thuốc tại từng cơ sở vẫn là thực tế, và việc xây dựng hướng dẫn điều trị dựa trên bằng chứng là thách thức trong tương lai.