ภายในร่างกาย
เส้นทางการติดเชื้อ: แพร่กระจายทางเลือดจากเชื้อราในกระแสเลือด
เชื้อราสาเหตุหลัก: Candida albicans (พบบ่อยที่สุด)
ความถี่: มากกว่าครึ่งหนึ่งของเยื่อบุตาอักเสบภายในร่างกายทั้งหมด
เป็นที่ตาทั้งสองข้าง: พบในประมาณ 30% ของกรณี

เยื่อบุตาอักเสบจากเชื้อราเป็นโรคตาที่รุนแรงซึ่งเกิดจากการติดเชื้อและการเจริญเติบโตของเชื้อราในของเหลวภายในลูกตา (วุ้นตาและอารมณ์ขันในน้ำ) จำแนกตามเส้นทางการติดเชื้อเป็น 2 ประเภท: ภายในร่างกาย (แพร่กระจายทางเลือด) และ ภายนอกร่างกาย (แพร่กระจายจากการผ่าตัด การบาดเจ็บ หรือการลุกลามของเยื่อบุตาอักเสบ)
มากกว่าครึ่งหนึ่งของเยื่อบุตาอักเสบภายในร่างกายทั้งหมดเป็นเชื้อรา และ 30% เป็นที่ตาทั้งสองข้าง ส่วนภายนอกร่างกายแบ่งออกเป็น 3 ประเภท: หลังผ่าตัด หลังบาดเจ็บ และเกี่ยวข้องกับเยื่อบุตาอักเสบ7) เมื่อเทียบกับเยื่อบุตาอักเสบจากแบคทีเรีย การดำเนินโรคจะช้ากว่า โดยอาการจะแย่ลงภายในหลายวันถึงหลายสัปดาห์
ภายในร่างกาย
เส้นทางการติดเชื้อ: แพร่กระจายทางเลือดจากเชื้อราในกระแสเลือด
เชื้อราสาเหตุหลัก: Candida albicans (พบบ่อยที่สุด)
ความถี่: มากกว่าครึ่งหนึ่งของเยื่อบุตาอักเสบภายในร่างกายทั้งหมด
เป็นที่ตาทั้งสองข้าง: พบในประมาณ 30% ของกรณี
ภายนอกร่างกาย
เส้นทางการติดเชื้อ: แพร่กระจายจากการผ่าตัด การบาดเจ็บ หรือเยื่อบุตาอักเสบ
เชื้อราสาเหตุหลัก: สกุล Aspergillus (พบบ่อยที่สุด)
ความถี่: มักเป็นที่ตาข้างเดียว
การจำแนก: สามประเภท: หลังผ่าตัด หลังบาดเจ็บ และเกี่ยวข้องกับเยื่อบุตาอักเสบ
แบคทีเรียก่อโรคหลักคือสปีชีส์ Candida และ Aspergillus แต่รายงานเกี่ยวกับสปีชีส์หายากก็เพิ่มขึ้นเช่นกัน มีรายงานสปีชีส์ เช่น Trichosporon (ดื้อยาตามธรรมชาติต่อยา echinocandin) 6), C. rugosa (น้อยกว่า 0.1% ของ Candida non-albicans) 3), Arthrographis kalrae 5) และ Neoscytalidium dimidiatum 7)
หลังการระบาดของ COVID-19 มีรายงานกรณีเยื่อบุตาอักเสบจากเชื้อราที่เกิดจากการกดภูมิคุ้มกันเนื่องจากการใช้สเตียรอยด์อย่างต่อเนื่อง 1, 9)
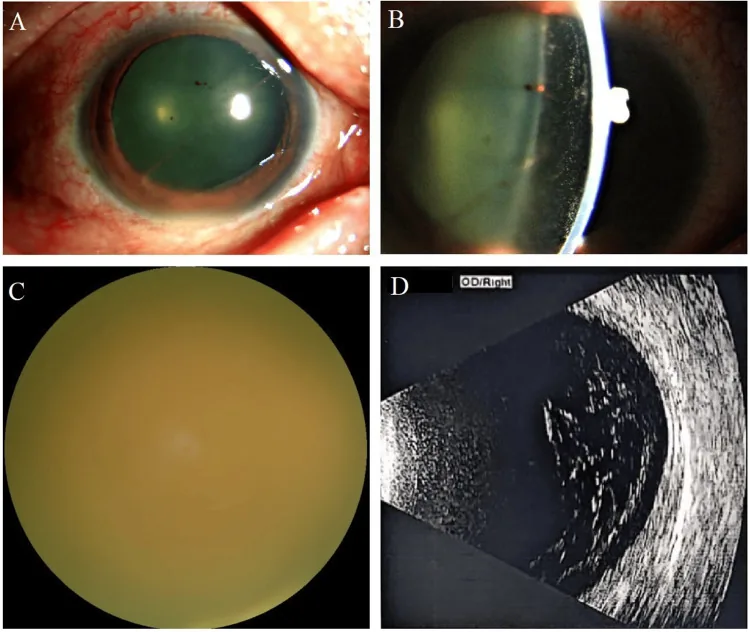
อาการเริ่มแรกที่พบบ่อย ได้แก่ ภาพลอย มองเห็นไม่ชัด และการมองเห็นลดลง ในกรณีที่รุนแรงจะมีอาการปวดตาและตาแดงร่วมด้วย
ความเร็วในการดำเนินโรคแตกต่างกันไปตามแบคทีเรียก่อโรค
แสดงการแทรกซึมของคอรอยด์และจอประสาทตาเป็นปุยสีขาวเหลือง ขอบเขตไม่ชัดเจน กระจุกตัวอยู่ที่ขั้วหลัง อาจมีเลือดออกในจอประสาทตาร่วมด้วย
ลักษณะของความขุ่นในวุ้นตาคล้ายกับยูเวียอักเสบที่ไม่ติดเชื้อ เช่น ซาร์คอยโดซิส และมีรายงานการวินิจฉัยผิดพลาดถึง 50% ในระยะแรก2) นอกจากนี้ การติดเชื้อราอาจถูกมองข้ามว่าเป็นภาวะวุ้นตาอักเสบที่เกิดซ้ำหลังผ่าตัด4) ดูรายละเอียดในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
ปัจจัยเสี่ยงแตกต่างกันระหว่างชนิดภายในและภายนอก ปัจจัยเสี่ยงหลักมีดังนี้
| การจำแนก | ปัจจัยเสี่ยงหลัก |
|---|---|
| ภายใน | การให้สารอาหารทางหลอดเลือดดำส่วนกลาง ยากดภูมิคุ้มกัน สเตียรอยด์ |
| ภายใน | การปลูกถ่ายอวัยวะ ภาวะนิวโทรพีเนีย เนื้องอกมะเร็ง |
| ภายใน | เบาหวาน การนอน ICU เป็นเวลานาน |
| ภายนอก | ภาวะแทรกซ้อนระหว่างผ่าตัด อายุมาก ยาหยอดตาสเตียรอยด์ |
| จากภายนอก | แผลที่กระจกตา การใช้คอนแทคเลนส์ไม่เหมาะสม |
ที่เกี่ยวข้องกับ COVID-19 มีรายงานกรณีที่การนอนโรงพยาบาลเป็นเวลานานและการให้สเตียรอยด์ทั้งตัวทำให้เกิดภาวะกดภูมิคุ้มกันและกระตุ้นให้เกิดเยื่อบุตาอักเสบจากเชื้อรา1, 9) นอกจากนี้ยังมีรายงานเคมีบำบัดมะเร็งเต้านม (เม็ดเลือดขาวต่ำจากโดซีแทกเซล)3) การรักษาด้วยยากดภูมิคุ้มกัน (เมโธเทรกเซทร่วมกับสเตียรอยด์)2) การแพร่กระจายของกระจกตาอักเสบจากการดูแลสุขอนามัยที่ไม่ดีขณะใช้คอนแทคเลนส์5) การเกาะของไบโอฟิล์มเชื้อราบนเลนส์แก้วตาเทียม6) การติดเชื้อราที่ก่อโรคในพืชจากการบาดเจ็บจากพืช7) และการควบคุมเบาหวานที่ไม่ดี4, 8)
มี สเตียรอยด์ทั้งตัวที่ใช้ในการรักษา COVID-19 และการนอน ICU เป็นเวลานานทำให้เกิดภาวะกดภูมิคุ้มกัน ซึ่งสามารถกระตุ้นให้เกิดเยื่อบุตาอักเสบจากเชื้อราภายในร่างกายได้1, 9) หากมีการเปลี่ยนแปลงทางการมองเห็น จำเป็นต้องไปพบจักษุแพทย์ทันที
การเพาะเชื้อจากของเหลวภายในลูกตาเป็นมาตรฐานทองคำ ตัวอย่างวุ้นตามีอัตราการวินิจฉัยสูงกว่าน้ำในช่องหน้าตา ใช้อาหารเลี้ยงเชื้อ Sabouraud dextrose agar บ่มที่ 37°C และอุณหภูมิห้องอย่างน้อย 2 สัปดาห์
การเพาะเชื้อจากเลือดให้ผลบวกเพียง 1 ใน 3 ถึงครึ่งหนึ่งของกรณีภายในร่างกาย ดังนั้นผลลบไม่สามารถตัดเยื่อบุตาอักเสบออกได้
ในการเพาะเชื้อเพิ่มปริมาณ การฉีดวุ้นตาใส่ขวดเพาะเชื้อเลือดให้ผลบวกโดยเฉลี่ย 1.23 วัน6)
เมื่อทราบเชื้อก่อโรคแล้ว ต้องทำการทดสอบความไวต่อยา Aspergillus terreus ดื้อต่อ amphotericin B สูง (98%) (MIC 2 μg/mL)2) ในกรณีที่ยืนยันความไวของ Trichosporon inkin ต่อ fluconazole (MIC 2.0 μg/mL) การรักษาด้วย fluconazole เพียงอย่างเดียวประสบความสำเร็จ6).
ได้ แม้ในเยื่อบุตาอักเสบจากภายใน การเพาะเชื้อจากเลือดให้ผลบวกเพียง 1/3 ถึง 1/2 ของกรณีเท่านั้น β-D-glucan ก็อาจให้ผลลบในบางกรณี3) การเพาะเชื้อโดยตรงจากของเหลวในลูกตาหรือ PCR มีความจำเป็นสำหรับการวินิจฉัยที่แน่นอน
ลักษณะของยาต้านเชื้อราหลักแสดงไว้ด้านล่าง
| ยา | ช่องทางการให้ | ลักษณะ |
|---|---|---|
| Fluconazole | ทางหลอดเลือดดำ/รับประทาน | ทางเลือกแรกสำหรับ Candida |
| โวริโคนาโซล | ฉีดเข้าเส้น / รับประทาน | มีประสิทธิภาพต่อเชื้อราเส้นใยและ Candida ที่ดื้อยา |
| แอมโฟเทอริซิน บี | ฉีดเข้าเส้น / ฉีดเข้าแก้วตา | ครอบคลุมกว้าง การผ่านเข้าสู่ลูกตาจำกัด |
ระยะเวลาการรักษาปกติ 4-6 สัปดาห์ ใน Trichosporon inkin มีรายงานความสำเร็จด้วยฟลูโคนาโซล 16 สัปดาห์ 6)
ทำเพื่อกำจัดแหล่งติดเชื้อทางกายภาพ (debulk) เพิ่มการแพร่กระจายของยา และเก็บตัวอย่าง มีข้อบ่งชี้ในกรณีต่อไปนี้:
ในกรณีที่เกี่ยวข้องกับเลนส์แก้วตาเทียม (IOL) การนำ IOL และถุงเลนส์รวมถึงไบโอฟิล์มออกเป็นสิ่งสำคัญ 5, 6).
แคนดิดา
เฉพาะจอประสาทตาอักเสบ: ยากลุ่มอะโซลชนิดรับประทาน (ฟลูโคนาโซล, โวริโคนาโซล)
มีการลุกลามถึงน้ำวุ้นตา: เพิ่มการตัดน้ำวุ้นตาและการฉีดยาต้านเชื้อราเข้าในน้ำวุ้นตา
ระยะเวลาการรักษา: โดยทั่วไป 4-6 สัปดาห์
แอสเปอร์จิลลัส
ทางเลือกแรก: โวริโคนาโซล (A. terreus ดื้อต่อแอมโฟเทอริซินบี 98%)
การรักษาเฉพาะที่: ตัดน้ำวุ้นตา + ฉีดโวริโคนาโซลเข้าในน้ำวุ้นตา
การทดสอบความไว: จำเป็น (เพื่อยืนยันการดื้อยา)
เชื้อสายพันธุ์หายาก
Trichosporon: ยากลุ่ม echinocandin ไม่ได้ผล ใช้หลังจากยืนยันความไวต่อ fluconazole
อื่นๆ: หลังจากระบุชนิดด้วย MALDI-TOF MS ให้เลือกตามการทดสอบความไวต่อยา
โดยหลักการแล้วควรหลีกเลี่ยง สเตียรอยด์ส่งเสริมการเจริญเติบโตของเชื้อราและเสี่ยงต่อการทรุดลงอย่างรวดเร็ว มีรายงานกรณีทรุดลงเฉียบพลันหลังฉีดสเตียรอยด์ (dexamethasone เข้าแก้วตา) ในเยื่อบุตาอักเสบจาก A. terreus2) การแยกเชื้อราออกก่อนใช้ยาหยอดตาสเตียรอยด์หรือฉีดเข้าแก้วตาเป็นสิ่งสำคัญ
การดำเนินโรคเป็นระยะ: เชื้อราในกระแสเลือด → การตั้งรกรากที่คอรอยด์และจอประสาทตา → การเกิดจุดติดเชื้อ → การแพร่กระจายสู่น้ำวุ้นตา → เยื่อบุตาอักเสบ → ม่านตาอักเสบทั้งลูกตา → ลูกตาอักเสบทั้งหมด
Koide และคณะ (2023) รายงานกรณีเยื่อบุตาอักเสบจาก C. rugosa และชี้ให้เห็นเส้นทางการบุกรุกเข้าไปในช่องวุ้นตาผ่านช่องว่าง Virchow-Robin 3) C. rugosa เป็นสายพันธุ์ที่หายาก (<0.1% ในกลุ่ม Candida ที่ไม่ใช่ albicans) แต่สามารถทำให้เกิดการติดเชื้อแบบลุกลามในภาวะกดภูมิคุ้มกัน
Kaderli Tamer และคณะ (2022) รายงานในกรณีเยื่อบุตาอักเสบที่เกิดขึ้นระหว่างการรักษา COVID-19 ว่าสเตียรอยด์เพิ่มการทำลายกำแพงกั้นเลือด-จอประสาทตา และอำนวยความสะดวกให้เชื้อราบุกรุกเข้าไปในดวงตา 9)
สปีชีส์ Trichosporon สร้างแอนติเจนโพลีแซ็กคาไรด์แบบมีแคปซูล (glucuronoxylomannan; GXM) ซึ่งยับยั้งการกินของเซลล์ฟาโกไซต์ ทำให้เกิดการติดเชื้อแบบลุกลาม 6) กลไกนี้ร่วมกับการดื้อยาตามธรรมชาติต่อยากลุ่ม echinocandin เป็นสาเหตุหลักของการรักษายาก
ในฐานะการรักษาใหม่สำหรับเยื่อบุตาอักเสบจากเชื้อราที่ดื้อต่อการรักษา มีรายงานเทคนิคการใช้โพวิโดน-ไอโอดีน 0.025% เป็นน้ำยาล้างระหว่างการตัดวุ้นตา
Huang และคณะ (2024) ทำการตัดวุ้นตาร่วมกับการล้างด้วยโพวิโดน-ไอโอดีน 0.025% ในกรณีเยื่อบุตาอักเสบรุนแรงจาก Arthrographis kalrae 5) การติดเชื้อที่ควบคุมได้ยากด้วยยาต้านเชื้อราทั่วไปถูกควบคุมได้ด้วยการผ่าตัดนี้ โพวิโดน-ไอโอดีนไม่มีกลไกการดื้อยา จึงเป็นทางเลือกที่มีแนวโน้มดีสำหรับเชื้อราดื้อยาหลายชนิด
ยังไม่มีการกำหนดจุดตัดทางคลินิก (breakpoint) ของยาต้านเชื้อราต่อสปีชีส์ Trichosporon 6) สถานการณ์ปัจจุบันคือการรักษาเฉพาะบุคคลตามผลการทดสอบความไวของยาของแต่ละสถานพยาบาล และการจัดทำแนวทางการรักษาตามหลักฐานเป็นความท้าทายในอนาคต