داخلي
طريق العدوى: انتشار عبر الدم من فطريات الدم
العوامل المسببة الرئيسية: المبيضات البيضاء (الأكثر شيوعًا)
التكرار: أكثر من نصف حالات التهاب باطن العين الداخلي
إصابة كلتا العينين: تحدث في حوالي 30% من الحالات

التهاب باطن العين الفطري هو مرض عيني خطير يحدث عندما تصيب الفطريات وتتكاثر في السوائل داخل العين (الجسم الزجاجي والخلط المائي). ويصنف حسب طريق العدوى إلى نوعين: داخلي (انتشار عبر الدم) وخارجي (انتشار من الجراحة أو الصدمة أو التهاب القرنية).
أكثر من نصف حالات التهاب باطن العين الداخلي تكون فطرية، و30% منها تصيب كلتا العينين. أما الخارجي فيقسم إلى ثلاث فئات: ما بعد الجراحة، وما بعد الصدمة، والمرتبط بالتهاب القرنية7). مقارنة بالتهاب باطن العين البكتيري، يكون التقدم أبطأ، وتتفاقم الأعراض على مدى أيام إلى أسابيع.
داخلي
طريق العدوى: انتشار عبر الدم من فطريات الدم
العوامل المسببة الرئيسية: المبيضات البيضاء (الأكثر شيوعًا)
التكرار: أكثر من نصف حالات التهاب باطن العين الداخلي
إصابة كلتا العينين: تحدث في حوالي 30% من الحالات
خارجي
طريق العدوى: انتشار من الجراحة أو الصدمة أو التهاب القرنية
العوامل المسببة الرئيسية: جنس الرشاشيات (الأكثر شيوعًا)
التكرار: غالبًا ما تكون في عين واحدة
التصنيف: ثلاث فئات: ما بعد الجراحة، وما بعد الصدمة، والمرتبط بالتهاب القرنية
تشمل البكتيريا المسببة بشكل رئيسي أنواع المبيضات والرشاشيات، ولكن هناك تقارير متزايدة عن أنواع نادرة. تم الإبلاغ عن أنواع مثل Trichosporon (مقاومة طبيعية للأدوية الإكينوكاندين) 6)، و C. rugosa (أقل من 0.1% من المبيضات غير البيضاء) 3)، و Arthrographis kalrae 5)، و Neoscytalidium dimidiatum 7).
بعد جائحة كوفيد-19، تم الإبلاغ عن حالات متتالية من التهاب باطن العين الفطري الناجم عن كبت المناعة بسبب استخدام الستيرويدات 1, 9).
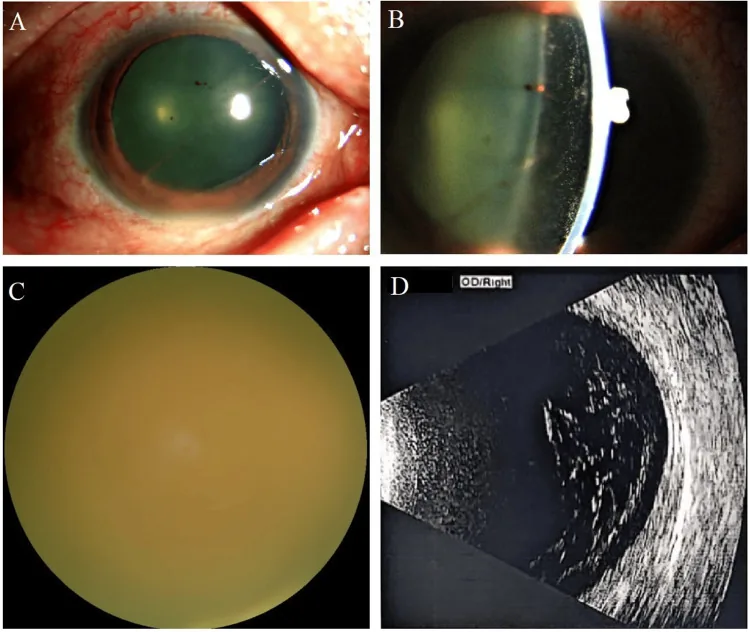
تعتبر العوائم، وعدم وضوح الرؤية، وانخفاض حدة البصر من الأعراض المبكرة الشائعة. في الحالات المتقدمة، يصاحبها ألم في العين واحمرار.
تختلف سرعة تطور المرض حسب البكتيريا المسببة.
يظهر ارتشاح مشيمي شبكي أصفر-أبيض قطني غير واضح الحدود يتركز في القطب الخلفي. قد يصاحبه نزيف داخل الشبكية.
مظهر عتامة الزجاجي مشابه لالتهاب العنبية غير المعدي مثل الساركويد، وقد تم الإبلاغ عن تشخيص خاطئ في ما يصل إلى 50% من الحالات المبكرة2). كما توجد حالات يتم فيها التغاضي عن العدوى الفطرية كالتهاب زجاجي متكرر بعد الجراحة4). راجع قسم “التشخيص وطرق الفحص” للتفاصيل.
تختلف عوامل الخطر بين الحالات الداخلية والخارجية. فيما يلي عوامل الخطر الرئيسية.
| التصنيف | عوامل الخطر الرئيسية |
|---|---|
| داخلي المنشأ | التغذية الوريدية المركزية، مثبطات المناعة، الستيرويدات |
| داخلي المنشأ | زرع الأعضاء، قلة العدلات، الأورام الخبيثة |
| داخلي المنشأ | داء السكري، الإقامة الطويلة في العناية المركزة |
| خارجي المنشأ | مضاعفات أثناء الجراحة، التقدم في العمر، قطرات الستيرويد العينية |
| خارجي المنشأ | قرحة القرنية، سوء استخدام العدسات اللاصقة |
فيما يتعلق بـCOVID-19، تم الإبلاغ عن حالات أدى فيها الاستشفاء الطويل واستخدام الستيرويدات الجهازية إلى تثبيط المناعة وتحريض التهاب باطن العين الفطري1, 9). كما تم الإبلاغ عن العلاج الكيميائي لسرطان الثدي (نقص الكريات البيض بسبب دوسيتاكسيل)3)، والعلاج المثبط للمناعة (ميثوتريكسات + ستيرويد)2)، وانتشار التهاب القرنية من سوء النظافة أثناء استخدام العدسات اللاصقة5)، واستعمار الفطريات الحيوي على العدسة داخل العين6)، وعدوى الفطريات الممرضة للنباتات بسبب الصدمات النباتية7)، وسوء السيطرة على داء السكري4, 8).
نعم. تم الإبلاغ أن الستيرويدات الجهازية المستخدمة في علاج COVID-19 والاستشفاء الطويل في العناية المركزة يؤديان إلى تثبيط المناعة، مما يحرض التهاب باطن العين الفطري الداخلي المنشأ1, 9). في حالة حدوث تغيرات في الرؤية، يجب مراجعة طبيب العيون فورًا.
زرع السوائل داخل العين هو المعيار الذهبي. عينة الجسم الزجاجي لها معدل تشخيص أعلى من الخلط المائي. يُستخدم وسط سابورو دكستروز أجار، ويتم التحضين عند 37 درجة مئوية ودرجة حرارة الغرفة لمدة أسبوعين على الأقل.
زرع الدم يكون إيجابيًا فقط في ثلث إلى نصف الحالات الداخلية المنشأ، لذا لا يمكن استبعاد التهاب باطن العين إذا كان سلبيًا.
في الزرع التضخيمي، تم الإبلاغ عن أن تلقيح السائل الزجاجي في زجاجات زرع الدم يؤدي إلى الإيجابية في متوسط 1.23 يوم6).
بمجرد تحديد العامل المسبب، يجب إجراء اختبار الحساسية للأدوية. يُظهر Aspergillus terreus مقاومة عالية (98%) للأمفوتريسين B (MIC 2 ميكروغرام/مل)2). في حالة تم فيها تأكيد حساسية Trichosporon inkin للفلوكونازول (MIC 2.0 ميكروغرام/مل)، نجح العلاج الأحادي بالفلوكونازول6).
نعم. حتى في التهاب باطن العين الداخلي، تكون مزارع الدم إيجابية فقط في ثلث إلى نصف الحالات. كما أن بيتا-د-جلوكان قد يكون سلبيًا في بعض الحالات3). الزرع المباشر للسائل داخل العين أو تفاعل البوليميراز المتسلسل (PCR) ضروريان للتشخيص النهائي.
فيما يلي خصائص الأدوية المضادة للفطريات الرئيسية.
| الدواء | طريق الإعطاء | الخصائص |
|---|---|---|
| فلوكونازول | وريدي/فموي | الخيار الأول للمبيضات |
| فوريكونازول | وريدي / فموي | فعال ضد الفطريات الخيطية والمبيضات المقاومة |
| أمفوتيريسين ب | وريدي / داخل الزجاجي | واسع الطيف، نفاذ محدود داخل العين |
مدة العلاج عادة 4-6 أسابيع. في حالة Trichosporon inkin، تم الإبلاغ عن نجاح السيطرة باستخدام فلوكونازول لمدة 16 أسبوعاً 6).
يتم إجراؤه بهدف الإزالة الفيزيائية لمصدر العدوى (debulk)، وتعزيز انتشار الدواء، وجمع العينات. يُشار إليه في الحالات التالية:
في الحالات المرتبطة بعدسة داخل العين (IOL)، من المهم إزالة العدسة وكبسولة العدسة بما في ذلك الغشاء الحيوي 5, 6).
المبيضات (كانديدا)
التهاب المشيمية والشبكية فقط: مضادات الفطريات الآزولية الفموية (فلوكونازول، فوريكونازول)
مع إصابة الزجاجية: إضافة استئصال الزجاجية وحقن مضاد فطري داخل الزجاجية
مدة العلاج: عادة 4-6 أسابيع
الرشاشيات (أسبرجيلوس)
الخيار الأول: فوريكونازول (A. terreus مقاومة للأمفوتيريسين B بنسبة 98%)
العلاج الموضعي: استئصال الزجاجية + حقن فوريكونازول داخل الزجاجية
اختبار الحساسية: إلزامي (لتأكيد المقاومة)
الأنواع النادرة
Trichosporon: الإكينوكاندين غير فعال. يُستخدم بعد تأكيد الحساسية للفلوكونازول
أخرى: بعد التحديد بواسطة MALDI-TOF MS، يتم الاختيار بناءً على اختبار الحساسية للأدوية
من حيث المبدأ، يجب تجنبها. الستيرويدات تعزز نمو الفطريات وتخاطر بتدهور الحالة بسرعة. تم الإبلاغ عن حالة تفاقم حاد بعد إعطاء الستيرويد (ديكساميثازون داخل الجسم الزجاجي) في التهاب باطن العين بـ A. terreus2). من المهم استبعاد العدوى الفطرية قبل استخدام قطرات الستيرويد أو الحقن داخل الجسم الزجاجي.
تدرج المراحل: فطريات الدم → استقرار في المشيمية والشبكية → تشكل بؤرة العدوى → انتشار في الجسم الزجاجي → التهاب باطن العين → التهاب العنبية الشامل → التهاب المقلة الكلي.
أبلغ Koide وزملاؤه (2023) عن حالة التهاب باطن العين الناجم عن C. rugosa، وأشاروا إلى طريق الغزو إلى الجسم الزجاجي عبر مساحات Virchow-Robin 3). C. rugosa هي نوع نادر بين المبيضات غير البيضاء، حيث تشكل أقل من 0.1%، ولكنها يمكن أن تسبب عدوى غازية في حالات كبت المناعة.
أبلغ Kaderli Tamer وزملاؤه (2022) عن حالة التهاب باطن العين نشأت أثناء علاج COVID-19، حيث عززت الستيرويدات تدمير الحاجز الدموي الشبكي وسهلت دخول الفطريات إلى العين 9).
تنتج أنواع Trichosporon مستضدًا عديد السكاريد المحفظي (جلوكورونوكسيلومانان؛ GXM)، مما يثبط البلعمة بواسطة الخلايا البلعمية، وبالتالي يؤسس العدوى الغازية 6). هذه الآلية، إلى جانب المقاومة الطبيعية للأدوية الإكينوكاندينية، هي السبب الرئيسي لصعوبة العلاج.
كعلاج جديد لالتهاب باطن العين الفطري المقاوم، تم الإبلاغ عن تقنية استخدام محلول البوفيدون اليود بتركيز 0.025% كسائل ري أثناء استئصال الزجاجية.
أجرى Huang وزملاؤه (2024) استئصال الزجاجية باستخدام البوفيدون اليود بتركيز 0.025% لحالة شديدة من التهاب باطن العين الناجم عن Arthrographis kalrae 5). تم السيطرة على العدوى التي كان يصعب التحكم بها بالأدوية المضادة للفطريات التقليدية من خلال هذه الجراحة. لا يمتلك البوفيدون اليود آليات مقاومة، مما يجعله خيارًا واعدًا للفطريات متعددة المقاومة.
لم يتم بعد تحديد نقاط الفصل السريرية للأدوية المضادة للفطريات ضد أنواع Trichosporon 6). الوضع الحالي هو العلاج الفردي بناءً على نتائج اختبار الحساسية للأدوية في كل منشأة، ويعد تطوير إرشادات علاجية قائمة على الأدلة تحديًا مستقبليًا.