फ्लोटर्स
प्रकृति : कीड़े, धागे या बिंदु जैसे तैरते पदार्थ दृश्य क्षेत्र में घूमते हैं।
कारण : कांचदार कोलेजन का एकत्रीकरण, वीस रिंग (पैपिलरी पूर्व ग्लियाल रिंग) का निर्माण।
पाठ्यक्रम : अक्सर लगभग 3 महीनों में स्वतः कम हो जाता है।

पश्च कांचाभ पृथक्करण (PVD) एक ऐसी स्थिति है जिसमें पश्च कांचाभ प्रांतस्था उम्र या रोग संबंधी परिवर्तनों के कारण रेटिना से अलग हो जाती है। यह पश्च कांचाभ प्रांतस्था और रेटिना की आंतरिक सीमा झिल्ली (ILM) के बीच पृथक्करण को संदर्भित करता है। PVD का सटीक निदान रेटिना-कांचाभ रोगों के पूर्वानुमान और सर्जिकल निर्णय के लिए महत्वपूर्ण है।
इसे व्यापक रूप से उम्र से संबंधित एक शारीरिक घटना के रूप में मान्यता प्राप्त है और यह नेत्र चिकित्सालय में सबसे आम शिकायतों में से एक ‘मक्खी दिखना’ का सबसे सामान्य कारण है।
उम्र-संबंधी PVD 40 वर्ष की आयु के बाद बढ़ता है और वृद्धों में अक्सर पाया जाता है। निकटदृष्टि वाली आँखों में घटना और भी अधिक होती है; उच्च निकटदृष्टि वाली आँखों में, सामान्य दृष्टि वाली आँखों की तुलना में आंशिक PVD पहले हो सकता है और पूर्ण PVD में विकसित हो सकता है1,6)।
निकट दृष्टि दोष (मायोपिया) वाली आँखों में PVD जल्दी होने की संभावना अधिक होती है और यह एक निश्चित अवधि के भीतर दूसरी आँख में भी विकसित हो सकता है 1,6)। कुछ PVD बिना लक्षणों के आकस्मिक रूप से पाए जाते हैं 6)।
रेग्मेटोजेनस रेटिनल डिटेचमेंट (RRD) की वार्षिक घटना प्रति 100,000 व्यक्तियों पर 10 से 18 है 6), और PVD के कारण कांचदार कर्षण (विट्रियस ट्रैक्शन) सबसे सामान्य कारण है।
जब PVD पूर्ण हो जाता है, तो ऑप्टिक डिस्क से कांचदार शरीर के अलग होने पर बनने वाला कोलेजन का वलयाकार धुंधलापन (वीस रिंग, प्रीपैपिलरी ग्लियल रिंग) फ्लोटर्स के रूप में महसूस होता है।
मूल रूप से यह उम्र बढ़ने के साथ होने वाला एक शारीरिक परिवर्तन है और अपने आप में कोई बीमारी नहीं है। हालांकि, PVD के साथ रेटिनल टियर या रेटिनल डिटेचमेंट जैसी गंभीर जटिलताएँ हो सकती हैं, इसलिए उचित समय पर नेत्र संबंधी विस्तृत जाँच और अनुवर्ती कार्रवाई आवश्यक है।
PVD के दौरान होने वाले मुख्य व्यक्तिपरक लक्षण नीचे दिए गए हैं। फ्लोटर्स और फोटोप्सिया PVD के विशिष्ट लक्षण हैं, और इनमें से अधिकांश का कारण PVD ही होता है 17)।
फ्लोटर्स की संख्या जितनी अधिक होगी, जटिलताओं का जोखिम उतना ही अधिक होगा। जब 10 या अधिक फ्लोटर्स हों, तो रेटिना टियर का जोखिम अधिकतम होता है1)17)। इसके अलावा, फ्लोटर्स आमतौर पर लगभग 3 महीनों में स्वतः कम हो जाते हैं1)। फ्लोटर्स के जीवन की गुणवत्ता पर प्रभाव को मोतियाबिंद सर्जरी से पहले उपयोगिता मूल्य के बराबर बताया गया है13), इसलिए रोगियों की शिकायतों को हल्के में नहीं लेना महत्वपूर्ण है।
फ्लोटर्स
प्रकृति : कीड़े, धागे या बिंदु जैसे तैरते पदार्थ दृश्य क्षेत्र में घूमते हैं।
कारण : कांचदार कोलेजन का एकत्रीकरण, वीस रिंग (पैपिलरी पूर्व ग्लियाल रिंग) का निर्माण।
पाठ्यक्रम : अक्सर लगभग 3 महीनों में स्वतः कम हो जाता है।
फोटोप्सिया
प्रकृति : दृश्य क्षेत्र की परिधि में सफेद चमक। अंधेरे में या आंखों की गति के दौरान अधिक होती है।
कारण : कांचदार आंतरिक सीमांत झिल्ली (ILM) पर खिंचाव डालता है और रेटिना को प्रकाश उत्तेजित करता है।
महत्व : नई फोटोप्सिया बढ़ते खिंचाव और टियर जोखिम का संकेत है।
नेगेटिव फोटोप्सिया
प्रकृति : काली चमक (फोटोप्सिया से भिन्न)।
कारण : ऑप्टिक डिस्क पर कांचदार खिंचाव → अक्षीय परिवहन में बाधा।
विशेषता : क्लासिक फोटोप्सिया से पहले प्रकट हो सकता है।
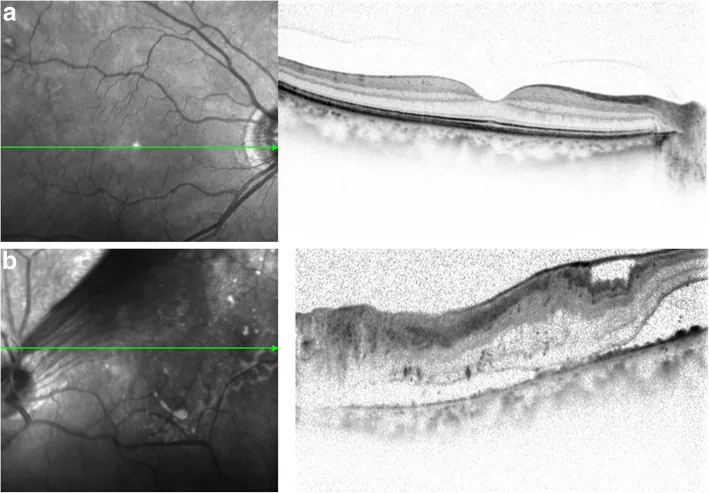
फंडस और कांचदार निष्कर्ष निम्नानुसार हैं।
PVD से जुड़े फ्लोटर्स और फोटोप्सिया पर ध्यान देना चाहिए; कांच के जेल में तम्बाकू धूल या रक्तस्राव के साथ PVD में रेटिना में छेद मानकर जांच आगे बढ़ानी चाहिए।
हायलोसाइट्स (पश्च कांच प्रांतस्था अंतरफलक के निवासी मैक्रोफेज कोशिकाएं) में भी परिवर्तन देखे जाते हैं। en face OCT केस रिपोर्ट में, PVD आंखों के पश्च कांच प्रांतस्था में हायलोसाइट्स माने जाने वाले उच्च-परावर्तन बिंदुओं में वृद्धि और आकारिकी परिवर्तन बताए गए हैं 2)। असामान्य PVD में कांच-रेटिना अंतरफलक पर कोशिकीय प्रतिक्रिया कर्षण झिल्ली निर्माण में शामिल हो सकती है।
कांच रक्तस्राव अक्सर रेटिना में छेद का संकेत होता है। रक्तस्राव वाले मामलों में छेद का जोखिम 50-70% तक होता है, इसलिए तुरंत नेत्र चिकित्सक से परामर्श लें और अप्रत्यक्ष नेत्रदर्शी या अल्ट्रासाउंड B-स्कैन से जांच कराएं। रक्तस्राव अवशोषित होने पर फंडस देखा जा सकता है, लेकिन तब तक आराम करना उचित है।
PVD को स्लिट लैंप माइक्रोस्कोपी निष्कर्षों के आधार पर निम्नानुसार वर्गीकृत किया जाता है।
| वर्गीकरण | विवरण | नैदानिक महत्व |
|---|---|---|
| पूर्ण PVD (पतन प्रकार) | पश्च कांच प्रांतस्था का रेटिना से कोई संबंध नहीं। कांच ढह गया। | लक्षण धीरे-धीरे कम होते हैं। |
| पूर्ण PVD (गैर-संपीडित) | पश्च कांचीय प्रांतस्था अलग हो गई है लेकिन संपीडित नहीं हुई है | निगरानी |
| आंशिक PVD संकुचन के साथ | गतिहीन (संकुचन प्रकार) | मजबूत कर्षण → फटने का जोखिम |
| आंशिक PVD बिना संकुचन के | गतिशील (गैर-संकुचन प्रकार) | कर्षण अपेक्षाकृत कमजोर |
| आंशिक PVD बिना संकुचन के (M) | कांचीय जेल प्रीमैक्युलर रिंग के माध्यम से मैक्युला से जुड़ा हुआ है | ERM और DME के पूर्वानुमान को खराब करने वाला महत्वपूर्ण उपप्रकार |
इसके अलावा, OCT चरण वर्गीकरण में चरण 1 (पैरामैक्युलर PVD) से चरण 4 (पूर्ण PVD) तक क्रमिक प्रगति देखी जाती है। आंशिक PVD (चरण 1-3) से पूर्ण PVD में प्रगति 50-60 वर्ष की आयु में चरम पर होती है। AAO PPP 2024 भी लगभग समान चार-चरण वर्गीकरण अपनाता है: चरण 1 = फोवियल आसंजन के साथ पैराफोवियल पृथक्करण, चरण 2 = मैक्युला का पूर्ण पृथक्करण, चरण 3 = पैपिलरी आसंजन के साथ व्यापक पृथक्करण, चरण 4 = पूर्ण PVD 6)। ये चरण आवश्यक रूप से रैखिक रूप से प्रगति नहीं करते हैं 6)।
उथला PVD दो प्रकारों में विभाजित होता है: पश्च कांचीय प्रांतस्था के मोटे होने और संकुचन के साथ या बिना। मोटाई और संकुचन के साथ उथला PVD कांचीय-मैक्युलर ट्रैक्शन सिंड्रोम (VMT) और मधुमेह रेटिनोपैथी में देखा जाता है, और अक्सर ERM के साथ होता है। बिना मोटाई और संकुचन के, इसे उम्र से संबंधित PVD के प्रारंभिक चरण या मैक्युलर होल से संबंधित पेरिफोवियल उथला PVD के रूप में वर्गीकृत किया जाता है।
PVD की स्थिति (पूर्ण/आंशिक/कोई PVD नहीं) संबंधित रोगों के पूर्वानुमान को काफी हद तक प्रभावित करती है।
PVD के विकास में कांचदार का “द्रवीकरण” और “पश्च कांचदार प्रांतस्था और ILM के बीच आसंजन का कमजोर होना” दोहरा तंत्र शामिल है 1)।
पश्च कांचदार प्रांतस्था पूर्व जेब (किशी पॉकेट) की पिछली दीवार उम्र के साथ धीरे-धीरे मैक्युला के आसपास से अलग होती है (चरण 1), फिर पैराफोवियल PVD (चरण 2) बनती है। इसके बाद पूरी जेब फोविया से अलग हो जाती है (चरण 3), और अंत में ऑप्टिक डिस्क से अलग होकर पूर्ण PVD (चरण 4) होता है।
PVD के निदान में कई जांचों का संयोजन किया जाता है। विशेष रूप से टियर की उपस्थिति की पुष्टि के लिए विस्तृत फंडस जांच सबसे महत्वपूर्ण है।
यह निर्धारित करने का पहला कदम है कि फ्लोटर्स शारीरिक हैं या पैथोलॉजिकल। स्लिट लैंप और गैर-संपर्क उभयोत्तल लेंस का उपयोग करके कांच के शरीर का अवलोकन किया जाता है। स्लिट प्रकाश की चौड़ाई को संकीर्ण और प्रकाश की तीव्रता को अधिकतम पर सेट करें, और कांच के शरीर की गति को ध्यान में रखते हुए गतिशील रूप से निरीक्षण करें।
प्रीपैपिलरी ग्लियल रिंग (वीस रिंग) की उपस्थिति PVD की उपस्थिति के संकेतक के रूप में कार्य करती है, और PVD के प्रकार (पूर्ण/आंशिक) को पश्च कांचदार प्रांतस्था की रेटिना से निरंतरता के आधार पर वर्गीकृत किया जाता है।
प्रीपैपिलरी ग्लियल रिंग अक्सर पूर्ण वलय नहीं होती है, और कभी-कभी PVD ग्लियल रिंग को पैपिला पर छोड़ कर होता है।
मायोडेसोप्सिया और फोटोप्सिया वाले रोगियों से निम्नलिखित के बारे में व्यवस्थित रूप से पूछताछ करें 6):
OCT निष्कर्षों के आधार पर PVD के चरणों का वर्गीकरण।
| चरण | स्थिति |
|---|---|
| चरण 0 | कांच के पिछले भाग का कोई पृथक्करण नहीं |
| चरण 1 | मैक्युला क्षेत्र में आंशिक पृथक्करण |
| चरण 2 | ऑप्टिक डिस्क सहित पश्च ध्रुव का पृथक्करण |
| चरण 3 | कांच के आधार को छोड़कर पूर्ण पृथक्करण |
| चरण 4 | कांच के आधार सहित पूर्ण पृथक्करण |
फ्लोटर्स और फोटोप्सिया की मुख्य शिकायत वाले रोगियों में, शारीरिक परिवर्तनों और रोग संबंधी स्थितियों के बीच अंतर करना सबसे महत्वपूर्ण है।
मामूली रेशेदार कांचाभ अपारदर्शिता या उम्र से संबंधित PVD से जुड़े फ्लोटर्स को शारीरिक फ्लोटर्स कहा जाता है और ये उपचार के योग्य नहीं हैं। दूसरी ओर, रेटिना में छेद, रेटिना डिटेचमेंट, कांचाभ रक्तस्राव, यूवाइटिस आदि से जुड़े फ्लोटर्स पैथोलॉजिकल फ्लोटर्स हैं और इनके लिए सक्रिय उपचार आवश्यक है।
यदि तम्बाकू धूल, रक्तस्राव या फ्लेयर पाया जाता है, तो इसे पैथोलॉजिकल माना जाना चाहिए और फंडस की पूरी जांच की जानी चाहिए। PVD और फोटोप्सिया के संयोजन में, रेटिना पर मजबूत कर्षण की संभावना पर विचार करें और विस्तृत फंडस जांच करें। कांचाभ जेल में तम्बाकू धूल या रक्तस्राव के साथ PVD में, यह मानकर जांच आगे बढ़ाएं कि “कहीं रेटिना में छेद है”।
ब्लू फील्ड एंटोप्टिक घटना, जहां चमकीले नीले आकाश को देखने पर दृश्य क्षेत्र में छोटे चमकीले बिंदु बेतरतीब ढंग से चलते हैं, फ्लोटर्स से भिन्न है। यह रेटिना केशिकाओं में श्वेत रक्त कोशिकाओं के प्रवाह के कारण होता है और इसके लिए उपचार की आवश्यकता नहीं होती है।
| विभेदक निदान | विशेषताएं / अंतर के बिंदु |
|---|---|
| रेटिना में छेद / रेटिना डिटेचमेंट | शेफर का चिन्ह सकारात्मक, दृश्य क्षेत्र दोष, कांचाभ रक्तस्राव। अप्रत्यक्ष नेत्रदर्शी द्वारा पुष्टि। |
| कांचाभ रक्तस्राव | अचानक दृष्टि हानि / फ्लोटर्स का बढ़ना। बी-स्कैन द्वारा रेटिना डिटेचमेंट का बहिष्कार। |
| यूवाइटिस | कांचाभ अपारदर्शिता, फ्लेयर। अक्सर पूर्वकाल कक्ष सूजन के लक्षणों के साथ। |
| रेटिनल प्री-मेम्ब्रेन (ERM) | विकृति दृष्टि, दृष्टि में कमी। OCT द्वारा मैक्युलर झिल्ली निर्माण की पुष्टि। |
| विट्रियस मैक्युलर ट्रैक्शन सिंड्रोम (VMT) | OCT में मैक्युलर ट्रैक्शन के संकेत। अपूर्ण PVD (स्टेज 1-3) से संबंधित। |
| मैक्युलर होल | केंद्रीय स्कोटोमा, विकृति दृष्टि। OCT में पूर्ण-मोटाई दोष की पुष्टि। |
| स्किंटिलेटिंग स्कोटोमा (माइग्रेन ऑरा) | द्विनेत्रीय ज़िगज़ैग रोशनी। 15-30 मिनट में गायब हो जाती है। |
| रेटिनल आर्टरी ब्रांच ऑक्लूजन | तीव्र दृश्य क्षेत्र दोष। फंडस में रेटिनल अपारदर्शिता। |
उम्र से संबंधित PVD के कारण होने वाले फ्लोटर्स के लिए सक्रिय उपचार की आवश्यकता नहीं है; अनुवर्तन मूल सिद्धांत है1)18)। शारीरिक फ्लोटर्स के लिए उपचार की आवश्यकता नहीं है। अधिकांश मामलों में, फ्लोटर्स 3 महीनों में व्यक्तिपरक रूप से कम हो जाते हैं और रोगी अनुकूलन कर लेता है।
पैथोलॉजिकल फ्लोटर्स (रेटिनल टियर, रेटिनल डिटेचमेंट, विट्रियस हेमरेज, यूवाइटिस आदि के कारण) के लिए अंतर्निहित कारण का उपचार आवश्यक है। PVD की रोकथाम का कोई स्थापित तरीका नहीं है। विट्रियस द्रवीकरण, PVD या RRD को रोकने का कोई प्रभावी तरीका नहीं है6)।
AAO PPP 2024 के आधार पर घाव प्रकार के अनुसार प्रबंधन रणनीतियाँ प्रस्तुत की गई हैं 6)।
| घाव का प्रकार | प्रबंधन रणनीति |
|---|---|
| तीव्र रोगसूचक घोड़े की नाल के आकार का छेद | शीघ्र उपचार करें |
| तीव्र रोगसूचक ढक्कन सहित गोल छेद | कभी-कभी उपचार की आवश्यकता नहीं |
| तीव्र रोगसूचक रेटिनल डायलिसिस | शीघ्र उपचार करें |
| अभिघातज रेटिनल छेद | सामान्यतः उपचार करें |
| स्पर्शोन्मुख घोड़े की नाल के आकार का छेद (उपनैदानिक RRD के बिना) | दीर्घकालिकता के लक्षण न होने पर उपचार पर विचार करें |
| स्पर्शोन्मुख ढक्कन सहित गोल छेद | उपचार शायद ही कभी अनुशंसित |
| लक्षणहीन एट्रोफिक छिद्र | उपचार शायद ही कभी अनुशंसित किया जाता है |
| लक्षणहीन जालिका अध:पतन (बिना फटाव के) | जब तक PVD घोड़े की नाल के आकार का फटाव न करे, उपचार न करें |
| मायोडेसोप्सिया (फ्लोटर्स) | प्रबंधन पर कोई सहमति नहीं, साक्ष्य अपर्याप्त |
AAO PPP 2024 के आधार पर रोग के अनुसार अनुवर्ती के दिशानिर्देश प्रस्तुत हैं6)।
| रोग अवस्था | अनुवर्ती अंतराल |
|---|---|
| लक्षणहीन PVD | लक्षण न होने तक केवल नियमित जांच |
| लक्षणयुक्त PVD (बिना फटाव, बिना उच्च जोखिम वाले निष्कर्ष) | 4-6 सप्ताह बाद, फिर लक्षण बदलने पर |
| लक्षणयुक्त PVD (बिना फटाव, कांच/रेटिना रक्तस्राव सहित) | रेटिना रक्तस्राव की मात्रा के अनुसार 1-2 सप्ताह बाद। कांच रक्तस्राव अवशोषण तक साप्ताहिक। आवश्यकतानुसार B-स्कैन |
| तीव्र रोगसूचक घोड़े की नाल के आकार का छिद्र (उपचार के बाद) | 1-2 सप्ताह → 4-6 सप्ताह → 3-6 महीने → फिर वार्षिक |
| तीव्र रोगसूचक ऑपरकुलम छिद्र | 1-4 सप्ताह → 1-3 महीने → 6-12 महीने → वार्षिक |
| अलक्षणात्मक घोड़े की नाल के आकार का छिद्र | 1-4 सप्ताह → 2-4 महीने → 6-12 महीने → वार्षिक |
| अलक्षणात्मक एट्रोफिक छिद्र | हर 1-2 वर्ष |
| जालिका अध:पतन (बिना छिद्र के) | वार्षिक |
| विपरीत आंख में RRD के इतिहास के साथ एट्रोफिक छिद्र या जालिका अध:पतन | हर 6-12 महीने |
जब छिद्र की पुष्टि हो जाती है, तो तुरंत छिद्र को बंद करना आवश्यक है। PVD से जुड़े विट्रियोरेटिनल रोगों के लिए रेटिना फोटोकोएग्यूलेशन, बकलिंग सर्जरी या विट्रेक्टॉमी जैसे शल्य चिकित्सा उपचार का संकेत दिया जाता है।
विट्रेक्टॉमी (PPV) : जब लक्षण जीवन की गुणवत्ता को काफी हद तक प्रभावित करते हैं तो चुना जाता है। वीस रिंग और विट्रियस अपारदर्शिता को हटा सकता है 1)। Sebag एट अल. (2014) के संभावित अध्ययन ने सुरक्षा और प्रभावकारिता की पुष्टि की 11)। Nguyen एट अल. (2022) ने बताया कि PPV फ्लोटर्स वाले मल्टीफोकल स्यूडोफैकिक आंखों में कंट्रास्ट संवेदनशीलता में सुधार करता है 19)। हालांकि, संक्रमण, रेटिना डिटेचमेंट और मोतियाबिंद प्रगति जैसी जटिलताओं के जोखिम पर ध्यान दें।
YAG लेज़र विट्रियोलिसिस : Shah एट अल. (2017) के RCT (JAMA Ophthalmol) में, YAG विट्रियोलिसिस समूह में शैम समूह की तुलना में लक्षण सुधार दर काफी अधिक थी 10)। हालांकि, सामान्य फ्लोटर्स उपचार के बारे में कहा गया है कि ‘प्रबंधन पर कोई सहमति नहीं है, साक्ष्य अपर्याप्त हैं’ (AAO PPP 2024) 6), और Cochrane SR (Kokavec एट अल. 2017) ने भी तुलनात्मक साक्ष्य को अपर्याप्त बताया 14)।
जीवन की गुणवत्ता पर प्रभाव : Wagle एट अल. (2011) ने बताया कि फ्लोटर्स का उपयोगिता मूल्य मोतियाबिंद सर्जरी से पहले के समान है 13)। Garcia एट अल. (2016) ने PVD के बाद कंट्रास्ट संवेदनशीलता में कमी की सूचना दी 12)।
जब लक्षण जीवन की गुणवत्ता को गंभीर रूप से प्रभावित करते हैं, तो विट्रेक्टॉमी (PPV) या YAG लेज़र विट्रियोलिसिस विकल्प होते हैं। PPV वीस रिंग और विट्रियस अपारदर्शिता को हटा सकता है, और संभावित अध्ययनों ने इसकी सुरक्षा और प्रभावशीलता की पुष्टि की है 11)। YAG विट्रियोलिसिस के लिए, एक RCT (Shah 2017) ने शैम की तुलना में महत्वपूर्ण सुधार दिखाया है 10), लेकिन दोनों ही मानक उपचार के रूप में स्थापित नहीं हैं और संकेत का सावधानीपूर्वक मूल्यांकन किया जाना चाहिए। फ्लोटर्स का QOL पर प्रभाव मोतियाबिंद सर्जरी से पहले के स्तर के बराबर बताया गया है 13), इसलिए रोगियों की शिकायतों को हल्के में नहीं लेना महत्वपूर्ण है।
विट्रियस एक जेल जैसा पारदर्शी ऊतक है जो नेत्रगोलक के लगभग 80% आयतन को घेरता है, और 98-99% पानी से बना होता है 1)। शेष 1-2% मुख्य रूप से हायल्यूरोनिक एसिड (HA) और टाइप II कोलेजन फाइबर से बना होता है, जो एक जालीदार संरचना बनाते हैं और जेल अवस्था बनाए रखते हैं। हायल्यूरोनिक एसिड बड़ी मात्रा में पानी धारण करता है, चिपचिपाहट बढ़ाता है और विट्रियस की जेल संरचना को बनाए रखता है। पश्च विट्रियस कॉर्टेक्स ILM से चिपका होता है, और उनके बीच फाइब्रोनेक्टिन जैसे फाइबर जंक्शन प्रोटीन की एक आसंजन परत होती है।
रेटिना और विट्रियस निम्नलिखित स्थानों पर विशेष रूप से मजबूती से जुड़े होते हैं:
सामान्य PVD एक प्रक्रिया के माध्यम से होता है जिसमें ‘पहले द्रवीकरण होता है, फिर आसंजन समान रूप से कमजोर होता है’। इसके विपरीत, असामान्य PVD (विट्रियोरेटिनल ट्रैक्शन) में, द्रवीकरण बढ़ने के बावजूद आसंजन का कमजोर होना असमान होता है, जिसके कारण विट्रियस स्थानीय रूप से ILM को जोर से खींचता रहता है 1)।
Alsahaf एट अल. (2025) ने नकारात्मक डिस्फोटोप्सिया (negative dysphotopsia) के तीन मामलों की रिपोर्ट की 4)। उन्होंने अनुमान लगाया कि कांच द्वारा ऑप्टिक डिस्क पर कर्षण (traction) एल्शनिग झिल्ली और आंतरिक सीमांत झिल्ली (ILM) को खींचता है, जिससे गैंग्लियन कोशिकाओं का अक्षीय परिवहन (axonal transport) बाधित होता है और न्यूरोपैथिक स्कोटोमा (negative dysphotopsia) उत्पन्न होता है। केस 1 में, 6 महीने के नकारात्मक डिस्फोटोप्सिया के बाद पूर्ण PVD और रेटिनल टियर का पता चला और लेजर उपचार किया गया। केस 2 में, 5 महीने के नकारात्मक डिस्फोटोप्सिया के बाद यह रेग्मेटोजेनस रेटिनल डिटेचमेंट में बदल गया, जिसके लिए विट्रेक्टॉमी सर्जरी की आवश्यकता हुई।
शारीरिक PVD और शारीरिक मायोडेसोप्सिया (फ्लोटर्स) के लिए उपचार की आवश्यकता नहीं है। PVD होने के तुरंत बाद लक्षण तीव्र रूप से महसूस होते हैं, लेकिन पूर्ण PVD के बाद वीस रिंग रेटिना से दूर चली जाती है और व्यक्तिपरक लक्षण कम हो जाते हैं। फ्लोटर्स आमतौर पर लगभग 3 महीनों में व्यक्तिपरक रूप से कम हो जाते हैं 1)। दीर्घकालिक अनुप्रस्थ अध्ययनों से यह भी पता चला है कि PVD की पहचान के चरण में प्रारंभिक प्रबंधन RRD के खिलाफ पहली पंक्ति की रक्षा है 18)।
भले ही प्रारंभिक टियर न हो, लगभग 2% में कुछ हफ्तों के भीतर विलंबित टियर विकसित होता है, इसलिए 4-6 सप्ताह बाद पुन: जांच की सिफारिश की जाती है 6)। विशेष रूप से यदि कांच में रक्तस्राव या वर्णक कोशिकाएं (तम्बाकू धूल) पाई जाती हैं, तो हर 1-2 सप्ताह में अनुवर्ती आवश्यक है। उसके बाद, लक्षणों में बदलाव होने पर समय-समय पर जांच कराना मूल सिद्धांत है। यदि नए फ्लोटर्स में वृद्धि, फॉस्फीन में वृद्धि, दृश्य क्षेत्र दोष, या पर्दे जैसी रुकावट की भावना दिखाई देती है, तो तुरंत जांच कराएं।
पूर्ण पीवीडी (complete PVD) के बाद आंतरिक सीमांत झिल्ली (ILM) पर बचे विट्रियस कॉर्टेक्स घटक और सक्रिय हायलोसाइट्स एपिरेटिनल मेम्ब्रेन (ERM) के निर्माण का आधार बनते हैं। रिपोर्टों के अनुसार, 80-95% ईआरएम (ERM) पीवीडी (PVD) के बाद होते हैं 7)। पीवीडी (PVD) अनुवर्ती के दौरान मैक्युला का ओसीटी (OCT) मूल्यांकन रोग का शीघ्र पता लगाने में योगदान देता है।
एन फेस OCT द्वारा हाइलोसाइट्स का मात्रात्मक मूल्यांकन विट्रियोरेटिनल इंटरफ़ेस रोगों (एपिरेटिनल झिल्ली, VMT, मैक्यूलर होल) के जोखिम की भविष्यवाणी करने में मदद कर सकता है। PVD वाली आँखों में हाइलोसाइट्स मानी जाने वाली कोशिकाओं को एन फेस OCT द्वारा देखा और मात्राबद्ध किया जा सकता है, जैसा कि रिपोर्ट किया गया है 2), और विट्रियोरेटिनल इंटरफ़ेस पर कोशिकीय प्रतिक्रिया एक नए शोध विषय के रूप में ध्यान आकर्षित कर रही है।
Matsui एट अल. (2025) ने एक 53 वर्षीय महिला की रिपोर्ट की, जिसमें PVD रहित आँख में स्टेज 3 एपिरेटिनल झिल्ली का स्वतः पृथक्करण हुआ 5)। एपिरेटिनल झिल्ली के स्वतः पृथक्करण की दर सामान्यतः 1-3% होती है, लेकिन PVD रहित आँखों में यह दर 13.4% अधिक है, जो PVD वाली आँखों में 0.47-1.5% से काफी अधिक है। OCT निष्कर्षों में एपिरेटिनल झिल्ली की मोटाई 408 μm से घटकर 267 μm हो गई। PVD रहित आँखों में, एपिरेटिनल झिल्ली और ILM के आसंजन स्थल पर विट्रियोस्किसिस होता है, जो स्वतः पृथक्करण के तंत्र में शामिल हो सकता है।
नकारात्मक फोटोप्सिया (काली चमक) को शास्त्रीय फोटोप्सिया से अलग नहीं किया जाता है, जिससे निदान में देरी हो सकती है 4)। Alsahaf एट अल. (2025) की केस रिपोर्ट में, एक रोगी ने PVD बढ़ने से पहले नकारात्मक फोटोप्सिया का अनुभव किया, और बाद में यह रेटिनल टियर और रेग्मेटोजेनस रेटिनल डिटेचमेंट में बदल गया 4)। नकारात्मक फोटोप्सिया को एक विशिष्ट शिकायत के रूप में पहचानने के नैदानिक महत्व पर जोर दिया गया है।
Chen एट अल. (2023) ने PVD रहित मायोपिक मैक्यूलर होल के स्वतः बंद होने का एक मामला रिपोर्ट किया 3)। मायोपिक मैक्यूलर होल के स्वतः बंद होने की दर 6.2% (कुछ रिपोर्टों में 3.5%) बताई गई है, और PVD रहित मामलों में विट्रियस ट्रैक्शन बने रहने के बावजूद स्वतः बंद होने के तंत्र का स्पष्टीकरण भविष्य का कार्य है।
ऑक्रिप्लास्मिन जैसी एंजाइम तैयारियों को विट्रियस गुहा में इंजेक्ट करके विट्रियस और ILM के बीच आसंजन को फार्माकोलॉजिक रूप से तोड़ने के प्रयास चल रहे हैं 1)। विट्रियोरेटिनल ट्रैक्शन सिंड्रोम (VMT) के लिए संकेत कुछ देशों में स्वीकृत है, लेकिन मानक उपचार के रूप में इसकी स्थिति स्थापित नहीं है।
Shah एट अल. (2017) के RCT (JAMA Ophthalmol) ने दिखाया कि YAG विट्रियोलिसिस समूह में शैम समूह की तुलना में लक्षण सुधार दर काफी अधिक थी 10)। दूसरी ओर, कोक्रेन SR (Kokavec एट अल. 2017) ने निष्कर्ष निकाला कि YAG विट्रियोलिसिस बनाम PPV की तुलना के साक्ष्य अपर्याप्त हैं 14), और मायोडेसोप्सिया उपचार पर सहमति बनाना भविष्य का कार्य है।
गार्सिया एट अल. (2016) ने बताया कि PVD के बाद उच्च-आवृत्ति कंट्रास्ट संवेदनशीलता में महत्वपूर्ण कमी आती है 12)। गुयेन एट अल. (2022) ने दिखाया कि मल्टीफोकल स्यूडोफेकिक आंखों में फ्लोटर्स के रोगियों में PPV के बाद कंट्रास्ट संवेदनशीलता में सुधार होता है 19), और फ्लोटर्स के कार्यात्मक प्रभाव का मात्रात्मक मूल्यांकन ध्यान आकर्षित कर रहा है।