
Viêm màng bồ đào nhiễm trùng
Những điểm chính trong nháy mắt
Phần tiêu đề “Những điểm chính trong nháy mắt”Tổng quan các điểm chính
1. Viêm màng bồ đào nhiễm trùng là gì?
Phần tiêu đề “1. Viêm màng bồ đào nhiễm trùng là gì?”Viêm màng bồ đào (uveitis) là thuật ngữ chung chỉ tình trạng viêm nội nhãn, được phân loại theo nguyên nhân thành “viêm màng bồ đào ngoại sinh (nhiễm trùng)” và “viêm màng bồ đào nội sinh (không nhiễm trùng)”. Viêm màng bồ đào nhiễm trùng (infectious uveitis) đề cập đến tình trạng viêm nội nhãn do các tác nhân gây bệnh như vi khuẩn, virus, nấm và ký sinh trùng gây ra, trực tiếp hoặc qua cơ chế trung gian miễn dịch. Tỷ lệ mắc mới hàng năm của viêm màng bồ đào là 17–52 người trên 100.000 dân, tỷ lệ hiện mắc là 38–714 người trên 100.000 dân1,16).
Trong một nghiên cứu dịch tễ học do Hội Viêm mắt Nhật Bản thực hiện năm 2002 (3.060 ca), viêm màng bồ đào nhiễm trùng chiếm khoảng 16% tổng số 1,7). Trong đó, viêm mống mắt thể mi do herpes 3,6%, viêm nội nhãn do vi khuẩn 3,8%, hoại tử võng mạc cấp (ARN) 1,3%, bệnh toxoplasma mắt 1,1%, bệnh toxocara mắt 1,1%, viêm võng mạc CMV 0,8% và viêm màng bồ đào liên quan đến HTLV-1 1,0% được liệt kê là các bệnh chính. Mặt khác, trên phạm vi quốc tế, bệnh toxoplasma và viêm màng bồ đào do lao được cho là chiếm hơn 50% các trường hợp viêm màng bồ đào nhiễm trùng ở các nước đang phát triển 2,13), với sự khác biệt vùng miền rõ rệt 8).
Lý do việc xác định nguyên nhân viêm màng bồ đào nhiễm trùng rất quan trọng là vì chiến lược điều trị khác biệt cơ bản so với viêm màng bồ đào không nhiễm trùng. Trong viêm màng bồ đào không nhiễm trùng, ức chế miễn dịch (steroid/thuốc điều hòa miễn dịch) là chủ yếu, nhưng trong viêm màng bồ đào nhiễm trùng, trước tiên cần điều trị đặc hiệu tác nhân gây bệnh, và việc dùng steroid bất cẩn có nguy cơ làm bệnh trở nên trầm trọng hơn.
2. Phân loại
Phần tiêu đề “2. Phân loại”2-1. Phân loại theo vị trí
Phần tiêu đề “2-1. Phân loại theo vị trí”Viêm màng bồ đào được phân thành bốn loại dựa trên vị trí viêm chính (phân loại của SUN Working Group):
| Phân loại | Vị trí | Bệnh đại diện (nhiễm trùng) |
|---|---|---|
| Viêm màng bồ đào trước | Mống mắt và thể mi (viêm mống mắt, viêm mống mắt thể mi) | Viêm mống mắt do HSV/VZV, viêm màng bồ đào trước do CMV, bệnh Lyme |
| Viêm màng bồ đào trung gian | Dịch kính và thể mi dẹt | Viêm màng bồ đào liên quan HTLV-1, Bệnh Lyme |
| Viêm màng bồ đào sau | Võng mạc, hắc mạc và dịch kính sau | Viêm võng mạc CMV, Bệnh toxoplasma mắt, Bệnh toxocara mắt |
| viêm màng bồ đào toàn bộ | toàn bộ lớp | ARN, lao, giang mai, viêm nội nhãn do nấm |
2-2. Phân loại theo tác nhân gây bệnh
Phần tiêu đề “2-2. Phân loại theo tác nhân gây bệnh”Viêm màng bồ đào nhiễm trùng được phân thành 4 nhóm dựa trên loại tác nhân gây bệnh.
Virus
Phần tiêu đề “Virus”Họ virus herpes (HHV-1 đến 8) là phổ biến nhất, đặc biệt HSV-1/2, VZV, CMV và HTLV-1 có ý nghĩa lâm sàng quan trọng. Chúng biểu hiện các hình thái lâm sàng đa dạng tùy thuộc vào tình trạng miễn dịch của vật chủ. Ở người có miễn dịch bình thường, viêm màng bồ đào trước và ARN do HSV/VZV là điển hình, trong khi ở người suy giảm miễn dịch, viêm võng mạc CMV và PORN là điển hình.
Vi khuẩn
Phần tiêu đề “Vi khuẩn”Mycobacterium tuberculosis, Treponema pallidum (giang mai), Bartonella (bệnh mèo cào), Borrelia Lyme và các loại khác là các tác nhân gây bệnh chính. Trong viêm nội nhãn do vi khuẩn nội sinh, trực khuẩn Gram âm (E. coli, Klebsiella, v.v.) thường gặp, tiến triển nhanh và tiên lượng xấu.
Candida, Aspergillus, Cryptococcus và các loại khác gây nhiễm trùng nội sinh, xảy ra ở vật chủ dễ bị nhiễm trùng (đặt catheter tĩnh mạch trung tâm, ức chế miễn dịch, nhiễm HIV). Viêm nội nhãn sau nhiễm nấm huyết Candida đặc biệt là vấn đề.
Ký sinh trùng
Phần tiêu đề “Ký sinh trùng”Bệnh toxoplasma mắt (Toxoplasma gondii) và bệnh toxocara mắt (Toxocara canis/cati) là các bệnh đại diện. Toxoplasma có thể tái hoạt động ngay cả ở nhiễm trùng mắc phải ở người lớn, gây nổi hạch và viêm hắc võng mạc mắc phải.
2-3. Phân loại theo đường lây nhiễm
Phần tiêu đề “2-3. Phân loại theo đường lây nhiễm”| Phân loại | Đường lây nhiễm | Bệnh đại diện |
|---|---|---|
| Nội sinh (endogenous) | Lây lan qua đường máu (từ cơ quan khác đến mắt) | Viêm nội nhãn do vi khuẩn, viêm nội nhãn do nấm, lao, giang mai, viêm võng mạc do CMV |
| ngoại sinh (exogenous) | xâm nhập trực tiếp (chấn thương/phẫu thuật) | viêm nội nhãn sau phẫu thuật, viêm nội nhãn sau chấn thương |
3. Tổng quan về viêm màng bồ đào do virus
Phần tiêu đề “3. Tổng quan về viêm màng bồ đào do virus”Tình trạng viêm màng bồ đào, võng mạc và dịch kính có liên quan đến virus được gọi là viêm màng bồ đào do virus. Human herpesvirus (HHV) có ái lực cao với mô võng mạc và gây ra nhiều bệnh lý khác nhau ở mắt. Viêm màng bồ đào do virus đặc trưng bởi các biểu hiện lâm sàng đa dạng tùy thuộc vào khả năng miễn dịch của vật chủ, do độc tính trực tiếp của virus và phản ứng viêm do đáp ứng miễn dịch. Tỷ lệ chẩn đoán đã được cải thiện đáng kể nhờ xét nghiệm toàn diện bằng PCR dịch nội nhãn.
3-1. Tác nhân gây bệnh thuộc họ virus herpes và tổn thương mắt
Phần tiêu đề “3-1. Tác nhân gây bệnh thuộc họ virus herpes và tổn thương mắt”| Virus | Tổn thương mắt ở người có miễn dịch bình thường | Tổn thương mắt ở người suy giảm miễn dịch |
|---|---|---|
| HSV-1/2 (HHV-1/2) | Viêm mống mắt thể mi herpes, ARN | PORN (hiếm) |
| VZV (HHV-3) | Zona mắt, viêm mống mắt thể mi Herpes, ARN | PORN |
| CMV (HHV-5) | Viêm nội mô giác mạc, viêm màng bồ đào trước do CMV | Viêm võng mạc CMV, viêm màng bồ đào phục hồi miễn dịch (IRU) |
| EBV (HHV-4) | Viêm màng bồ đào nhẹ (hiếm) | Tổn thương giống ARN (hiếm) |
| HTLV-1 | Viêm màng bồ đào trung gian đến toàn bộ (đục dịch kính dạng màn) | Giống bên trái (nặng) |
| Virus rubella | Liên quan đến viêm mống mắt-thể mi dị sắc Fuchs | ─ |
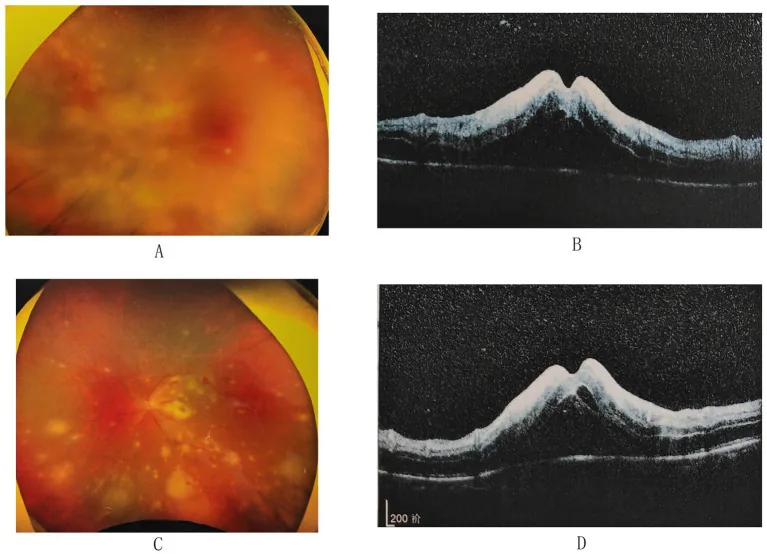
3-2. Hoại tử võng mạc cấp (ARN)
Phần tiêu đề “3-2. Hoại tử võng mạc cấp (ARN)”ARN khởi phát là viêm mống mắt-thể mi cấp với tủa sau giác mạc có sắc tố, và tiến triển thành viêm võng mạc hoại tử với các tổn thương dạng hạt vàng-trắng ở ngoại vi đáy mắt nhanh chóng hợp nhất và lan rộng. VZV là nguyên nhân phổ biến nhất (thường là ca nặng), tiếp theo là HSV-1/2. Bong võng mạc do rách võng mạc xảy ra với tỷ lệ cao (khoảng 75%), và tiên lượng thị lực kém 18).
Tiêu chuẩn chẩn đoán ARN của Hội Viêm nội nhãn Nhật Bản (Nhóm chẩn đoán xác định):
- Dấu hiệu mắt ban đầu: ① tế bào tiền phòng hoặc tủa mỡ (KP), ② một hoặc nhiều tổn thương vàng-trắng (vùng ngoại vi), ③ viêm động mạch võng mạc, ④ đỏ gai thị, ⑤ đục dịch kính do viêm, ⑥ tăng nhãn áp. Trong đó, ① và ② là bắt buộc.
- Các yếu tố diễn tiến: lan rộng nhanh theo chu vi, rách võng mạc/bong võng mạc, tắc mạch, teo thị thần kinh, đáp ứng với thuốc kháng herpes. Cần ít nhất một yếu tố.
- Xét nghiệm dịch nội nhãn: PCR dịch tiền phòng hoặc dịch kính dương tính với HSV-1, HSV-2 hoặc VZV.
Nhóm chẩn đoán lâm sàng (không cần xét nghiệm dịch nội nhãn) có thể được chẩn đoán nếu có dấu hiệu ban đầu ① và ②, cộng thêm hai yếu tố từ ③ đến ⑥, và một yếu tố diễn tiến.
3-3. Viêm võng mạc do CMV
Phần tiêu đề “3-3. Viêm võng mạc do CMV”CMV là nhiễm trùng cơ hội ở bệnh nhân suy giảm miễn dịch, đặc biệt là AIDS, thường xảy ra khi số lượng tế bào T CD4+ giảm xuống 50–100/µL 20). Có ba thể: (1) thể hạt ngoại vi (tổn thương hình quạt kèm hạt trắng), (2) thể viêm mạch cực sau (xuất huyết và phù), (3) thể viêm mạch dạng băng giá (trắng hóa quanh mạch lớn), và thường pha trộn trên lâm sàng. Viêm màng bồ đào phục hồi miễn dịch (IRU) là biến chứng quan trọng 15), cần quản lý nhãn khoa sau khi bắt đầu liệu pháp kháng retrovirus.
3-4. Viêm màng bồ đào liên quan đến HTLV-1 (HAU)
Phần tiêu đề “3-4. Viêm màng bồ đào liên quan đến HTLV-1 (HAU)”Xảy ra ở khoảng 0,1% người mang HTLV-1, phổ biến ở vùng Kyushu và Okinawa 12). Dấu hiệu đặc trưng: tủa giác mạc dạng hạt trắng, nốt mống mắt, đục dịch kính dạng màng/dây/hạt, và hạt trắng bám quanh mạch võng mạc. Thường kết hợp với cường giáp. Tiên lượng thị lực tương đối tốt, nhưng có thể tái phát khi giảm hoặc ngừng steroid sau đáp ứng.
3-5. Virus rubella và viêm mống mắt-thể mi dị sắc Fuchs
Phần tiêu đề “3-5. Virus rubella và viêm mống mắt-thể mi dị sắc Fuchs”Viêm mống mắt-thể mi dị sắc Fuchs (tam chứng: dị sắc mống mắt, viêm mống mắt-thể mi, đục thủy tinh thể) có liên quan đến virus rubella. Trong hội chứng rubella bẩm sinh, nhiễm trùng qua nhau thai trong 3 tháng đầu thai kỳ gây viêm hắc võng mạc với hình ảnh đáy mắt dạng muối tiêu.
4. Tổng quan về viêm màng bồ đào do vi khuẩn
Phần tiêu đề “4. Tổng quan về viêm màng bồ đào do vi khuẩn”4-1. Viêm màng bồ đào do lao
Phần tiêu đề “4-1. Viêm màng bồ đào do lao”Viêm nội nhãn do Mycobacterium tuberculosis liên quan đến hai cơ chế: nhiễm trùng trực tiếp và qua trung gian miễn dịch (phản ứng quá mẫn). Các dạng lâm sàng rất đa dạng, bao gồm u hạt hắc mạc (nốt), bong võng mạc thanh dịch, viêm hắc mạc dạng đạn, dạng viêm mạch và viêm màng bồ đào toàn bộ.
Xét nghiệm IGRA (QuantiFERON®-TB Gold Plus hoặc T-SPOT®-TB) hữu ích trong chẩn đoán, lưu ý rằng phản ứng tuberculin có thể âm tính ở người già hoặc bệnh nhân suy giảm miễn dịch tế bào như AIDS. Về tiên lượng thị lực của viêm màng bồ đào do lao, đã có báo cáo rằng khoảng một phần ba trường hợp đạt thị lực tốt nhất sau chỉnh kính dưới 3/60 3). Các tiêu chí phân loại bệnh viêm màng bồ đào do lao do SUN Working Group (2021) đề xuất bao gồm: (1) viêm màng bồ đào trước có nốt mống mắt, (2) viêm hắc mạc dạng ngoằn ngoèo, (3) nốt hắc mạc (lao tố), (4) viêm hắc mạc đa ổ trong trường hợp lao toàn thân hoạt động, (5) viêm mạch võng mạc tắc nghẽn 5). Ở Ấn Độ và Indonesia, khoảng 22,9-48,0% viêm màng bồ đào nhiễm trùng là do lao 3,14), nhấn mạnh tầm quan trọng của nó ở các khu vực có tỷ lệ lưu hành cao.
4-2. Viêm màng bồ đào do giang mai
Phần tiêu đề “4-2. Viêm màng bồ đào do giang mai”Viêm nội nhãn do xoắn khuẩn giang mai (Treponema pallidum) được gọi là “kẻ bắt chước vĩ đại” và có thể biểu hiện dưới dạng viêm màng bồ đào trước, sau hoặc toàn bộ. Trong những năm gần đây, có sự gia tăng toàn cầu, đặc biệt ở nam quan hệ tình dục đồng giới (MSM), và ở những trường hợp đồng nhiễm HIV, nguy cơ viêm màng bồ đào do giang mai cao gấp khoảng 2 lần 4). Ước tính có khoảng 570–600 triệu ca giang mai mới mỗi năm trên toàn thế giới (15–49 tuổi) 4), và khoảng 1–1,5% bệnh nhân giang mai có tổn thương mắt 4,10).
Chẩn đoán bằng xét nghiệm huyết thanh (TPHA và RPR/VDRL), và giải thích kết quả dựa trên sự kết hợp giữa xét nghiệm kháng nguyên xoắn khuẩn và không xoắn khuẩn. Điều trị đầu tay là benzylpenicillin G (Aquacillin®) 24 triệu đơn vị/ngày tiêm tĩnh mạch trong 10–14 ngày theo phác đồ điều trị giang mai thần kinh, và ceftriaxone tiêm tĩnh mạch là lựa chọn thay thế. Cần chú ý phản ứng Jarisch-Herxheimer (sốt và viêm nặng hơn trong vòng 24 giờ sau điều trị).
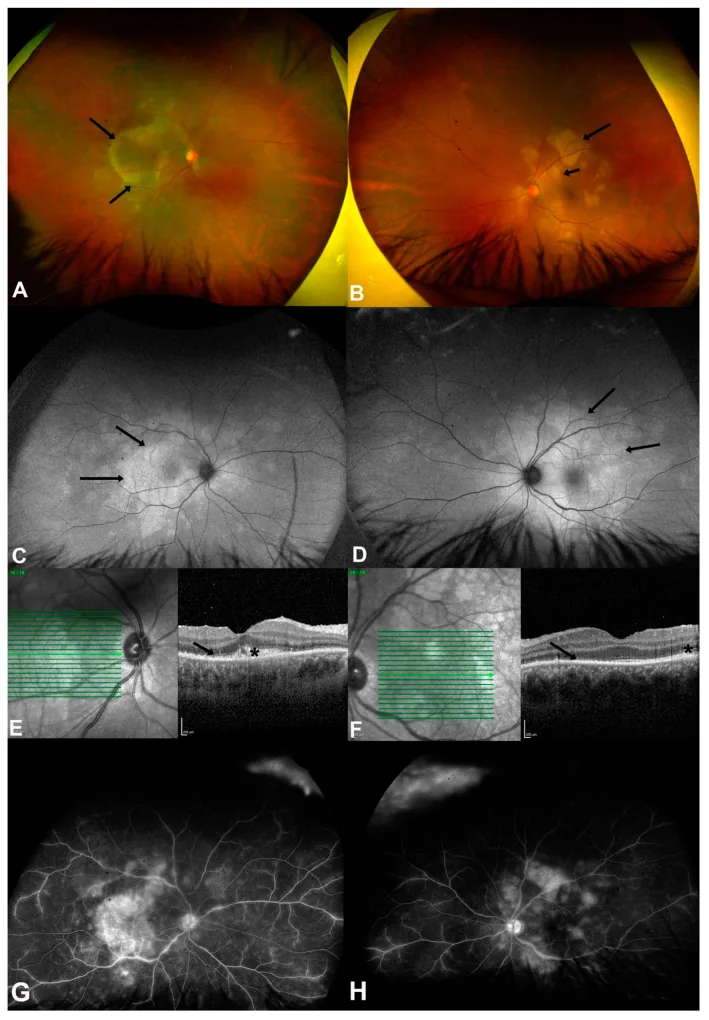
4-3. Bệnh mèo cào (Nhiễm Bartonella)
Phần tiêu đề “4-3. Bệnh mèo cào (Nhiễm Bartonella)”Nhiễm trùng do Bartonella henselae, tiền sử tiếp xúc với mèo là yếu tố quan trọng trong hỏi bệnh. Các dấu hiệu đáy mắt bao gồm viêm thần kinh thị giác (dấu sao hoàng điểm), đốm trắng hình sao ở hoàng điểm và bong võng mạc thanh dịch, thường ở dạng viêm màng bồ đào sau. Chẩn đoán bằng đo hiệu giá kháng thể kháng Bartonella henselae, và điều trị kháng sinh bằng azithromycin, doxycycline và rifampicin.
4-4. Bệnh Lyme
Phần tiêu đề “4-4. Bệnh Lyme”Bệnh nhiễm trùng xoắn khuẩn Borrelia do ve truyền, xuất hiện ở giai đoạn 2-3 với nhiều tổn thương mắt (viêm màng bồ đào, viêm mạch võng mạc, viêm thần kinh thị giác, viêm giác mạc, v.v.). Hồng ban di trú mãn tính là phát ban đặc trưng ở giai đoạn 1, và tiền sử bị ve cắn là manh mối chẩn đoán. Chẩn đoán bằng tăng kháng thể IgM huyết thanh qua ELISA, và điều trị bằng kháng sinh nhóm penicillin hoặc tetracycline. Cần phân biệt với giang mai và sarcoidosis.
4-5. Bệnh Hansen (Phong)
Phần tiêu đề “4-5. Bệnh Hansen (Phong)”Nhiễm trùng u hạt mãn tính do Mycobacterium leprae, tổn thương mắt được báo cáo ở 70-80% (30-40% ở bệnh nhân mới trong những năm gần đây). Viêm màng bồ đào trước u hạt mãn tính là chủ yếu, với các dấu hiệu đặc trưng như ngọc trai mống mắt, teo mống mắt, đồng tử nhỏ và dính mống mắt trước ngoại vi hình lều. Điều trị bằng đa hóa trị liệu (rifampicin, dapsone, clofazimine), và nếu có viêm màng bồ đào, thêm thuốc nhỏ mắt steroid.
4-6. Viêm nội nhãn do vi khuẩn nội sinh
Phần tiêu đề “4-6. Viêm nội nhãn do vi khuẩn nội sinh”Viêm nội nhãn do vi khuẩn nội sinh, lây truyền theo đường máu từ nhiễm trùng các cơ quan khác (áp xe gan, viêm nội tâm mạc, viêm phổi, v.v.) vào trong mắt, chủ yếu do trực khuẩn Gram âm (Klebsiella, Escherichia coli, v.v.) gây ra và tiên lượng rất xấu. So với nhiễm trùng ngoại sinh (sau phẫu thuật) do cầu khuẩn Gram dương, bệnh tiến triển nhanh hơn, việc tìm kiếm và điều trị ổ nhiễm trùng toàn thân là bắt buộc.
5. Tổng quan về viêm màng bồ đào do nấm
Phần tiêu đề “5. Tổng quan về viêm màng bồ đào do nấm”Viêm nội nhãn do nấm chủ yếu là nhiễm trùng nội sinh, Candida (Candida spp.) là phổ biến nhất, Aspergillus và Cryptococcus cũng là các tác nhân gây bệnh quan trọng.
Các yếu tố nguy cơ chính:
- Nuôi dưỡng tĩnh mạch trung tâm (IVH) và đặt catheter tĩnh mạch
- Sử dụng kháng sinh phổ rộng kéo dài
- Suy giảm miễn dịch (nhiễm HIV, ghép tạng, khối u ác tính, hóa trị)
- Đái tháo đường
- Sử dụng ma túy tĩnh mạch
Trong viêm nội nhãn do nấm, đục dịch kính hình cầu trắng hoặc dạng bông (“đục dạng khối”) là đặc trưng, và tiến triển chậm hơn so với viêm nội nhãn do vi khuẩn. Giai đoạn đầu có thể không triệu chứng hoặc chỉ có ruồi bay nhẹ, dễ bị bỏ sót. Khi tiến triển, xuất hiện đỏ mắt, đau mắt và viêm màng bồ đào toàn bộ. 30% viêm nội nhãn do nấm nội sinh xảy ra ở cả hai mắt8).
Chẩn đoán dựa vào cấy máu/cấy đầu ống thông, đo β-D-glucan, đo kháng nguyên Candida và cấy dịch kính. Điều trị cơ bản là kết hợp dùng thuốc kháng nấm (voriconazole, amphotericin B, fluconazole) và phẫu thuật cắt dịch kính.
6. Tổng quan về viêm màng bồ đào do ký sinh trùng
Phần tiêu đề “6. Tổng quan về viêm màng bồ đào do ký sinh trùng”6-1. Bệnh toxoplasma mắt
Phần tiêu đề “6-1. Bệnh toxoplasma mắt”Toxoplasma gondii (ký sinh trùng đơn bào nội bào) được cho là lây nhiễm cho khoảng 1/3 dân số thế giới, và tỷ lệ dương tính kháng thể ở người trưởng thành Nhật Bản là 20–30% 11). Mèo là vật chủ cuối cùng, và nhiễm trùng xảy ra qua đường miệng khi ăn phải noãn nang từ phân mèo hoặc ăn thịt chưa nấu chín kỹ.
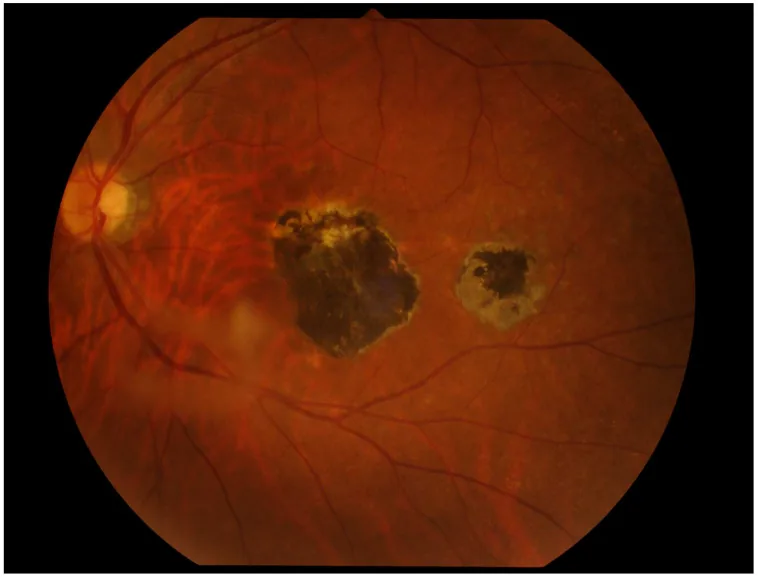
眼トキソプラズマ症はぶどう膜炎の原因疾患の**約1%**を占める11)。後天感染の眼底所見は周辺部の境界不鮮明な白色〜乳白色の滲出性網脲絡膜炎であり、陳旧性瘢痕病巣に接する「衛星病巣(satellite lesion)」が再発時の特徴的所見となる。前房炎症・硝子体混濁(「霧中のヘッドライト headlights in the fog」)を伴う。先天感染では両黄斑部に中心部厌白色線維性増殖と色素沈着を伴う瘢痕病巣がみられる。
診断は特徴的な眼所見と血清抗体価(IgG・IgM)の測定が主体となる。Q値(Goldmann-Witmer比)やPCRによる眼内液検査も有用である。治療はスピラマイシン酢酸エステル(アセチルスピラマイシン)あるいはクリンダマイシン1.2 g/日を4〜6週間内服し、滲出病変のコントロール目的でステロイド0.5 mg/kg/日を併用する。
6-2. 眼トキソカラ症
Phần tiêu đề “6-2. 眼トキソカラ症”イヌ回虫(Toxocara canis)またはネコ回虫(Toxocara cati)の幼虫移行症であり、片眼性が多い。眼内炎型・後極部腫瘤型・周辺部腫瘤型(最多)の3病型があり、強い硝子体混濁・網膜剥離をきたすことがある。ELISA(Toxocara CHECK®等)による血清抗体検索と特徴的眼所見で診断する。治療は駆虫薬(ジエチルカルバマジン)内服・ステロイド内服に加え、冷凍凝固・レーザー凝固・硝子体手術が適応となりうる。
7. Chiến lược chẩn đoán
Phần tiêu đề “7. Chiến lược chẩn đoán”7-1. Các điểm chính trong hỏi bệnh sử
Phần tiêu đề “7-1. Các điểm chính trong hỏi bệnh sử”Để chẩn đoán viêm màng bồ đào nhiễm trùng, cần hỏi bệnh sử một cách có hệ thống:
- Tuổi và giới tính: Viêm võng mạc CMV thường gặp ở bệnh nhân AIDS (chủ yếu nam giới 20-40 tuổi), HAU ở cư dân Kyushu/Okinawa
- Khu vực và tiền sử du lịch: Tiền sử du lịch đến vùng có tỷ lệ lao cao (Đông Nam Á, châu Phi, v.v.)
- Tiền sử tiếp xúc động vật: Mèo (Toxoplasma, Bartonella), Chó (Toxocara)
- Tiền sử ăn uống: Ăn thịt sống, cá sống (Toxoplasma)
- Tiền sử quan hệ tình dục và xét nghiệm HIV: Giang mai, CMV
- Tình trạng suy giảm miễn dịch: HIV, khối u ác tính, ghép tạng, sử dụng thuốc ức chế miễn dịch
- Tiền sử nuôi dưỡng tĩnh mạch và đặt catheter: Viêm nội nhãn do nấm
- Tiền sử zona và herpes môi trước đây: Viêm mống mắt do VZV, HSV
7-2. Phân biệt dựa trên dấu hiệu mắt
Phần tiêu đề “7-2. Phân biệt dựa trên dấu hiệu mắt”| Dấu hiệu | Bệnh nhiễm trùng gợi ý |
|---|---|
| Kết tủa dạng mỡ cừu (mutton-fat KP) | Viêm mống mắt do HSV/VZV, ARN, viêm màng bồ đào do lao |
| Viêm màng bồ đào trước kèm tăng nhãn áp (≥25 mmHg) | Viêm mống mắt do HSV/VZV, viêm màng bồ đào trước do CMV |
| Ổ hoại tử trắng hợp lưu ngoại vi | ARN (VZV/HSV) |
| Thâm nhiễm trắng kèm xuất huyết cực sau | Viêm võng mạc CMV (thể viêm mạch) |
| Đục dịch kính dạng khối (có xu hướng to dần) | Viêm nội nhãn do nấm |
| Đục dịch kính dạng màng hoặc dây | Viêm màng bồ đào liên quan đến HTLV-1 |
| Sẹo cũ + tổn thương vệ tinh | Bệnh toxoplasma mắt |
| Khối trắng ngoại vi + dây dịch kính | Bệnh toxocara mắt |
| Viêm mống mắt hạt + u hạt màng mạch | Viêm màng bồ đào do lao, giang mai |
| Viêm gai thị + đốm sao hoàng điểm | Bệnh mèo cào (Bartonella) |
7-3. Xét nghiệm toàn thân
Phần tiêu đề “7-3. Xét nghiệm toàn thân”| Xét nghiệm | Bệnh cần chẩn đoán |
|---|---|
| TPHA huyết thanh và RPR/VDRL | Viêm màng bồ đào do giang mai |
| IGRA (QuantiFERON và T-SPOT) | Viêm màng bồ đào do lao |
| Kháng nguyên CMV trong máu (phương pháp C7-HRP) và CMV-PCR | Viêm võng mạc do CMV |
| Kháng thể kháng HTLV-1 | Viêm màng bồ đào liên quan đến HTLV-1 |
| Kháng thể kháng HIV và số lượng CD4 | CMV/PORN/giang mai mắt |
| β-D-glucan và kháng nguyên Candida | Viêm nội nhãn do nấm |
| Kháng thể IgG/IgM kháng Toxoplasma | Bệnh toxoplasma mắt |
| Kháng thể kháng Toxocara (ELISA) | Bệnh toxocara mắt |
| Kháng thể kháng Bartonella henselae | Bệnh mèo cào |
| Cấy máu và siêu âm tim | Viêm nội nhãn do vi khuẩn nội sinh |
7-4. Xét nghiệm dịch nội nhãn (thủy dịch và dịch kính)
Phần tiêu đề “7-4. Xét nghiệm dịch nội nhãn (thủy dịch và dịch kính)”Xét nghiệm dịch nội nhãn là phương pháp xác định quan trọng nhất trong chẩn đoán viêm màng bồ đào nhiễm trùng, mẫu bệnh phẩm được thu thập bằng chọc dò tiền phòng (lấy thủy dịch) hoặc phẫu thuật cắt dịch kính (lấy dịch kính) 9).
Phương pháp PCR
Phần tiêu đề “Phương pháp PCR”DNA được chiết xuất từ thủy dịch hoặc dịch kính, và DNA của từng tác nhân gây bệnh được phát hiện bằng phương pháp PCR. PCR đa mồi thời gian thực cho phép phát hiện toàn diện nhiều loại virus trong một mẫu nhỏ, đặc biệt hữu ích trong chẩn đoán phân biệt viêm võng mạc do virus cấp tính 19).
Bộ xét nghiệm viêm màng bồ đào nhiễm trùng (y học tiên tiến): Có thể phát hiện đồng thời HSV-1/2, VZV, CMV, EBV, HHV-6/7, HTLV-1, DNA Toxoplasma gondii, v.v., được sử dụng để chẩn đoán đồng nhiễm nhiều tác nhân gây bệnh và các trường hợp kháng trị. Tuy nhiên, cần lưu ý rằng trong giai đoạn đầu của viêm võng mạc CMV (trước khi xuất hiện tế bào viêm ở tiền phòng), PCR có thể không phát hiện được.
Tỷ lệ Goldmann-Witmer (giá trị Q / tỷ lệ kháng thể)
Phần tiêu đề “Tỷ lệ Goldmann-Witmer (giá trị Q / tỷ lệ kháng thể)”Phương pháp phát hiện sự hiện diện của sản xuất kháng thể đặc hiệu tác nhân gây bệnh trong mắt, được tính bằng công thức sau:
Giá trị Q = (giá trị kháng thể virus trong dịch nội nhãn ÷ lượng IgG trong dịch nội nhãn) ÷ (giá trị kháng thể virus trong huyết thanh ÷ lượng IgG trong huyết thanh)
- Giá trị Q > 1: Khả năng có sản xuất kháng thể tại chỗ trong mắt
- Giá trị Q ≥6: Xác nhận sản xuất kháng thể tại chỗ đáng kể, và có thể xác định virus đó là tác nhân gây bệnh
Lưu ý rằng giá trị Q có thể bị đánh giá thấp trong giai đoạn đầu (trong vòng 10 ngày kể từ khi khởi phát) do sản xuất kháng thể nội nhãn không đủ. Không thể chẩn đoán nguyên nhân chỉ dựa vào hiệu giá kháng thể huyết thanh (hầu hết người lớn đều dương tính do nhiễm trùng trước đó)6).
Lưu đồ sử dụng PCR dịch nội nhãn
Phần tiêu đề “Lưu đồ sử dụng PCR dịch nội nhãn”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. Nguyên tắc điều trị
Phần tiêu đề “8. Nguyên tắc điều trị”8-1. Điều trị đặc hiệu theo tác nhân gây bệnh
Phần tiêu đề “8-1. Điều trị đặc hiệu theo tác nhân gây bệnh”| Tác nhân gây bệnh | Điều trị đầu tay | Bổ sung |
|---|---|---|
| HSV (ARN / viêm mống mắt) | ACV 10 mg/kg x 3 lần tiêm tĩnh mạch 2 tuần → VACV 1000 mg x 3 lần/ngày uống | Kết hợp chống viêm bằng thuốc nhỏ mắt steroid hoặc tiêm tĩnh mạch |
| VZV (viêm dây thần kinh thị giác và viêm mống mắt) | ACV 10-15 mg/kg x 3 lần tiêm tĩnh mạch + VACV uống | PORN điều trị theo phác đồ CMV |
| CMV (viêm võng mạc) | GCV 5 mg/kg x 2 lần tiêm tĩnh mạch trong 2-3 tuần (tấn công) → VGCV 900 mg x 2 lần/ngày uống (duy trì) | Phục hồi miễn dịch là phương pháp điều trị triệt để |
| CMV (viêm màng bồ đào trước) | GCV gel 0,15% nhỏ mắt (73% chuyên gia chọn là lựa chọn đầu tay) ± VGCV uống | Đối với diễn tiến mạn tính, cân nhắc điều trị duy trì 12 tháng (73% chuyên gia chọn GCV gel 0,15%) 2) |
| Lao | INH, RFP, PZA, EMB (phác đồ chuẩn 6 tháng) | Corticosteroid dùng khi cần |
| Giang mai | Benzylpenicillin G 24 triệu đơn vị/ngày tiêm tĩnh mạch 10-14 ngày | Chú ý phản ứng Herxheimer |
| Nấm (Candida) | Voriconazole hoặc Amphotericin B ± cắt dịch kính | Theo dõi bằng chỉ số β-D-glucan |
| Toxoplasma | Acetylspiramycin + steroid hoặc clindamycin | Thận trọng ở phụ nữ mang thai (dùng spiramycin) |
| Toxocara | Diethylcarbamazine + steroid | Cân nhắc laser hoặc phẫu thuật cắt dịch kính |
| Bệnh Lyme | Amoxicillin hoặc doxycycline trong 3 tuần | Thêm thuốc nhỏ mắt steroid cho tổn thương mắt |
| Bệnh Hansen (phong) | MDT (rifampicin, DDS, clofazimine) | Cần dùng steroid khi có phản ứng phong |
8-2. Sử dụng Corticosteroid Hợp lý
Phần tiêu đề “8-2. Sử dụng Corticosteroid Hợp lý”Khi sử dụng corticosteroid trong viêm màng bồ đào nhiễm trùng, phải điều trị kháng tác nhân gây bệnh trước hoặc đồng thời. Vai trò của corticosteroid là giảm tổn thương mô thứ phát do viêm, và được sử dụng kết hợp với điều trị tác nhân gây bệnh thích hợp trong nhiều bệnh viêm màng bồ đào nhiễm trùng như ARN, toxoplasma, viêm màng bồ đào do lao, và viêm màng bồ đào do phong.
Mặt khác, trong viêm võng mạc CMV (nhiễm trùng cơ hội thuần túy), điều trị bệnh nền (AIDS) để cải thiện miễn dịch là liệu pháp triệt để, và về cơ bản không sử dụng corticosteroid.
8-3. Thuốc giãn đồng tử và Quản lý Nhãn áp
Phần tiêu đề “8-3. Thuốc giãn đồng tử và Quản lý Nhãn áp”Để ngăn ngừa dính mống mắt sau, sử dụng tropicamide và phenylephrine nhỏ mắt (1-6 lần/ngày) cho viêm tiền phòng. Đối với nhãn áp cao (tăng nhãn áp đặc trưng trong viêm mống mắt do HSV/VZV và viêm màng bồ đào trước do CMV), chọn thuốc hạ nhãn áp như ức chế carbonic anhydrase và thuốc chẹn beta, nhưng prostaglandin cần thận trọng do nguy cơ làm nặng thêm viêm.
9. Ma trận nguy cơ theo tình trạng ức chế miễn dịch
Phần tiêu đề “9. Ma trận nguy cơ theo tình trạng ức chế miễn dịch”| Bối cảnh | Tác nhân gây bệnh cần đặc biệt chú ý | Xét nghiệm ưu tiên |
|---|---|---|
| Nhiễm HIV (CD4 <50/µL) | CMV (viêm võng mạc, ARN, PORN), nấm (cryptococcus), giang mai | PCR dịch nội nhãn (đa mồi), kháng nguyên CMV, β-D-glucan |
| Sau ghép tạng đặc và sử dụng thuốc ức chế miễn dịch | CMV, nấm (Aspergillus, Candida), EBV | CMV-PCR, β-D-glucan, cấy máu |
| Khối u ác tính sau hóa trị | Nấm (Candida, Aspergillus), CMV | β-D-glucan, cấy máu |
| IVH dài hạn / đặt ống thông | Viêm nội nhãn do Candida | β-D-glucan / cấy máu (bắt buộc tham vấn nhãn khoa) |
| Nguy cơ lao cao (tiền sử du lịch/tiếp xúc) | Lao (u hạt hắc mạc / thể viêm mạch) | IGRA / CT ngực |
| MSM (nam giới quan hệ tình dục đồng giới) / HIV+ | Giang mai (giang mai mắt khoảng 1-1,5%), CMV | Xét nghiệm TPHA, RPR, HIV |
| Người có miễn dịch bình thường (trung niên trở lên) | Viêm mống mắt do HSV/VZV, ARN | PCR dịch thủy pha trước, giá trị Q |
| Trẻ em / tiền sử tiếp xúc với thú cưng | Toxocara / Toxoplasma | Kháng thể huyết thanh (ELISA) |
10. Các câu hỏi thường gặp
Phần tiêu đề “10. Các câu hỏi thường gặp”Khi khó phân biệt giữa viêm màng bồ đào nhiễm trùng và không nhiễm trùng chỉ dựa trên triệu chứng lâm sàng, hoặc khi xét nghiệm huyết thanh âm tính mặc dù nghi ngờ nhiễm trùng, chọc dò tiền phòng được xem xét tích cực. Đặc biệt trong các trường hợp nghi ngờ viêm võng mạc hoại tử (ARN, PORN, CMV retinitis), xét nghiệm PCR dịch nội nhãn được thực hiện càng sớm càng tốt vì chẩn đoán sớm liên quan trực tiếp đến lựa chọn điều trị và tiên lượng. Trong các trường hợp PCR âm tính ở giai đoạn đầu hoặc các trường hợp kháng trị, PCR đa mồi rất hữu ích.
Đầu tiên, thực hiện PCR dịch nội nhãn ngay lập tức để xác định tác nhân gây bệnh, và ngay khi xác định được tác nhân, bắt đầu điều trị thuốc đặc hiệu. Vì ngừng steroid đột ngột có thể gây ra phản ứng viêm bùng phát, nên giảm liều một cách thận trọng sau khi bắt đầu điều trị kháng tác nhân. Đặc biệt trong viêm màng bồ đào do lao được điều trị bằng steroid đơn thuần, nguy cơ tái hoạt và lan tỏa lao tiềm ẩn tăng lên, do đó cần tiến hành thăm khám toàn thân khẩn cấp (CT ngực, IGRA) phối hợp với khoa hô hấp.
Ngay cả sau khi kết thúc điều trị, Toxoplasma vẫn tồn tại dưới dạng nang kháng thuốc trong các tổn thương sẹo teo. Tái phát xảy ra ở khoảng 5-30% trường hợp do suy giảm miễn dịch hoặc mang thai. Ở những bệnh nhân tái phát thường xuyên, có thể xem xét điều trị dự phòng dài hạn bằng trimethoprim-sulfamethoxazole. Trong thời kỳ mang thai, nếu phụ nữ mang thai có kháng thể Toxoplasma âm tính bị nhiễm trùng nguyên phát, có nguy cơ lây truyền dọc sang thai nhi (khoảng 40%), do đó cần hướng dẫn tránh tiếp xúc với phân mèo, đất và ăn thịt sống.
11. Bài viết liên quan
Phần tiêu đề “11. Bài viết liên quan”Viêm màng bồ đào do virus
Phần tiêu đề “Viêm màng bồ đào do virus”Viêm màng bồ đào do vi khuẩn và các bệnh viêm màng bồ đào nhiễm trùng khác
Phần tiêu đề “Viêm màng bồ đào do vi khuẩn và các bệnh viêm màng bồ đào nhiễm trùng khác”Tài liệu tham khảo
Phần tiêu đề “Tài liệu tham khảo”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
