
Uveíte Infecciosa
Pontos-chave em resumo
Seção intitulada “Pontos-chave em resumo”Pontos-chave de relance
1. O que é uveíte infecciosa?
Seção intitulada “1. O que é uveíte infecciosa?”Uveíte é um termo geral para inflamação intraocular, classificada por etiologia em “uveíte exógena (infecciosa)” e “uveíte endógena (não infecciosa)”. Uveíte infecciosa refere-se à inflamação intraocular causada por patógenos como bactérias, vírus, fungos e parasitas, diretamente ou por mecanismos imunomediados. A incidência anual de novos casos de uveíte é de 17 a 52 por 100.000 pessoas, e a prevalência é de 38 a 714 por 100.000 pessoas1,16).
Em um estudo epidemiológico realizado pela Sociedade Japonesa de Inflamação Ocular em 2002 (3.060 casos), a uveíte infecciosa representou cerca de 16% do total 1,7). Entre elas, iridociclite herpética 3,6%, endoftalmite bacteriana 3,8%, necrose retiniana aguda (ARN) 1,3%, toxoplasmose ocular 1,1%, toxocaríase ocular 1,1%, retinite por CMV 0,8% e uveíte associada ao HTLV-1 1,0% são citadas como principais doenças. Por outro lado, internacionalmente, a toxoplasmose e a uveíte tuberculosa são consideradas responsáveis por mais de 50% das uveítes infecciosas em países em desenvolvimento 2,13), com diferenças regionais marcantes 8).
A razão pela qual a identificação da causa da uveíte infecciosa é importante é que a estratégia de tratamento difere fundamentalmente da uveíte não infecciosa. Na uveíte não infecciosa, a imunossupressão (esteroides/imunomoduladores) é o pilar, mas na uveíte infecciosa, a terapia específica para o patógeno é essencial primeiro, e a administração descuidada de esteroides pode piorar drasticamente a doença.
2. Classificação
Seção intitulada “2. Classificação”2-1. Classificação por localização
Seção intitulada “2-1. Classificação por localização”A uveíte é classificada em quatro tipos de acordo com o local principal da inflamação (classificação do SUN Working Group):
| Classificação | Localização | Doenças representativas (infecciosas) |
|---|---|---|
| Uveíte anterior | Íris e corpo ciliar (irite, iridociclite) | Irite por HSV/VZV, uveíte anterior por CMV, doença de Lyme |
| Uveíte intermediária | Vítreo e pars plana do corpo ciliar | Uveíte associada ao HTLV-1, Doença de Lyme |
| Uveíte posterior | Retina, coroide e vítreo posterior | Retinite por CMV, Toxoplasmose ocular, Toxocaríase ocular |
| panuveíte | camada total | ARN, tuberculose, sífilis, endoftalmite fúngica |
2-2. Classificação por patógeno
Seção intitulada “2-2. Classificação por patógeno”A uveíte infecciosa é classificada em 4 grupos de acordo com o tipo de patógeno.
A família do vírus herpes (HHV-1 a 8) é a mais comum, e especialmente HSV-1/2, VZV, CMV e HTLV-1 são clinicamente importantes. Eles apresentam quadros clínicos variados dependendo da imunidade do hospedeiro. Em indivíduos imunocompetentes, uveíte anterior e ARN por HSV/VZV são típicos, enquanto em imunocomprometidos, retinite por CMV e PORN são típicos.
Bacteriana
Seção intitulada “Bacteriana”Mycobacterium tuberculosis, Treponema pallidum (sífilis), Bartonella (doença da arranhadura do gato), Borrelia de Lyme e outros são os principais patógenos. Na endoftalmite bacteriana endógena, bacilos Gram-negativos (E. coli, Klebsiella, etc.) são frequentes, com progressão rápida e prognóstico ruim.
Fúngica
Seção intitulada “Fúngica”Candida, Aspergillus, Cryptococcus e outros causam infecção endógena, ocorrendo em hospedeiros imunocomprometidos (cateter venoso central, imunossupressão, infecção por HIV). A endoftalmite pós-candidemia é particularmente problemática.
Parasitária
Seção intitulada “Parasitária”Toxoplasmose ocular (Toxoplasma gondii) e toxocaríase ocular (Toxocara canis/cati) são doenças representativas. A toxoplasmose pode reativar mesmo na infecção adquirida em adultos, causando linfadenopatia e coriorretinite adquirida.
2-3. Classificação por via de infecção
Seção intitulada “2-3. Classificação por via de infecção”| Classificação | Via de infecção | Doenças representativas |
|---|---|---|
| Endógena | Disseminação hematogênica (outros órgãos → olho) | Endoftalmite bacteriana, endoftalmite fúngica, tuberculose, sífilis, retinite por CMV |
| exógeno (exogenous) | invasão direta (trauma/cirurgia) | endoftalmite pós-operatória, endoftalmite pós-traumática |
3. Visão Geral da Uveíte Viral
Seção intitulada “3. Visão Geral da Uveíte Viral”A inflamação da úvea, retina e vítreo envolvendo vírus é chamada de uveíte viral. O herpesvírus humano (HHV) tem alta afinidade pelo tecido retiniano e causa várias doenças oculares. A uveíte viral é caracterizada por manifestações clínicas variadas dependendo da imunidade do hospedeiro, causadas pela toxicidade viral direta e inflamação induzida por reação imune. As taxas de diagnóstico melhoraram significativamente graças à pesquisa abrangente por PCR de fluidos intraoculares.
3-1. Patógenos da família do vírus herpes e lesões oculares
Seção intitulada “3-1. Patógenos da família do vírus herpes e lesões oculares”| Vírus | Lesões oculares em imunocompetentes | Lesões oculares em imunocomprometidos |
|---|---|---|
| HSV-1/2 (HHV-1/2) | Iridociclite herpética, ARN | PORN (raro) |
| VZV (HHV-3) | Herpes zoster oftálmico, iridociclite herpética, ARN | PORN |
| CMV (HHV-5) | Endotelite corneana, uveíte anterior por CMV | Retinite por CMV, uveíte de recuperação imune (IRU) |
| EBV (HHV-4) | Uveíte leve (rara) | Lesão semelhante a ARN (rara) |
| HTLV-1 | Uveíte intermediária a panuveíte (opacidade vítrea em véu) | Mesmo (grave) |
| Vírus da rubéola | Associação com iridociclite heterocrômica de Fuchs | ─ |
3-2. Necrose Retiniana Aguda (ARN)
Seção intitulada “3-2. Necrose Retiniana Aguda (ARN)”A ARN inicia-se como iridociclite aguda com precipitados ceráticos pigmentados e evolui para retinite necrosante com lesões granulares amarelo-esbranquiçadas na periferia do fundo que rapidamente coalescem e se expandem. O VZV é o agente mais comum (frequentemente casos graves), seguido pelo HSV-1/2. O descolamento regmatogênico da retina com rasgo retiniano ocorre em alta taxa (cerca de 75%), e o prognóstico visual é ruim 18).
Critérios Diagnósticos de ARN da Sociedade Japonesa de Inflamação Ocular (Grupo de Diagnóstico Definitivo):
- Achados oculares iniciais: ① células na câmara anterior ou precipitados ceráticos (KP) gordurosos, ② uma ou mais lesões amarelo-esbranquiçadas (periféricas), ③ arterite retiniana, ④ hiperemia do disco óptico, ⑤ opacidade vítrea inflamatória, ⑥ aumento da pressão intraocular. Destes, ① e ② são obrigatórios.
- Itens de evolução: expansão circunferencial rápida, rasgo/descolamento de retina, oclusão vascular, atrofia do nervo óptico, resposta a antivirais anti-herpéticos. Um ou mais itens.
- Exame de fluidos intraoculares: PCR do humor aquoso ou vítreo positivo para HSV-1, HSV-2 ou VZV.
O grupo de diagnóstico clínico (sem necessidade de exame de fluidos intraoculares) pode ser diagnosticado se preencher os achados iniciais ① e ②, mais dois itens de ③ a ⑥, e um item de evolução.
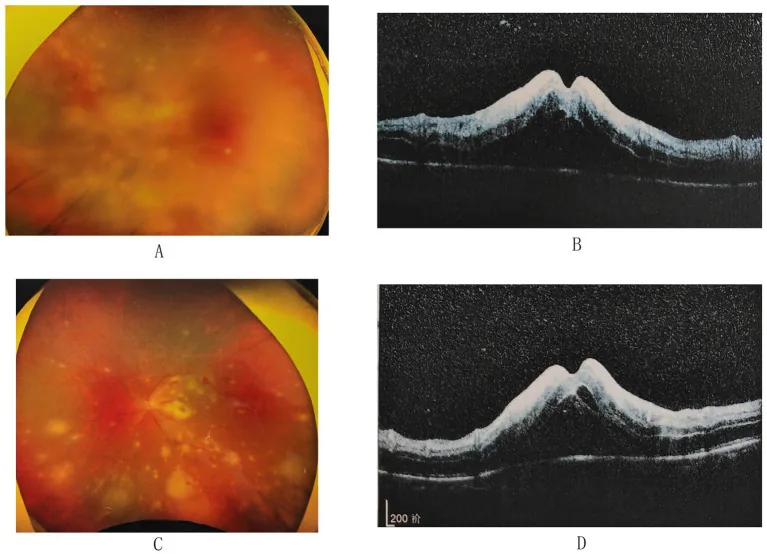
3-3. Retinite por CMV
Seção intitulada “3-3. Retinite por CMV”O CMV é uma infecção oportunista em pacientes imunocomprometidos, especialmente com AIDS, ocorrendo frequentemente quando a contagem de linfócitos T CD4+ cai para 50–100/µL 20). Existem três tipos: (1) tipo granular periférico (lesões em leque com grânulos brancos), (2) tipo vasculite do polo posterior (hemorragia e edema), (3) tipo vasculite em geada (embranquecimento ao redor de grandes vasos), e frequentemente se misturam clinicamente. A uveíte de recuperação imune (IRU) é uma complicação importante 15), exigindo manejo oftalmológico após início da terapia antirretroviral.
3-4. Uveíte associada ao HTLV-1 (HAU)
Seção intitulada “3-4. Uveíte associada ao HTLV-1 (HAU)”Ocorre em cerca de 0,1% dos portadores de HTLV-1, sendo mais comum nas regiões de Kyushu e Okinawa 12). Achados característicos: precipitados ceráticos granulares brancos, nódulos de íris, opacidade vítrea em véu/cordão/granular e grânulos brancos aderidos ao redor dos vasos retinianos. Frequentemente associada ao hipertireoidismo. O prognóstico visual é relativamente bom, mas pode haver recidiva com redução ou suspensão de esteroides após resposta.
3-5. Vírus da rubéola e iridociclite heterocrômica de Fuchs
Seção intitulada “3-5. Vírus da rubéola e iridociclite heterocrômica de Fuchs”A iridociclite heterocrômica de Fuchs (tríade: heterocromia de íris, iridociclite, catarata) está associada ao vírus da rubéola. Na síndrome da rubéola congênita, a infecção transplacentária nos primeiros 3 meses de gestação causa coriorretinite com aspecto de fundo de olho em sal e pimenta.
4. Visão Geral da Uveíte Bacteriana
Seção intitulada “4. Visão Geral da Uveíte Bacteriana”4-1. Uveíte Tuberculosa
Seção intitulada “4-1. Uveíte Tuberculosa”A inflamação intraocular causada pelo Mycobacterium tuberculosis envolve dois mecanismos: infecção direta e imunomediada (reação de hipersensibilidade). Os fenótipos clínicos são variados, incluindo granuloma coroidal (nódulo), descolamento seroso da retina, coroidite em chumbo, tipo vasculite e pan-uveíte.
O IGRA (QuantiFERON®-TB Gold Plus ou T-SPOT®-TB) é útil para o diagnóstico, observando-se que o teste tuberculínico pode ser negativo em idosos ou pacientes com imunidade celular reduzida, como na AIDS. Quanto ao prognóstico visual da uveíte tuberculosa, foi relatado que cerca de um terço dos casos atinge melhor acuidade visual corrigida inferior a 3/60 3). Os critérios de padrão de doença para uveíte tuberculosa propostos pelo SUN Working Group (2021) incluem: (1) uveíte anterior com nódulos de íris, (2) coroidite serpiginosa, (3) nódulos coroidais (tuberculoma), (4) coroidite multifocal em casos de tuberculose sistêmica ativa, (5) vasculite retiniana oclusiva 5). Na Índia e na Indonésia, cerca de 22,9-48,0% das uveítes infecciosas são tuberculosas 3,14), destacando sua importância em regiões de alta prevalência.
4-2. Uveíte Sifilítica
Seção intitulada “4-2. Uveíte Sifilítica”A inflamação intraocular causada pelo Treponema pallidum é chamada de “grande imitadora” e pode assumir qualquer forma de uveíte anterior, posterior ou pan-uveíte. Nos últimos anos, houve um aumento global, especialmente entre homens que fazem sexo com homens (HSH), e em casos de coinfecção pelo HIV, o risco de uveíte sifilítica é cerca de 2 vezes maior 4). Estima-se que haja cerca de 570–600 milhões de novos casos de sífilis por ano no mundo (15–49 anos) 4), e cerca de 1–1,5% dos pacientes com sífilis desenvolvem lesões oculares 4,10).
O diagnóstico é feito por testes sorológicos (TPHA e RPR/VDRL), e a interpretação é feita pela combinação do teste de antígeno treponêmico e não treponêmico. O tratamento de primeira linha é benzilpenicilina G (Aquacilina®) 24 milhões de unidades/dia intravenosa por 10–14 dias, conforme o tratamento da neurossífilis, e ceftriaxona intravenosa é uma alternativa. Deve-se atentar para a reação de Jarisch-Herxheimer (febre e piora da inflamação dentro de 24 horas após o tratamento).
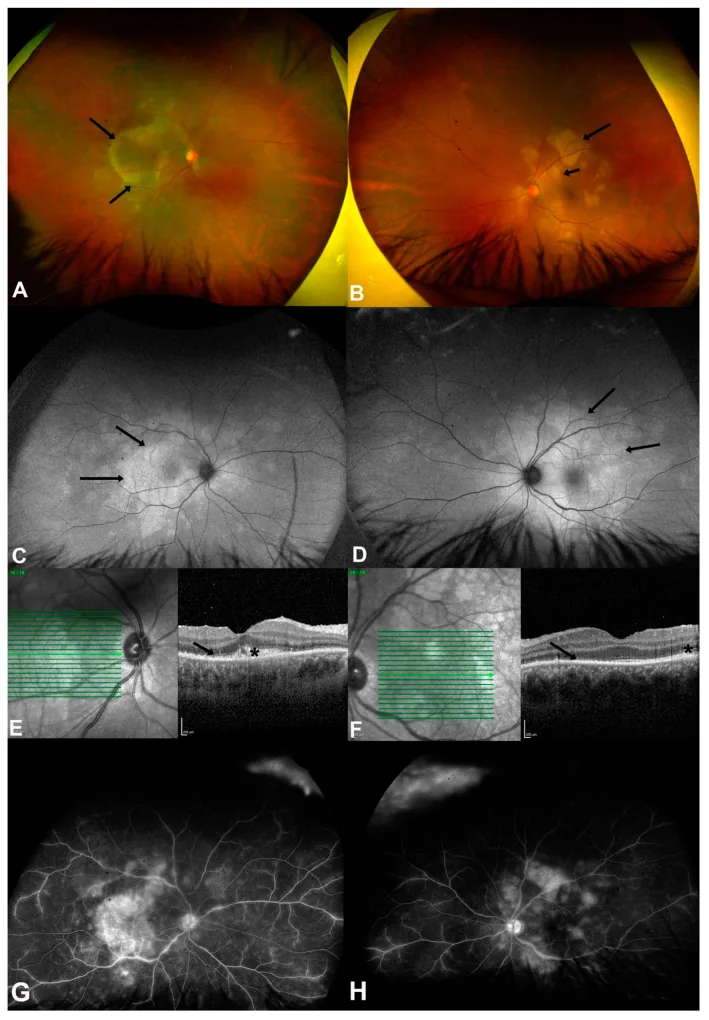
4-3. Doença da arranhadura do gato (Infecção por Bartonella)
Seção intitulada “4-3. Doença da arranhadura do gato (Infecção por Bartonella)”Infecção por Bartonella henselae, sendo o histórico de contato com gatos um importante item da anamnese. Os achados de fundo de olho incluem neurite óptica (sinal de estrela macular), manchas brancas estreladas na mácula e descolamento seroso da retina, frequentemente assumindo a forma de uveíte posterior. O diagnóstico é feito pela medição do título de anticorpos anti-Bartonella henselae, e o tratamento antibiótico é realizado com azitromicina, doxiciclina e rifampicina.
4-4. Doença de Lyme
Seção intitulada “4-4. Doença de Lyme”Infecção por espiroquetas do gênero Borrelia transmitida por carrapatos, surgindo nos estágios 2-3 várias lesões oculares (uveíte, vasculite retiniana, neurite óptica, ceratite, etc.). O eritema migratório crônico é a erupção cutânea característica do estágio 1, e o histórico de picada de carrapato é uma pista diagnóstica. O diagnóstico é feito pelo aumento de anticorpos IgM séricos por ELISA, e o tratamento é com antibióticos penicilínicos ou tetraciclinas. Requer diferenciação de sífilis e sarcoidose.
4-5. Doença de Hansen (Hanseníase)
Seção intitulada “4-5. Doença de Hansen (Hanseníase)”Infecção granulomatosa crônica por Mycobacterium leprae, com lesões oculares relatadas em 70-80% (30-40% em novos pacientes nos últimos anos). Predomina a uveíte anterior granulomatosa crônica, com achados característicos como pérola da íris, atrofia da íris, pupila pequena e sinéquia anterior periférica em tenda. O tratamento é com poliquimioterapia (rifampicina, dapsona, clofazimina), e se houver uveíte, adicionam-se colírios de esteroides.
4-6. Endoftalmite Bacteriana Endógena
Seção intitulada “4-6. Endoftalmite Bacteriana Endógena”A endoftalmite bacteriana endógena, que se propaga hematogenicamente de infecções em outros órgãos (abscesso hepático, endocardite, pneumonia, etc.) para o interior do olho, é causada principalmente por bacilos Gram-negativos (Klebsiella, Escherichia coli, etc.) e tem prognóstico muito ruim. Comparada à infecção exógena (pós-operatória) por cocos Gram-positivos, sua progressão é mais rápida, sendo essencial a busca e tratamento da fonte sistêmica de infecção.
5. Visão Geral da Uveíte Fúngica
Seção intitulada “5. Visão Geral da Uveíte Fúngica”A endoftalmite fúngica é predominantemente de origem endógena, sendo Candida (Candida spp.) a mais comum, e Aspergillus e Cryptococcus também são patógenos importantes.
Principais fatores de risco:
- Nutrição parenteral central (NPT) e cateter venoso central
- Uso prolongado de antibióticos de amplo espectro
- Imunossupressão (infecção por HIV, transplante de órgãos, neoplasias malignas, quimioterapia)
- Diabetes mellitus
- Uso de drogas intravenosas
Na endoftalmite fúngica, a opacidade vítrea branca esférica ou algodonosa (“opacidade em massa”) é característica, e a progressão é mais lenta em comparação com a endoftalmite bacteriana. No início, pode ser assintomática ou apresentar apenas moscas volantes leves, sendo facilmente negligenciada. Com a progressão, surgem hiperemia, dor ocular e panuveíte. 30% das endoftalmites fúngicas endógenas ocorrem bilateralmente8).
O diagnóstico é feito por hemocultura/cultura de ponta de cateter, β-D-glucano, dosagem de antígeno de Candida e cultura de vítreo. O tratamento básico é a combinação de administração de antifúngicos (voriconazol, anfotericina B, fluconazol) e vitrectomia.
6. Visão geral da uveíte parasitária
Seção intitulada “6. Visão geral da uveíte parasitária”6-1. Toxoplasmose ocular
Seção intitulada “6-1. Toxoplasmose ocular”Toxoplasma gondii (protozoário intracelular obrigatório) infecta cerca de 1/3 da população mundial, e a soroprevalência em adultos japoneses é de 20–30% 11). Os felinos são os hospedeiros definitivos, e a infecção ocorre pela ingestão de oocistos das fezes de gatos ou pelo consumo de carne mal cozida.
眼トキソプラズマ症はぶどう膜炎の原因疾患の**約1%**を占める11)。後天感染の眼底所見は周辺部の境界不鮮明な白色〜乳白色の滲出性網脲絡膜炎であり、陳旧性瘢痕病巣に接する「衛星病巣(satellite lesion)」が再発時の特徴的所見となる。前房炎症・硝子体混濁(「霧中のヘッドライト headlights in the fog」)を伴う。先天感染では両黄斑部に中心部厌白色線維性増殖と色素沈着を伴う瘢痕病巣がみられる。
診断は特徴的な眼所見と血清抗体価(IgG・IgM)の測定が主体となる。Q値(Goldmann-Witmer比)やPCRによる眼内液検査も有用である。治療はスピラマイシン酢酸エステル(アセチルスピラマイシン)あるいはクリンダマイシン1.2 g/日を4〜6週間内服し、滲出病変のコントロール目的でステロイド0.5 mg/kg/日を併用する。
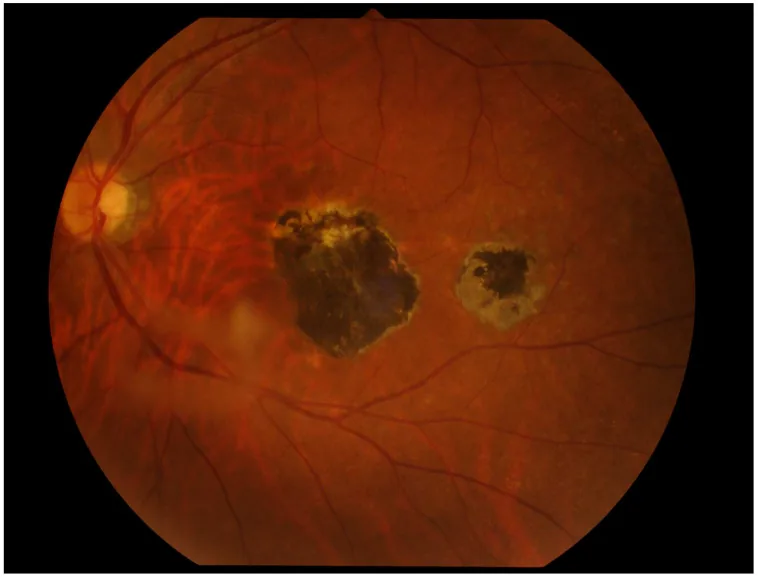
6-2. 眼トキソカラ症
Seção intitulada “6-2. 眼トキソカラ症”イヌ回虫(Toxocara canis)またはネコ回虫(Toxocara cati)の幼虫移行症であり、片眼性が多い。眼内炎型・後極部腫瘤型・周辺部腫瘤型(最多)の3病型があり、強い硝子体混濁・網膜剥離をきたすことがある。ELISA(Toxocara CHECK®等)による血清抗体検索と特徴的眼所見で診断する。治療は駆虫薬(ジエチルカルバマジン)内服・ステロイド内服に加え、冷凍凝固・レーザー凝固・硝子体手術が適応となりうる。
7. Estratégia Diagnóstica
Seção intitulada “7. Estratégia Diagnóstica”7-1. Pontos-chave na Anamnese
Seção intitulada “7-1. Pontos-chave na Anamnese”Para o diagnóstico de uveíte infecciosa, uma anamnese sistemática é essencial:
- Idade e sexo: Retinite por CMV é comum em pacientes com AIDS (predominantemente homens de 20 a 40 anos), HAU em residentes de Kyushu/Okinawa
- Região e histórico de viagem: Histórico de viagem para áreas de alta prevalência de tuberculose (Sudeste Asiático, África, etc.)
- Histórico de contato com animais: Gatos (Toxoplasma, Bartonella), Cães (Toxocara)
- Histórico alimentar: Ingestão de carne crua, peixe cru (Toxoplasma)
- Histórico de comportamento sexual e teste de HIV: Sífilis, CMV
- Estado de imunossupressão: HIV, neoplasia maligna, transplante de órgão, uso de imunossupressores
- Histórico de NPT e cateter: Endoftalmite fúngica
- Histórico prévio de herpes zoster e herpes labial: Irite por VZV, HSV
7-2. Diferenciação com base nos achados oculares
Seção intitulada “7-2. Diferenciação com base nos achados oculares”| Achado | Doença infecciosa sugerida |
|---|---|
| Precipitados ceráticos tipo gordura de carneiro (mutton-fat KP) | Irite por HSV/VZV, ARN, uveíte tuberculosa |
| Uveíte anterior com hipertensão ocular (≥25 mmHg) | Irite por HSV/VZV, uveíte anterior por CMV |
| Lesões necróticas brancas confluentes periféricas | ARN (VZV/HSV) |
| Infiltrado branco com hemorragia no polo posterior | Retinite por CMV (tipo vasculítico) |
| Opacidade vítrea em massa (tendência a aumentar) | Endoftalmite fúngica |
| Opacidade vítrea em véu ou cordão | Uveíte associada ao HTLV-1 |
| Cicatriz antiga + lesões satélites | Toxoplasmose ocular |
| Massa branca periférica + cordões vítreos | Toxocaríase ocular |
| Irite granulomatosa + granuloma coroidal | Uveíte tuberculosa, sifilítica |
| Papilite do nervo óptico + mancha estrelada macular | Doença da arranhadura do gato (Bartonella) |
7-3. Exames sistêmicos
Seção intitulada “7-3. Exames sistêmicos”| Exame | Doenças-alvo |
|---|---|
| TPHA sérico e RPR/VDRL | Uveíte sifilítica |
| IGRA (QuantiFERON e T-SPOT) | Uveíte tuberculosa |
| Antigenemia CMV (método C7-HRP) e CMV-PCR | Retinite por CMV |
| Anticorpo anti-HTLV-1 | Uveíte associada ao HTLV-1 |
| Anticorpo anti-HIV e contagem de CD4 | CMV/PORN/sífilis ocular |
| β-D-glucano e antígeno de Candida | Endoftalmite fúngica |
| IgG/IgM anti-Toxoplasma | Toxoplasmose ocular |
| Anticorpo anti-Toxocara (ELISA) | Toxocaríase ocular |
| Anticorpo anti-Bartonella henselae | Doença da arranhadura do gato |
| Hemocultura e ecocardiografia | Endoftalmite bacteriana endógena |
7-4. Exame do líquido intraocular (humor aquoso e vítreo)
Seção intitulada “7-4. Exame do líquido intraocular (humor aquoso e vítreo)”O exame do líquido intraocular é o método de confirmação mais importante no diagnóstico de uveíte infecciosa, e a amostra é obtida por punção da câmara anterior (coleta de humor aquoso) ou vitrectomia (coleta de vítreo) 9).
O DNA é extraído do humor aquoso ou vítreo, e o DNA de cada patógeno é detectado por PCR. A PCR multiplex em tempo real permite a pesquisa abrangente de múltiplos vírus em uma pequena amostra, sendo particularmente útil no diagnóstico diferencial da retinite viral aguda 19).
Kit de uveíte infecciosa (medicina avançada): Pode detectar HSV-1/2, VZV, CMV, EBV, HHV-6/7, HTLV-1, DNA de Toxoplasma gondii, etc. simultaneamente, sendo utilizado para diagnóstico de coinfecção por múltiplos patógenos e casos refratários. No entanto, deve-se observar que nos estágios iniciais da retinite por CMV (antes do aparecimento de células inflamatórias na câmara anterior), pode não ser detectado por PCR.
Razão de Goldmann-Witmer (valor Q / taxa de anticorpos)
Seção intitulada “Razão de Goldmann-Witmer (valor Q / taxa de anticorpos)”Método para detectar a presença ou ausência de produção de anticorpos específicos para o patógeno dentro do olho, calculado pela seguinte fórmula:
Valor Q = (valor do anticorpo viral no fluido intraocular ÷ quantidade de IgG no fluido intraocular) ÷ (valor do anticorpo viral no soro ÷ quantidade de IgG no soro)
- Valor Q > 1: Possibilidade de produção local de anticorpos intraoculares
- Valor Q ≥6: Produção local significativa de anticorpos confirmada, e o vírus pode ser identificado como agente etiológico
Observe que o valor Q pode ser subestimado no início (dentro de 10 dias do início) devido à produção insuficiente de anticorpos intraoculares. O diagnóstico etiológico não pode ser feito apenas com base no título de anticorpos séricos (a maioria dos adultos é positiva devido a infecção prévia)6).
Fluxograma de uso de PCR em fluidos intraoculares
Seção intitulada “Fluxograma de uso de PCR em fluidos intraoculares”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. Princípios do Tratamento
Seção intitulada “8. Princípios do Tratamento”8-1. Tratamento específico por patógeno
Seção intitulada “8-1. Tratamento específico por patógeno”| Patógeno | Tratamento de primeira linha | Observações |
|---|---|---|
| HSV (Necrose Retiniana Aguda / Irite) | ACV 10 mg/kg x 3 vezes IV por 2 semanas → VACV 1000 mg x 3 vezes/dia VO | Associar anti-inflamatório com colírio de esteroide ou IV |
| VZV (neurite óptica e irite) | ACV 10-15 mg/kg x 3 vezes IV + VACV oral | PORN segue o tratamento para CMV |
| CMV (retinite) | GCV 5 mg/kg x 2 vezes IV por 2-3 semanas (indução) → VGCV 900 mg x 2 vezes/dia oral (manutenção) | A recuperação imunológica é o tratamento curativo |
| CMV (uveíte anterior) | Gel de GCV 0,15% colírio (73% dos especialistas escolhem como primeira opção) ± VGCV oral | Para curso crônico, considerar terapia de manutenção por 12 meses (73% dos especialistas escolhem gel de GCV 0,15%) 2) |
| Tuberculose | INH, RFP, PZA, EMB (regime padrão de 6 meses) | Corticosteroides conforme necessário |
| Sífilis | Benzilpenicilina G 24 milhões de unidades/dia IV por 10-14 dias | Atenção à reação de Herxheimer |
| Fungo (Candida) | Voriconazol ou anfotericina B ± vitrectomia | Monitoramento pelo índice de β-D-glucana |
| Toxoplasma | Acetil espiramicina + esteroide ou clindamicina | Atenção em gestantes (usar espiramicina) |
| Toxocara | Dietilcarbamazina + esteroide | Considerar laser ou vitrectomia |
| Doença de Lyme | Amoxicilina ou doxiciclina por 3 semanas | Adicionar colírio de esteroide para lesões oculares |
| Doença de Hansen (hanseníase) | MDT (rifampicina, DDS, clofazimina) | Esteroides necessários durante reação hansênica |
8-2. Uso Apropriado de Esteroides
Seção intitulada “8-2. Uso Apropriado de Esteroides”No caso de uveíte infecciosa, se os esteroides forem usados, o tratamento antipatógeno deve ser administrado antes ou concomitantemente. O papel dos esteroides é reduzir o dano tecidual secundário causado pela inflamação, e eles são usados em combinação com o tratamento patogênico adequado em muitas uveítes infecciosas, como ARN, toxoplasmose, uveíte tuberculosa e uveíte hansênica.
Por outro lado, na retinite por CMV (infecção oportunista pura), o tratamento da doença de base (AIDS) para melhorar a imunidade é a terapia curativa, e os esteroides basicamente não são usados.
8-3. Midriáticos e Controle da Pressão Intraocular
Seção intitulada “8-3. Midriáticos e Controle da Pressão Intraocular”Para prevenir sinéquias posteriores, use tropicamida e fenilefrina colírio (1-6 vezes/dia) para inflamação do segmento anterior. Para hipertensão ocular (elevação da PIO é característica em irite por HSV/VZV e uveíte anterior por CMV), escolha medicamentos hipotensores oculares como inibidores da anidrase carbônica e betabloqueadores, mas os prostaglandinas devem ser usados com cautela devido ao risco de exacerbação da inflamação.
9. Matriz de Risco por Estado de Imunossupressão
Seção intitulada “9. Matriz de Risco por Estado de Imunossupressão”| Contexto | Patógenos de Atenção Especial | Exames Prioritários |
|---|---|---|
| Infecção por HIV (CD4 <50/µL) | CMV (retinite, ARN, PORN), fungos (criptococo), sífilis | PCR de fluido intraocular (multiplex), antígeno CMV, β-D-glucano |
| Após transplante de órgão sólido e uso de imunossupressores | CMV, fungos (Aspergillus, Candida), EBV | CMV-PCR, β-D-glucano, hemocultura |
| Neoplasia maligna após quimioterapia | Fungos (Candida, Aspergillus), CMV | β-D-glucano, hemocultura |
| IVH prolongado / cateterismo | Endoftalmite por Candida | β-D-glucano / hemocultura (consulta oftalmológica obrigatória) |
| Alto risco de tuberculose (histórico de viagem/contato) | Tuberculose (granuloma coroidal / tipo vasculítico) | IGRA / TC de tórax |
| HSH (homens que fazem sexo com homens) / HIV+ | Sífilis (sífilis ocular cerca de 1-1,5%), CMV | Testes TPHA, RPR, HIV |
| Imunocompetente (meia-idade ou mais) | Irite por HSV/VZV, ARN | PCR do humor aquoso anterior, valor Q |
| Crianças / histórico de contato com animais de estimação | Toxocara / Toxoplasma | Anticorpos séricos (ELISA) |
10. Perguntas Frequentes
Seção intitulada “10. Perguntas Frequentes”Quando é difícil diferenciar entre uveíte infecciosa e não infecciosa apenas com base nos achados clínicos, ou quando os testes sorológicos são negativos apesar da suspeita de infecção, a punção da câmara anterior é ativamente considerada. Especialmente nos casos suspeitos de retinite necrosante (ARN, PORN, CMV retinite), a PCR do líquido intraocular é realizada o mais precocemente possível, pois o diagnóstico precoce está diretamente ligado à escolha do tratamento e ao prognóstico. Em casos com PCR negativa na fase inicial ou casos refratários, a PCR multiplex é útil.
Primeiramente, realize rapidamente a PCR do líquido intraocular para identificação do patógeno e, assim que o patógeno for identificado, inicie a terapia medicamentosa específica. Como a interrupção abrupta dos corticosteroides pode causar rebote inflamatório, a dose é reduzida cuidadosamente após o início da terapia antipatogênica. Especialmente na uveíte tuberculosa tratada apenas com corticosteroides, o risco de reativação e disseminação da tuberculose latente está aumentado, portanto, uma investigação sistêmica de emergência (TC de tórax, IGRA) deve ser realizada em colaboração com a pneumologia.
Mesmo após o término do tratamento, o Toxoplasma permanece como cistos resistentes a medicamentos dentro das lesões cicatriciais atróficas. A recorrência ocorre em cerca de 5 a 30% dos casos devido à imunossupressão ou gravidez. Em pacientes com recorrências frequentes, a profilaxia de longo prazo com trimetoprima-sulfametoxazol pode ser considerada. Durante a gravidez, se uma gestante com anticorpos negativos para Toxoplasma tiver uma infecção primária, há risco de transmissão vertical para o feto (cerca de 40%), portanto, recomenda-se evitar contato com fezes de gatos, solo e consumo de carne crua.
11. Artigos Relacionados
Seção intitulada “11. Artigos Relacionados”Uveíte Viral
Seção intitulada “Uveíte Viral”Uveíte Bacteriana e Outras Uveítes Infecciosas
Seção intitulada “Uveíte Bacteriana e Outras Uveítes Infecciosas”Referências
Seção intitulada “Referências”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
