
التهاب العنبية المعدي
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”نظرة سريعة على النقاط الرئيسية
1. ما هو التهاب العنبية المعدي؟
Section titled “1. ما هو التهاب العنبية المعدي؟”التهاب العنبية (uveitis) هو مصطلح عام لالتهاب داخل العين، ويصنف حسب السبب إلى “التهاب العنبية الخارجي (المعدي)” و”التهاب العنبية الداخلي (غير المعدي)”. يشير التهاب العنبية المعدي (infectious uveitis) إلى الالتهاب الناجم عن مسببات الأمراض مثل البكتيريا والفيروسات والفطريات والطفيليات، إما بشكل مباشر أو عبر آليات مناعية. يتراوح معدل الإصابة السنوي الجديد بالتهاب العنبية بين 17 و52 شخصًا لكل 100,000 نسمة، وتبلغ نسبة الانتشار بين 38 و714 شخصًا لكل 100,000 نسمة1,16).
في دراسة وبائية أجرتها الجمعية اليابانية لالتهاب العنبية عام 2002 (3060 حالة)، شكل التهاب العنبية المعدي حوالي 16% من الإجمالي 1,7). من بينها، التهاب القزحية الهربسي 3.6%، التهاب باطن المقلة الجرثومي 3.8%، نخر الشبكية الحاد (ARN) 1.3%، داء المقوسات العيني 1.1%، داء التوكسوكارا العيني 1.1%، التهاب الشبكية بالفيروس المضخم للخلايا 0.8%، والتهاب العنبية المرتبط بـ HTLV-1 1.0% كأمراض رئيسية. من ناحية أخرى، على المستوى الدولي، يُعتقد أن داء المقوسات والتهاب العنبية السلي يشكلان أكثر من 50% من حالات التهاب العنبية المعدي في البلدان النامية 2,13)، مع وجود اختلافات إقليمية ملحوظة 8).
سبب أهمية تحديد سبب التهاب العنبية المعدي هو أن استراتيجية العلاج تختلف جوهريًا عن التهاب العنبية غير المعدي. في الحالات غير المعدية، يكون كبت المناعة (الستيرويدات والأدوية المعدلة للمناعة) هو الأساس، بينما في الحالات المعدية، يكون العلاج النوعي للعامل الممرض ضروريًا أولاً، وقد يؤدي إعطاء الستيرويدات دون تمييز إلى تفاقم حاد للمرض.
2. التصنيف
Section titled “2. التصنيف”2-1. التصنيف حسب الموقع
Section titled “2-1. التصنيف حسب الموقع”يُصنف التهاب العنبية إلى أربعة أنواع حسب موقع الالتهاب الرئيسي (تصنيف مجموعة عمل SUN):
| تصنيف | الموقع | أمراض ممثلة (معدية) |
|---|---|---|
| التهاب العنبية الأمامي | القزحية والجسم الهدبي (التهاب القزحية، التهاب القزحية والجسم الهدبي) | التهاب القزحية بفيروس الهربس البسيط/فيروس الحماق النطاقي، التهاب العنبية الأمامي بالفيروس المضخم للخلايا، داء لايم |
| التهاب العنبية المتوسط | الجسم الزجاجي والجسم الهدبي المسطح | التهاب العنبية المرتبط بـHTLV-1، داء لايم |
| التهاب العنبية الخلفي | الشبكية والمشيمية والجسم الزجاجي الخلفي | التهاب الشبكية بالفيروس المضخم للخلايا، داء المقوسات العيني، داء التوكسوكارا العيني |
| التهاب العنبية الشامل | كامل الطبقات | ARN، السل، الزهري، التهاب باطن المقلة الفطري |
2-2. التصنيف حسب العامل الممرض
Section titled “2-2. التصنيف حسب العامل الممرض”يصنف التهاب العنبية المعدي إلى 4 مجموعات حسب نوع العامل الممرض.
فيروسي
Section titled “فيروسي”عائلة فيروس الهربس (HHV-1 إلى 8) هي الأكثر شيوعًا، وخاصة HSV-1/2 وVZV وCMV وHTLV-1 ذات أهمية سريرية. تظهر مجموعة متنوعة من الصور السريرية اعتمادًا على مناعة المضيف، حيث يكون التهاب القزحية الأمامي وARN الناجم عن HSV/VZV نموذجيًا في الأشخاص ذوي المناعة الطبيعية، بينما يكون التهاب الشبكية المضخم للخلايا وPORN نموذجيًا في الأشخاص ذوي نقص المناعة.
بكتيري
Section titled “بكتيري”المتفطرة السلية (Mycobacterium tuberculosis)، اللولبية الشاحبة (الزهري) (Treponema pallidum)، البارتونيلا (مرض خدش القطة)، بوريليا لايم وغيرها هي مسببات الأمراض الرئيسية. في التهاب باطن العين البكتيري الداخلي، تكون العصيات سلبية الغرام (الإشريكية القولونية، الكلبسيلة وغيرها) شائعة، ويكون التقدم سريعًا والتشخيص سيئًا.
تسبب المبيضات والرشاشيات والمستخفيات وغيرها عدوى داخلية المنشأ، وتحدث في المضيفين المعرضين للعدوى (قسطرة وريدية مركزية، كبت مناعة، عدوى فيروس العوز المناعي البشري). التهاب باطن العين بعد تجرثم الدم بالمبيضات يمثل مشكلة خاصة.
طفيلية
Section titled “طفيلية”داء المقوسات العيني (Toxoplasma gondii) وداء التوكسوكارا العيني (Toxocara canis/cati) هما المرضان الممثلان. يمكن أن ينشط داء المقوسات مرة أخرى حتى بعد العدوى المكتسبة في البالغين، مما يسبب تضخم العقد اللمفاوية والتهاب المشيمية والشبكية المكتسب.
2-3. التصنيف حسب طريق العدوى
Section titled “2-3. التصنيف حسب طريق العدوى”| التصنيف | طريق العدوى | الأمراض الممثلة |
|---|---|---|
| داخلي المنشأ (endogenous) | الانتشار عبر الدم (من أعضاء أخرى إلى العين) | التهاب باطن العين الجرثومي، التهاب باطن العين الفطري، السل، الزهري، التهاب الشبكية بالفيروس المضخم للخلايا |
| خارجي (exogenous) | اختراق مباشر (صدمة/جراحة) | التهاب باطن المقلة بعد الجراحة، التهاب باطن المقلة بعد الصدمة |
3. نظرة عامة على التهاب العنبية الفيروسي
Section titled “3. نظرة عامة على التهاب العنبية الفيروسي”يُطلق على التهاب العنبية الفيروسي عندما يشارك فيروس في التهاب العنبية والشبكية والجسم الزجاجي. فيروس الهربس البشري (HHV) له ألفة عالية لأنسجة الشبكية ويسبب أمراضًا مختلفة في العين. يتميز التهاب العنبية الفيروسي بظهور مظاهر سريرية متنوعة اعتمادًا على مناعة المضيف، حيث يحدث الالتهاب بسبب السمية المباشرة للفيروس والتفاعل المناعي. وقد تحسنت معدلات التشخيص بشكل كبير بفضل الفحص الشامل باستخدام تفاعل البوليميراز المتسلسل (PCR) للسوائل داخل العين.
3-1. مسببات الأمراض من عائلة فيروس الهربس وآفات العين
Section titled “3-1. مسببات الأمراض من عائلة فيروس الهربس وآفات العين”| الفيروس | آفات العين لدى الأشخاص ذوي المناعة الطبيعية | آفات العين لدى الأشخاص ذوي المناعة الضعيفة |
|---|---|---|
| HSV-1/2 (HHV-1/2) | التهاب القزحية والجسم الهدبي الهربسي، ARN | PORN (نادر) |
| VZV (HHV-3) | الهربس النطاقي العيني، التهاب القزحية والجسم الهدبي الهربسي، التهاب الشبكية الحاد الناخر (ARN) | التهاب الشبكية الناخر المحيطي التدريجي (PORN) |
| CMV (HHV-5) | التهاب البطانة القرنية، التهاب العنبية الأمامي المرتبط بالفيروس المضخم للخلايا | التهاب الشبكية بالفيروس المضخم للخلايا، التهاب العنبية المرتبط باستعادة المناعة (IRU) |
| EBV (HHV-4) | التهاب العنبية الخفيف (نادر) | آفة مشابهة لـ ARN (نادر) |
| HTLV-1 | التهاب العنبية المتوسط إلى الشامل (عتامة زجاجية تشبه الحجاب) | نفس اليسار (شديد) |
| فيروس الحصبة الألمانية | الارتباط بالتهاب القزحية والجسم الهدبي متغاير اللون لفوكس | ─ |
3-2. النخر الشبكي الحاد (ARN)
Section titled “3-2. النخر الشبكي الحاد (ARN)”يبدأ النخر الشبكي الحاد (ARN) بالتهاب القزحية والجسم الهدبي الحاد مع ترسبات خلف القرنية مصطبغة، ويتطور إلى التهاب شبكي نخري مع آفات صفراء-بيضاء حبيبية في محيط قاع العين تندمج وتتوسع بسرعة. فيروس الحماق النطاقي (VZV) هو السبب الأكثر شيوعًا (مع حالات شديدة أيضًا)، يليه فيروس الهربس البسيط من النوع 1/2 (HSV-1/2). يحدث انفصال الشبكية الناتج عن تمزق الشبكية بمعدل مرتفع (حوالي 75%)، ويكون تشخيص الرؤية سيئًا 18).
معايير تشخيص النخر الشبكي الحاد (ARN) للجمعية اليابانية لالتهاب العنبية (مجموعة التشخيص المؤكد):
- العلامات العينية الأولية: ① خلايا الغرفة الأمامية أو الترسبات القرنية الدهنية (KP)، ② آفة صفراء-بيضاء واحدة أو أكثر (في المحيط)، ③ التهاب الشرايين الشبكية، ④ احمرار القرص البصري، ⑤ عتامة زجاجية التهابية، ⑥ ارتفاع ضغط العين. من بينها، ① و② إلزاميان.
- عناصر المسار: توسع سريع في الاتجاه المحيطي، تمزق الشبكية/انفصال الشبكية، انسداد الأوعية الدموية، ضمور العصب البصري، استجابة للأدوية المضادة للهربس. مطلوب عنصر واحد أو أكثر.
- فحص السوائل داخل العين: إيجابية تفاعل البوليميراز المتسلسل (PCR) للخلط المائي أو الزجاجي لأحد الفيروسات: HSV-1، HSV-2، أو VZV.
يمكن تشخيص المجموعة السريرية (التي لا تتطلب فحص السوائل داخل العين) إذا توفرت العلامات الأولية ① و② بالإضافة إلى عنصرين من ③ إلى ⑥ وعنصر واحد من عناصر المسار.
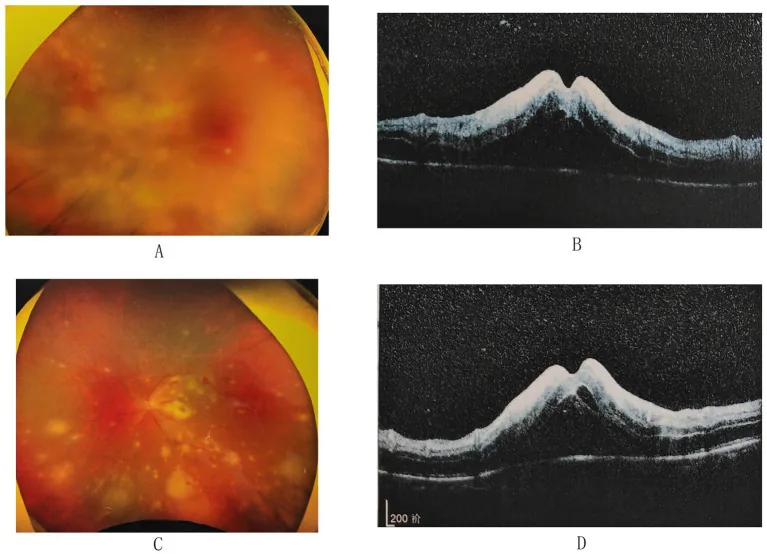
3-3. التهاب الشبكية بالفيروس المضخم للخلايا (CMV)
Section titled “3-3. التهاب الشبكية بالفيروس المضخم للخلايا (CMV)”الفيروس المضخم للخلايا (CMV) هو عدوى انتهازية تصيب مرضى نقص المناعة، خاصة مرضى الإيدز، وتحدث غالبًا عندما ينخفض عدد الخلايا التائية CD4+ إلى 50-100/ميكرولتر 20). هناك ثلاثة أنماط سريرية: (1) النمط الحبيبي المحيطي (آفات مروحية مع حبيبات بيضاء)، (2) النمط الوعائي للقطب الخلفي (نزيف ووذمة)، (3) النمط الوعائي الشجري (تبييض حول الأوعية الكبيرة)، وغالبًا ما تختلط هذه الأنماط سريريًا. التهاب القزحية المرتبط باستعادة المناعة (IRU) هو أحد المضاعفات الهامة 15)، ويتطلب مراقبة عينية بعد بدء العلاج المضاد للفيروسات القهقرية.
3-4. التهاب القزحية المرتبط بفيروس HTLV-1 (HAU)
Section titled “3-4. التهاب القزحية المرتبط بفيروس HTLV-1 (HAU)”يحدث في حوالي 0.1% من حاملي فيروس HTLV-1، ويكثر في مناطق كيوشو وأوكيناوا 12). تشمل العلامات المميزة: ترسبات قرنية حبيبية بيضاء، عقيدات قزحية، عتامة زجاجية تشبه الحجاب أو الحبال أو الحبيبات، وحبيبات بيضاء ملتصقة حول الأوعية الشبكية. يرتبط بشكل متكرر بفرط نشاط الغدة الدرقية. يكون تشخيص حدة البصر جيدًا نسبيًا، لكن قد يحدث انتكاس عند تقليل أو إيقاف الستيرويدات بعد الاستجابة.
3-5. فيروس الحصبة الألمانية والتهاب القزحية والجسم الهدبي متغاير اللون لفوكس
Section titled “3-5. فيروس الحصبة الألمانية والتهاب القزحية والجسم الهدبي متغاير اللون لفوكس”يرتبط التهاب القزحية والجسم الهدبي متغاير اللون لفوكس (الثلاثي المميز: تغاير لون القزحية، التهاب القزحية والجسم الهدبي، الساد) بفيروس الحصبة الألمانية. في متلازمة الحصبة الألمانية الخلقية، تؤدي العدوى عبر المشيمة خلال الأشهر الثلاثة الأولى من الحمل إلى التهاب المشيمية والشبكية مع مظهر قاع العين الشبيه بالملح والفلفل.
4. نظرة عامة على التهاب العنبية الجرثومي
Section titled “4. نظرة عامة على التهاب العنبية الجرثومي”4-1. التهاب العنبية السلي
Section titled “4-1. التهاب العنبية السلي”يحدث الالتهاب داخل العين بسبب المتفطرة السلية (Mycobacterium tuberculosis) من خلال آليتين: العدوى المباشرة والمناعة الوسيطة (تفاعل فرط الحساسية). تتنوع الأنماط السريرية، وتشمل الورم الحبيبي المشيمي (العقيدة)، وانفصال الشبكية المصلي، والتهاب المشيمة الشبيه بالرصاص، والتهاب الأوعية الدموية، والتهاب العنبية الشامل.
يعتبر اختبار IGRA (QuantiFERON®-TB Gold Plus أو T-SPOT®-TB) مفيدًا في التشخيص، مع ملاحظة أن اختبار التوبركولين قد يكون سلبيًا لدى كبار السن أو المصابين بنقص المناعة الخلوية مثل الإيدز. فيما يتعلق بالتشخيص البصري لالتهاب العنبية السلي، فقد تم الإبلاغ عن أن حوالي ثلث الحالات تصل إلى أفضل حدة بصرية مصححة أقل من 3/60 3). تشمل معايير النمط المرضي لالتهاب العنبية السلي التي اقترحتها مجموعة عمل SUN (2021): (1) التهاب العنبية الأمامي مع عقيدات قزحية، (2) التهاب المشيمة المتعرج، (3) العقيدات المشيمية (السلوم)، (4) التهاب المشيمة متعدد البؤر في حالات السل الجهازي النشط، (5) التهاب الأوعية الشبكية الانسدادي 5). في الهند وإندونيسيا، يُقدر أن حوالي 22.9-48.0% من حالات التهاب العنبية المعدية هي سلي 3,14)، مما يبرز أهميته في المناطق عالية الانتشار.
4-2. التهاب العنبية الزهري
Section titled “4-2. التهاب العنبية الزهري”يُطلق على الالتهاب داخل العين الناجم عن اللولبية الشاحبة (Treponema pallidum) اسم “المقلد العظيم”، ويمكن أن يتخذ أي شكل من أشكال التهاب العنبية الأمامي أو الخلفي أو الشامل. في السنوات الأخيرة، لوحظت زيادة عالمية جديدة، خاصة بين الرجال المثليين جنسياً (MSM)، وفي حالات العدوى المشتركة بفيروس نقص المناعة البشرية، يكون خطر التهاب العنبية الزهري أعلى بحوالي مرتين 4). يُقدر أن هناك حوالي 570-600 مليون حالة جديدة من الزهري سنويًا على مستوى العالم (بين 15-49 عامًا) 4)، ويُعتقد أن حوالي 1-1.5% من مرضى الزهري يصابون بآفات عينية 4,10).
يتم التشخيص عن طريق الاختبارات المصلية (TPHA و RPR/VDRL)، ويتم تفسير النتائج من خلال الجمع بين اختبار مستضد اللولبية واختبار غير اللولبية. العلاج الأولي هو البنزيل بنسلين G (أكواسيلين®) بجرعة 24 مليون وحدة دولية يوميًا عن طريق الوريد لمدة 10-14 يومًا، وفقًا لعلاج الزهري العصبي، والسيفترياكسون عن طريق الوريد هو بديل. يجب الانتباه إلى تفاعل ياريش-هيركسهايمر (حمى وتفاقم الالتهاب خلال 24 ساعة من العلاج).
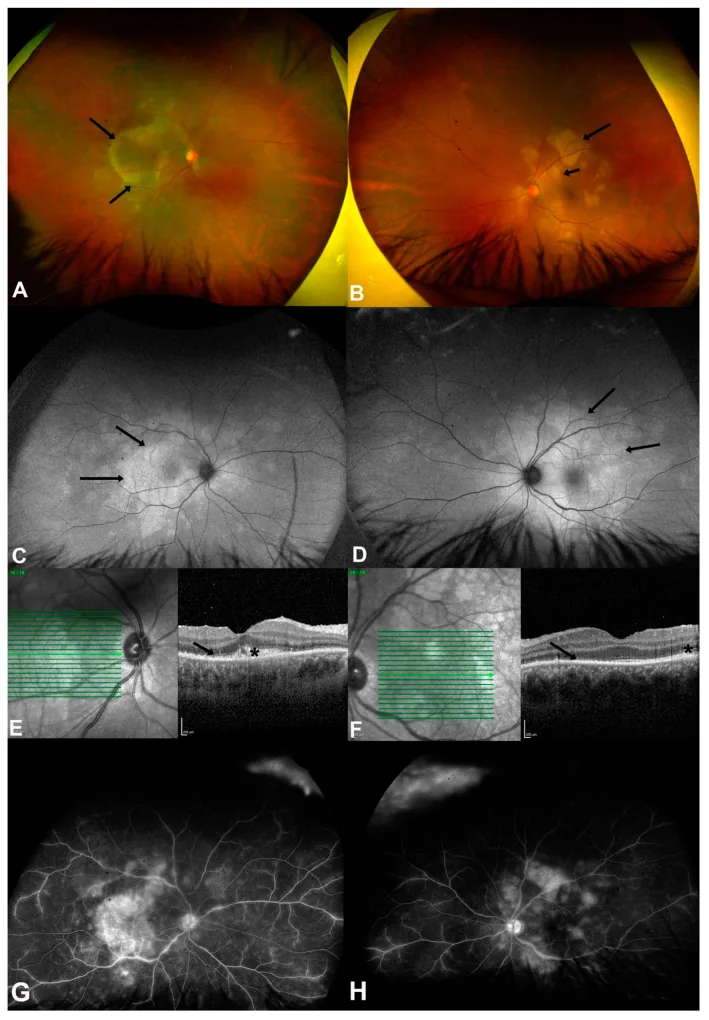
4-3. مرض خدش القطة (عدوى البارتونيلا)
Section titled “4-3. مرض خدش القطة (عدوى البارتونيلا)”عدوى بفطر Bartonella henselae، ويعتبر تاريخ الاتصال بالقطط عنصرًا مهمًا في الاستجواب. تشمل نتائج قاع العين التهاب العصب البصري (علامة النجمة البقعية)، والبقع البيضاء النجمية في البقعة الصفراء، وانفصال الشبكية المصلي، وغالبًا ما يتخذ شكل التهاب العنبية الخلفي. يتم التشخيص بقياس الأجسام المضادة لـ Bartonella henselae، ويتم العلاج بالمضادات الحيوية باستخدام أزيثروميسين ودوكسيسيكلين وريفامبيسين.
4-4. مرض لايم
Section titled “4-4. مرض لايم”عدوى ببكتيريا Borrelia الحلزونية المنقولة بواسطة القراد، وتظهر في المرحلتين الثانية والثالثة آفات عينية متنوعة (التهاب العنبية، التهاب الأوعية الدموية الشبكية، التهاب العصب البصري، التهاب القرنية، إلخ). الحمامى المهاجرة المزمنة هي الطفح الجلدي المميز للمرحلة الأولى، ويعتبر تاريخ لدغة القراد دليلاً تشخيصيًا. يتم التشخيص بارتفاع الأجسام المضادة IgM في المصل بواسطة ELISA، ويتم العلاج بالمضادات الحيوية من مجموعة البنسلين أو التتراسيكلين. يجب التفريق بين مرض الزهري والساركويد.
4-5. مرض هانسن (الجذام)
Section titled “4-5. مرض هانسن (الجذام)”عدوى حبيبية مزمنة ببكتيريا Mycobacterium leprae، وقد قيل إن آفات العين تحدث في 70-80% (30-40% في المرضى الجدد في السنوات الأخيرة). يغلب التهاب العنبية الأمامي الحبيبي المزمن، وتشمل النتائج المميزة لؤلؤة القزحية، وضمور القزحية، وصغر حدقة العين، والالتصاق الأمامي المحيطي للقزحية على شكل خيمة. يتم العلاج بمزيج من الأدوية المتعددة (ريفامبيسين، دابسون، كلوفازيمين)، وفي حالة التهاب العنبية، يتم إضافة قطرات الستيرويد.
4-6. التهاب باطن المقلة البكتيري الداخلي المنشأ
Section titled “4-6. التهاب باطن المقلة البكتيري الداخلي المنشأ”التهاب باطن المقلة البكتيري الداخلي المنشأ، الذي ينتقل عبر الدم من عدوى في أعضاء أخرى (مثل خراج الكبد، التهاب الشغاف، الالتهاب الرئوي) إلى داخل العين، تسببه بشكل رئيسي العصيات سالبة الجرام (مثل الكلبسيلة والإشريكية القولونية)، ويكون تشخيصه سيئًا للغاية. مقارنة بالعدوى الخارجية (بعد الجراحة) بالمكورات إيجابية الجرام، يكون تقدمه أسرع، ومن الضروري البحث عن مصدر العدوى الجهازية وعلاجه.
5. نظرة عامة على التهاب العنبية الفطري
Section titled “5. نظرة عامة على التهاب العنبية الفطري”معظم حالات التهاب باطن المقلة الفطري هي عدوى داخلية المنشأ، والمبيضات (Candida spp.) هي الأكثر شيوعًا، كما أن الرشاشيات والمستخفيات من مسببات الأمراض المهمة.
عوامل الخطر الرئيسية:
- التغذية الوريدية المركزية (IVH) والقسطرة الوريدية
- الاستخدام طويل الأمد للمضادات الحيوية واسعة الطيف
- تثبيط المناعة (عدوى فيروس العوز المناعي البشري، زرع الأعضاء، الأورام الخبيثة، العلاج الكيميائي)
- داء السكري
- تعاطي المخدرات الوريدية
في التهاب باطن العين الفطري، يكون عتامة الجسم الزجاجي بيضاء كروية أو قطنية الشكل (“عتامة كتلية”) مميزة، ويكون التقدم أبطأ مقارنة بالتهاب باطن العين الجرثومي. في المراحل المبكرة، قد لا تظهر أعراض أو قد تكون هناك فقط عوامات خفيفة، مما يسهل تفويتها. مع التقدم، يظهر احمرار وألم والتهاب العنبية الشامل. 30% من حالات التهاب باطن العين الفطري الداخلي تصيب كلتا العينين8).
يعتمد التشخيص على زرع الدم/طرف القسطرة، وقياس β-D-جلوكان، وقياس مستضد المبيضات، وزرع الجسم الزجاجي. يتكون العلاج الأساسي من مزيج من الأدوية المضادة للفطريات (فوريكونازول، أمفوتيريسين ب، فلوكونازول) واستئصال الجسم الزجاجي.
6. نظرة عامة على التهاب العنبية الطفيلي
Section titled “6. نظرة عامة على التهاب العنبية الطفيلي”6-1. داء المقوسات العيني
Section titled “6-1. داء المقوسات العيني”Toxoplasma gondii (طفيلي أولي داخل الخلايا) يُقال إن حوالي ثلث سكان العالم مصابون به، وتتراوح نسبة الأجسام المضادة الإيجابية لدى البالغين اليابانيين بين 20-30% 11). الفصيلة القططية هي المضيف النهائي، وتحدث العدوى عن طريق تناول البويضات من براز القطط أو تناول اللحوم غير المطهية جيدًا.
眼トキソプラズマ症はぶどう膜炎の原因疾患の**約1%**を占める11)。後天感染の眼底所見は周辺部の境界不鮮明な白色〜乳白色の滲出性網脲絡膜炎であり、陳旧性瘢痕病巣に接する「衛星病巣(satellite lesion)」が再発時の特徴的所見となる。前房炎症・硝子体混濁(「霧中のヘッドライト headlights in the fog」)を伴う。先天感染では両黄斑部に中心部厌白色線維性増殖と色素沈着を伴う瘢痕病巣がみられる。
診断は特徴的な眼所見と血清抗体価(IgG・IgM)の測定が主体となる。Q値(Goldmann-Witmer比)やPCRによる眼内液検査も有用である。治療はスピラマイシン酢酸エステル(アセチルスピラマイシン)あるいはクリンダマイシン1.2 g/日を4〜6週間内服し、滲出病変のコントロール目的でステロイド0.5 mg/kg/日を併用する。
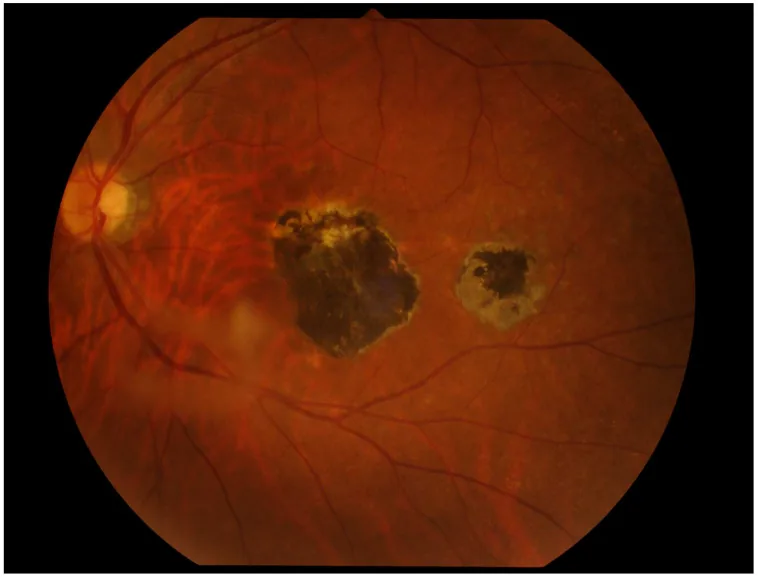
6-2. 眼トキソカラ症
Section titled “6-2. 眼トキソカラ症”イヌ回虫(Toxocara canis)またはネコ回虫(Toxocara cati)の幼虫移行症であり、片眼性が多い。眼内炎型・後極部腫瘤型・周辺部腫瘤型(最多)の3病型があり、強い硝子体混濁・網膜剥離をきたすことがある。ELISA(Toxocara CHECK®等)による血清抗体検索と特徴的眼所見で診断する。治療は駆虫薬(ジエチルカルバマジン)内服・ステロイド内服に加え、冷凍凝固・レーザー凝固・硝子体手術が適応となりうる。
7. استراتيجية التشخيص
Section titled “7. استراتيجية التشخيص”7-1. نقاط مهمة في أخذ التاريخ المرضي
Section titled “7-1. نقاط مهمة في أخذ التاريخ المرضي”لتشخيص التهاب العنبية المعدي، لا بد من أخذ تاريخ مرضي منهجي:
- العمر والجنس: التهاب الشبكية بالفيروس المضخم للخلايا شائع لدى مرضى الإيدز (غالبًا ذكور في العشرينيات والأربعينيات)، والتهاب العنبية الحاد شائع لدى سكان كيوشو وأوكيناوا
- المنطقة وتاريخ السفر: تاريخ السفر إلى مناطق عالية الانتشار للسل (مثل جنوب شرق آسيا وأفريقيا)
- تاريخ الاتصال بالحيوانات: القطط (التوكسوبلازما، البارتونيلا)، الكلاب (التوكسوكارا)
- تاريخ النظام الغذائي: تناول اللحوم النيئة والأسماك النيئة (التوكسوبلازما)
- تاريخ السلوك الجنسي واختبار فيروس نقص المناعة البشرية: الزهري، الفيروس المضخم للخلايا
- حالة كبت المناعة: فيروس نقص المناعة البشرية، الأورام الخبيثة، زرع الأعضاء، استخدام الأدوية المثبطة للمناعة
- تاريخ التغذية الوريدية الكلية والقسطرة: التهاب باطن العين الفطري
- تاريخ الهربس النطاقي وهربس الشفاه السابق: التهاب القزحية بفيروس الحماق النطاقي وفيروس الهربس البسيط
7-2. التفريق بناءً على العلامات العينية
Section titled “7-2. التفريق بناءً على العلامات العينية”| العلامة | المرض المعدي المحتمل |
|---|---|
| رواسب دهنية خروفية (mutton-fat KP) | التهاب القزحية الهربسي (HSV/VZV)، التهاب الشبكية الحاد الناخر (ARN)، التهاب القزحية السلي |
| التهاب القزحية الأمامي مع ارتفاع ضغط العين (≥25 مم زئبق) | التهاب القزحية الهربسي (HSV/VZV)، التهاب القزحية الأمامي بالفيروس المضخم للخلايا (CMV) |
| آفات نخرية بيضاء ملتحمة محيطية | ARN (VZV/HSV) |
| ارتشاح أبيض مع نزف في القطب الخلفي | التهاب الشبكية بالفيروس المضخم للخلايا (نوع وعائي) |
| عتامة زجاجية كتلية (ميل للتزايد) | التهاب باطن العين الفطري |
| عتامة زجاجية شبيهة بالحجاب أو الحبل | التهاب العنبية المرتبط بـ HTLV-1 |
| ندبة قديمة + آفات تابعة | داء المقوسات العيني |
| كتلة بيضاء محيطية + خيوط زجاجية | داء التوكسوكارا العيني |
| التهاب القزحية الحبيبي + الورم الحبيبي المشيمي | التهاب العنبية السلي، الزهري |
| التهاب حليمة العصب البصري + البقع النجمية في البقعة الصفراء | مرض خدش القطة (البارتونيلا) |
7-3. الفحوصات الجهازية
Section titled “7-3. الفحوصات الجهازية”| الفحص | الأمراض المستهدفة |
|---|---|
| مصل TPHA و RPR/VDRL | التهاب العنبية الزهري |
| IGRA (QuantiFERON و T-SPOT) | التهاب العنبية السلي |
| مستضد فيروس CMV في الدم (طريقة C7-HRP) و PCR لفيروس CMV | التهاب الشبكية بفيروس CMV |
| الأجسام المضادة لـ HTLV-1 | التهاب العنبية المرتبط بـ HTLV-1 |
| الأجسام المضادة لفيروس العوز المناعي البشري وعدد CD4 | CMV / PORN / الزهري العيني |
| β-D-غلوكان ومستضد المبيضات | التهاب باطن العين الفطري |
| IgG/IgM المضاد للتوكسوبلازما | داء المقوسات العيني |
| الأجسام المضادة للتوكسوكارا (ELISA) | داء التوكسوكارا العيني |
| الأجسام المضادة للبارتونيلا هنسيلاي | مرض خدش القطة |
| مزارع الدم وتخطيط صدى القلب | التهاب باطن المقلة الجرثومي الداخلي المنشأ |
7-4. فحص السوائل داخل العين (الخلط المائي والجسم الزجاجي)
Section titled “7-4. فحص السوائل داخل العين (الخلط المائي والجسم الزجاجي)”يُعد فحص السوائل داخل العين أهم وسيلة تأكيدية في تشخيص التهاب العنبية المعدي، ويتم الحصول على العينة عن طريق بزل الغرفة الأمامية (سحب الخلط المائي) أو جراحة الجسم الزجاجي (سحب الجسم الزجاجي) 9).
تفاعل البوليميراز المتسلسل (PCR)
Section titled “تفاعل البوليميراز المتسلسل (PCR)”يتم استخراج الحمض النووي من الخلط المائي أو الجسم الزجاجي، ثم الكشف عن الحمض النووي لكل مُمْرِض باستخدام تفاعل البوليميراز المتسلسل. يسمح تفاعل البوليميراز المتسلسل اللحظي المتعدد بالبحث الشامل عن فيروسات متعددة في عينة صغيرة، وهو مفيد بشكل خاص في التشخيص التفريقي لالتهاب الشبكية الفيروسي الحاد 19).
مجموعة التهاب العنبية المعدي (الطب المتقدم): يمكنها الكشف عن HSV-1/2، VZV، CMV، EBV، HHV-6/7، HTLV-1، DNA المقوسة القندية وغيرها في وقت واحد، وتستخدم لتشخيص العدوى المتزامنة بعدة مسببات الأمراض والحالات المستعصية. ومع ذلك، يجب ملاحظة أنه في المراحل المبكرة من التهاب الشبكية بالفيروس المضخم للخلايا (قبل ظهور الخلايا الالتهابية في الغرفة الأمامية)، قد لا يتم اكتشافه بواسطة PCR.
نسبة غولدمان-ويتمر (قيمة Q / نسبة الأجسام المضادة)
Section titled “نسبة غولدمان-ويتمر (قيمة Q / نسبة الأجسام المضادة)”هي طريقة للكشف عن وجود إنتاج أجسام مضادة خاصة بمسبب المرض داخل العين، وتحسب بالمعادلة التالية:
قيمة Q = (قيمة الأجسام المضادة للفيروس في السائل داخل العين ÷ كمية IgG في السائل داخل العين) ÷ (قيمة الأجسام المضادة للفيروس في المصل ÷ كمية IgG في المصل)
- قيمة Q > 1: احتمال وجود إنتاج موضعي للأجسام المضادة داخل العين
- قيمة Q ≥6: تأكيد وجود إنتاج موضعي كبير للأجسام المضادة، ويمكن تحديد الفيروس المسبب كعامل مسبب للمرض
لاحظ أن قيمة Q قد تكون أقل من الواقع في المرحلة المبكرة (خلال 10 أيام من ظهور الأعراض) بسبب عدم كفاية إنتاج الأجسام المضادة داخل العين. لا يمكن تشخيص المسبب المرضي بناءً على عيار الأجسام المضادة في المصل وحده (معظم البالغين إيجابيون بسبب الإصابة السابقة)6).
مخطط تدفق استخدام PCR للسائل داخل العين
Section titled “مخطط تدفق استخدام PCR للسائل داخل العين”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. مبادئ العلاج
Section titled “8. مبادئ العلاج”8-1. العلاج النوعي حسب العامل الممرض
Section titled “8-1. العلاج النوعي حسب العامل الممرض”| العامل الممرض | العلاج الأولي | ملاحظات |
|---|---|---|
| فيروس الهربس البسيط (التهاب الشبكية الحاد الناخر / التهاب القزحية) | ACV 10 ملغم/كغم × 3 مرات وريدي لمدة أسبوعين، ثم VACV 1000 ملغم × 3 مرات/يوم فمويًا | يُضاف مضاد التهاب باستخدام قطرات الستيرويد أو الوريدي |
| VZV (التهاب العصب البصري والتهاب القزحية) | ACV 10-15 ملغم/كغم × 3 مرات وريدياً + VACV فموي | PORN يُعالج وفقاً لعلاج CMV |
| CMV (التهاب الشبكية) | GCV 5 ملغم/كغم × مرتين وريدياً لمدة 2-3 أسابيع (تمهيدي) → VGCV 900 ملغم مرتين/يوم فموي (صيانة) | استعادة المناعة هي العلاج الجذري |
| CMV (التهاب العنبية الأمامي) | جل جانسيكلوفير 0.15% نقط للعين (73% من الخبراء يختارونه كخيار أول) ± فالجانسيكلوفير عن طريق الفم | في الحالات المزمنة، يمكن النظر في علاج صيانة لمدة 12 شهرًا (73% من الخبراء يختارون جل جانسيكلوفير 0.15%) 2) |
| السل | أيزونيازيد، ريفامبيسين، بيرازيناميد، إيثامبوتول (نظام قياسي لمدة 6 أشهر) | استخدام الكورتيكوستيرويدات حسب الحاجة |
| الزهري | بنسلين جي بنزاثين 24 مليون وحدة/يوم وريدياً لمدة 10-14 يوماً | انتبه لتفاعل هيركسهايمر |
| الفطريات (المبيضات) | فوريكونازول أو أمفوتيريسين ب ± استئصال الزجاجية | المراقبة بمؤشر بيتا-د-جلوكان |
| داء المقوسات | أسيتيل سبيرامايسين + ستيرويد أو كليندامايسين | تنبيه للحوامل (استخدام سبيرامايسين) |
| داء السهميات | داي إيثيل كاربامازين + ستيرويد | النظر في الليزر أو استئصال الزجاجية |
| مرض لايم | أموكسيسيلين أو دوكسيسيكلين لمدة 3 أسابيع | إضافة قطرات الستيرويد للعين في حالات إصابة العين |
| مرض هانسن (الجذام) | العلاج المتعدد الأدوية (ريفامبيسين، دابسون، كلوفازيمين) | الحاجة إلى الستيرويدات عند حدوث تفاعل جذامي |
8-2. الاستخدام المناسب للستيرويدات
Section titled “8-2. الاستخدام المناسب للستيرويدات”عند استخدام الستيرويدات في التهاب العنبية المعدي، يجب أن يسبق أو يرافق العلاج المضاد للعامل الممرض. دور الستيرويدات هو تقليل الضرر النسيجي الثانوي الناتج عن الالتهاب، وتستخدم مع العلاج المناسب للعامل الممرض في العديد من حالات التهاب العنبية المعدي مثل التهاب الشبكية الحاد الناخر وداء المقوسات والتهاب العنبية السلي والتهاب العنبية الجذامي.
من ناحية أخرى، في التهاب الشبكية بالفيروس المضخم للخلايا (عدوى انتهازية بحتة)، فإن علاج المرض الأساسي (الإيدز) لتحسين المناعة هو العلاج الجذري، ولا تستخدم الستيرويدات بشكل أساسي.
8-3. موسعات الحدقة وإدارة ضغط العين
Section titled “8-3. موسعات الحدقة وإدارة ضغط العين”للوقاية من التصاقات القزحية الخلفية، يستخدم تروبيكاميد وفينيليفرين نقط للعين (1-6 مرات يوميًا) لالتهاب الجزء الأمامي. لارتفاع ضغط العين (ارتفاع ضغط العين مميز في التهاب القزحية بالهربس البسيط والهربس النطاقي والتهاب العنبية الأمامي بالفيروس المضخم للخلايا)، تختار أدوية خافضة لضغط العين مثل مثبطات الأنهيدراز الكربوني وحاصرات بيتا، ولكن يجب الحذر عند استخدام البروستاجلاندينات نظرًا لخطر تفاقم الالتهاب.
9. مصفوفة المخاطر حسب حالة كبت المناعة
Section titled “9. مصفوفة المخاطر حسب حالة كبت المناعة”| الخلفية | مسببات الأمراض التي يجب الانتباه إليها بشكل خاص | الفحوصات ذات الأولوية |
|---|---|---|
| عدوى فيروس العوز المناعي البشري (CD4 أقل من 50/ميكرولتر) | الفيروس المضخم للخلايا (التهاب الشبكية، التهاب العنبية الأمامي الحاد، تنخر الشبكية الخارجي التدريجي)، الفطريات (المستخفية)، الزهري | تفاعل البوليميراز المتسلسل للسائل داخل العين (متعدد)، مستضد الفيروس المضخم للخلايا، بيتا-د-جلوكان |
| بعد زراعة الأعضاء الصلبة واستخدام مثبطات المناعة | CMV، الفطريات (الرشاشيات والمبيضات)، EBV | تفاعل البوليميراز المتسلسل لـCMV، β-D-جلوكان، مزرعة الدم |
| الأورام الخبيثة بعد العلاج الكيميائي | الفطريات (المبيضات والرشاشيات)، CMV | β-D-جلوكان، مزرعة الدم |
| قسطرة وريدية طويلة الأمد (IVH) / قسطرة | التهاب باطن العين بالمبيضات | بيتا-د-جلوكان / مزرعة الدم (استشارة طب العيون إلزامية) |
| ارتفاع خطر السل (تاريخ السفر أو الاتصال) | السل (الورم الحبيبي المشيمي / النوع الوعائي) | اختبار IGRA / تصوير مقطعي للصدر |
| الرجال الذين يمارسون الجنس مع الرجال (MSM) / فيروس نقص المناعة البشرية (HIV) | الزهري (الزهري العيني حوالي 1-1.5%)، الفيروس المضخم للخلايا (CMV) | اختبار TPHA، RPR، HIV |
| الأشخاص ذوو المناعة الطبيعية (منتصف العمر فما فوق) | التهاب القزحية الناتج عن فيروس الهربس البسيط/فيروس الحماق النطاقي (HSV/VZV)، التهاب الشبكية الحاد الناخر (ARN) | فحص PCR للخلط المائي الأمامي، قيمة Q |
| الأطفال / تاريخ التعرض للحيوانات الأليفة | التوكسوكارا / التوكسوبلازما | الأجسام المضادة في المصل (ELISA) |
10. الأسئلة الشائعة
Section titled “10. الأسئلة الشائعة”عندما يكون من الصعب التمييز بين الالتهاب المعدي وغير المعدي بناءً على النتائج السريرية فقط، أو عندما تكون الاختبارات المصلية سلبية على الرغم من الاشتباه في وجود عدوى، يتم النظر بنشاط في إجراء بزل الغرفة الأمامية. خاصة في حالات الاشتباه في التهاب الشبكية الناخر (ARN، PORN، CMV retinitis)، يتم إجراء تفاعل البوليميراز المتسلسل (PCR) لسوائل العين في أقرب وقت ممكن لأن التشخيص المبكر يرتبط ارتباطًا مباشرًا باختيار العلاج والتشخيص. في الحالات التي تكون فيها نتيجة PCR سلبية في المرحلة المبكرة أو الحالات المقاومة للعلاج، يكون PCR المتعدد مفيدًا.
أولاً، يتم إجراء PCR لسوائل العين بسرعة لتحديد العامل الممرض، وبمجرد معرفة العامل الممرض، يبدأ العلاج الدوائي المحدد. نظرًا لأن التوقف المفاجئ للستيرويدات قد يؤدي إلى ارتداد الالتهاب، يتم تقليل الجرعة بحذر بعد بدء العلاج المضاد للعامل الممرض. خاصة في حالات التهاب العنبية السلي الذي تم فيه إعطاء الستيرويدات بمفردها، يزداد خطر إعادة تنشيط وانتشار السل الكامن، لذلك يتم إجراء فحص شامل للجسم (CT الصدر، IGRA) بشكل عاجل بالتعاون مع قسم أمراض الرئة.
حتى بعد انتهاء العلاج، تبقى المقوسات كأكياس مقاومة للأدوية داخل الآفات المتندبة الضامرة. يتكرر المرض في حوالي 5-30% من الحالات بسبب ضعف المناعة أو الحمل. في المرضى الذين يعانون من تكرار متكرر، يمكن النظر في العلاج الوقائي طويل الأمد باستخدام تريميثوبريم-سلفاميثوكسازول. أثناء الحمل، إذا أصيبت امرأة حامل سلبية الأجسام المضادة للمقوسات بعدوى أولية، فهناك خطر انتقال عمودي إلى الجنين (حوالي 40%)، لذلك يُنصح بتجنب ملامسة براز القطط والتربة وتناول اللحوم النيئة.
11. مقالات ذات صلة
Section titled “11. مقالات ذات صلة”التهاب العنبية الفيروسي
Section titled “التهاب العنبية الفيروسي”التهاب العنبية الجرثومي وغيره من التهابات العنبية المعدية
Section titled “التهاب العنبية الجرثومي وغيره من التهابات العنبية المعدية”المراجع
Section titled “المراجع”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
