
Uveite infettiva
Punti chiave a colpo d’occhio
Sezione intitolata “Punti chiave a colpo d’occhio”1. Cos’è l’uveite infettiva?
Sezione intitolata “1. Cos’è l’uveite infettiva?”L’uveite (uveitis) è un termine generico per l’infiammazione intraoculare. Secondo la classificazione eziologica, si divide in «uveite esogena (infettiva)» e «uveite endogena (non infettiva)». L’uveite infettiva (infectious uveitis) si riferisce a un’infiammazione intraoculare causata direttamente o tramite meccanismi immuno-mediati da agenti patogeni come batteri, virus, funghi o parassiti. L’incidenza annuale di nuovi casi di uveite è di 17-52 per 100.000 persone, e la prevalenza è di 38-714 per 100.000 persone1,16).
Secondo un’indagine epidemiologica condotta nel 2002 dalla Società Giapponese di Infiammazione Oculare (3.060 casi), le uveiti infettive rappresentavano circa il 16% del totale 1,7). Tra queste, le principali malattie includevano l’irite erpetica (3,6%), l’endoftalmite batterica (3,8%), la necrosi retinica acuta (ARN) (1,3%), la toxoplasmosi oculare (1,1%), la toxocariasi oculare (1,1%), la retinite da CMV (0,8%) e l’uveite associata a HTLV-1 (1,0%). A livello internazionale, si stima che la toxoplasmosi e l’uveite tubercolare rappresentino oltre il 50% delle uveiti infettive nei paesi in via di sviluppo 2,13), con marcate differenze regionali 8).
L’identificazione della causa dell’uveite infettiva è importante perché la strategia terapeutica è fondamentalmente diversa da quella non infettiva. Nell’uveite non infettiva, l’immunosoppressione (steroidi/farmaci immunomodulatori) è il cardine del trattamento, mentre in quella infettiva è indispensabile una terapia specifica contro l’agente patogeno, e la somministrazione imprudente di steroidi può peggiorare rapidamente la malattia.
2. Classificazione
Sezione intitolata “2. Classificazione”2-1. Classificazione per sede
Sezione intitolata “2-1. Classificazione per sede”L’uveite è classificata in quattro tipi in base alla sede principale dell’infiammazione (classificazione del SUN Working Group):
| Classificazione | Sede | Malattie rappresentative (infettive) |
|---|---|---|
| Uveite anteriore | Iride e corpo ciliare (irite, iridociclite) | Irite da HSV/VZV, uveite anteriore da CMV, malattia di Lyme |
| Uveite intermedia | Corpo vitreo / pars plana del corpo ciliare | Uveite associata a HTLV-1, malattia di Lyme |
| Uveite posteriore | Retina e coroide / vitreo posteriore | Retinite da CMV, toxoplasmosi oculare, toxocariasi oculare |
| Panuveite | A tutto spessore | ARN, tubercolare, sifilitica, endoftalmite fungina |
2-2. Classificazione per agente patogeno
Sezione intitolata “2-2. Classificazione per agente patogeno”L’uveite infettiva è classificata in quattro gruppi in base al tipo di agente patogeno.
La famiglia dei virus dell’herpes (HHV-1-8) è la più frequente, e HSV-1/2, VZV, CMV e HTLV-1 sono particolarmente importanti dal punto di vista clinico. A seconda dello stato immunitario dell’ospite, si presentano con quadri clinici vari: nei soggetti immunocompetenti sono tipici l’uveite anteriore e l’ARN da HSV/VZV; negli immunocompromessi sono caratteristiche la retinite da CMV e la PORN.
Batterica
Sezione intitolata “Batterica”I principali patogeni sono Mycobacterium tuberculosis, Treponema pallidum (sifilide), Bartonella (malattia da graffio di gatto) e Borrelia (malattia di Lyme). Nell’endoftalmite batterica endogena sono frequenti i bacilli Gram-negativi (E. coli, Klebsiella, ecc.), con progressione rapida e prognosi infausta.
Fungina
Sezione intitolata “Fungina”Candida, Aspergillus e Cryptococcus causano infezioni endogene in ospiti immunocompromessi (catetere venoso centrale, immunosoppressione, infezione da HIV). L’endoftalmite post-candidemia è particolarmente problematica.
Parassitaria
Sezione intitolata “Parassitaria”La toxoplasmosi oculare (Toxoplasma gondii) e la toxocariasi oculare (Toxocara canis/cati) sono le malattie rappresentative. La toxoplasmosi può riattivarsi anche dopo un’infezione acquisita in età adulta, causando linfoadenopatia e retinite coroidite acquisita.
2-3. Classificazione per via di infezione
Sezione intitolata “2-3. Classificazione per via di infezione”| Classificazione | Via di infezione | Malattie rappresentative |
|---|---|---|
| Endogeno | Diffusione ematogena (altro organo → occhio) | Endoftalmite batterica, endoftalmite fungina, tubercolosi, sifilide, retinite da CMV |
| Esogeno (exogenous) | Penetrazione diretta (trauma/chirurgia) | Endoftalmite infettiva postoperatoria, endoftalmite post-traumatica |
3. Panoramica dell’uveite virale
Sezione intitolata “3. Panoramica dell’uveite virale”L’infiammazione dell’uvea, della retina e del vitreo causata da virus è chiamata uveite virale. Gli herpesvirus umani (HHV) hanno una forte affinità per il tessuto retinico e causano varie malattie oculari. L’uveite virale è caratterizzata dal fatto che la tossicità virale diretta e l’infiammazione indotta dalla risposta immunitaria presentano quadri clinici variabili a seconda della competenza immunitaria dell’ospite. Lo screening completo mediante PCR sul liquido intraoculare ha notevolmente migliorato il tasso di diagnosi.
3-1. Agenti patogeni della famiglia degli herpesvirus e lesioni oculari
Sezione intitolata “3-1. Agenti patogeni della famiglia degli herpesvirus e lesioni oculari”| Virus | Lesioni oculari negli immunocompetenti | Lesioni oculari negli immunocompromessi |
|---|---|---|
| HSV-1/2 (HHV-1/2) | Iridociclite erpetica, ARN | PORN (raro) |
| VZV (HHV-3) | Herpes zoster oftalmico, iridociclite erpetica, ARN | PORN |
| CMV (HHV-5) | Endotelite corneale, uveite anteriore da CMV | Retinite da CMV, uveite da recupero immunitario (IRU) |
| EBV (HHV-4) | Uveite lieve (rara) | Lesione simile ad ARN (rara) |
| HTLV-1 | Uveite intermedia o panuveite (opacità vitreale a velo) | Idem (grave) |
| Virus della rosolia | Associazione con iridociclite eterocromica di Fuchs | ─ |
3-2. Necrosi retinica acuta (ARN)
Sezione intitolata “3-2. Necrosi retinica acuta (ARN)”L’ARN si presenta come iridociclite acuta con precipitati corneali posteriori pigmentati e progredisce rapidamente in retinite necrotizzante con lesioni granulari giallo-biancastre nella periferia del fondo che confluiscono e si espandono. Il VZV è il più frequente (spesso casi gravi), seguito da HSV-1/2 come agenti eziologici. Il distacco di retina regmatogeno con lacerazione retinica si verifica in circa il 75% dei casi e la prognosi visiva è sfavorevole18).
Criteri diagnostici ARN della Società Giapponese di Infiammazione Oculare (gruppo di diagnosi certa) :
- Segni oculari iniziali: ① cellule in camera anteriore o precipitati cheratici a grasso di montone, ② una o più lesioni giallo-biancastre (periferiche), ③ arterite retinica, ④ iperemia del disco ottico, ⑤ opacità vitreale infiammatoria, ⑥ aumento della pressione intraoculare. Di questi, ① e ② sono obbligatori.
- Elementi di progressione: uno o più tra: rapida espansione circonferenziale, lacerazione/distacco di retina, occlusione vascolare, atrofia ottica, risposta ai farmaci anti-herpes
- Esame del liquido intraoculare: PCR dell’umore acqueo o del vitreo positiva per HSV-1, HSV-2 o VZV
Il gruppo diagnostico clinico (che non richiede esame del liquido intraoculare) può essere diagnosticato se, oltre ai reperti iniziali ①②, sono soddisfatti due elementi da ③ a ⑥ e un elemento del decorso.
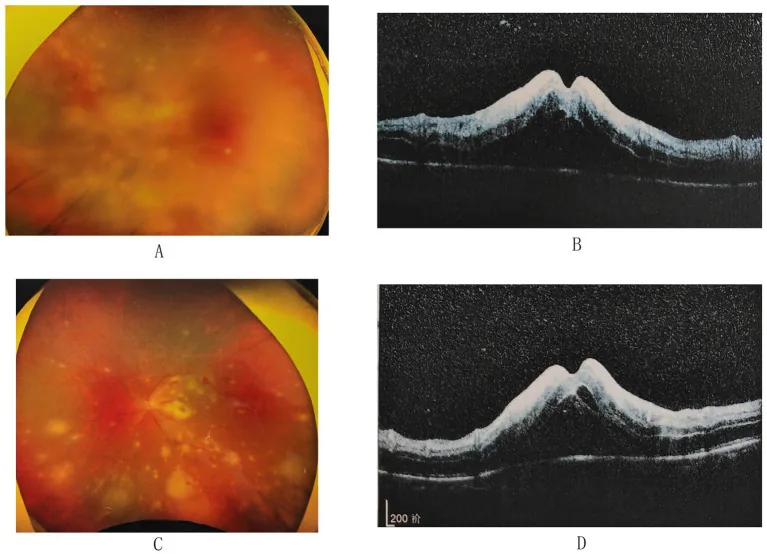
3-3. CMV網膜炎
Sezione intitolata “3-3. CMV網膜炎”CMVはAIDSを中心とした免疫不全患者に発症する日和見感染であり、CD4陽性T細胞数が50〜100/µLまで低下したAIDS患者に多く発症する20)。病型は①周辺部顆粒型(白色顆粒を伴う扇型病巣)、②後極部血管炎型(出血と浮腫)、③樹氷状血管炎型(大血管中心の白輯化)の3型があり、臨床上は混在することが多い。免疫回復に伴う免疫回復ぶどう膜炎(IRU)も重要な合併症であり15)、抗レトロウイルス療法開始後の眼科管理が必要である。
3-4. HTLV-1関連ぶどう膜炎(HAU)
Sezione intitolata “3-4. HTLV-1関連ぶどう膜炎(HAU)”HTLV-1のキャリアの**約0.1%**に発症し、九州・沖縄を中心とした地域に多い12)。白色顆粒状KP、虹彩結節、ベール状・索状・顆粒状の硝子体混濁、網膜血管周囲の白色顆粒付着が特徴的所見である。甲状腺機能亢進症を高頻度に合併する。視力予後は比較的良好であるが、ステロイドへの反応後に減量・中止で再燃することがある。
3-5. 風疹ウイルスとFuchs虹彩異色性虹彩毛様体炎
Sezione intitolata “3-5. 風疹ウイルスとFuchs虹彩異色性虹彩毛様体炎”Fuchs虹彩異色性虹彩毛様体炎(虹彩異色・虹彩毛様体炎・白内障の3主徴)は風疹ウイルスとの関連が示唆されている。先天風疹症候群では妊娠3か月以内の経胎盤感染により、salt-and-pepper様眼底所見を呈する網脈絡膜炎が発症する。
4. Panoramica dell’uveite batterica
Sezione intitolata “4. Panoramica dell’uveite batterica”4-1. Uveite tubercolare
Sezione intitolata “4-1. Uveite tubercolare”L’infiammazione intraoculare da Mycobacterium tuberculosis coinvolge due meccanismi: infezione diretta e immunomediata (reazione di ipersensibilità). Le forme cliniche sono varie e includono granuloma coroidale (nodulo), distacco sieroso di retina, coroidite a pallini, vasculite e panuveite.
Per la diagnosi è utile l’IGRA (QuantiFERON®-TB Gold Plus o T-SPOT®-TB), e si deve notare che la reazione tubercolinica può essere negativa negli anziani o in caso di immunità cellulare ridotta, come nell’AIDS. Per quanto riguarda la prognosi visiva dell’uveite tubercolare, è stato riportato che circa un terzo dei casi raggiunge una migliore acuità visiva corretta inferiore a 3/60 3). I criteri di classificazione dell’uveite tubercolare proposti dal SUN Working Group (2021) includono: ① uveite anteriore con noduli dell’iride, ② coroidite serpiginosa, ③ noduli coroidali (tubercolomi), ④ coroidite multifocale in caso di tubercolosi sistemica attiva e ⑤ vasculite retinica ostruttiva 5). In India e Indonesia, circa il 22,9-48,0% delle uveiti infettive sono considerate tubercolari 3,14), e la loro importanza è particolarmente elevata nelle regioni ad alta prevalenza di tubercolosi.
4-2. Uveite sifilitica
Sezione intitolata “4-2. Uveite sifilitica”L’infiammazione intraoculare causata da Treponema pallidum è chiamata ‘grande imitatore’ e può assumere la forma di uveite anteriore, posteriore o panuveite. Negli ultimi anni si è osservato un aumento globale, principalmente tra gli uomini che hanno rapporti sessuali con uomini (MSM), e il rischio di sifilide oculare è circa 2 volte maggiore nei casi di coinfezione da HIV4). Ogni anno nel mondo vengono segnalati circa 5,7-6 milioni di nuovi casi di sifilide (15-49 anni)4) e circa l’1-1,5% dei pazienti con sifilide sviluppa lesioni oculari4,10).
La diagnosi si basa su test sierologici (TPHA, RPR/VDRL) e viene interpretata mediante la combinazione di metodi TP e non TP. Il trattamento di prima scelta è la benzilpenicillina G (Aquacillin®) 24 milioni di unità/die per via endovenosa per 10-14 giorni, secondo lo schema della neurosifilide, e la ceftriaxone ev è un’alternativa. È necessario monitorare la reazione di Jarisch-Herxheimer (febbre e peggioramento dell’infiammazione entro 24 ore dal trattamento).
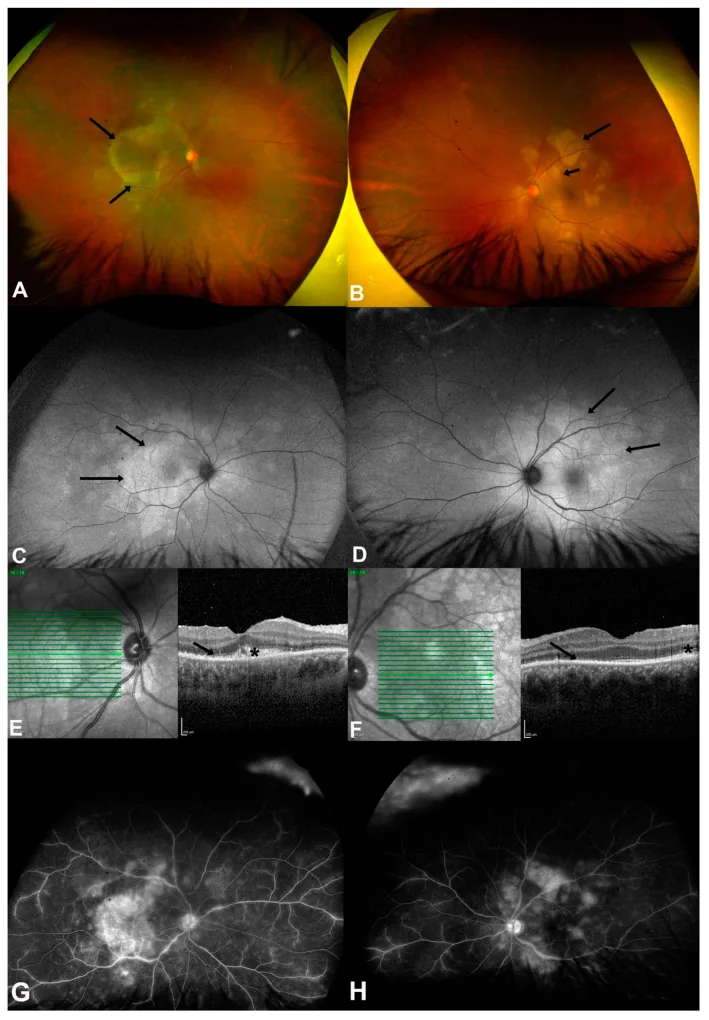
4-3. Malattia da graffio di gatto (infezione da Bartonella)
Sezione intitolata “4-3. Malattia da graffio di gatto (infezione da Bartonella)”Infezione da Bartonella henselae, il contatto con i gatti è un importante elemento anamnestico. I reperti del fondo oculare includono neurite ottica (aspetto a stella maculare), macchie bianche stellari maculari e distacco sieroso della retina, assumendo spesso la forma di uveite posteriore. La diagnosi si basa sulla misurazione del titolo anticorpale anti-Bartonella henselae e il trattamento antibiotico viene effettuato con azitromicina, doxiciclina o rifampicina.
4-4. Malattia di Lyme
Sezione intitolata “4-4. Malattia di Lyme”Infezione da spirochete del genere Borrelia trasmessa dalle zecche, con comparsa di varie lesioni oculari (uveite, vasculite retinica, neurite ottica, cheratite, ecc.) nel secondo e terzo stadio. L’eritema cronico migrante è l’eruzione cutanea caratteristica del primo stadio e il morso di zecca è un indizio diagnostico. La diagnosi si basa sull’aumento degli anticorpi IgM sierici mediante ELISA e il trattamento viene effettuato con antibiotici penicillinici o tetraciclinici. È necessaria la diagnosi differenziale con sifilide e sarcoidosi.
4-5. Lebbra (bacillo di Hansen)
Sezione intitolata “4-5. Lebbra (bacillo di Hansen)”Infezione granulomatosa cronica da Mycobacterium leprae, con lesioni oculari che si sviluppano nel 70-80% dei casi (30-40% nei nuovi pazienti recenti). Predomina l’uveite anteriore granulomatosa cronica, con reperti caratteristici come perle dell’iride, atrofia dell’iride, miosi e sinechie anteriori periferiche a tenda. Il trattamento prevede una terapia multidrug (rifampicina, dapsone, clofazimina) e, in caso di uveite, si aggiungono colliri steroidei.
4-6. Endoftalmite batterica endogena
Sezione intitolata “4-6. Endoftalmite batterica endogena”L’endoftalmite batterica endogena, in cui l’infezione si diffonde per via ematogena all’occhio da altri organi (ascesso epatico, endocardite, polmonite, ecc.), è causata principalmente da bacilli Gram-negativi (Klebsiella, Escherichia coli, ecc.) e ha una prognosi estremamente sfavorevole. Rispetto all’infezione esogena (post-operatoria) da cocchi Gram-positivi, progredisce più rapidamente, ed è essenziale la ricerca e il trattamento della fonte infettiva sistemica.
5. Panoramica delle uveiti fungine
Sezione intitolata “5. Panoramica delle uveiti fungine”L’endoftalmite fungina è per lo più endogena, con Candida (Candida spp.) come agente più frequente; Aspergillus e Cryptococcus sono anch’essi patogeni importanti.
Principali fattori di rischio:
- Nutrizione parenterale centrale (IVH) · catetere a permanenza
- Uso prolungato di antibiotici ad ampio spettro
- Immunosoppressione (infezione da HIV, trapianto d’organo, tumore maligno, chemioterapia)
- Diabete mellito
- Uso di droghe per via endovenosa
Nell’endoftalmite fungina, sono caratteristiche le opacità vitreali bianche sferiche o cotonose (“opacità a grumi”) e la progressione è più lenta rispetto all’endoftalmite batterica. Inizialmente è asintomatica o presenta solo lievi miodesopsie, quindi facile da trascurare. Con la progressione compaiono iperemia, dolore oculare e panuveite. Il 30% delle endoftalmiti fungine endogene si manifesta in entrambi gli occhi8).
La diagnosi si basa su emocoltura, coltura della punta del catetere, dosaggio del β-D-glucano, antigene candidosico e coltura del vitreo. Il trattamento prevede la combinazione di antifungini (voriconazolo, anfotericina B, fluconazolo) e vitrectomia.
6. Panoramica delle uveiti parassitarie
Sezione intitolata “6. Panoramica delle uveiti parassitarie”6-1. Toxoplasmosi oculare
Sezione intitolata “6-1. Toxoplasmosi oculare”Toxoplasma gondii (protozoo parassita intracellulare) infetta circa un terzo della popolazione mondiale e la sieroprevalenza negli adulti giapponesi è stimata al 20-30%11). I felini sono l’ospite definitivo; l’infezione avviene per ingestione orale di oocisti dalle feci di gatto o per consumo di carne poco cotta.
眼トキソプラズマ症はぶどう膜炎の原因疾患の**約1%**を占める11)。後天感染の眼底所見は周辺部の境界不鮮明な白色〜乳白色の滲出性網脲絡膜炎であり、陳旧性瘢痕病巣に接する「衛星病巣(satellite lesion)」が再発時の特徴的所見となる。前房炎症・硝子体混濁(「霧中のヘッドライト headlights in the fog」)を伴う。先天感染では両黄斑部に中心部厌白色線維性増殖と色素沈着を伴う瘢痕病巣がみられる。
診断は特徴的な眼所見と血清抗体価(IgG・IgM)の測定が主体となる。Q値(Goldmann-Witmer比)やPCRによる眼内液検査も有用である。治療はスピラマイシン酢酸エステル(アセチルスピラマイシン)あるいはクリンダマイシン1.2 g/日を4〜6週間内服し、滲出病変のコントロール目的でステロイド0.5 mg/kg/日を併用する。
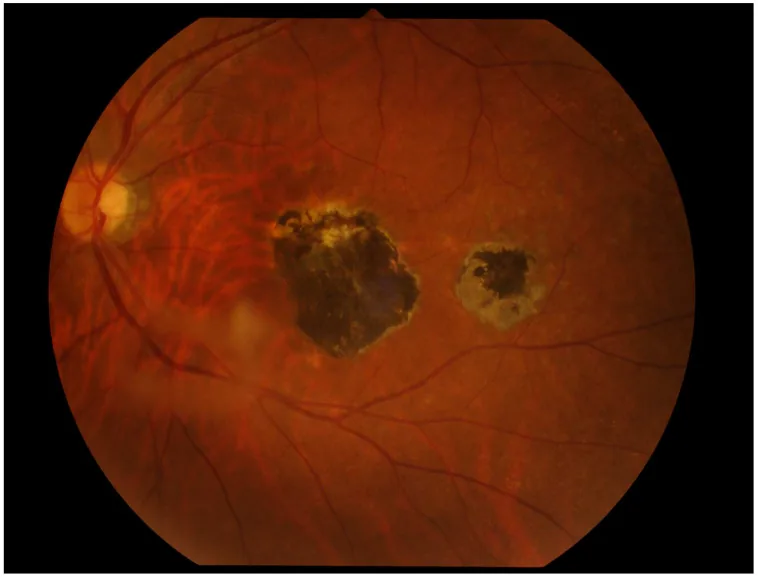
6-2. 眼トキソカラ症
Sezione intitolata “6-2. 眼トキソカラ症”イヌ回虫(Toxocara canis)またはネコ回虫(Toxocara cati)の幼虫移行症であり、片眼性が多い。眼内炎型・後極部腫瘤型・周辺部腫瘤型(最多)の3病型があり、強い硝子体混濁・網膜剥離をきたすことがある。ELISA(Toxocara CHECK®等)による血清抗体検索と特徴的眼所見で診断する。治療は駆虫薬(ジエチルカルバマジン)内服・ステロイド内服に加え、冷凍凝固・レーザー凝固・硝子体手術が適応となりうる。
7. Strategia diagnostica
Sezione intitolata “7. Strategia diagnostica”7-1. Punti chiave dell’anamnesi
Sezione intitolata “7-1. Punti chiave dell’anamnesi”Per la diagnosi di uveite infettiva è indispensabile un’anamnesi sistematica:
- Età e sesso : la retinite da CMV è comune nei pazienti con AIDS (uomini tra i 20 e i 40 anni), l’HAU nei residenti di Kyushu e Okinawa
- Regione e storia di viaggio : storia di viaggi in aree ad alta prevalenza di tubercolosi (Sud-est asiatico, Africa, ecc.)
- Anamnesi di contatto con animali : gatto (Toxoplasma, Bartonella), cane (Toxocara)
- Anamnesi alimentare : carne cruda, pesce crudo (Toxoplasma)
- Anamnesi sessuale e test HIV : sifilide, CMV
- Stato di immunosoppressione : HIV, tumore maligno, trapianto d’organo, uso di farmaci immunosoppressori
- Anamnesi di nutrizione parenterale e catetere : endoftalmite fungina
- Anamnesi di herpes zoster e herpes labiale : irite da VZV e HSV
7-2. Diagnosi differenziale basata sui segni oculari
Sezione intitolata “7-2. Diagnosi differenziale basata sui segni oculari”| Segno | Malattia infettiva suggerita |
|---|---|
| KP a grasso di montone (mutton-fat KP) | Irite da HSV/VZV, ARN, uveite tubercolare |
| Uveite anteriore con ipertensione oculare (PIO ≥ 25 mmHg) | Irite da HSV/VZV, uveite anteriore da CMV |
| Lesioni necrotiche bianche confluenti periferiche | ARN (VZV/HSV) |
| Infiltrazione bianca con emorragia del polo posteriore | Retinite da CMV (tipo vasculitico) |
| Opacità vitreale a grumi (tendenza all’aumento) | Endoftalmite fungina |
| Opacità vitreale a velo o a corda | Uveite associata a HTLV-1 |
| Cicatrice antica + lesioni satelliti | Toxoplasmosi oculare |
| Massa bianca periferica + cordone vitreale | Toxocariasi oculare |
| Irite granulomatosa + granuloma coroidale | Uveite tubercolare, sifilitica |
| Papillite + macchia stellata maculare | Malattia da graffio di gatto (Bartonella) |
7-3. Esami sistemici
Sezione intitolata “7-3. Esami sistemici”| Esame | Malattie target |
|---|---|
| TPHA sierico e RPR/VDRL | Uveite sifilitica |
| IGRA (QuantiFERON, T-SPOT) | Uveite tubercolare |
| Antigenemia CMV (metodo C7-HRP) e PCR CMV | Retinite da CMV |
| Anticorpi anti-HTLV-1 | Uveite associata a HTLV-1 |
| Anticorpi anti-HIV e conta dei CD4 | CMV/PORN/sifilide oculare |
| β-D-glucano e antigene della Candida | Endoftalmite fungina |
| IgG/IgM anti-Toxoplasma | Toxoplasmosi oculare |
| Anticorpi anti-Toxocara (ELISA) | Toxocariasi oculare |
| Anticorpi anti-Bartonella henselae | Malattia da graffio di gatto |
| Emocoltura ed ecocardiografia | Endoftalmite batterica endogena |
7-4. Esame dei fluidi intraoculari (umore acqueo e vitreo)
Sezione intitolata “7-4. Esame dei fluidi intraoculari (umore acqueo e vitreo)”L’esame dei fluidi intraoculari è il metodo di conferma più importante nella diagnosi di uveite infettiva. I campioni si ottengono mediante puntura della camera anteriore (prelievo di umore acqueo) o vitrectomia (prelievo di vitreo) 9).
Metodo PCR
Sezione intitolata “Metodo PCR”Il DNA viene estratto dall’umore acqueo o dal vitreo e il DNA di ciascun patogeno viene rilevato mediante PCR. La PCR multiplex in tempo reale consente la ricerca completa di più virus in un piccolo campione ed è particolarmente utile per la diagnosi differenziale della retinite necrotizzante acuta 19).
Kit per uveite infettiva (medicina avanzata): consente la ricerca simultanea di HSV-1/2, VZV, CMV, EBV, HHV-6/7, HTLV-1, DNA di Toxoplasma gondii, ecc., ed è utilizzato per la diagnosi di co-infezioni multiple e casi refrattari. Tuttavia, si noti che nella fase iniziale della retinite da CMV (prima della comparsa di cellule infiammatorie nella camera anteriore), la PCR potrebbe non rilevare il virus.
Rapporto di Goldmann-Witmer (valore Q, tasso anticorpale)
Sezione intitolata “Rapporto di Goldmann-Witmer (valore Q, tasso anticorpale)”Questo è un metodo per rilevare la presenza o l’assenza di produzione di anticorpi specifici per il patogeno all’interno dell’occhio, calcolato con la seguente formula:
Valore Q = (titolo anticorpale virale nel liquido intraoculare ÷ quantità di IgG nel liquido intraoculare) ÷ (titolo anticorpale virale sierico ÷ quantità di IgG sierica)
- Valore Q > 1: possibile produzione locale di anticorpi all’interno dell’occhio
- Valore Q ≥6: confermata una produzione locale significativa di anticorpi, il virus in questione può essere identificato come agente eziologico
Si noti che il valore Q viene sottostimato entro i primi 10 giorni dall’esordio poiché la produzione di anticorpi intraoculari è insufficiente. La diagnosi eziologica non può essere effettuata solo con il titolo anticorpale sierico (la maggior parte degli adulti è positiva a causa di un’infezione pregressa) 6).
Flusso di utilizzo della PCR sui liquidi intraoculari
Sezione intitolata “Flusso di utilizzo della PCR sui liquidi intraoculari”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. Principi del trattamento
Sezione intitolata “8. Principi del trattamento”8-1. Trattamento specifico per patogeno
Sezione intitolata “8-1. Trattamento specifico per patogeno”| Patogeno | Terapia di prima linea | Note |
|---|---|---|
| HSV (ARN, irite) | ACV 10 mg/kg × 3 volte/die EV 2 settimane → VACV 1.000 mg × 3 volte/die PO | Associare colliri steroidei e EV per l’azione antinfiammatoria |
| VZV (ARN・irite) | ACV 10-15 mg/kg x3 EV + VACV orale | PORN segue il trattamento del CMV |
| CMV (retinite) | GCV 5 mg/kg x2 EV 2-3 sett (induzione) → VGCV 900 mg x2/die orale (mantenimento) | Il ripristino immunitario è la terapia curativa |
| CMV (uveite anteriore) | Gel di GCV 0,15% collirio (73% degli specialisti lo sceglie come prima linea) ± VGCV orale | Per decorso cronico considerare terapia di mantenimento di 12 mesi (73% degli specialisti sceglie gel di GCV 0,15%) 2) |
| Tubercolosi | Terapia quadrupla con INH, RFP, PZA, EMB (regime standard di 6 mesi) | Corticosteroidi associati se necessario |
| Sifilide | Benzilpenicillina G 24 milioni di unità/die EV 10-14 giorni | Attenzione alla reazione di Herxheimer |
| Funghi (Candida) | Voriconazolo o anfotericina B ± vitrectomia | Monitoraggio tramite indice β-D-glucano |
| Toxoplasma | Acetilspiramicina + steroide o clindamicina | Attenzione in gravidanza (usare spiramicina) |
| Toxocara | Dietilcarbamazina + steroide | Valutare laser o vitrectomia |
| Malattia di Lyme | Amoxicillina o doxiciclina 3 settimane | Aggiungere colliri steroidei per lesioni oculari |
| Lebbra | MDT (rifampicina, DDS, clofazimina) | Steroidi necessari in caso di reazione lebbrosa |
8-2. Uso appropriato degli steroidi
Sezione intitolata “8-2. Uso appropriato degli steroidi”Nell’uveite infettiva, se si utilizzano steroidi, è necessario che il trattamento antipatogeno sia precedente o concomitante. Il ruolo degli steroidi è ridurre il danno tissutale secondario causato dall’infiammazione. Vengono utilizzati in combinazione con un appropriato trattamento antipatogeno in molte uveiti infettive, come ARN, toxoplasmosi, uveite tubercolare e uveite lebbrosa.
D’altra parte, nella retinite da CMV (infezione opportunistica pura), il miglioramento dell’immunità attraverso il trattamento della malattia di base (AIDS) è la terapia curativa e gli steroidi non vengono generalmente utilizzati.
8-3. Midriatici e gestione della pressione intraoculare
Sezione intitolata “8-3. Midriatici e gestione della pressione intraoculare”Per prevenire le sinechie posteriori dell’iride, in caso di infiammazione del segmento anteriore si utilizzano colliri di tropicamide e fenilefrina (1-6 volte al giorno). Per l’ipertensione oculare (caratteristica dell’irite da HSV/VZV e dell’uveite anteriore da CMV) si scelgono ipotensivi oculari come inibitori dell’anidrasi carbonica e beta-bloccanti. Tuttavia, i farmaci correlati alle prostaglandine comportano un rischio di esacerbazione dell’infiammazione e devono essere usati con cautela.
9. Matrice di rischio per stato di immunosoppressione
Sezione intitolata “9. Matrice di rischio per stato di immunosoppressione”| Contesto | Patogeni particolarmente da monitorare | Esami prioritari |
|---|---|---|
| Infezione da HIV (CD4 < 50/µL) | CMV (retinite, ARN, PORN), funghi (criptococco), sifilide | PCR del liquido intraoculare (multiplex), antigene CMV, β-D-glucano |
| Dopo trapianto di organo solido e uso di immunosoppressori | CMV, funghi (Aspergillus, Candida), EBV | PCR CMV, β-D-glucano, emocoltura |
| Dopo tumore maligno e chemioterapia | Funghi (Candida, Aspergillus), CMV | β-D-glucano, emocoltura |
| IVL a lungo termine / catetere a permanenza | Endoftalmite da Candida | β-D-glucano / emocoltura (consulenza oculistica obbligatoria) |
| Alto rischio di tubercolosi (viaggi / storia di contatto) | Tubercolosi (granuloma coroidale / tipo vasculitico) | IGRA / TC torace |
| MSM (uomini che fanno sesso con uomini) · HIV+ | Sifilide (sifilide oculare circa 1–1,5%), CMV | TPHA · RPR · test HIV |
| Immunocompetente (età media o superiore) | Iridociclite da HSV/VZV · ARN | PCR dell’umore acqueo · valore Q |
| Bambini / anamnesi di contatto con animali domestici | Toxocara / Toxoplasma | Anticorpi sierici (ELISA) |
10. Domande frequenti
Sezione intitolata “10. Domande frequenti”Quando è difficile distinguere tra causa infettiva e non infettiva solo sulla base dei reperti clinici, o quando si sospetta un’infezione ma i test sierologici sono negativi, si considera attivamente la puntura della camera anteriore. In particolare in caso di sospetta retinite necrotizzante (ARN, PORN, retinite da CMV), una diagnosi precoce è direttamente collegata alla scelta terapeutica e alla prognosi, quindi si esegue la PCR dei fluidi intraoculari quando possibile. La PCR multiplex è utile nei casi con PCR negativa iniziale o nei casi refrattari.
Innanzitutto, eseguire tempestivamente una PCR dei fluidi intraoculari per identificare il patogeno e iniziare la terapia specifica non appena identificato. L’interruzione brusca degli steroidi può causare un rebound infiammatorio, quindi ridurre cautamente il dosaggio dopo l’inizio della terapia antimicrobica. In particolare nell’uveite tubercolare, se gli steroidi sono stati somministrati da soli, il rischio di riattivazione e disseminazione della tubercolosi latente è aumentato; è necessario uno screening sistemico urgente (TC torace, IGRA) in collaborazione con lo pneumologo.
Anche dopo la fine del trattamento, il Toxoplasma rimane come cisti farmaco-resistenti all’interno delle lesioni cicatriziali atrofiche. La recidiva si verifica in circa il 5-30% dei casi, scatenata da calo immunitario o gravidanza. Nei pazienti con recidive frequenti, può essere considerata una profilassi a lungo termine con trimetoprim-sulfametossazolo. Durante la gravidanza, se una donna sieronegativa per Toxoplasma contrae un’infezione primaria, esiste un rischio di trasmissione verticale al feto (circa 40%); pertanto, si consiglia di evitare il contatto con feci di gatto, terra e consumo di carne cruda.
11. Articoli correlati
Sezione intitolata “11. Articoli correlati”Uveite virale
Sezione intitolata “Uveite virale”Uveite batterica e altre uveiti infettive
Sezione intitolata “Uveite batterica e altre uveiti infettive”Riferimenti
Sezione intitolata “Riferimenti”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
