전안부 소견

급성 망막 괴사 (기리사와형 포도막염)
1. 급성 망막 괴사란?
섹션 제목: “1. 급성 망막 괴사란?”급성 망막 괴사(ARN)는 1971년 우라야마 등이 “키리사와형 포도막염”으로 보고한 괴사성 헤르페스 망막병증입니다. 2) 그때까지 유례가 없는 전격성 포도막염으로 6예가 기술되었으며, ARN이라는 질환 개념의 세계적 출발점이 되었습니다.
면역 정상인 건강한 사람에게 발병하는 것이 특징이며, 원인 바이러스는 HSV-1, HSV-2, VZV입니다. 발병 후 급속한 망막 괴사와 안압 상승을 일으키고, 방치하면 실명에 이르므로 안과적 응급 질환으로 분류됩니다. 포도막염 진료 가이드라인(2019년)의 전국 조사에 따르면, 2002년 조사에서 41예(포도막염 전체의 1.3%), 2009년 조사에서 53예(1.4%)가 보고되었습니다. 1)
면역 저하 환자에서는 같은 헤르페스 바이러스에 의해서도 병형이 다릅니다. CMV 망막염과 진행성 외층 괴사성 망막염(PORN)은 면역 저하자의 질환이며, ARN은 면역 정상인의 질환으로 위치 지어집니다.
역학적으로 연간 발병률은 0.50.63/100만 명(영국)으로 보고되며11), 5070대의 면역 정상 성인에 많습니다. 발병 형태는 2/3가 단안성, 1/3이 양안성(양측 ARN; BARN)입니다13). 최근에는 면역 관문 억제제(ICI)12), 나탈리주맙13), 다이메틸 푸마르산염(DMF)14) 등 면역 억제 약물과의 관련이 보고되었습니다. 또한 백내장 수술15) 및 COVID-19 감염16)이 유발 요인이 된 사례도 보고되었습니다.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”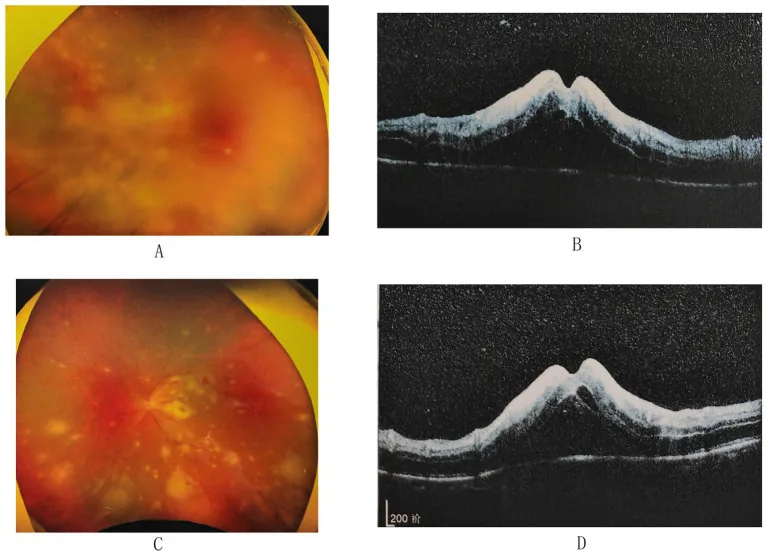
자각 증상
섹션 제목: “자각 증상”갑작스러운 충혈, 안통, 눈부심, 시야 흐림, 비문증, 시력 저하가 나타납니다. 초기에는 전포도막염 증상(충혈, 안통, 눈부심)이 선행하고, 망막 병변이 진행됨에 따라 시력이 급격히 저하됩니다.
안 소견
섹션 제목: “안 소견”안저 및 망막 소견
주변 망막의 황백색 과립상 병변 : 여러 곳에 나타나며, 전주위성·후극 쪽으로 급속히 확대됩니다. 항바이러스제 투여 후 약 1주일 만에 진행이 멈추고, 융합된 지도상 백색 병변으로 변화합니다.
망막 동맥염 : 혈관초 및 폐쇄. 곤봉 모양의 정맥 주변 출혈이 특징적입니다.
기타 : 시신경 유두 발적·종창, 염증성 유리체 혼탁. 곤봉 모양의 정맥 주변 출혈, 물결 모양 가장자리(scalloped edges), Kyrieleis 동맥염(세동맥 주변의 황백색 병변)도 특징적인 소견입니다.
형광 안저 혈관 조영술에서는 폐쇄성 동맥염 패턴과 유두 과형광이 확인됩니다. OCT 검사에서는 괴사성 망막염 부위에 일치하는 맥락막 비후(파키코로이드)가 발생하는 것으로 보고되었으며18), 새로운 진단적 소견으로 주목받고 있습니다.
병변의 경과
섹션 제목: “병변의 경과”망막 주변부의 황백색 과립상 병변(바이러스 증식 부위)은 전주위 및 후극 쪽으로 확장되지만, 항바이러스제 등의 투여로 그 진행은 약 1주일 내에 중단됩니다. 이후 각 과립상 병변은 융합되어 농후하고 경계가 명확한 지도상 백색 병변으로 변화합니다(바이러스에 의한 직접 손상 + 폐쇄성 혈관염에 의한 순환 장애의 복합).
치료 시작 후 약 1주일이 지나면 전방 증상이 감소하고 안압도 정상화되지만, 전방 염증은 수년간 지속될 수 있습니다. 발병 후 약 3~4주째에 유리체의 기질화로 인한 불완전 후유리체 박리가 발생하고, 극도로 얇아지고 취약해진 망막 괴사 부위에 유리체로부터 강한 견인이 가해져 다발성 열공이 형성됩니다. 그 결과 약 70%의 증례에서 망막 박리가 발생합니다.
전신 합병증
섹션 제목: “전신 합병증”| 원인 바이러스 | 특징적 환자층 | 관련 전신 질환 |
|---|---|---|
| HSV-1 | 중장년층 | 헤르페스 뇌염의 과거력 또는 동반 |
| HSV-2 | 젊은 성인 | 수막염과의 연관성 |
| VZV | 중장년층 | 수막염 동반 보고 |
약 70%에서 망막박리가 발생하고, 최종적으로 3분의 2의 눈에서 시력 0.1 이하가 되는 예후가 좋지 않은 질환입니다. 그러나 처음 발병한 눈(선발안)에 비해 나중에 발병하는 반대쪽 눈(약 15%에서 발병)의 병변 확산은 제한적이며, 시력 예후는 비교적 양호한 것으로 알려져 있습니다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”ARN은 헤르페스 바이러스의 안내 재활성화에 의해 발생합니다. 초기 감염 후 삼차신경절 및 척수후근신경절에 잠복한 바이러스가 숙주의 면역 균형 변화를 계기로 재활성화되어 신경 축삭을 통해 눈에 도달합니다.
원인 바이러스 및 환자 층
섹션 제목: “원인 바이러스 및 환자 층”- HSV-2: 젊은 층에 많습니다. 생식기 헤르페스 병력과 관련됩니다.
- HSV-1 및 VZV: 중장년층에 많습니다. 대상포진 병력 및 안면 대상포진과 관련이 있습니다.
- HSV-1에 의한 ARN은 헤르페스 뇌염의 병력 또는 합병증이 있는 경우 발병하기 쉽습니다.
- HSV-2 및 VZV에 의한 ARN에서는 수막염과의 관련성이 지적되고 있습니다.
위험 요인
섹션 제목: “위험 요인”- 헤르페스 감염의 현재 증상 또는 병력: 30년 이상 전의 대상포진 병력이라도 VZV 재활성화에 의한 ARN을 유발할 수 있습니다. HSV 뇌염 병력도 원인이 될 수 있습니다.
- 국소 스테로이드: 안구 국소 스테로이드의 장기 사용이 드물게 유발 요인이 될 수 있습니다.
- 고령: VZV에 의한 ARN 위험과 관련됩니다.
- 면역억제제: CD8+ T 세포 및 바이러스 특이적 T 세포 면역의 저하가 재활성화의 핵심으로 여겨지며, 다음 약물에서 보고가 있습니다.
- 면역 정상 전제: 면역결핍(HIV 감염, 면역억제제 사용)이 있으면 CMV 망막염 및 PORN을 우선 고려한다.
병태는 바이러스의 직접 세포 손상 외에도 바이러스 제거를 위해 동원된 염증 세포에 의한 폐쇄성 혈관염 및 망막 허혈이 조직 손상을 증가시키는 점에 있다.5)
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”일본 진단 기준
섹션 제목: “일본 진단 기준”| 항목 | 내용 |
|---|---|
| 1a | 전방 염증 세포 또는 양지방 모양 각막 후면 침착물 |
| 1b | 주변 망막에 하나 이상의 황백색 병변(초기에는 과립상~반점상, 점차 융합) |
| 1c | 망막 동맥염 |
| 1d | 시신경 유두 충혈 |
| 1e | 염증성 유리체 혼탁 |
| 1f | 안압 상승 |
| 2a | 망막 병변이 빠르게 원주 방향으로 확장 |
| 2b | 망막 열공 또는 망막 박리 발생 |
| 2c | 망막 혈관 폐쇄 |
| 2d | 시신경 위축 |
| 2e | 항바이러스제에 반응 |
| 3 | 안내액 PCR 또는 항체비(Q값)에서 HSV-1, HSV-2, VZV 중 하나 양성 |
확진(바이러스 확인군): 초기 안소견 1a와 1b가 있고, 임상경과 항목 중 1개 이상 + 바이러스 검사 양성.
임상진단(바이러스 미확인군): 초기 안소견 1a와 1b를 포함한 4개 이상 항목, 그리고 임상경과 항목 중 2개 이상.
이 기준은 Takase(2015) 등에 의해 개발 및 검증되었습니다. 4)
SUN 2021 ARN 진단 기준 3)
섹션 제목: “SUN 2021 ARN 진단 기준 3)”- 필수: 주변부 망막을 침범하는 괴사성 망막염.
- 다음 중 하나를 추가 요건으로 함:
- 전방수 또는 유리체 PCR에서 HSV 또는 VZV 양성.
- 특징적 임상 양상 (전주위성 또는 융합성 망막염, 혈관초/폐쇄, 경도 이상의 유리체염).
안내액 검사
섹션 제목: “안내액 검사”안내액(전방수, 유리체액)을 이용한 PCR이 바이러스 동정에 있어 민감도와 특이도가 가장 우수한 진단법입니다. 1) 다중 PCR(선진의료)은 여러 바이러스를 동시에 동정할 수 있어 감별에 유용합니다.
항체비(Q값: Goldmann-Witmer 계수)도 보조 진단으로 사용됩니다. 단, 발병 10일 이내에는 안내 항체 생성이 충분하지 않아 위음성이 나오기 쉬우므로 이 시기에는 PCR을 우선합니다. 혈청 항체가만으로는 원인 진단을 할 수 없습니다. 1)
감별 진단
섹션 제목: “감별 진단”| 질환 | 면역 상태 | 주요 특징 |
|---|---|---|
| PORN (진행성 외층 망막괴사) | 심각한 면역결핍 (예: HIV CD4 <50) | 전방 염증 미미, 후극부 우세, 급속 진행 |
| CMV 망막염 | 면역결핍 | 출혈을 동반한 점진적 확대, 초기 전방 염증 미미 |
| 안구 톡소플라스마증 | 정상~결핍 면역 | 국소 육아종성 망막염, 인접 반흔 |
| 안내 림프종/종양성 병변 | 중장년층 | 유리체 세포, 망막하 침윤, 뇌 병변. 드물게 전이성 종양이 ARN처럼 보이는 경우도 있음 17) |
| 소아 비전형 사례 | 소아 | 삼출성 망막박리 등 비전형적 소견을 동반한 증례 보고가 있으며, 전형적 양상에서 벗어나는 경우 감별을 넓힘 19) |
네. 임상 진단 기준(바이러스 미확인군)을 충족하면 PCR 결과를 기다리지 않고 항바이러스 치료를 시작합니다. 발병 10일 이내에는 PCR의 위음성률이 높고, 병변의 진행이 빠르므로 ASAP 원칙에 따라 진단이 확실하면 즉시 치료를 시작하는 것이 표준입니다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”ASAP 원칙에 따라 국내 가이드라인과 기존 치료 시리즈를 참고하여 가능한 한 빨리 4가지 축 치료를 시작합니다. 1, 5, 6)
- A: Aciclovir (항바이러스 치료)
- S: Steroid (항염증 치료)
- A: Aspirin (항혈전 치료)
- P: 망막박리 예방
약물 치료 요법
섹션 제목: “약물 치료 요법”| 약제 | 용량 및 용법 | 기간 |
|---|---|---|
| 아시클로버 주사 (조비락스 주사) | 10 mg/kg을 200 mL 이상의 수액에 녹여 2시간 이상 정맥 점적 주사, 1일 3회 | 초기 2주 |
| 발라시클로비르 정 (Valtrex) [정맥주사 불가능 시] | 500 mg, 6정, 3회 분할 | 초기 2주 |
| 발라시클로비르 정 (Valtrex) [지속 치료] | 500 mg, 6정, 3회 분할 | 초기 치료 후 추가 2주 |
| 베타메타손 점안액 (Rinderon 0.1%) | 하루 6회 → 염증 감소 시 하루 2-4회 | 염증 기간 동안 |
| 미드린 M 점안액 (0.4%) | 하루 1회 | 전방 염증 기간 동안 |
| 베타메타손 주사 (Rinderon 주사) | 8 mg/일×5일 → 6 mg×4일 → 4 mg×4일, 정맥 점적 | 항바이러스제 투여 시작 후 24-48시간부터 |
| 파모티딘 정제 (가스터 20 mg) | 2정, 2회 분할, 아침 저녁 | 전신 스테로이드 투여 중 |
| 아스피린 장용정 (바이아스피린 100 mg) | 1정, 1일 1회 | 4주 |
유리체강 내 항바이러스제 주사
섹션 제목: “유리체강 내 항바이러스제 주사”전신 투여에 더하여 포스카네트(2.4 mg/0.1 mL)의 유리체강 내 주사를 병용함으로써 시력 결과 개선 및 망막박리율 감소가 보고되었습니다. 7, 8) 특히 중증 사례나 시력에 미치는 영향이 임박한 경우 고려합니다. 5)
망막박리 예방 (수술 치료)
섹션 제목: “망막박리 예방 (수술 치료)”- 예방적 차단 레이저 광응고: 괴사 병변의 후극 측에 과립상 병변 시기에 시행하는 경우가 있으나, 망막박리 억제 효과의 근거는 제한적이며 유효성은 확립되지 않았습니다. 5) 과립상 병변 바로 후극 측에 3~4열로 응고를 시행하며, 병변 자체나 주변 측에는 응고하지 않습니다.
- 유리체절제술: 망막박리가 발생한 경우(약 70%)에 시행합니다.
수술 단계:
- 초음파 수정체 유화 흡인술
- 아시클로버 40 μg/mL을 첨가한 관류액으로 유리체 관류 (보험 적용 외)
- 유리체 절제술 (잔여 유리체에 의한 견인을 방지하기 위해 철저히 박리)
- 안내 광응고: 과립상 병변 바로 후극측에 3~4열로 응고 (병변 자체 및 주변측은 응고하지 않음)
- 9 mm 실리콘 타이어를 이용한 윤상 결찰
- 실리콘 오일 충전
필수는 아닙니다. 배리어 레이저(괴사 병변의 후극측에 광응고)를 시행하기도 하지만, 망막 박리 발생을 확실히 억제한다는 증거는 현재 제한적입니다. 괴사 부위의 취약성과 견인력을 고려할 때, 발생 시 유리체 수술(실리콘 오일 충전)이 근본적인 치료법입니다.
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”ARN은 헤르페스 바이러스(HSV-1, HSV-2, VZV)가 삼차 신경절 또는 척수 후근 신경절에 잠복 감염되어 어떤 트리거(면역 저하, 노화, 스트레스 등)로 재활성화되어 안내에 도달함으로써 발생합니다.
망막 손상의 두 가지 기전
섹션 제목: “망막 손상의 두 가지 기전”-
바이러스의 직접 세포 손상: 망막 세포 내에서 바이러스 증식과 세포 용해. 바이러스가 증식하는 부위가 황백색 과립상 병변으로 육안적으로 관찰됩니다.
-
폐쇄성 혈관염으로 인한 허혈: 바이러스 제거를 위한 염증 세포 침윤이 망막 동맥 주위 혈관염을 유발하여 혈관 폐쇄 및 망막 허혈을 초래합니다. 폐쇄성 혈관염으로 인한 부종 및 순환 장애는 경계가 명확한 지도 모양의 백색 병변을 형성합니다.
이 두 가지 기전의 복합 작용으로 망막의 급속한 괴사, 얇아짐 및 취약화가 진행됩니다. 5)
망막 박리의 발생 기전
섹션 제목: “망막 박리의 발생 기전”발병 후 3~4주에 유리체가 기질화되어 불완전 후유리체 박리가 발생합니다. 이때 극도로 얇아지고 취약해진 괴사 망막에 유리체로부터 강한 견인이 가해져 다발성 열공이 형성됩니다. 괴사 부위의 얇아짐과 견인력의 복합 작용으로 약 70%의 증례에서 망막 박리가 발생합니다.
바이러스 종류에 따른 차이
섹션 제목: “바이러스 종류에 따른 차이”- HSV-1 ARN은 헤르페스 뇌염의 병력이나 합병증이 있는 경우 발생하기 쉬우며, 뇌염 선행 후 안구 증상으로 나타나기도 합니다.
- HSV-2 ARN은 수막염과의 연관성이 지적되며, 특히 젊은 연령에서 주의가 필요합니다.
- VZV ARN은 폐쇄성 혈관염의 정도와 시신경 침범 빈도가 HSV ARN보다 높고, 예후가 더 나쁜 것으로 간주됩니다.
- 반대안 발병 위험은 약 15%입니다. 좌우안 발병 간격은 1개월 이내인 경우가 많지만, 후발안의 병소 확산은 제한적이며 시력 예후는 선발안보다 좋습니다.
면역억제제 및 신종 감염증 관련 ARN의 특수 기전
섹션 제목: “면역억제제 및 신종 감염증 관련 ARN의 특수 기전”- ICI(PD-1/PD-L1 억제제) 관련 ARN: 면역 관련 이상반응(IRIS 유사 기전), 자가 내성 장애, 안구 면역 특권 상실 등이 시사됩니다. 12)
- COVID-19 관련 ARN: SARS-CoV-2 감염으로 인한 CD3+ CD8+ T 림프구의 현저한 감소가 잠복 HSV의 재활성화를 촉진하는 것으로 알려져 있습니다. 16)
- 나탈리주맙 관련 ARN: 백혈구의 중추신경계 이동 억제 작용으로 인한 CD4/CD8 비율 감소가 바이러스 특이적 면역을 저하시킵니다. 13)
- DMF(디메틸푸마르산염) 관련 ARN: CD8+ T 세포 및 VZV 특이적 T 세포 면역의 감소가 재활성화 위험을 증가시킵니다. 14)
7. 최신 연구 및 향후 전망 (연구 단계 보고)
섹션 제목: “7. 최신 연구 및 향후 전망 (연구 단계 보고)”경구 발라시클로버 유도 요법의 유효성
섹션 제목: “경구 발라시클로버 유도 요법의 유효성”기존 표준 치료는 아시클로버 정맥 주사에 의한 입원 치료였으나, 경구 발라시클로버 또는 팜시클로버로 활동성 망막염이 소실된 증례 시리즈가 보고되었습니다. 9) AAO 보고서에서도 경구 또는 정맥 항바이러스제에 의한 초기 치료는 유효하지만, 중증도나 전신 상태에 따라 정맥 점적을 우선하는 경우가 많습니다. 5)
유리체강 내 항바이러스제의 유효성
섹션 제목: “유리체강 내 항바이러스제의 유효성”포스카넷 유리체강 내 주사(2.4 mg/0.1 mL)를 전신 요법과 병용한 후향적 연구에서는, 특히 VZV ARN에서 유리체강 내 주사 추가가 시력 예후를 개선할 가능성이 제시되었습니다. 7) 전신 독성을 최소화하면서 높은 국소 농도를 달성할 수 있을 가능성이 있으며, 중증 사례에서 유도 요법 표준화가 연구 과제입니다.
정량 PCR에 의한 질환 활동성 모니터링
섹션 제목: “정량 PCR에 의한 질환 활동성 모니터링”안내액의 정량 PCR에 의한 바이러스 양 모니터링은 진단 보조 외에도 치료 반응 판정에 도움이 될 가능성이 보고되었습니다. 10) 그러나 반복 채취의 침습성이나 측정법의 표준화 등 일상 진료에 통합하기에는 과제가 남아 있습니다.
두꺼운 맥락막의 ARN 활동성 마커로서의 가능성
섹션 제목: “두꺼운 맥락막의 ARN 활동성 마커로서의 가능성”OCT에서 맥락막 두께 증가(두꺼운 맥락막)가 급성 망막 괴사의 활동성을 반영하는 소견으로 보고되었습니다. 이차성 VZV-ARN 증례에서 OCT상 두꺼운 맥락막이 괴사성 망막염 부위와 일치하여 발생하였고, 치료 후 경과 관찰에서 활동성 마커로 활용될 가능성이 시사되었습니다. 18)
EBV-ARN에 대한 포스카넷의 유효성
섹션 제목: “EBV-ARN에 대한 포스카넷의 유효성”아시클로버·간시클로버에 내성을 보인 EBV-ARN 1예에 대해 포스카넷 4800 mg/일 IV가 효과를 보였다는 보고가 있습니다. 20) VZV·HSV 이외의 바이러스가 원인인 경우 표준 치료가 효과적이지 않을 수 있으며, PCR에 의한 원인 바이러스 동정이 치료 방침 결정에 중요합니다.
면역억제제·신종 감염증과 ARN의 연관성
섹션 제목: “면역억제제·신종 감염증과 ARN의 연관성”면역관문억제제(ICI)의 보급에 따라 VZV 재활성화에 의한 ARN 발병 위험에 주의가 필요합니다. 12) 또한 COVID-19 감염 후 HSV/VZV 재활성화에 의한 ARN 보고가 잇따르고 있으며, 면역억제 요법 관련 ARN은 앞으로도 증가할 가능성이 있습니다. 14)16)
8. 참고문헌
섹션 제목: “8. 참고문헌”-
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
-
Urayama A, Yamada N, Sasaki T, et al. Unilateral acute uveitis with periarteritis and retinal detachment. Jpn J Clin Ophthalmol. 1971;25:607-619.
-
Standardization of Uveitis Nomenclature (SUN) Working Group. Classification criteria for acute retinal necrosis syndrome. Ophthalmology. 2021;128(12):1974-1980. doi:10.1016/j.ophtha.2021.11.011. PMID: 34807625.
-
Takase H, Okada AA, Goto H, et al. Development and validation of new diagnostic criteria for acute retinal necrosis. Jpn J Ophthalmol. 2015;59(1):14-20. doi:10.1007/s10384-014-0362-0. PMID: 25492579.
-
Schoenberger SD, Kim SJ, Thorne JE, et al. Diagnosis and Treatment of Acute Retinal Necrosis: A Report by the American Academy of Ophthalmology. Ophthalmology. 2017;124(3):382-392. doi:10.1016/j.ophtha.2016.11.007. PMID: 28094044.
-
Tibbetts MD, Shah CP, Young LH, et al. Treatment of acute retinal necrosis. Ophthalmology. 2010;117(4):818-824. doi:10.1016/j.ophtha.2009.09.001. PMID: 20110127.
-
Wong R, Pavesio CE, Laidlaw DA, et al. Acute retinal necrosis: the effects of intravitreal foscarnet and virus type on outcome. Ophthalmology. 2010;117(3):556-560. doi:10.1016/j.ophtha.2009.08.003. PMID: 20031221.
-
Flaxel CJ, Yeh S, Lauer AK. Combination systemic and intravitreal antiviral therapy in the management of acute retinal necrosis syndrome. Ophthalmic Surg Lasers Imaging Retina. 2013;44(6):521-526.
-
Aizman A, Johnson MW, Elner SG. Treatment of acute retinal necrosis syndrome with oral antiviral medications. Ophthalmology. 2007;114(2):307-312. doi:10.1016/j.ophtha.2006.06.058. PMID: 17123607.
-
Asano S, Yoshikawa T, Kimura H, et al. Monitoring herpesvirus DNA in three cases of acute retinal necrosis by real-time PCR. J Clin Virol. 2004;29(3):206-209. PMID: 15002491.
-
Cochrane TF, Silvestri G, McDowell C, et al. Acute retinal necrosis in the United Kingdom: results of a prospective surveillance study. Eye (Lond). 2012;26(3):370-377.
-
Wang P, An M, Zhang M, et al. Acute retinal necrosis in a patient with cervical malignant tumor treated with sintilimab: a case report and literature review. Front Immunol. 2024;15:1301329.
-
Cheraqpour K, Ahmadraji A, Rashidinia A, et al. Acute retinal necrosis caused by co-infection with multiple viruses in a natalizumab-treated patient: a case report and brief review of literature. BMC Ophthalmol. 2021;21:337.
-
Paisey C, Curtin K, Epps SJ, et al. Acute retinal necrosis associated with dimethyl fumarate. Mult Scler J. 2025;31(12):1506-1508.
-
Luo T, Wang L, Zhang L, et al. Acute retinal necrosis following cataract surgery: a case of VZV reactivation and successful management. BMC Ophthalmol. 2025;25:131.
-
Gonzalez MP, Rios R, Pappaterra M, et al. Reactivation of acute retinal necrosis following SARS-CoV-2 infection. Case Rep Ophthalmol Med. 2021;2021:7336488.
-
Rahman EZ, Shah P, Shah R. Metastatic squamous cell carcinoma masquerading as acute retinal necrosis. Am J Ophthalmol Case Rep. 2023;32:101934.
-
Harbeck K, Ericksen C, Johnson W, et al. Pachychoroid associated with acute retinal necrosis secondary to varicella zoster virus. J Vitreoretinal Dis. 2024;8(2):196-199.
-
Perhiar BA, Siddiqui MAR, Ibrahim S. Acute retinal necrosis with exudative retinal detachment in a child. BMJ Case Rep. 2021;14:e245984.
-
Suzuki K, Namba K, Hase K, et al. A case of Epstein-Barr virus acute retinal necrosis successfully treated with foscarnet. Am J Ophthalmol Case Rep. 2022;25:101363.
