後極部肉芽腫
發生頻率:佔全體的25~46%。
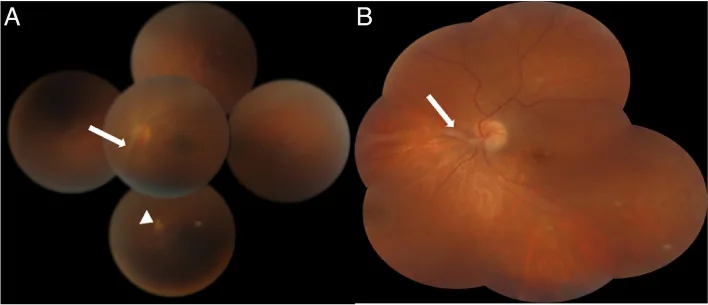
所見:在黃斑部形成白色至灰色的隆起性肉芽腫。大小可達視神經盤直徑的0.5~4倍。常伴隨增殖膜形成。
病程:急性期表現為伴隨玻璃體炎的邊界不明確的白色病灶,炎症消退後形成邊界清晰的白色隆起。
視力預後:視力中位數約為20/50。

眼弓蛔蟲症(Ocular Toxocariasis; OT)是由犬弓蛔蟲(Toxocara canis)或貓弓蛔蟲(Toxocara cati)幼蟲經血行進入眼內所引起的人畜共通傳染病。也稱為眼幼蟲移行症(ocular larva migrans: OLM)。1950年Wilder首次以線蟲性眼內炎報告此病3)。
弓首蛔蟲症主要有兩種病型。伴有發燒、肝腫大、嗜酸性白血球增多的全身性感染症稱為內臟幼蟲移行症(visceral larva migrans: VLM),以及病變侷限於眼部的眼弓首蛔蟲症(OT)。兩者同時發生非常罕見。平均發病年齡在VLM為15至30個月,眼弓首蛔蟲症為7.5歲。
弓首蛔蟲症作為感染性葡萄膜炎原因的比例約為1.1%5)。美國弓首蛔蟲抗體血清陽性率估計約13.9%1)。但有症狀的眼弓首蛔蟲症發生率較低,2009至2010年12個月期間美國報告的新病例僅68例1)。診斷時年齡中位數為8.5歲,68%造成永久性視力障礙1)。東南亞有報告指出血清陽性率達34%2)。
大多數為兒童,但也有成人發病的案例報告。成人中,與狗、貓的接觸史或生肉攝食史為風險因素,由於臨床懷疑度較低,診斷容易延遲1)。文獻回顧中有17歲至68歲的病例報告1)。
眼弓蛔蟲症進展緩慢,除了視力下降外,可能缺乏其他自覺症狀。
眼弓蛔蟲症約90%為單眼性,可分為以下三種病型。
後極部肉芽腫
發生頻率:佔全體的25~46%。
所見:在黃斑部形成白色至灰色的隆起性肉芽腫。大小可達視神經盤直徑的0.5~4倍。常伴隨增殖膜形成。
病程:急性期表現為伴隨玻璃體炎的邊界不明確的白色病灶,炎症消退後形成邊界清晰的白色隆起。
視力預後:視力中位數約為20/50。
周邊部肉芽腫
頻率:最常見的類型,佔20〜40%。
所見:眼底周邊部形成黃白色腫瘤,由此產生玻璃體索狀物及視網膜皺褶向後極部延伸。可見牽引性視乳頭及黃斑偏移。
併發症:高機率合併牽引性視網膜剝離及黃斑偏移,為最嚴重的病型。
視力預後:視力中位數約為20/70。
眼內炎型
玻璃體炎見於90%以上的患者,是最常見的表現。此外,可能引起視網膜血管周圍炎4)、囊狀黃斑水腫、視網膜前膜、白內障等併發症。8090%的視力下降在20/40以下,主要原因是玻璃體炎、囊狀黃斑水腫和牽引性視網膜剝離3)。牽引性視網膜剝離發生於周邊肉芽腫型的24成,手術後超過半數患者視力改善,但常需再次手術。
眼弓蛔蟲症的原因為感染犬弓蛔蟲(Toxocara canis)或貓弓蛔蟲(Toxocara cati)。這些蛔蟲寄生於犬貓的腸道中,並透過糞便排出蟲卵。犬和狐狸有地方性感染,生食作為保蟲宿主之雞或牛的肝臟也會造成感染。
人類的主要感染途徑如下:
詢問寵物接觸史或生肉生食史有助於診斷。幼兒中報告有20%至80%的抗體陽性率,實際感染機會雖多,但大多無症狀而自然痊癒。
並非飼養狗就一定會感染。定期驅蟲和衛生管理可降低風險。1歲以上的狗,犬蛔蟲保有率約降至20%。但幼犬保有率較高,需特別注意。
眼弓蛔蟲症的診斷需綜合臨床表現、問診及血清學檢查。葡萄膜炎診療指引建議,結合特徵性眼底所見與弓蛔蟲幼蟲特異抗原之血清抗體陽性結果來診斷5)。
詳細詢問寵物(狗、貓)接觸史、異食症有無及生肉攝食史。超過90%的患者有可識別的暴露史。
| 檢查方法 | 檢體 | 特徵 |
|---|---|---|
| 血清ELISA | 血清 | 簡便但對OT敏感性低 |
| Toxocara CHECK® | 血清 | 國內使用的簡便檢測試劑盒 |
| 眼內ELISA | 前房水・玻璃體 | 靈敏度高且具確定性 |
| Goldmann-Witmer比值 | 前房水 | 評估眼內產生的抗體 |
| PCR | 前房水 | 可直接檢測DNA |
與內臟幼蟲移行症不同,眼弓首線蟲症通常不會出現周邊血液嗜酸性球增多或IgE上升。即使嗜酸性球數正常,也無法排除此症1)。兒童可能出現多株性IgE上升。確認血清抗弓首線蟲抗體(尤其是IgM上升)具有診斷價值。
需要與以下疾病進行鑑別診斷。
有可能。眼弓蛔蟲症是眼部局部感染,與內臟幼蟲移行症不同,通常不伴隨周邊血液嗜酸性球增多1)。即使嗜酸性球在正常範圍內,也不應排除此症。
眼弓蛔蟲症的治療以三大支柱為核心:控制發炎、清除病原微生物、以及處理玻璃體視網膜併發症。
類固醇藥物是治療的核心。對於眼內炎型或伴有嚴重玻璃體炎的後極部/周邊部肉芽腫型,可給予局部注射(Tenon囊下曲安奈德40mg)2)或口服潑尼松龍(0.5〜1 mg/kg/日)。
驅蟲藥在眼弓蛔蟲症中的療效尚未充分確立。含有活幼蟲的肉芽腫通常炎症輕微,可能不需要治療。但在以下情況中考慮使用。
約25%的眼弓蛔蟲症患者需要手術治療。
需要手術的患者中,87%術前視力低於20/400,儘管解剖學成功,功能改善往往有限。初診時的視力是最終視力的最強預測因子。後極部肉芽腫的幼兒可能合併視野缺損或黃斑皺襞,導致視力下降或弱視,需考慮弱視治療(如遮蓋療法)的適應症。
犬、貓為最終宿主,成蟲寄生於腸道內並排出蟲卵。蟲卵在環境中經過2至4週發育為成熟卵(embryonated egg),獲得感染能力。
人類經口攝入成熟卵後,幼蟲在腸道內孵化。幼蟲穿過小腸壁,經血行播散至全身,可到達肝臟、肺臟、腦部、肌肉、眼睛等多個器官1)。到達眼睛的幼蟲侵入後眼部,引發局部炎症反應。VLM與眼弓首線蟲症極少同時發生於同一患者,依感染部位呈現不同臨床表現。
對於侵入眼內的幼蟲,宿主會形成嗜酸性肉芽腫將其包裹(encapsulation)。組織學上以非壞死性巨細胞肉芽腫為特徵,伴隨漿細胞與嗜酸性球的混合性炎症3)。
Melendez等人(2025)報告了一名5歲女童的早期眼部弓蛔蟲症。黃斑部視網膜上肉芽腫的組織學分析顯示,纖維性結節內存在非壞死性巨細胞肉芽腫,以及漿細胞和嗜酸性粒細胞的混合性發炎。未檢出蟲體3)。
當炎症持續時,會形成玻璃體索狀物,並對視網膜產生牽引力。這種牽引力會導致牽引性視網膜剝離。從周邊肉芽腫向視神經乳頭延伸的玻璃體纖維血管索狀物形成是本症的特徵性所見3)4)。
此外,當視網膜裂孔形成時,也可能導致裂孔性視網膜剝離3)。值得注意的是,即使在早期階段玻璃體索狀物臨床上不明顯,肉芽腫基部的牽引仍可能引起視網膜裂孔3)。
有報告指出眼弓蛔蟲症使用玻璃體內皮質類固醇緩釋植入物的安全性與有效性3)。在伴有嚴重玻璃體炎但黃斑未受影響的病例中,此方法被視為避免全身給藥同時局部獲得高濃度類固醇效果的選擇。
對於合併脈絡膜新生血管或黃斑水腫的眼弓蛔蟲症,已有病例報告使用抗VEGF藥物(雷珠單抗、貝伐珠單抗)進行玻璃體內注射4)。此方法被認為有助於控制慢性炎症相關的血管滲漏及新生血管,但不能替代抗寄生蟲治療。
Tanchuling等人(2025)報告了一名16歲男性,同時患有僵直性脊椎炎和眼弓蛔蟲症,表現為雙側全葡萄膜炎。Toxocara IgG和HLA-B27均為陽性,提示感染可能透過免疫異常促進自體免疫疾病的發生2)。
關於寄生蟲感染與自體免疫疾病的關聯,有報告指出在僵直性脊椎炎患者中,伴有葡萄膜炎的族群其弓蛔蟲抗體陽性率高達38%2),感染作為免疫異常的共同基礎的角色受到關注。