神経眼科
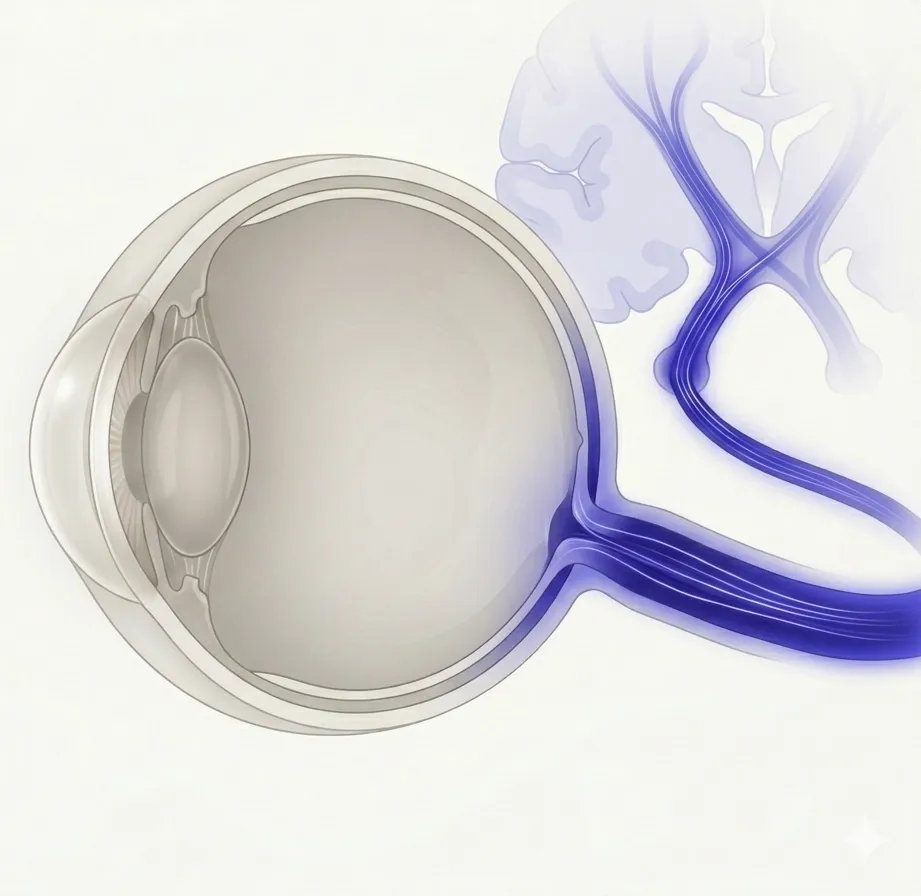
眼は脳や神経系と密接に結びついており、視神経・動眼神経・瞳孔に関わる神経経路の異常がさまざまな眼の症状として現れます。このカテゴリでは、視神経の炎症・眼球運動の障害・瞳孔の異常など、神経系の病変に由来する眼の疾患を扱います。
全276件の疾患
あ行
23件特発性頭蓋内圧亢進症(IIH)に対する腰椎腹腔シャント(LPシャント)が術後数年で機能不全に陥る病態。頭痛・視力障害の再発で発見され、シャント再建術またはVPシャントへの変更が治療の中心となる。
特発性頭蓋内圧亢進症(IIH)に伴う鼓室蓋の骨菲薄化および裂隙(骨欠損)。慢性的な頭蓋内圧上昇が薄い中頭蓋窩の骨板を侵食し、髄液漏・伝音難聴・髄膜脳瘤などを引き起こす。
特発性頭蓋内圧亢進症(IIH)に続発する非動脈炎性前部虚血性視神経症(NAION)の病態、症状、診断、治療について解説する。
アセタゾラミドは緑内障・特発性頭蓋内圧亢進症などに使用される炭酸脱水酵素阻害薬であり、一過性近視・毛様体脈絡膜滲出・代謝性アシドーシスなど多様な合併症を引き起こす。
アファンタジアは心的イメージを視覚化する能力が欠如または著しく低下した状態である。一般人口の2〜4%に認められ、先天性と後天性がある。
抗不整脈薬アミオダロンの眼副作用として生じる視神経症。潜行性の視力低下と遷延する乳頭浮腫を特徴とし、非動脈炎性前部虚血性視神経症(NAION)との鑑別が重要となる。
アルツハイマー病(AD)に伴う網膜・視神経・水晶体・涙液などの眼科的変化と、非侵襲的な網膜イメージングによるバイオマーカーとしての可能性を解説する。
アントン症候群は両側後頭葉損傷に伴う皮質盲の患者が、視力喪失を否定し作話を行う稀な神経眼科疾患である。
アディー瞳孔(緊張性瞳孔)は、毛様体神経節の障害により対光反射が消失・減弱するが近見反応は保たれる疾患。若年女性に多く、瞳孔の蠕動様運動と対光近見反射解離が特徴的である。
腫瘍・動脈瘤・嚢胞などの腫瘤病変が視路を圧迫することで生じる視野欠損の総称。圧迫部位に応じて両耳側半盲・同名半盲・四半盲など多彩なパターンを呈し、画像診断と原因病変の除去が治療の柱となる。
異常網膜対応(ARC)は斜視に伴い、一方の眼の中心窩と他方の眼の中心窩外の網膜点が対応する感覚適応現象である。定義・分類・診断法・治療法を解説する。
一過性に片眼の視力が低下し、数秒〜数分で回復する病態。内頸動脈病変による血栓塞栓が最多原因であり、脳卒中の前兆となりうるため緊急評価が必要である。
橋の病変により生じる水平眼球運動障害。患側への水平注視麻痺(「1」)と同側の核間麻痺(「0.5」)が組み合わさり、健側眼の外転のみが残存する特徴的な症候群。
SANSは長期宇宙滞在中に宇宙飛行士が発症する神経眼科的症候群である。視神経乳頭浮腫・眼球平坦化・遠視化シフトなど多彩な所見を呈し、病因として頭側体液シフトや頭蓋内圧上昇などの多因子性機序が提唱されている。
動いている物体を視覚的に知覚できなくなる稀な高次視覚処理障害。V5/MT野の損傷により生じ、動く物体がコマ送りに見えたり消えて見えたりする特異な症状を呈する。
ビタミンB群や銅などの栄養素欠乏によって両眼の視神経が障害される疾患。肥満外科手術後やヴィーガン食、アルコール依存症などがリスク要因となる。
エイジズム(年齢差別)は神経眼科領域でも広くみられ、高齢患者の診断遅延・過小治療・精神的健康悪化をもたらす社会的・倫理的課題である。
抗結核薬エタンブトールの副作用として生じる中毒性視神経症。両眼性・無痛性の視力低下と色覚異常を特徴とし、早期発見と薬剤中止が視力予後を左右する。
ミエリン乏突起膠細胞糖タンパク質(MOG)に対する自己抗体が引き起こす視神経炎。多発性硬化症やNMOSDとは独立した脱髄疾患であり、両眼性発症・視神経乳頭浮腫・ステロイド応答性が特徴的である。
OCTアンギオグラフィー(OCTA)は造影剤を用いずに網膜・脈絡膜の微細血管を三次元的に可視化する非侵襲的検査法である。本記事では神経眼科領域におけるOCTAの原理、適応疾患、臨床所見、限界について解説する。
後天性眼瞼下垂に対する初のFDA承認薬であるオキシメタゾリン0.1%点眼液(Upneeq)の作用機序・用法・臨床試験・副作用について解説する。
おたまじゃくし瞳孔は、虹彩散大筋の分節的けいれんにより瞳孔がおたまじゃくし状に変形する発作性の稀な疾患である。健康な若年女性に多く、発作は通常5分以内に自然消失し、特別な治療を必要としない良性疾患である。
サッカード間隔のない多方向の不随意眼球運動(オプソクローヌス)にミオクローヌスと小脳失調を伴う稀な自己免疫性神経症候群。副腫瘍性・感染後の病因が主で、免疫調節療法が治療の主軸である。
か行
66件海綿静脈洞の病変により眼筋麻痺・顔面感覚障害・ホルネル症候群を呈する症候群。原因は腫瘍が最多で、血管性・炎症性・感染性病変も重要な鑑別となる。
核間性眼筋麻痺(INO)は内側縦束(MLF)の障害により、患側眼の内転障害と対側眼の解離性外転眼振を呈する眼球運動障害である。多発性硬化症と脳血管障害が二大原因であり、原因疾患の診断と治療が重要となる。
下斜筋の間欠的な不随意収縮により外旋や動揺視を生じる稀な眼球運動障害。特発性で、報告例はきわめて少数である。
下垂体前葉の腺細胞から発生する腫瘍。視交叉の圧迫により両耳側半盲を引き起こし、ホルモン過剰分泌による全身症状を伴うことがある。
仮性乳頭浮腫は、頭蓋内圧亢進を伴わないにもかかわらず視神経乳頭が異常に隆起して見える状態で、最も多い原因は視神経乳頭ドルーゼンである。真の乳頭浮腫との鑑別が重要であり、OCTや超音波などの検査を組み合わせて診断する。
高血圧・免疫抑制薬・子癇などを誘因として発症する脳浮腫症候群。頭痛・けいれん・視覚障害を呈し、多くは可逆性だが約10〜20%で永続的な神経後遺症を残す。
家族性自律神経失調症(ライリー・デイ症候群)に伴う神経眼科的所見の解説。IKAP遺伝子変異による無涙症・角膜障害・視神経萎縮・眼球運動異常とその管理について。
CADASIL(皮質下梗塞と白質脳症を伴う常染色体優性脳動脈症)は、NOTCH3遺伝子変異による遺伝性脳細小血管病であり、視覚前兆・複視・網膜血管変化など多彩な眼科的徴候を呈する。
キアリ奇形(Chiari malformation)に伴う眼振、視神経乳頭浮腫、脳神経麻痺、斜視などの眼科的徴候について、病態・診断・治療を解説する。
静脈内に侵入した空気が卵円孔開存などの右左シャントを通じて動脈循環に移行し、脳・冠動脈・末梢臓器の虚血を引き起こす生命を脅かす病態。侵襲的処置中・直後の突然の意識障害や視覚障害に際して鑑別すべき疾患である。
気腔拡張症(PSD)は副鼻腔の異常拡張を特徴とする稀な疾患である。蝶形骨洞や篩骨洞のPSDは視神経を圧迫し、圧迫性視神経症を引き起こしうる。
器質的な眼疾患がないにもかかわらず視力低下や視野障害を呈する機能性視覚障害(非器質性視覚障害)について、定義・診断・治療・病態生理を解説する。
筋萎縮性側索硬化症(ALS)は上位・下位運動ニューロンを侵す進行性神経変性疾患であり、眼球運動異常・前部視路変化など多彩な神経眼科的徴候を呈しうる。外眼筋運動ニューロンは通常疾患後期まで温存されるが、矩形波ジャーク・サッケード異常・網膜変化が報告されている。
CAPOS症候群は、ATP1A3遺伝子変異による稀な神経疾患である。小脳失調・反射消失・凹足・視神経萎縮・感音難聴を5大徴候とし、発熱を誘因とする発作性の神経症状と進行性の視力低下・難聴を特徴とする。
感染やワクチン接種を契機に発症する急性自己免疫性脱髄疾患。脳・脊髄に多巣性病変を来し、脳症・視神経炎・運動麻痺などを呈する。小児に多いが成人でも生じる。
1988年にFletcherらが初報した、自然寛解する潜在性の乳頭周囲網膜症。急性の盲点拡大・光視症を主徴とし、眼底所見がほぼ正常であることから視神経炎などと誤診されやすい稀な疾患。
巨細胞性動脈炎(側頭動脈炎)は50歳以上の高齢者に好発する中〜大型血管の肉芽腫性血管炎であり、動脈炎性前部虚血性視神経症による不可逆的な視力喪失を引き起こしうる眼科的救急疾患である。
骨髄異形成症候群(MDS)を背景に発症する巨細胞性動脈炎(GCA)の亜型で、典型的GCAとは異なる臨床経過・治療反応を示す。
トルコ鞍内に脳脊髄液がヘルニア化し、下垂体が圧排・扁平化する解剖学的状態。原発性と続発性に分類され、内分泌障害や視野欠損を伴うことがある。
クラッベ病(類上皮細胞型白質ジストロフィー)はGALC遺伝子変異によるライソゾーム蓄積症であり、視神経萎縮・眼振・脳神経麻痺などの神経眼科学的所見を呈する。
クリプトコッカス髄膜炎(CM)に伴う乳頭浮腫・脳神経麻痺・視神経症・眼内炎などの神経眼科的徴候を解説。頭蓋内圧亢進と直接浸潤の二大機序、診断・治療・病態生理を網羅する。
クロイツフェルト・ヤコブ病(CJD)は稀なプリオン病であり、ハイデンハイン変異型(HVCJD)では視覚症状が初発となることがある。本記事ではCJDの眼科的徴候、診断、管理について解説する。
頸動脈海綿静脈洞瘻(CCF)は内頸動脈または外頸動脈と海綿静脈洞の間の異常な血管接続である。拍動性眼球突出・結膜浮腫・血管雑音を三徴とし、血管内治療が第一選択となる。
頸動脈痛(TIPIC症候群)は頸動脈分岐部の血管周囲炎症による片側頸部痛を特徴とする自己限定的疾患である。診断基準・画像所見・治療・眼科的徴候について解説する。
結節性多発動脈炎(PAN)は中型動脈を侵す全身性壊死性血管炎である。眼病変は10〜20%に生じ、脈絡膜血管炎、網膜血管閉塞、虚血性視神経症、脳神経麻痺など多彩な神経眼科的徴候を呈する。
血栓性血小板減少性紫斑病(TTP)は微小血管症性溶血性貧血と血小板減少を特徴とするまれな血液疾患であり、症例の14〜20%で網膜出血、血管閉塞、漿液性網膜剥離などの眼科的徴候を呈する。
両側後頭葉の鳥距溝上方と対側下方に病変が生じ、対角線上の2つの四半部が同名性に欠損する極めて稀な視野障害。市松模様状視野欠損とも呼ばれ、主な原因は鳥距動脈の塞栓症である。
好酸球性多発血管炎性肉芽腫症(EGPA、旧チャーグ・ストラウス症候群)の疫学・症状・眼合併症・診断基準・治療法・病態生理を解説する。
抗アセチルコリン受容体抗体および抗MuSK抗体がいずれも陰性の重症筋無力症(二重抗体陰性MG)。眼症状が主体で小児・若年成人に多く、検査と診断に特有の困難を伴う。
第III脳神経(動眼神経)の損傷により、眼瞼下垂・眼球運動障害・瞳孔散大を来す疾患。動脈瘤・虚血・外傷・腫瘍などが主な原因で、瞳孔散大を伴う場合は医療上の緊急事態となる。
後頭神経痛(C2・C3神経由来の後頭部発作性疼痛)の診断基準・鑑別診断・治療法を解説。神経ブロック・薬物療法から最新のハイドロダイセクションまで。
後頭葉のてんかん焦点から生じる焦点てんかんで、視覚幻覚・発作性盲・眼球運動異常を特徴とする。全てんかんの5〜10%を占め、片頭痛との鑑別が臨床上重要である。
畏光(光過敏)を軽減するFL-41レンズや光学ノッチフィルターの原理・適応疾患・臨床効果を解説する。内因性光感受性網膜神経節細胞(ipRGC)のメラノプシン機序と波長選択的遮断の応用について詳述する。
膠芽腫は成人最多の原発性悪性脳腫瘍であり、視路への直接発生・浸潤・圧迫や頭蓋内圧亢進により多彩な神経眼科症状を引き起こす。
通常は痛みの原因とならない光源によって眼痛や不快感が生じる稀な慢性眼痛症候群。1995年に羞明と区別して定義され、病態生理には三叉神経・交感神経経路が関与する。
抗GAD抗体症候群に伴う眼振、眼筋麻痺、複視、自己免疫性網膜症などの神経眼科的所見について、診断・治療から病態生理まで包括的に解説する。
甲状腺眼症(TED)に伴う視神経機能障害であり、外眼筋や眼窩脂肪の腫大による視神経圧迫が主因である。TED全症例の3〜8%に発症し、迅速な診断と治療が視機能回復の鍵となる。
篩状板より後方の視神経虚血により急性視力低下をきたす疾患。動脈炎性・非動脈炎性・周術期の3病型があり、周術期型は重篤で不可逆的な視力障害をきたすことが多い。
第三脳室コロイド嚢胞による乳頭浮腫・外転神経麻痺・背側中脳症候群などの神経眼科的徴候、画像診断、治療法を解説する。
昏睡患者に認められる瞳孔反応・眼球運動・眼底所見など神経眼科学的所見の解説。病変の局在診断、病因の推定、および予後予測に不可欠な臨床評価法を網羅する。
SARS-CoV-2感染に伴う視神経炎・脳神経麻痺・眼球運動障害・瞳孔異常など多様な神経眼科的徴候の病態・診断・治療を解説する。
SARS-CoV-2感染後に生じる視神経症。虚血性視神経症(ION)と視神経炎(ON)の2タイプが報告されており、炎症・凝固亢進・自己免疫反応が発症に関与する。
特定の偏位眼位をとった時にのみ一過性の視力喪失が生じる症候であり、多くは筋錐内の眼窩腫瘍による視神経圧迫に起因する。
眼窩腫瘍(orbital masses)の分類・症状・診断・治療を包括的に解説する。良性のリンパ増殖性疾患から生命を脅かす悪性腫瘍まで多岐にわたる病因と、画像診断・病理検査を軸とした診断アプローチを述べる。
眼窩先端部の病変により視神経障害と複数脳神経麻痺を呈する症候群。炎症性・感染性・腫瘍性など多様な病因があり、早期診断と原因に応じた治療が重要である。
眼科的寄生虫妄想症(ophthalmic delusional parasitosis)は、目に寄生虫が感染しているという強固な妄想を抱く稀な精神疾患である。診断・鑑別・治療法について解説する。
眼科手術に用いられる麻酔法の種類(点眼麻酔・テノン嚢下麻酔・球後麻酔・全身麻酔など)、使用薬剤、合併症、および最新の動向を解説する。
随意的な眼球運動(特にサッカード)を意図的に開始できない神経眼科疾患。先天性(コーガン型)と獲得性に大別され、遺伝性失調症や神経変性疾患に合併することが多い。
抗精神病薬や制吐薬などの薬剤を契機に生じる急性ジストニア反応。外眼筋の痙攣・緊張亢進により両眼が不随意に上方に偏位し、数分から数時間持続する。
眼輪筋の不随意で微細な波打つ収縮であり、通常は片側の下眼瞼に発生する良性・自己限定的な疾患。ストレス・疲労・カフェインなどが誘因となり、多くは自然軽快する。
脳幹・小脳病変後に遅発性に出現する後天性症候群。軟口蓋の律動的な動きと振り子様眼振を併発し、下オリーブ核の肥大性変性が病態の核心をなす。
眼振(Nystagmus)は不随意で律動的な眼球の往復運動であり、先天性から後天性まで多様な原因と分類をもつ。本記事では疫学・分類・診断・治療・病態生理を解説する。
外眼筋に間欠的な強直性痙攣が生じる稀な眼運動障害。発作性の複視を引き起こし、頭蓋内放射線照射後に多く発症する。
ホイップル病(Tropheryma whipplei 感染)に特異的な神経眼科的徴候。低速の振子状輻輳開散眼振と咀嚼筋の同時リズミカル収縮を特徴とし、核上性垂直注視麻痺を伴う。
有鉤条虫(Taenia solium)の幼虫が眼球や眼窩に寄生する感染症。流行地域では予防可能な失明原因の一つであり、超音波・CT・MRIによる画像診断とアルベンダゾール投与が治療の柱となる。
頭蓋内腫瘤による一側の視神経萎縮と、それとは無関係の対側の虚血性視神経症(NAION)が偶然合併した、きわめて稀な神経眼科疾患。
逆RAPD試験は、片眼の遠心路性瞳孔障害があるときに、健眼の瞳孔を観察することで求心路障害(RAPD)を検出する検査手技である。遠心路障害と求心路障害が併存する患者でもRAPDの評価が可能となる。
強制閉瞼時に眼球が下方・内方へ偏位する稀な現象。眼瞼下垂術後に最も多く、通常は数日〜数か月で自然軽快する。
中耳炎の合併症として側頭骨錐体尖に感染が波及し、外転神経麻痺・顔面痛・耳漏の三徴を呈する稀な症候群。診断・治療・病態生理を解説する。
劇症型特発性頭蓋内圧亢進症(FIH)は、IIHの亜型であり、症状発現から4週間以内に急速に進行する重度の視力障害を引き起こす緊急疾患である。永久的な視力喪失を防ぐために迅速な診断と外科的介入を含む積極的治療が必要となる。
失書・失算・手指失認・左右失認の4徴を特徴とする神経心理学的症候群。優位半球頭頂葉(角回)の損傷または白質路の離断により発症する。
幻覚剤の使用後に視覚の歪みやフラッシュバックが持続する稀な疾患。HPPD I・HPPD IIの2型に分類され、診断基準・治療法・病態生理を解説する。
原発性シェーグレン症候群(pSS)は涙腺・唾液腺の慢性炎症を特徴とする自己免疫疾患で、視神経炎・三叉神経障害・ドライアイなど多彩な神経眼科的症状を呈する。
脳・脊髄・髄膜に限局した炎症性血管炎で、全身性疾患を伴わないまれな疾患。頭痛・認知機能障害・脳卒中様症状を主徴とし、免疫抑制療法を必要とする。
ゴーハム・スタウト病(消去性骨疾患)は進行性の骨溶解とリンパ管/血管異常増殖を特徴とする極めて稀な疾患である。眼窩侵襲時は眼球突出や視野欠損を来すことがある。
第VI脳神経(外転神経)と第XII脳神経(舌下神経)の同時麻痺を特徴とする稀な症候群。斜台病変との関連が強く、腫瘍性疾患の検索が重要である。
さ行
62件鎖骨下動脈の近位部狭窄・閉塞により椎骨動脈血流が逆転し、椎骨脳底動脈系の低灌流から視覚障害・眼虚血を含む多彩な眼症状を呈する血管疾患について解説する。
椎骨動脈起始部より近位の鎖骨下動脈狭窄・閉塞により、同側椎骨動脈に逆行性血流が生じる血行動態的疾患。めまい・複視・一過性視力障害など椎骨脳底動脈不全症状を呈する。
結膜充血と流涙を伴う短時間持続性片側神経痛様頭痛発作(SUNCT)は、三叉神経・自律神経性頭痛の中でも最も稀な型で、眼窩周囲の激痛発作を繰り返す神経疾患である。
固視を中断させる不随意な急速眼球運動(サッカード)の総称。矩形波ジャーク・眼球フラッター・オプソクローヌスなど複数のタイプがあり、神経変性疾患・脱髄疾患・腫瘍随伴症候群など重篤な基礎疾患の徴候となる。
注視点を視界の一方から他方へ急速に移動させる眼球運動。最大速度は約700°/秒で、神経変性疾患・精神疾患の早期診断指標としても注目される。
慢性炎症性脱髄性多発根神経炎(CIDP)が引き起こす眼科的合併症。眼筋麻痺・乳頭浮腫・視神経症・眼球突出・瞳孔異常の病態、診断、および治療を解説する。
片頭痛予防のためのCGRP標的モノクローナル抗体(erenumab・fremanezumab・galcanezumab・eptinezumab)の作用機序・有効性・安全性と神経眼科的意義を解説する。
視界が冠状面で180度回転して知覚される極めて稀な神経眼科的現象。後方循環脳卒中と前庭系障害が主な原因であり、症状は一過性で自然消失する傾向があるが、重篤な基礎疾患のサインとなりうる。
視覚幻覚(幻視)は物理的刺激なしに視覚的知覚が生じる現象である。精神疾患・神経変性疾患・代謝異常・薬物・眼疾患など多岐にわたる原因を持ち、鑑別診断と原因疾患の治療が重要となる。
色覚の基本概念と先天性・後天性色覚異常の分類、症状、診断法、病態生理、遺伝子治療を含む最新研究を解説する。
色視症(Chromatopsia)は視界に特定の色合いがついて見える状態であり、薬剤(ジギタリス、PDE5阻害薬など)・網膜疾患・脳疾患が主な原因である。原因除去により多くは回復する。
視交叉に炎症が生じる視神経炎の一種。両耳側半盲を特徴とし、多発性硬化症・NMO・MOGAD・感染症・自己免疫疾患など多彩な原因で発症する。ステロイドパルス療法が第一選択。
視神経乳頭コロボーマ・モーニンググローリー症候群・乳頭周囲強膜ブドウ腫・視神経乳頭ピットなど、視神経乳頭の陥凹性先天異常群の概要・診断・治療を解説する。
視神経鞘に炎症が限局する眼窩炎症性疾患。眼痛と多様な視覚症状を呈し、MRIのtram-track sign・doughnut signが診断の鍵。ステロイド療法に迅速に反応するが、減量時の再燃に注意を要する。
頭蓋内圧亢進に伴う視力低下を防ぐために視神経鞘に窓を開けて脳脊髄液を流出させる外科手技。特発性頭蓋内圧亢進症(IIH)が最も一般的な適応である。
視神経の髄膜から発生する良性腫瘍で、緩徐に進行する片眼性視力低下を主症状とする。MRIのtram-track signが特徴的で、治療の第一選択は放射線治療である。
視神経脊髄炎スペクトラム障害(NMOSD)は、アクアポリン4抗体が介在する中枢神経系の自己免疫性炎症疾患であり、視神経炎と脊髄炎を主徴とする。
視床病変に起因する垂直注視麻痺・斜偏位・瞳孔異常・眼振などの多彩な神経眼科的徴候について、Percheron動脈梗塞を含む病因・診断・治療を解説する。
神経眼科における専門医不足・紹介前誤診・健康の社会的決定要因などの診療障壁と、遠隔医療・教育改善を含む解決策を解説する。
サルコイドーシスが中枢・末梢神経系を侵す病態。脳神経麻痺、ぶどう膜炎、髄膜炎、脊髄障害、下垂体機能低下症など多彩な神経学的症状を呈する。
神経節膠腫はまれな中枢神経系腫瘍であり、腫瘍部位に応じて乳頭浮腫、外転神経麻痺、パリノー症候群などの多彩な神経眼科的徴候を呈する。
神経芽細胞腫は神経堤由来の小児最多の頭蓋外固形腫瘍であり、眼窩転移による眼球突出や眼窩周囲皮下出血が初発症状となることがある。病態・診断・治療を解説する。
視覚障害やロービジョンはうつ病・不安の有病率を有意に高め、神経眼科疾患患者の81.2%が何らかの精神症状を呈する。スクリーニング・リハビリテーション・カウンセリングによる包括的支援が重要である。
スタチン(HMG-CoA還元酵素阻害薬)の神経眼科領域における副作用(眼窩筋炎・重症筋無力症)と潜在的治療効果(MS・パーキンソン病・GCAなど)を包括的に解説する。
神経眼科領域における医療過誤訴訟の現状、訴訟になりやすい診断(脳血管病変・頭蓋内腫瘍・巨細胞性動脈炎など)、緊急疾患の見落とし防止策、リスク管理の要点を解説する。
中年期以降に発症するタウオパチーの一種。特徴的な垂直注視麻痺・姿勢不安定性・体軸性強剛を呈し、パーキンソン病との鑑別が重要な神経変性疾患。
JCウイルスによる中枢神経系の脱髄疾患であるPMLの神経眼科的徴候について解説。同名半盲、皮質盲、眼振、脳神経麻痺による複視が主要な眼症状である。
小腸内細菌異常増殖症(SIBO)による栄養吸収障害が引き起こす眼科的合併症。ビタミンB₁₂・B₁などの欠乏を介した栄養欠乏性視神経症が主体であり、早期診断と治療が視機能の回復に重要である。
書字能力を保ちながら読字能力のみが失われる後天性の読字障害。左後大脳動脈閉塞による脳卒中が最多の原因であり、離断症候群(disconnection syndrome)の代表例である。
核上性耳石-眼球経路の障害による前庭系入力の左右不均衡で生じる後天性の垂直方向眼球不整合。脳卒中・脱髄疾患などの後頭蓋窩病変の徴候として重要であり、滑車神経麻痺との鑑別が臨床上きわめて重要。
シャルコー・マリー・トゥース病(CMT)は最も頻度の高い遺伝性末梢神経疾患であり、遠位筋萎縮・筋力低下・感覚障害を主徴とする。80以上の原因遺伝子が同定されており、眼科的には視神経萎縮や網膜変性を伴うことがある。
視力障害を持つ人に生じる複雑な幻視で、精神疾患を伴わない。眼疾患・脳疾患・外傷後など多様な原因で発症し、認知機能は保たれる。
手口症候群(Cheiro-Oral Syndrome)は口周囲と手・指に感覚障害を呈する稀な神経学的疾患である。視床脳卒中症候群の亜型として知られ、眼球運動障害や視野障害を合併しうる。
MOG抗体が引き起こす中枢神経系脱髄疾患。全症例の約50%が小児で発症し、急性散在性脳脊髄炎(ADEM)を初発とすることが多い。
睡眠中にのみ発生し覚醒を引き起こす稀な一次性頭痛である睡眠時頭痛について、診断基準・病態生理・治療法を解説する。
スリット脳室症候群は、脳室腹腔シャント(VPシャント)術後に脳室がスリット状に狭小化し、頭痛・眼科的症状を主徴とするCSFシャント合併症である。シャント患者の3〜5%に発症し、適切な診断と段階的な圧調整が重要となる。
脳・網膜・内耳の毛細血管前細動脈を侵す稀な自己免疫性微小血管症。脳症・網膜動脈分枝閉塞症・感音難聴の3徴を特徴とし、20〜40歳の女性に多い。
成人の前部視路・視交叉に発生する極めて稀で致死的な悪性膠腫(MOGA/MONG)。疫学・症状・画像診断・病理所見・治療法と予後を解説する。
LADA(1.5型糖尿病)に伴う糖尿病網膜症、眼筋麻痺、視神経障害などの神経眼科学的合併症について、診断・治療・病態生理を解説する。
脊索腫(chordoma)は脊索遺残から発生する稀な骨の悪性腫瘍で、頭蓋底に発生した場合は外転神経麻痺・複視・視野欠損などの神経眼科学的症状を呈する。診断・治療・予後について解説する。
脊髄小脳失調症(SCA)は遺伝性神経変性疾患群であり、眼振・眼筋麻痺・網膜変性など多彩な眼科的徴候を呈する。SCAの型によって眼科所見が異なり、診断・管理に眼科的評価が重要な役割を担う。
視神経と視交叉の接合部における病変から生じる特徴的な視野欠損パターン。下垂体腺腫などの鞍部腫瘍が最も一般的な原因であり、正確な視野検査と画像診断が早期発見に不可欠である。
GLP-1受容体作動薬セマグルチドの使用拡大に伴い、糖尿病網膜症の悪化と非動脈炎性前部虚血性視神経症(NAION)との関連が報告されている。本記事では両合併症のリスクと臨床的対応を解説する。
セリアック病(グルテン感受性腸症)に伴うビタミン欠乏や自己免疫機序により生じる、視神経症・眼筋麻痺・偽脳腫瘍・ドライアイなどの神経眼科的臨床像について解説する。
先天性外眼筋線維化症(CFEOM)は、動眼神経・滑車神経の発達異常に起因する先天性の非進行性外眼筋麻痺で、眼瞼下垂と眼球運動制限を主症状とする稀な遺伝性疾患である。
神経性やせ症・神経性過食症・過食性障害に伴う兎眼・ドライアイ・視力障害・頭蓋内圧亢進症などの眼科的徴候の診断と管理を解説する。
片眼ずつ光刺激を与えた際に瞳孔反応の左右差として検出される臨床所見。視神経・網膜の片側性または非対称性障害を示し、緊急疾患を含む多くの重要疾患の早期発見に有用。
顔を認識・同定する能力が選択的に障害される神経眼科的疾患。知覚型と連合型に大別され、後天型は脳血管障害・腫瘍・外傷などで生じる。発達型は一般人口の約2〜2.5%に存在する。
アミロイド線維が側頭動脈に沈着する稀な疾患。巨細胞性動脈炎(GCA)と症状が酷似するため鑑別が困難であり、正確な診断なしに誤った治療が継続されるリスクがある。
自己免疫関連網膜症および視神経症(ARRON)は、悪性腫瘍を伴わない自己免疫性の網膜症と視神経症が併発する稀な疾患である。臨床像が癌関連網膜症(CAR)と類似するため除外診断が求められる。
全身性自己免疫疾患が引き起こす眼科的徴候について、視神経炎・虚血性視神経症・網膜血管炎・眼窩炎症性症候群・血管閉塞性網膜症・一過性黒内障を中心に概説する。
持続性知覚性姿勢誘発めまい(PPPD)は、2017年にBárány学会が診断基準を策定した慢性機能性前庭疾患。非回転性めまい・ふらつき・姿勢不安定感が3か月以上持続し、立位や複雑な視覚環境で増悪する。前庭リハビリテーション・薬物療法・認知行動療法の多角的アプローチで治療する。
眼科手術後に、以前はコントロールされていた潜在性または間欠性の斜視が顕性化し、複視をきたす病態。白内障手術・LASIK・緑内障手術など多くの眼科手術が原因となりうる。
上斜筋の律動的なれん縮により発作性に単眼性の動揺視・垂直複視を来す疾患。特発性が多く、神経血管圧迫が原因として注目されている。カルバマゼピン・バクロフェンなどの薬物療法や手術療法が試みられるが、確立された治療プロトコルはない。
常染色体優性視神経萎縮症(ADOA)はOPA1遺伝子変異を主因とする最も頻度の高い遺伝性視神経症であり、小児期から緩徐に進行する両眼性視力低下と視神経萎縮を特徴とする。
上方分節状視神経形成不全(SSONH)は、視神経乳頭上方に限局した先天性の神経節細胞減少を特徴とする疾患で、「トップレス視神経乳頭」とも呼ばれる。母体糖尿病との関連が強く、日本での有病率は約0.3%とされる。
上眼窩裂を通過する脳神経(III・IV・V1・VI)の圧迫により眼筋麻痺・眼瞼下垂・散瞳・前額部知覚障害を呈する症候群。外傷が最多の原因で、視神経が障害されない点が眼窩先端部症候群との鑑別点となる。
上眼静脈(SOV)の拡張は、頸動脈海綿静脈洞瘻・動静脈奇形・静脈血栓症など視力や生命を脅かす病態を示唆する画像所見である。原因の鑑別と早期治療が予後を左右する。
上眼静脈に血栓が形成される稀な疾患。感染・炎症・外傷・血液凝固異常などを原因とし、眼球突出・結膜浮腫・眼球運動障害を呈する。海綿静脈洞血栓症への進展リスクがある。
濾胞樹状細胞肉腫(FDCS)が頭蓋内・眼窩内に発生した極めて稀な低悪性度肉腫である。海綿静脈洞や斜台への浸潤により複視・視力低下・眼球突出などの眼症状を生じうる。
頭蓋咽頭腫(クラニオファリンジオーマ)による視覚障害の特徴、視交叉圧迫のメカニズム、診断と治療について解説する。
全身性毛細血管漏出症候群(クラークソン病)は毛細血管から組織への急激な水分・タンパク漏出を特徴とする稀な疾患で、結膜浮腫・脈絡膜滲出・急性閉塞隅角・NAIONなど多彩な眼合併症を引き起こす。
た行
33件SDRIFEは全身投与薬に関連するまれな皮膚副作用反応であり、殿部・肛門周囲・間擦部に対称性の紅斑を生じる。眼科領域ではアセタゾラミドや広域抗菌薬が原因となりうる。
脳損傷に起因し、単一の視覚刺激から複数の像が知覚される稀な視覚保続現象。後頭葉や後頭頂皮質の病変に関連する。
眼部帯状疱疹(HZO)の稀な合併症として生じる視神経炎。水痘・帯状疱疹ウイルス(VZV)が視神経を障害し、視力低下を引き起こす。
免疫抑制剤タクロリムス(FK506)の使用により生じる稀な薬剤性視神経症。急性〜亜急性の両眼性・無痛性視力低下を呈し、血中濃度が治療域内でも発症しうる。タクロリムス中止が基本治療となる。
多系統萎縮症(MSA)に伴う眼球運動障害・瞳孔異常・眼瞼痙攣などの神経眼科的徴候について、診断の手がかりとなるレッドフラッグ所見や治療法を含めて解説する。
多発血管炎性肉芽腫症(GPA)は、小〜中血管の壊死性肉芽腫性血管炎を特徴とするANCA関連血管炎である。眼窩・強膜・角膜など眼のほぼ全組織を侵し、上気道・肺・腎臓にも病変を来す。
多発性硬化症(MS)は中枢神経系の免疫介在性脱髄疾患であり、視神経炎や核間性眼筋麻痺など多彩な眼症状を呈する。診断にはMcDonald基準に基づくMRI・髄液検査が重要で、ステロイドパルス療法や疾患修飾療法で管理する。
多発性骨髄腫(MM)は悪性形質細胞の増殖による血液腫瘍で、眼窩・網膜・角膜・視神経など眼の多部位に症状をきたす。病態は腫瘍細胞の直接浸潤と、高免疫グロブリン血症による過粘稠度の2系統に大別される。
タンザニア・ダルエスサラームで報告された原因不明の地方病性視神経症。主に若年層に両眼性の不可逆的視力低下・色覚異常・感音難聴を引き起こす。
PRNP遺伝子のD178N変異による遺伝性プリオン病・致死性家族性不眠症(FFI)に出現する神経眼科的徴候。サッケード嵌入や変動する複視が初期症状として現れ、視床の選択的変性を反映する。
側脳室に好発する稀な良性神経細胞腫瘍(WHO grade II)。20-40歳の若年成人に多く、閉塞性水頭症による頭蓋内圧亢進症状で発症する。全摘出が標準治療であり、予後は良好である。
転換性障害は心理的葛藤が視力低下や視野狭窄として現れる精神疾患である。DSM-5の診断基準、非器質的視力障害の検査法、詐病との鑑別、治療法について解説する。
てんかんの発作に伴って生じる多彩な眼症状を解説する。幻視・視野欠損・眼球偏位・眼振など、てんかん焦点の部位により異なる眼科的徴候を概観する。
TNF-α阻害薬(エタネルセプト・インフリキシマブ・アダリムマブ等)の副作用として生じる薬剤誘発性の視神経障害。関節リウマチや炎症性腸疾患の治療中に発症し、視神経炎に類似した症状を呈する。
透析中低血圧(IDH)に起因する非動脈炎性前部虚血性視神経症(NAION)の病態生理、診断、透析管理による予防策を解説する。
三叉神経痛と同側の片側顔面痙攣が共存する稀な症候群。血管圧迫が最多の原因で、微小血管減圧術による治療が標準である。
宇宙飛行関連神経眼症候群(SANS)の地上アナログモデルである頭低位安静(HDTBR)で観察される視神経乳頭浮腫・脈絡膜襞・RNFL肥厚などの眼球変化について解説する。
脊髄からの脳脊髄液漏出により頭蓋内圧が低下する疾患。起立性頭痛を特徴とし、外転神経麻痺などの眼症状を呈することがある。硬膜外自家血注入療法が主要な治療法である。
糖尿病患者に合併する特発性頭蓋内圧亢進症(IIH)の疫学・診断・治療・病態生理を解説。肥満が共通リスク因子であり、糖尿病網膜症との鑑別や管理上の特有の課題がある。
特発性頭蓋内圧亢進症(IIH)に対する減量・食事・運動を中心とした生活習慣の改善について、疫学・病態生理・診断・治療を含め解説する。
原因不明の頭蓋内圧上昇を特徴とする神経眼科疾患。乳頭浮腫を主要所見とし、未治療では視神経萎縮・失明に至りうる。肥満の出産可能年齢の女性に好発する。
海綿静脈洞・上眼窩裂・眼窩先端部の特発性肉芽腫性炎症により、片側性の激しい眼窩後部痛と眼筋麻痺(有痛性眼筋麻痺)を来す希少疾患。ステロイドへの劇的な反応性が特徴的だが、除外診断であることに注意を要する。
中脳・視床の病変に続発する複雑で現実的な視覚幻覚。後方循環系の脳血管イベント後に急性発症することが多く、除外診断により確定する。
大脳皮質と基底核の進行性萎縮を特徴とする稀な4リピートタウオパチー。運動障害・皮質機能障害・眼球運動異常を呈し、確定診断は死後病理検査でのみ可能である。
上斜筋を支配する第4脳神経(滑車神経)の機能不全により、患側の上斜視・外旋・垂直複視を来す疾患。外傷・虚血・先天性が主な原因で、Bielschowsky頭部傾斜試験が診断に有用である。
大理石骨病(Osteopetrosis)は破骨細胞の機能障害による遺伝性骨硬化疾患であり、視神経管狭窄による圧迫性視神経症、眼球突出、脳神経麻痺などの眼症状を生じる。
視神経の髄鞘に対する自己免疫性炎症により急性の視力低下・眼痛を来す疾患。多発性硬化症との関連が深く、15〜45歳の女性に好発する。90%以上で視力回復が期待できる。
瞳孔記録法(Pupillography)は、赤外線ビデオカメラとコンピュータソフトウェアを組み合わせて瞳孔反応を定量的に記録・測定する検査法。対光反射パラメータ・散瞳動態・PIRPなどを客観的に評価し、眼科・神経学・薬理学など幅広い領域で臨床応用される。
薬物性散瞳とは、抗コリン薬やアドレナリン作動薬などの薬物によって引き起こされる瞳孔散大である。生命を脅かす動眼神経麻痺との鑑別が重要であり、ピロカルピン点眼試験による段階的な診断が求められる。
瞳孔不同(Anisocoria)は左右の瞳孔径が異なる状態で、生理的なものから生命を脅かす疾患まで多様な原因がある。交感神経・副交感神経の障害や薬剤性の原因を鑑別し、適切な精査と管理を行うことが重要である。
巨細胞性動脈炎(GCA)に伴う視神経の虚血性疾患。突然の重度視力低下をきたし、高用量ステロイドによる緊急治療が僚眼への進展防止に不可欠である。
動眼神経(第3脳神経)の損傷後に軸索が誤った筋へ再生し、本来とは異なる筋が同時収縮する状態。眼瞼下垂・複視・瞳孔異常を呈し、後天性動眼神経麻痺の約15%に生じる。
同時失認は、個々の物体は認識できるが複数の刺激を同時に知覚して全体として解釈できない高次視覚障害である。両側頭頂後頭葉の損傷により生じ、バリント症候群の一構成要素をなす。
な行
13件TIMM8A遺伝子変異によるX連鎖劣性の神経変性疾患。幼児期の感音難聴、思春期のジストニア、若年成人期の視力低下、中年期の認知症を順次発症する。
妊娠・産後に発症または再燃する視神経の炎症性・脱髄性疾患。産後の免疫リバウンドにより発症が増加し、急性視力低下・眼球運動痛を主徴とする。
妊娠中の特発性頭蓋内圧亢進症(IIH)の診断・治療・分娩管理について、最新のシステマティックレビューに基づき解説する。
ニパウイルス感染に伴う脳神経麻痺・Horner症候群・網膜動脈分枝閉塞症などの眼科的・神経眼科的合併症について、疫学・症状・診断・治療・病態生理を解説する。
頭蓋内圧亢進に続発する両眼性の視神経乳頭腫脹。脳腫瘍・脳静脈血栓症・特発性頭蓋内圧亢進症(IIH)などの警告サインであり、未治療では視神経萎縮から不可逆的視力障害に至る。
乳頭腎症候群はPAX2遺伝子変異に起因する常染色体優性遺伝疾患で、視神経乳頭異形成と腎形成不全を主徴とする。腎コロボーマ症候群・PAX2関連疾患とも呼ばれ、眼科と腎臓内科の集学的管理が必要である。
乳頭静脈炎は、20〜35歳の若年健康者に発症する網膜中心静脈閉塞症の亜型である。視力は比較的保たれることが多く、予後は概ね良好だが、約30%で虚血性静脈閉塞への進行リスクがある。
ヌーナン症候群はRAS-MAPK経路の遺伝子変異による遺伝性疾患で、特徴的顔貌・低身長・先天性心疾患を三主徴とし、視神経低形成やコロボーマなどの眼科的異常を伴いうる。
脳アミロイド血管症(CAA)は血管壁へのβアミロイド沈着により脳出血を来す疾患で、後頭葉や視放線の障害により同名半盲や皮質視覚障害などの眼科的症状を引き起こす。
脳室周囲白質軟化症(PVL)は早産児の脳室周囲白質の虚血性損傷であり、成人期に偽緑内障性視神経乳頭陥凹や視野欠損として発見されることがある。正常眼圧緑内障との鑑別が臨床上重要である。
脳神経の炎症により神経破壊や脱髄を来す疾患。感染性・自己免疫性・腫瘍性・血管性・特発性など多様な原因があり、複数の脳神経が侵される場合は多発脳神経炎(polyneuritis cranialis)と呼ばれる。
頭部外傷(TBI)後に生じる脳震盪後症候群(PCS)の神経眼科的症状・徴候について、輻輳不全・調節不全・外傷性視神経症などの所見、診断法、視覚リハビリテーションを中心とした治療法を解説する。
脳静脈および硬膜静脈洞血栓症(CVST)は脳の静脈還流系に生じる血栓で、頭蓋内圧亢進による乳頭浮腫や視覚障害を引き起こす。全脳卒中の0.5〜3%を占めるまれな疾患である。
は行
47件片側顔面の紅潮・多汗症と対側の蒼白・無汗症を特徴とする、交感神経系の自律神経機能不全による稀な症候群。ホルネル症候群を併発することがある。
Harding病はレーバー遺伝性視神経症(LHON)と多発性硬化症(MS)が共存するまれな疾患である。ミトコンドリアDNA変異を背景に無痛性の重篤な視力低下をきたし、治療法は確立していない。
小児・若年成人に好発する低悪性度の混合神経膠ニューロン腫瘍(WHO grade 1)。主に側頭葉に発生し、薬剤抵抗性てんかんで発症する。完全切除により80〜100%の症例で発作が消失し、予後は良好である。
ハイマン・ビールショウスキー現象(HBP)は、重度の視力障害を伴う眼に生じる片眼性の緩徐な振子状垂直眼振である。診断・鑑別・治療について解説する。
橋本脳症(SREAT)は抗甲状腺抗体の上昇を伴うまれな自己免疫性脳症である。けいれん・認知障害・精神症状を呈し、ステロイド治療に良好に反応する。
1.5症候群(水平注視麻痺+核間性眼筋麻痺)に同側の末梢性顔面神経麻痺が加わった橋背蓋部病変による症候群。脳血管障害や脱髄性疾患が主な原因で、臨床所見から局在診断が可能である。
眼に関連する9種類の反射(対光反射・近接調節三徴・角膜反射・前庭眼反射など)の経路・臨床的意義・検査法を解説する。反射異常は視神経疾患・脳神経障害・自律神経疾患の重要な診断指標となる。
ハンチントン病に伴う眼球運動障害(サッケード異常・追従運動障害・固視異常)と網膜菲薄化について、臨床所見・病態生理・バイオマーカーとしての可能性を解説する。
HaNDL症候群は、脳脊髄液のリンパ球増多を伴う一過性の頭痛と神経学的欠損を特徴とする自己限定性の二次性頭痛疾患である。乳頭浮腫や外転神経麻痺など眼科的所見を呈することがある。
視覚刺激が除去された後も像が持続・再発する病的な視覚現象。後頭葉病変・片頭痛・薬剤など多様な原因で生じ、幻覚性と錯覚性の2型に分類される。
反復性有痛性眼筋ニューロパチー(RPON)は、片側性頭痛と同側の眼運動神経麻痺を反復する稀な疾患で、発生率は100万人あたり0.7人である。主に小児に発症し、動眼神経が最も頻繁に侵される。
白血病細胞の直接浸潤による視神経機能障害。神経腫瘍学的緊急事態であり、髄腔内化学療法と眼窩放射線照射の併用が治療の主軸となる。
光干渉断層計(OCT)は非侵襲的に網膜・視神経の高解像度断層像を取得できる検査技術であり、視神経炎・多発性硬化症・圧迫性視神経症など神経眼科疾患の診断・経過観察に広く応用されている。
光ストレス回復試験(PSRT)は強い光への曝露後に黄斑機能がベースラインまで回復する時間を測定する検査法であり、視力低下の原因が黄斑疾患か視神経疾患かを鑑別する目的で用いられる。
肥厚性硬膜炎(HP)は硬膜のびまん性または局所的な肥厚・炎症を来す稀な疾患で、視力低下・複視・視神経乳頭浮腫・脳神経麻痺など多彩な神経眼科的徴候を呈する。自己免疫疾患・感染症・腫瘍が主な原因であり、造影MRIと硬膜生検が診断の要となる。
非定型視神経炎は定型視神経炎と異なる臨床像を示し、NMO・MOGAD・自己免疫疾患など多様な原因を含む。早期の鑑別診断と適切な治療開始が視機能保護に不可欠である。
眼筋麻痺を伴わない両眼複視の病因(半視野スライド現象・中心窩牽引複視症候群・輻輳不全・開散不全・融像恐怖)、診断法、および治療法について解説する。
肥満低換気症候群(OHS)に伴う乳頭浮腫、網膜中心静脈閉塞症、非動脈炎性前部虚血性視神経症などの神経眼科的合併症について解説する。
視神経乳頭への血流障害による急性の無痛性視力低下を特徴とする非炎症性視神経症。50歳以上の急性視神経症で最も頻度が高い。
封入体筋炎(IBM)は50歳以上に好発する緩徐進行性の炎症性筋疾患で、大腿四頭筋・指屈筋の非対称性筋力低下と縁取り空胞を特徴とする。免疫抑制療法に抵抗性であり、嚥下障害や眼輪筋筋力低下が眼科的にも関連する。
複視(二重に見える)は神経眼科領域の頻見される主訴であり、単眼複視と両眼複視に大別される。原因は眼球局所から頭蓋内疾患まで多岐にわたり、系統的な問診・診察・画像検査により原因部位を特定することが重要である。
視覚認知・身体像・時間感覚の歪みを特徴とする神経学的症候群。片頭痛が最多原因であり、小児・若年者に多い。多くは自然軽快するが、基礎疾患の診断と治療が重要である。
フリードライヒ運動失調症(Friedreich Ataxia)は、FXN遺伝子のGAA反復配列伸長により発症する最も頻度の高い遺伝性運動失調症であり、進行性の神経変性に加えて心筋症・糖尿病・視神経萎縮などの多臓器障害を呈する。
フロアン症候群は、脳脊髄液(CSF)の黄色変・高タンパク・過凝固の三徴を特徴とするまれな症候群である。脊髄のCSF閉塞により頭蓋内圧亢進と視神経乳頭浮腫を引き起こしうる。
フィンゴリモドは多発性硬化症治療に用いられるS1P受容体モジュレーターであり、用量依存的に黄斑浮腫を引き起こすことがある。早期発見と薬剤中止が管理の基本となる。
片眼の視神経萎縮と対側の乳頭浮腫を呈するフォスター・ケネディ症候群と、同様の眼底所見を非腫瘍性病因で呈する偽フォスター・ケネディ症候群の鑑別・診断・治療について解説する。
フォヴィル症候群は橋下部内側の脳卒中症候群であり、対側片麻痺・同側外転神経麻痺・顔面神経麻痺を主徴とする。原因・症状・診断・治療を解説する。
閉塞性睡眠時無呼吸症候群(OSA)に関連する眼科疾患(フロッピーアイリッド症候群、緑内障、NAION、乳頭浮腫、円錐角膜、中心性漿液性脈絡網膜症)の病態・診断・管理を解説する。
片側顔面痙攣(HFS)は顔面の片側の表情筋に不随意の強直間欠性収縮が起こる運動障害である。血管による顔面神経圧迫が主因で、ボツリヌス毒素注射や微小血管減圧術で治療される。
片頭痛に伴う眼科的症状(閃輝暗点・羞明・網膜片頭痛など)の特徴と鑑別、治療法を解説する。視覚前兆を持つ患者の脳卒中リスクにも注意が必要な疾患である。
強度近視の眼軸延長に伴い、眼球後部が筋錐から脱臼して外眼筋の走行が偏位し、進行性の内斜視・下斜視を生じる後天性斜視。MRI冠状断による診断と上直筋・外直筋縫着術(横山法)を解説する。
蛇咬傷による凝固異常症が原因で発生する脳静脈洞血栓症(CVST)の症状・診断・治療について解説する。
ヘパリン投与による免疫介在性反応(HIT)が血栓・出血を引き起こし、網膜血管閉塞や眼窩出血、同名半盲などの眼科的合併症を生じる全身疾患。血小板数が減少しながら逆説的に血栓症が多発する点が特徴である。
頭頸部腫瘍や眼窩腫瘍への放射線治療後に生じる遅発性の視神経障害。血管内皮障害による虚血性変化が主な機序であり、根本的な治療法はなく予後不良であることが多い。
バイリンガルまたはマルチリンガルの個人において脳損傷後に生じる言語障害(バイリンガル失語症)の神経眼科学的側面を解説する。2つの言語間で異なる障害パターン、視野欠損との関連、診断・治療・リハビリテーションについて概説する。
梅毒トレポネーマによる眼組織感染症。ぶどう膜炎・網膜炎・視神経炎など多彩な眼科的徴候を呈し、「偉大なる模倣者」として他疾患との鑑別を要する。
バリント症候群は両側頭頂後頭葉病変による稀な視覚空間協調障害であり、同時失認・視覚性運動失調・眼球運動失行の3徴で構成される。
ビタミンC(アスコルビン酸)の重度欠乏が引き起こす壊血病に伴う眼症状。結膜下出血・網膜出血・乾性角結膜炎などが生じ、適切な補充により改善する。
鼻腔および副鼻腔に発生する極めて稀で進行の速い悪性腫瘍。眼窩・頭蓋底へ急速に浸潤し、複視・視力障害・眼球突出などの眼症状を引き起こす。確定診断は病理組織学的診断による。
ケカビ目(Mucorales)真菌による副鼻腔から眼窩・脳へ急速進展する致死的真菌感染症。糖尿病・免疫不全患者に好発し、治療なしの死亡率は79%に達する。
ビッカースタッフ脳幹脳炎(BBE)は、先行感染後に眼筋麻痺・運動失調・意識障害の三徴を呈する稀な自己免疫性脳幹脳炎である。抗GQ1b抗体症候群の一型としてギラン・バレー症候群やフィッシャー症候群と連続スペクトラムを形成する。
傍腫瘍症候群(PNS)は悪性腫瘍の直接侵襲によらず、腫瘍抗原への免疫反応が正常網膜・視神経と交叉して生じる疾患群である。癌関連網膜症(CAR)や癌関連黒色腫網膜症(MAR)などが代表で、眼症状ががん診断より先行することが多い。
母斑症(神経皮膚症候群)における眼合併症を疾患別に解説。神経線維腫症・結節性硬化症・スタージ・ウェーバー症候群・フォン・ヒッペル・リンドウ病・毛細血管拡張性運動失調症の眼所見・診断・治療を網羅する。
パーキンソン徴候は、同側の外転神経麻痺と節後性ホルネル症候群が合併した臨床徴候であり、海綿静脈洞後部の病変を示唆する高い局在診断的価値を持つ。
プルフール・デュ・プチ症候群(逆ホルネル症候群)は、眼交感神経経路の過活動により生じる稀な症候群で、同側の散瞳・眼瞼後退・多汗症を三徴とし、ホルネル症候群と正反対の臨床像を呈する。
両眼間の視覚信号伝達時間の左右差により、平面上を移動する物体が立体的(奥行きをもつ)に知覚される神経眼科的現象。脱髄性視神経炎や片眼性白内障が代表的原因疾患である。
PLP1遺伝子の変異に起因するX連鎖劣性の低髄鞘化白質ジストロフィー。眼振・運動発達遅滞・痙性を三主徴とし、主に男児に発症する稀な遺伝性神経疾患。
ま行
15件赤色ぼろ状線維を伴うミオクローヌスてんかん(MERRF)はミトコンドリアDNA変異による稀な多系統疾患で、視神経萎縮・眼筋麻痺・色素性網膜症など多様な神経眼科的所見を呈する。
再発性の視神経炎と免疫抑制療法への反応性を特徴とする稀な自己免疫性視神経症。ステロイド依存性の経過をたどり、治療中止で再発する。MOG-IgG抗体との関連が注目されている。
ミトコンドリア機能異常を背景に外眼筋が選択的に障害され、緩徐進行性の両側性眼瞼下垂と眼球運動障害を来す疾患。孤立性CPEOと全身症状を伴うCPEO-plusに分類される。
慢性脳底動脈閉塞症(CBAO)は脳底動脈の長期的な閉塞により側副血行路が発達した状態で、核間眼筋麻痺・同名半盲・皮質盲など多彩な神経眼科的症状を呈する。
ミラー・フィッシャー症候群(MFS)は、ギラン・バレー症候群の亜型であり、眼筋麻痺・運動失調・腱反射消失の三徴を呈する自己免疫性末梢神経障害である。抗GQ1b抗体が病態に関与し、多くは自然寛解する。
橋腹尾側の片側性病変により同側の外転神経・顔面神経麻痺と対側の片麻痺を呈する古典的脳幹交叉性症候群。定義・症状・原因・診断・治療を解説する。
脈絡叢乳頭腫(CPP)による頭蓋内圧亢進に伴う乳頭浮腫、外転神経麻痺、一過性視覚暗黒感などの神経眼科学的所見について、診断・治療から病態生理まで解説する。
無酸素性脳損傷(ABI)は脳への酸素供給低下により視覚系に永続的損傷を与え、皮質盲・同名半盲・眼球運動障害などの眼科的症状を引き起こす。病態生理、診断、リハビリテーションを解説する。
大血管血管炎(巨細胞性動脈炎など)による反回神経圧迫(嗄声)に眼虚血を伴う稀な病態。失明リスクがあり、疑いがあれば速やかなステロイド治療が求められる。
ミトコンドリア脳筋症・乳酸アシドーシス・脳卒中様発作症候群(MELAS)に伴う眼科的徴候の全体像を解説する。色素性網膜症、視神経萎縮、進行性外眼筋麻痺など多彩な眼所見の診断・管理を中心に記述する。
再発性口腔顔面浮腫・顔面神経麻痺・溝状舌を三徴とする稀な肉芽腫性神経皮膚疾患。一般人口の0.08%に発生し、根治療法は未確立である。
悪性腫瘍の免疫療法に使用される免疫チェックポイント阻害薬(ICI)の免疫関連有害事象として生じる視神経症。ステロイド治療とICI継続・中止の判断が重要となる。
免疫チェックポイント阻害薬(ICI)による視神経症、眼窩炎症性疾患、甲状腺眼症、巨細胞性動脈炎、重症筋無力症などの神経眼科的合併症の症状・診断・治療を解説する。
もやもや病(MMD)は内頸動脈終末部の進行性狭窄を特徴とする慢性脳血管障害であり、一過性黒内障・網膜中央動脈閉塞症・眼虚血症候群・モーニンググローリー症候群などの眼症状を呈しうる。
モラレ髄膜炎(再発性良性リンパ球性髄膜炎)における乳頭浮腫・外転神経麻痺・視神経炎などの神経眼科的症状の特徴、HSV-2との関連、診断・治療法を解説する。
や行
1件ら行
15件対光反射が障害される一方で近接反射が保たれる瞳孔徴候。求心路障害、中脳背側病変、遠心路障害と異常再生が原因となり、Adie緊張瞳孔やArgyll Robertson瞳孔、Parinaud症候群などで認められる。
下垂体の発生過程における解剖学的遺残から生じる良性嚢胞性病変。無症状のことが多いが、増大すると頭痛・視野障害・内分泌機能障害を引き起こす。
ラムゼイ・ハント症候群2型は、膝神経節に潜伏する水痘・帯状疱疹ウイルスの再活性化による症候群で、耳痛・耳介の水疱・顔面神経麻痺を三徴とする。発症72時間以内の抗ウイルス薬とステロイドの早期併用が予後を大きく左右する。
ランバート・イートン筋無力症候群(LEMS)の眼瞼下垂・複視・瞳孔機能障害などの眼科的徴候、VGCCに対する自己抗体の病態生理、診断法、治療法を解説する。
ミトコンドリア機能障害による亜急性壊死性脳脊髄症。基底核・脳幹に両側対称性壊死性病変を生じ、乳児期発症が最多。110以上の原因遺伝子が同定されている。
リンパ球性下垂体炎(LH)は下垂体への自己免疫性リンパ球浸潤により、視交叉圧迫による視野欠損・海綿静脈洞内脳神経麻痺による複視・瞳孔不同など多彩な神経眼科的徴候を呈する稀な疾患である。
立体視(stereopsis)は両眼視差を脳が検出して奥行きに換算する両眼視の最上位機能である。生後3ヶ月から発達し、臨界期内の早期介入が精密な立体視の獲得に不可欠とされる。
良性発作性散瞳(BEM)は一過性・自然軽快性の片側性瞳孔散大を特徴とする稀な疾患で、片頭痛との関連が報告されている。診断は重篤な原因の除外による。
良性発作性頭位めまい症(BPPV)は頭位変化で誘発される最も一般的な末梢性めまいであり、眼科医が眼振の評価を通じて診断・鑑別に貢献しうる。病態生理、診断、治療の耳石置換法を含め包括的に解説する。
両側視神経乳頭浮腫の病因・症状・診断・治療を網羅的に解説。特発性頭蓋内圧亢進症(IIH)をはじめとする多様な原因と鑑別診断のポイントを整理。
レーダー症候群(レーダー傍三叉神経症候群)は、片側性の節後性ホルナー症候群に同側の三叉神経症状を伴うまれな神経疾患。内頸動脈解離など基礎疾患の早期同定が重要。
橋中部腹側内側の病変による交代性片麻痺症候群。同側外転神経麻痺と対側片麻痺を主徴とし、古典型では対側中枢性顔面神経麻痺を伴う。
レビー小体型認知症(LBD)に伴う幻視・眼球運動障害・色覚異常・眼瞼異常などの神経眼科的所見と、その診断・管理について解説する。
頸部交感神経・反回神経・横隔神経が同側で同時に障害されることで生じる稀な症候群。Horner症候群・声帯麻痺・一側横隔膜麻痺の3徴候を特徴とし、悪性腫瘍が最多の原因である。
緊張瞳孔・深部腱反射の消失・無汗症の三徴を特徴とする、末梢自律神経系の稀な疾患。根治治療はなく対症療法が中心となる。
