内側経結膜
使用頻度:59%と最も多い。
利点:最短経路。美容的に優れる。
欠点:斜視リスク・手術時間が長い。
視神経鞘減圧術(optic nerve sheath decompression; ONSD)は、視神経鞘窓形成術(optic nerve sheath fenestration; ONSF)とも呼ばれ、同一の外科手技を指す。視神経を包む硬膜にスリットまたは窓(開窓部)を作成し、蜘蛛膜下腔のCSFを流出させることで視神経への圧力を局所的に軽減する。CPTコード67570が割り当てられている。
最も一般的な適応は特発性頭蓋内圧亢進症(IIH)であり、内科的治療不応例の約25%が外科的介入を要する。その他、脳静脈洞血栓症、クリプトコッカス髄膜炎、全トランス型レチノイン酸(ATRA)誘発性偽脳腫瘍1)、もやもや病4)なども適応となりうる。
疫学(IIH):IIHの年間発生率は米国で1.15/10万人。女性は1.97/10万と男性(0.36/10万)より高く、18〜44歳に最多(2.47/10万)。肥満の世界的増加に伴いIIHの有病率も上昇している。
| 年 | 出来事 |
|---|---|
| 1853年 | Turck と Coccius が乳頭浮腫を初報告 |
| 1872年 | De Wecker がONSDを初報告(神経網膜炎の治療として) |
| 1964年 | Hayreh が視神経鞘切開後の乳頭浮腫消失を実証 |
| 1973年 | Galbraith & Sullivan が内側経結膜アプローチを開発 |
| 1988年 | Tse らが外側眼窩アプローチを拡張 |
| 2001年 | Pelton & Patel が上内側眼瞼縁切開アプローチを報告 |
どちらも同一の外科手技を指す。呼称の違いのみであり、視神経硬膜にスリットまたは窓を作成してCSFを流出させる操作は同じである。英語のONSD(optic nerve sheath decompression)とONSF(optic nerve sheath fenestration)が日本語でそれぞれ「減圧術」「窓形成術」と訳されることから生じる混乱である。
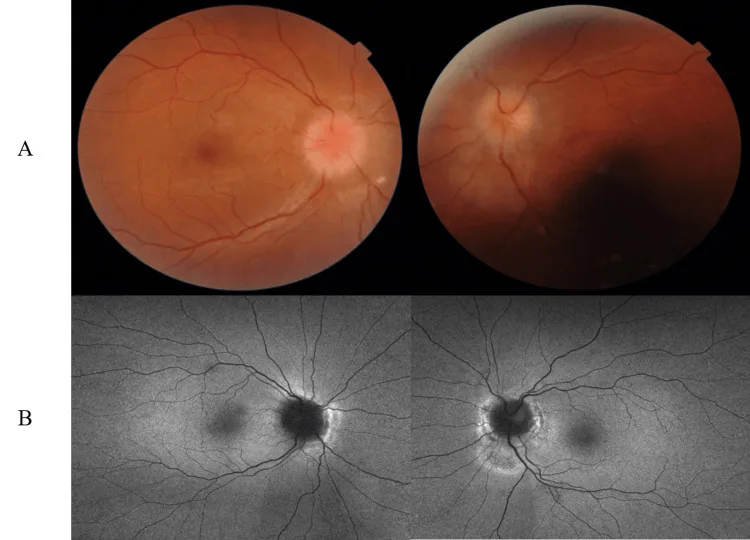
ONSD適応となる頭蓋内圧亢進(特にIIH)では以下の症状が出現する。
重症型(Fulminant IIH)の特徴:数週間以内の急速な視力低下、pRNFL 300μm超、初回腰椎穿刺の平均CSF開放圧54.1 cm H₂O(範囲29〜70)が特徴的である。Humphrey視野の平均偏差 < -7 dBの場合は視力回復が乏しい。
ONSFが最も多く行われるIIHのリスク因子を以下に示す。
頭蓋内圧亢進の他の原因(もやもや病4)、脳静脈洞血栓症、感染症、占拠性病変など)でもONSFが適応となりうる。
IIH以外にも、脳静脈洞血栓症、クリプトコッカス髄膜炎、もやもや病に伴う頭蓋内圧亢進、ATRA(全トランス型レチノイン酸)誘発性偽脳腫瘍症候群などが適応となりうる。もやもや病の症例では保存的治療に不応の頭蓋内圧亢進に対してONSFが施行され、視力回復が報告されている。
以下の全項目を満たすことが必要である。
鑑別診断:静脈洞血栓症、貧血、閉塞性睡眠時無呼吸、薬剤性(テトラサイクリン、ビタミンA等)、内分泌異常。急性視力低下を伴う場合は悪性高血圧、髄膜炎、視神経炎(MOG、NMOSD等)、視神経浸潤(白血病、リンパ腫)との鑑別が重要である。
適応:頭痛が軽度で、顕著な乳頭浮腫と進行性・切迫性の視力低下がある場合。視力保護が主目的であり、頭痛治療には無効である。
手術アプローチ:主に3種類のアプローチが用いられる。
内側経結膜
使用頻度:59%と最も多い。
利点:最短経路。美容的に優れる。
欠点:斜視リスク・手術時間が長い。
上内側眼瞼縁切開
外側眼窩切開
使用頻度:10%と最も少ない。
利点:視神経の良好な可視化が可能。
欠点:毛様体神経節損傷リスクあり。
手術成績(メタアナリシス:19研究、1159観察)3):
| 転帰指標 | 改善率 | 95%CI |
|---|---|---|
| 視力改善 | 41.09% | 29〜55% |
| 視野改善 | 76.34% | 61〜87% |
| 乳頭浮腫改善 | 97% | 84〜100% |
経結膜アプローチの視野改善率(86%)はその他のアプローチ(57%)より有意に高い(p=0.018)。視力改善率はアプローチ間で有意差なし(p=0.715)3)。
片側手術で両側効果:片側ONSFを行っても対側の乳頭浮腫が改善する。特発性頭蓋内圧亢進症9例(全例女性)の片側ONSF後2年追跡では全例で両側の視力改善が確認された2)。
合併症リスク:全体で10〜15%。最も重篤な合併症は中心網膜動脈閉塞または中心網膜静脈閉塞による視力喪失(1〜2%)。他に複視(22.2%)、結膜下出血(44.4%)、眼窩蜂巣炎(11.1%)が報告されているが、いずれも一過性であることが多い2)。
静脈洞狭窄と圧較差が証明された薬物不応例に有用な可能性がある。術後6ヶ月間の抗血小板療法が必要。エビデンスレベルはまだ低く、英国でRCT(シャント vs ステント)が進行中である。
肥満が主因の場合、従来治療抵抗例でも高い成功率が報告されている。体重3〜15%減で寛解報告あり。劇症型には推奨されない。
片側ONSFで対側の乳頭浮腫も改善することが確認されている。特発性頭蓋内圧亢進症9例を対象とした2年追跡の研究では全例で両側の視力改善が報告されている。片側施行後に対側の視力保護効果が期待できる点は本術式の重要な特徴の一つである。
32%の患者で臨床的再発が報告されている。再発した場合は追加の外科的治療(再手術・シャント術・ステント留置術)が必要になることがある。定期的な眼科検査による経過観察が重要である。
視神経の蜘蛛膜下腔は中枢神経系の蜘蛛膜下腔と連続している。ICP上昇が視神経の全長に沿って視神経乳頭に伝達されると、以下の機序で障害が生じる。
視力喪失のパターンは初期に盲点拡大として始まり、進行性の周辺視野欠損へと移行する。
ONSFが視神経を保護するメカニズムは2段階に分けられる。
重要な点:ONSFはICPを低下させない。視神経の局所的な保護効果のみを発揮するため、頭痛などの全身症状に対する効果は期待できない。
特発性頭蓋内圧亢進症における頭蓋内圧亢進の正確なメカニズムは完全には解明されていない。CSF動態の調節障害と代謝・ホルモン因子の関与が考えられている。特発性頭蓋内圧亢進症は肥満とは独立した全身性代謝疾患として注目されつつあり、アンドロゲン調節障害の関与も示唆されている。
ATRAはビタミンA誘導体であり、脈絡叢のRAR受容体を刺激してCSF産生を増加させる。蜘蛛膜顆粒でのCSF吸収障害も関与すると推測されている。
Prokop ら(2024)は19研究・1159観察を対象とした系統的レビューとメタアナリシスを行い、ONSFの視覚的転帰を包括的に評価した3)。視力改善率41.09%(95%CI: 29〜55%)、視野改善率76.34%(95%CI: 61〜87%)、乳頭浮腫改善率97%(95%CI: 84〜100%)を報告した。診断後6ヶ月を超える手術遅延では視野転帰が著しく悪化(OR 0.06、95%CI 0.005〜0.70)。32%で臨床的再発が認められた。
Latif ら(2023)は特発性頭蓋内圧亢進症9例(全員女性、平均年齢24歳)に片側内側経結膜アプローチによるONSFを施行し、2年追跡した2)。術前BCVA(logMAR)は良眼0.5±0.28、悪眼1.0±0.57。術後1週での改善(良眼0.27±0.32、p=0.001)は2年後も維持(良眼0.30±0.30、p=0.002)された。全例で片側手術による両側効果を確認。66.67%で頭痛改善・薬剤漸減に成功した。
Hokazono ら(2023)はATRA(45 mg/m²)誘発性偽脳腫瘍症候群(腰椎穿刺開放圧42 cm H₂O)の32歳女性に対し、ATRA減量・アセタゾラミド2 g/日と右眼ONSFの併用療法を施行した1)。6ヶ月後に両眼20/20・視野正常・乳頭浮腫消失・外転神経麻痺消失という完全回復を達成した。
Barh ら(2021)はもやもや病(左ICA狭窄+左MCA閉塞)に伴う頭蓋内圧亢進(開放圧75 cm H₂O)を示した13歳女児に右眼ONSFを施行した4)。保存的治療(マンニトール、アセタゾラミド、トピラマート)に不応であったが、術後1ヶ月で右眼3/60・左眼6/24に改善し、両側乳頭浮腫も消退した。6ヶ月後は右眼6/36・左眼6/24を維持した。
低侵襲で手術時間短縮、筋離断不要が利点とされる新しいアプローチである。組織損傷の低減が期待されるが、標準化には至っていない3)。
Hokazono K, Cunha LP, Preti RC, Cabral Zacharias L, Ribeiro Monteiro ML. Optic Nerve Sheath Fenestration as Adjuvant Treatment for Severe Pseudotumor Cerebri Syndrome Induced by All-Trans Retinoic Acid. Case reports in ophthalmology. 2023;14(1):326-330. doi:10.1159/000531001. PMID:37485241; PMCID:PMC10359689.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pakistan journal of medical sciences. 2023;39(6):1853-1857. doi:10.12669/pjms.39.6.6441. PMID:37936765; PMCID:PMC10626098.
Prokop K, Opęchowska A, Sieśkiewicz A, Lisowski Ł, Mariak Z, Łysoń T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta neurochirurgica. 2024;166(1):476. doi:10.1007/s00701-024-06345-y. PMID:39585430; PMCID:PMC11588784.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi journal of ophthalmology : official journal of the Saudi Ophthalmological Society. 2020;34(3):223-226. doi:10.4103/1319-4534.310410. PMID:34085022; PMCID:PMC8081073.