Медиальный трансконъюнктивальный
Частота использования: 59%, наиболее распространен.
Преимущества: кратчайший путь. Косметически превосходно.
Недостатки: риск косоглазия, длительное время операции.

Декомпрессия оболочки зрительного нерва (optic nerve sheath decompression; ONSD), также называемая фенестрацией оболочки зрительного нерва (optic nerve sheath fenestration; ONSF), представляет собой одну и ту же хирургическую процедуру. Создание щели или окна (фенестрации) в твердой мозговой оболочке, окружающей зрительный нерв, позволяет оттекать цереброспинальной жидкости из подпаутинного пространства, тем самым локально снижая давление на зрительный нерв. Ей присвоен код CPT 67570.
Наиболее частым показанием является идиопатическая внутричерепная гипертензия (ИВГ), при которой около 25% пациентов, не отвечающих на медикаментозное лечение, требуют хирургического вмешательства. Другими возможными показаниями являются тромбоз церебральных венозных синусов, криптококковый менингит, псевдоопухоль мозга, вызванная полностью транс-ретиноевой кислотой (ATRA)1), и болезнь моямоя4).
Эпидемиология (ИВГ): Ежегодная заболеваемость ИВГ в США составляет 1,15 на 100 000 человек. У женщин она выше (1,97 на 100 000), чем у мужчин (0,36 на 100 000), и наиболее часто встречается в возрасте 18–44 лет (2,47 на 100 000). С глобальным ростом ожирения распространенность ИВГ также увеличивается.
| Год | Событие |
|---|---|
| 1853 год | Turck и Coccius впервые описали отек диска зрительного нерва |
| 1872 год | De Wecker впервые выполнил ONSD (в качестве лечения невроретинита) |
| 1964 год | Hayreh продемонстрировал исчезновение отека диска зрительного нерва после рассечения его оболочки |
| 1973 год | Galbraith & Sullivan разработали медиальный трансконъюнктивальный доступ |
| 1988 год | Tse и соавт. расширили латеральный орбитальный доступ |
| 2001 год | Pelton и Patel сообщили о верхнемедиальном доступе через разрез века |
Оба термина обозначают одну и ту же хирургическую процедуру. Разница только в названии: создание щели или окна в твердой мозговой оболочке зрительного нерва для оттока спинномозговой жидкости одинаково. Путаница возникает из-за того, что английские термины ONSD (optic nerve sheath decompression) и ONSF (optic nerve sheath fenestration) переводятся на русский как «декомпрессия» и «фенестрация» соответственно.
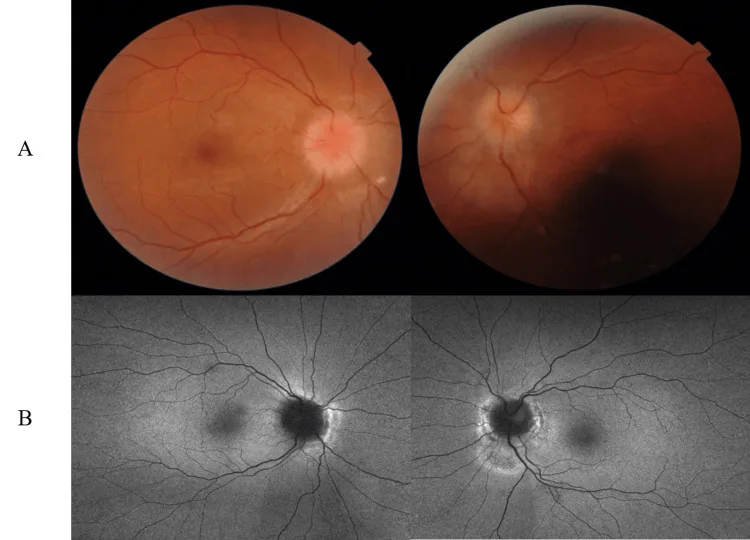
При повышенном внутричерепном давлении (особенно при ИВГ), являющемся показанием для ОНСД, возникают следующие симптомы.
Особенности тяжелой формы (фульминантная ИВГ): характерны быстрое снижение зрения в течение нескольких недель, pRNFL >300 мкм, среднее давление цереброспинальной жидкости при первой люмбальной пункции 54,1 см H₂O (диапазон 29–70). При среднем отклонении поля зрения по Humphrey < -7 дБ восстановление зрения плохое.
Ниже перечислены факторы риска ИВЧД, при котором наиболее часто выполняется ДЗН.
Другие причины повышения внутричерепного давления (болезнь моямоя 4), тромбоз церебральных венозных синусов, инфекции, объемные образования и др.) также могут быть показанием к ONSF.
Помимо ИВГ, показаниями могут быть тромбоз церебральных венозных синусов, криптококковый менингит, внутричерепная гипертензия, связанная с болезнью моямоя, и синдром псевдоопухоли мозга, индуцированный ATRA (полностью транс-ретиноевой кислотой). В случаях болезни моямоя ONSF (фенестрация оболочки зрительного нерва) проводилась при рефрактерной к консервативному лечению внутричерепной гипертензии, и сообщалось о восстановлении зрения.
Необходимо соответствие всем следующим пунктам.
Дифференциальная диагностика: тромбоз венозных синусов, анемия, обструктивное апноэ сна, лекарственные причины (тетрациклины, витамин А и др.), эндокринные нарушения. При острой потере зрения важно дифференцировать со злокачественной гипертензией, менингитом, оптическим невритом (MOG, NMOSD и др.), инфильтрацией зрительного нерва (лейкемия, лимфома).
Показания: при легкой головной боли, выраженном отеке диска зрительного нерва и прогрессирующем или угрожающем снижении зрения. Основная цель — сохранение зрения, для лечения головной боли неэффективно.
Хирургический доступ: в основном используются три типа доступов.
Медиальный трансконъюнктивальный
Частота использования: 59%, наиболее распространен.
Преимущества: кратчайший путь. Косметически превосходно.
Недостатки: риск косоглазия, длительное время операции.
Верхнемедиальный разрез века
Частота использования: 31%.
Преимущества: минимальное время операции. Микроскоп не требуется.
Недостатки: длинный доступ, риск птоза века.
Наружная орбитотомия
Частота использования: наименьшая — 10%.
Преимущества: хорошая визуализация зрительного нерва.
Недостатки: риск повреждения цилиарного ганглия.
Результаты операции (метаанализ: 19 исследований, 1159 наблюдений)3):
| Показатель исхода | Частота улучшения | 95% ДИ |
|---|---|---|
| Улучшение остроты зрения | 41,09% | 29–55% |
| Улучшение поля зрения | 76,34% | 61–87% |
| Улучшение отека диска зрительного нерва | 97% | 84–100% |
Частота улучшения поля зрения при трансконъюнктивальном доступе (86%) значительно выше, чем при других доступах (57%) (p=0,018). Различий в частоте улучшения остроты зрения между доступами не выявлено (p=0,715) 3).
Односторонняя операция с двусторонним эффектом: односторонняя ONSF улучшает отек диска зрительного нерва на противоположной стороне. При наблюдении в течение 2 лет после односторонней ONSF у 9 пациенток (все женщины) с идиопатической внутричерепной гипертензией было подтверждено улучшение зрения на обоих глазах 2).
Риск осложнений: в целом 10–15%. Наиболее серьезное осложнение — потеря зрения вследствие окклюзии центральной артерии сетчатки или центральной вены сетчатки (1–2%). Также сообщается о диплопии (22,2%), субконъюнктивальном кровоизлиянии (44,4%) и орбитальном целлюлите (11,1%), однако все они чаще всего носят временный характер 2).
Может быть полезно при медикаментозно-резистентных случаях с подтвержденным стенозом венозного синуса и градиентом давления. Требуется антитромбоцитарная терапия в течение 6 месяцев после операции. Уровень доказательств пока низок, в Великобритании проводится РКИ (шунт vs стент).
Если основной причиной является ожирение, сообщается о высокой частоте успеха даже в случаях, устойчивых к традиционному лечению. Сообщается о ремиссии при снижении веса на 3–15%. Не рекомендуется при фульминантной форме.
Подтверждено, что односторонняя декомпрессия оболочки зрительного нерва улучшает также отёк диска зрительного нерва на противоположной стороне. В двухлетнем исследовании с участием 9 пациентов с идиопатической внутричерепной гипертензией сообщалось об улучшении зрения на обоих глазах во всех случаях. Возможность защиты зрения на противоположной стороне после односторонней операции является одной из важных особенностей данной процедуры.
Клинический рецидив отмечается у 32% пациентов. В случае рецидива может потребоваться дополнительное хирургическое лечение (повторная операция, шунтирование, стентирование). Важно регулярное наблюдение с офтальмологическими осмотрами.
Подпаутинное пространство зрительного нерва сообщается с подпаутинным пространством центральной нервной системы. Когда повышение ВЧД передается вдоль всего зрительного нерва к диску зрительного нерва, повреждение возникает по следующему механизму.
Потеря зрения начинается с увеличения слепого пятна и переходит в прогрессирующее выпадение периферического поля зрения.
Механизм, с помощью которого ONSF защищает зрительный нерв, можно разделить на два этапа.
Важный момент: ОНСФ не снижает ВЧД. Он оказывает только локальный защитный эффект на зрительный нерв, поэтому не следует ожидать воздействия на системные симптомы, такие как головная боль.
Точный механизм повышения внутричерепного давления при идиопатической внутричерепной гипертензии полностью не выяснен. Предполагается нарушение регуляции ликвородинамики и участие метаболических и гормональных факторов. Идиопатическая внутричерепная гипертензия все чаще рассматривается как системное метаболическое заболевание, независимое от ожирения, и предполагается роль нарушения регуляции андрогенов.
ATRA является производным витамина A, стимулирует RAR-рецепторы в сосудистом сплетении, увеличивая продукцию ликвора. Также предполагается нарушение всасывания ликвора в паутинных грануляциях.
Prokop и соавт. (2024) провели систематический обзор и метаанализ 19 исследований (1159 наблюдений) для всесторонней оценки зрительных исходов после декомпрессии оболочки зрительного нерва (ONSF)3). Сообщается об улучшении остроты зрения в 41,09% (95% ДИ: 29–55%), улучшении поля зрения в 76,34% (95% ДИ: 61–87%) и уменьшении отека диска зрительного нерва в 97% (95% ДИ: 84–100%). Задержка операции более 6 месяцев после постановки диагноза приводила к значительному ухудшению исходов по полю зрения (ОШ 0,06; 95% ДИ 0,005–0,70). Клинический рецидив наблюдался в 32% случаев.
Latif и соавт. (2023) выполнили ONSF через односторонний медиальный трансконъюнктивальный доступ у 9 пациентов (все женщины, средний возраст 24 года) с идиопатической внутричерепной гипертензией и наблюдали их в течение 2 лет 2). Дооперационная BCVA (logMAR) составила 0,5±0,28 на лучшем глазу и 1,0±0,57 на худшем. Улучшение через 1 неделю после операции (0,27±0,32 на лучшем глазу, p=0,001) сохранялось через 2 года (0,30±0,30, p=0,002). У всех пациентов отмечен двусторонний эффект после односторонней операции. У 66,67% пациентов наблюдалось улучшение головной боли и успешное снижение дозы лекарств.
Hokazono и соавт. (2023) сообщили о 32-летней женщине с синдромом псевдоопухоли головного мозга, индуцированным ATRA (45 мг/м²) (давление открытия при люмбальной пункции 42 см H₂O), которой проводилась комбинированная терапия: снижение дозы ATRA, ацетазоламид 2 г/сут и ONSF правого глаза 1). Через 6 месяцев было достигнуто полное восстановление: острота зрения 20/20 на оба глаза, нормальное поле зрения, исчезновение отека диска зрительного нерва и паралича отводящего нерва.
Barh и соавт. (2021) выполнили ONSF правого глаза 13-летней девочке с внутричерепной гипертензией (открытое давление 75 см H₂O) на фоне болезни моямоя (стеноз левой ВСА + окклюзия левой СМА)4). Консервативное лечение (маннитол, ацетазоламид, топирамат) было неэффективным, но через 1 месяц после операции острота зрения улучшилась до 3/60 на правом глазу и 6/24 на левом, а двусторонний отек дисков зрительных нервов регрессировал. Через 6 месяцев острота зрения сохранялась на уровне 6/36 на правом и 6/24 на левом глазу.
Это новый подход, преимуществами которого являются минимальная инвазивность, сокращение времени операции и отсутствие необходимости в рассечении мышц. Ожидается снижение повреждения тканей, однако метод еще не стандартизирован3).
Hokazono K, Cunha LP, Preti RC, Zacharias LC, Monteiro MLR. Optic nerve sheath fenestration as adjuvant treatment for severe pseudotumor cerebri syndrome induced by all-trans retinoic acid. Case Rep Ophthalmol. 2023;14:326-330.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pak J Med Sci. 2023;39(6):1853-1857.
Prokop K, Opchowska A, Siekiewicz A, Lisowski L, Mariak Z, Lyso T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta Neurochir. 2024;166:476.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi J Ophthalmol. 2020;34:223-226.