Mediale transcongiuntivale
Frequenza d’uso: 59%, la più comune.
Vantaggi: percorso più breve. Esteticamente superiore.
Svantaggi: rischio di strabismo, tempo chirurgico prolungato.

La decompressione della guaina del nervo ottico (optic nerve sheath decompression; ONSD), chiamata anche fenestrazione della guaina del nervo ottico (optic nerve sheath fenestration; ONSF), si riferisce alla stessa procedura chirurgica. Creando una fessura o una finestra (apertura) nella dura madre che avvolge il nervo ottico, si permette il drenaggio del liquido cerebrospinale dallo spazio subaracnoideo, riducendo localmente la pressione sul nervo ottico. È assegnato il codice CPT 67570.
L’indicazione più comune è l’ipertensione intracranica idiopatica (IIH), e circa il 25% dei casi refrattari al trattamento medico richiede un intervento chirurgico. Altre indicazioni possono includere trombosi del seno venoso cerebrale, meningite criptococcica, pseudotumor cerebrale indotto dall’acido retinoico tutto-trans (ATRA)1), e malattia di Moyamoya4).
Epidemiologia (IIH): L’incidenza annuale dell’IIH negli Stati Uniti è di 1,15/100.000. Nelle donne è di 1,97/100.000, più alta che negli uomini (0,36/100.000), con un picco tra i 18 e i 44 anni (2,47/100.000). La prevalenza dell’IIH è in aumento a causa del crescente tasso di obesità a livello globale.
| Anno | Evento |
|---|---|
| 1853 | Turck e Coccius riportano per la prima volta l’edema papillare |
| 1872 | De Wecker riporta per la prima volta l’ONSD (come trattamento per la neurorinite) |
| 1964 | Hayreh dimostrò la risoluzione dell’edema papillare dopo incisione della guaina del nervo ottico |
| 1973 | Galbraith & Sullivan svilupparono l’approccio transcongiuntivale mediale |
| 1988 | Tse et al. hanno esteso l’approccio orbitale laterale |
| 2001 | Pelton & Patel hanno riportato l’approccio attraverso l’incisione del margine palpebrale superomediale |
Entrambi si riferiscono alla stessa procedura chirurgica. La differenza è solo nel nome; l’operazione di creare una fessura o una finestra nella dura madre del nervo ottico per far defluire il CSF è la stessa. La confusione nasce dal fatto che in inglese ONSD (optic nerve sheath decompression) e ONSF (optic nerve sheath fenestration) vengono tradotti in giapponese rispettivamente come “intervento di decompressione” e “intervento di fenestrazione”.
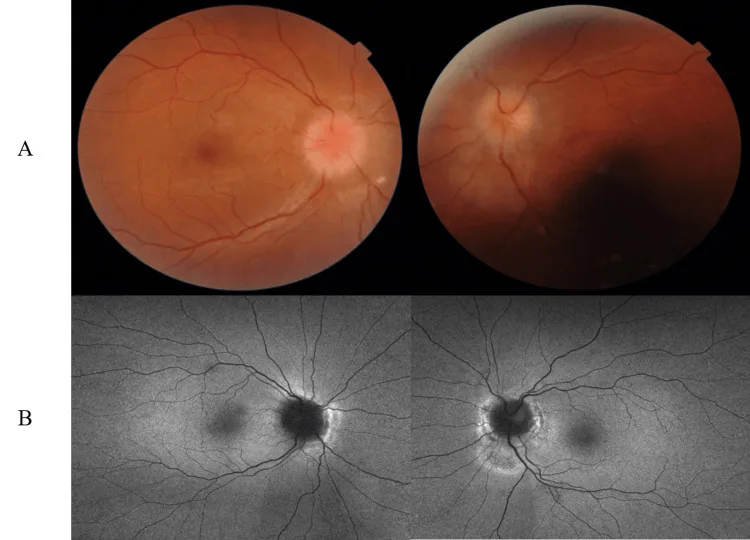
Nell’ipertensione endocranica (soprattutto IIH) che richiede ONSD, compaiono i seguenti sintomi.
Caratteristiche della forma grave (IIH fulminante): rapida diminuzione dell’acuità visiva entro poche settimane, pRNFL >300 μm, pressione di apertura media del CSF alla prima puntura lombare di 54,1 cm H₂O (range 29-70). Se la deviazione media del campo visivo Humphrey è < -7 dB, il recupero visivo è scarso.
Di seguito sono elencati i fattori di rischio dell’IIH per cui l’ONSF viene eseguita più frequentemente.
La FSNO può essere indicata anche in altre cause di ipertensione endocranica (malattia di moyamoya4), trombosi del seno venoso cerebrale, infezioni, lesioni occupanti spazio, ecc.).
Oltre all’IIH, possono essere indicate anche la trombosi del seno venoso cerebrale, la meningite criptococcica, l’ipertensione endocranica associata a malattia di Moyamoya e la sindrome pseudotumorale indotta da ATRA (acido retinoico tutto-trans). In casi di malattia di Moyamoya, l’ONSF è stata eseguita per l’ipertensione endocranica refrattaria al trattamento conservativo, con segnalazioni di recupero visivo.
È necessario soddisfare tutti i seguenti criteri.
Diagnosi differenziale: trombosi del seno venoso, anemia, apnea ostruttiva del sonno, cause farmacologiche (tetracicline, vitamina A, ecc.), disturbi endocrini. In caso di calo visivo acuto, è importante differenziare da ipertensione maligna, meningite, neurite ottica (MOG, NMOSD, ecc.), infiltrazione del nervo ottico (leucemia, linfoma).
Indicazioni: in caso di cefalea lieve, con papilledema marcato e deterioramento visivo progressivo o imminente. L’obiettivo principale è la protezione della vista; è inefficace per il trattamento della cefalea.
Approccio chirurgico: vengono utilizzati principalmente tre tipi di approcci.
Mediale transcongiuntivale
Frequenza d’uso: 59%, la più comune.
Vantaggi: percorso più breve. Esteticamente superiore.
Svantaggi: rischio di strabismo, tempo chirurgico prolungato.
Incisione palpebrale supero-mediale
Frequenza d’uso: 31%.
Vantaggi: durata dell’intervento più breve. Non richiede microscopio.
Svantaggi: percorso lungo, rischio di ptosi palpebrale.
Craniotomia orbitaria laterale
Frequenza d’uso: 10%, la più bassa.
Vantaggi: buona visualizzazione del nervo ottico.
Svantaggi: rischio di lesione del ganglio ciliare.
Risultati chirurgici (meta-analisi: 19 studi, 1159 osservazioni)3):
| Indicatore di esito | Tasso di miglioramento | IC 95% |
|---|---|---|
| Miglioramento della vista | 41,09% | 29-55% |
| Miglioramento del campo visivo | 76,34% | 61-87% |
| Miglioramento dell’edema papillare | 97% | 84-100% |
Il tasso di miglioramento del campo visivo con approccio transcongiuntivale (86%) è significativamente più alto rispetto ad altri approcci (57%) (p=0,018). Non c’è differenza significativa nel tasso di miglioramento dell’acuità visiva tra gli approcci (p=0,715) 3).
Effetto bilaterale dell’intervento unilaterale: l’ONSF monolaterale migliora l’edema papillare anche controlateralmente. In 9 casi (tutte donne) di ipertensione endocranica idiopatica, dopo 2 anni di follow-up post-ONSF unilaterale, è stato confermato un miglioramento bilaterale dell’acuità visiva in tutti i casi2).
Rischio di complicanze: 10-15% complessivo. La complicanza più grave è la perdita della vista per occlusione dell’arteria centrale della retina o della vena centrale della retina (1-2%). Sono state riportate anche diplopia (22,2%), emorragia sottocongiuntivale (44,4%) e cellulite orbitaria (11,1%), ma spesso sono transitorie2).
Può essere utile nei casi refrattari ai farmaci con stenosi del seno venoso e gradiente pressorio dimostrato. È necessaria una terapia antiaggregante per 6 mesi dopo l’intervento. Il livello di evidenza è ancora basso; nel Regno Unito è in corso uno studio randomizzato controllato (shunt vs stent).
Quando l’obesità è la causa principale, sono riportati alti tassi di successo anche in casi refrattari ai trattamenti convenzionali. Una riduzione del peso del 3-15% può portare a remissione. Non raccomandato per la forma fulminante.
È stato confermato che l’ONSF unilaterale migliora anche l’edema papillare controlaterale. In uno studio di follow-up di 2 anni su 9 pazienti con ipertensione endocranica idiopatica, è stato riportato un miglioramento bilaterale della vista in tutti i casi. La possibilità di proteggere la vista controlaterale dopo un intervento unilaterale è una delle caratteristiche importanti di questa procedura.
È stata riportata una recidiva clinica nel 32% dei pazienti. In caso di recidiva, può essere necessario un ulteriore trattamento chirurgico (reintervento, shunt, stent). È importante un follow-up regolare con esami oculistici.
Lo spazio subaracnoideo del nervo ottico è continuo con quello del sistema nervoso centrale. Quando l’aumento della pressione intracranica (ICP) si trasmette lungo tutto il nervo ottico fino alla papilla, si verifica un danno attraverso i seguenti meccanismi.
Il pattern di perdita della vista inizia inizialmente come ingrandimento della macchia cieca e progredisce verso un deficit del campo visivo periferico.
Il meccanismo con cui l’ONSF protegge il nervo ottico può essere suddiviso in due fasi.
Punto importante: l’ONSF non riduce la PIC. Esercita solo un effetto protettivo locale sul nervo ottico, pertanto non ci si può aspettare un effetto su sintomi sistemici come il mal di testa.
Il meccanismo esatto dell’aumento della pressione intracranica nell’ipertensione intracranica idiopatica non è completamente compreso. Si ritiene che siano coinvolti un’alterazione della regolazione della dinamica del liquido cerebrospinale e fattori metabolici e ormonali. L’ipertensione intracranica idiopatica sta emergendo come una malattia metabolica sistemica indipendente dall’obesità, e si suggerisce anche un coinvolgimento della disregolazione androgenica.
L’ATRA è un derivato della vitamina A che stimola i recettori RAR del plesso coroideo, aumentando la produzione di liquido cerebrospinale. Si ipotizza anche un coinvolgimento del deficit di assorbimento del liquido cerebrospinale a livello delle granulazioni aracnoidee.
Prokop et al. (2024) hanno condotto una revisione sistematica e una meta-analisi su 19 studi e 1159 osservazioni, valutando in modo completo gli esiti visivi dell’ONSF3). Hanno riportato un tasso di miglioramento dell’acuità visiva del 41,09% (IC 95%: 29-55%), un tasso di miglioramento del campo visivo del 76,34% (IC 95%: 61-87%) e un tasso di miglioramento dell’edema papillare del 97% (IC 95%: 84-100%). Un ritardo chirurgico superiore a 6 mesi dalla diagnosi ha portato a un peggioramento significativo degli esiti del campo visivo (OR 0,06; IC 95%: 0,005-0,70). Nel 32% dei casi si è verificata una recidiva clinica.
Latif et al. (2023) hanno eseguito ONSF tramite approccio mediale transcongiuntivale unilaterale in 9 pazienti (tutte donne, età media 24 anni) con ipertensione intracranica idiopatica, con follow-up a 2 anni2). La BCVA preoperatoria (logMAR) era 0,5±0,28 nell’occhio migliore e 1,0±0,57 nell’occhio peggiore. Il miglioramento a 1 settimana post-operatoria (occhio migliore 0,27±0,32, p=0,001) è stato mantenuto a 2 anni (occhio migliore 0,30±0,30, p=0,002). In tutti i casi è stato confermato un effetto bilaterale dopo intervento unilaterale. Il 66,67% ha ottenuto miglioramento della cefalea e riduzione graduale dei farmaci.
Hokazono et al. (2023) hanno trattato una donna di 32 anni con sindrome da pseudotumor cerebrale indotta da ATRA (45 mg/m²) (pressione di apertura alla puntura lombare 42 cm H₂O) con una terapia combinata di riduzione della dose di ATRA, acetazolamide 2 g/die e ONSF dell’occhio destro 1). Dopo 6 mesi è stato raggiunto un recupero completo con visione 20/20 in entrambi gli occhi, campo visivo normale, scomparsa dell’edema papillare e risoluzione della paralisi del nervo abducente.
Barh et al. (2021) hanno eseguito un ONSF dell’occhio destro in una ragazza di 13 anni con ipertensione endocranica (pressione di apertura 75 cm H₂O) associata a malattia di Moyamoya (stenosi dell’ICA sinistra + occlusione dell’MCA sinistra)4). Il trattamento conservativo (mannitolo, acetazolamide, topiramato) era stato inefficace, ma un mese dopo l’intervento l’acuità visiva è migliorata a 3/60 nell’occhio destro e 6/24 nell’occhio sinistro, e l’edema papillare bilaterale si è risolto. A sei mesi, l’acuità visiva era mantenuta a 6/36 nell’occhio destro e 6/24 nell’occhio sinistro.
Si tratta di un nuovo approccio che offre i vantaggi di essere minimamente invasivo, di ridurre i tempi chirurgici e di non richiedere la sezione muscolare. Si prevede una riduzione del danno tissutale, ma non è ancora standardizzato3).
Hokazono K, Cunha LP, Preti RC, Zacharias LC, Monteiro MLR. Optic nerve sheath fenestration as adjuvant treatment for severe pseudotumor cerebri syndrome induced by all-trans retinoic acid. Case Rep Ophthalmol. 2023;14:326-330.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pak J Med Sci. 2023;39(6):1853-1857.
Prokop K, Opchowska A, Siekiewicz A, Lisowski L, Mariak Z, Lyso T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta Neurochir. 2024;166:476.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi J Ophthalmol. 2020;34:223-226.