Voie transconjonctivale médiale
Fréquence d’utilisation : 59 %, la plus courante.
Avantages : trajet le plus court. Esthétiquement supérieur.
Inconvénients : risque de strabisme, durée opératoire longue.

La décompression de la gaine du nerf optique (optic nerve sheath decompression ; ONSD), également appelée fenestration de la gaine du nerf optique (optic nerve sheath fenestration ; ONSF), désigne la même technique chirurgicale. Elle consiste à créer une fente ou une fenêtre dans la dure-mère entourant le nerf optique, permettant l’écoulement du LCR de l’espace sous-arachnoïdien, réduisant ainsi localement la pression sur le nerf optique. Le code CPT 67570 lui est attribué.
L’indication la plus courante est l’hypertension intracrânienne idiopathique (HII), et environ 25 % des cas réfractaires au traitement médical nécessitent une intervention chirurgicale. D’autres indications possibles incluent la thrombose des sinus veineux cérébraux, la méningite cryptococcique, le pseudotumeur cérébral induit par l’acide tout-trans rétinoïque (ATRA)1), et la maladie de moyamoya4).
Épidémiologie (IIH) : L’incidence annuelle de l’IIH est de 1,15/100 000 aux États-Unis. Elle est plus élevée chez les femmes (1,97/100 000) que chez les hommes (0,36/100 000), avec un pic entre 18 et 44 ans (2,47/100 000). La prévalence de l’IIH augmente avec la hausse mondiale de l’obésité.
| Année | Événement |
|---|---|
| 1853 | Turck et Coccius rapportent pour la première fois l’œdème papillaire |
| 1872 | De Wecker rapporte pour la première fois l’ONSD (comme traitement de la neuro-rétinite) |
| 1964 | Hayreh a démontré la disparition de l’œdème papillaire après incision de la gaine du nerf optique |
| 1973 | Galbraith & Sullivan ont développé l’approche transconjonctivale médiale |
| 1988 | Tse et al. ont élargi l’approche orbitaire latérale |
| 2001 | Pelton & Patel ont rapporté l’approche par incision palpébrale supéro-médiale |
Les deux désignent la même technique chirurgicale. Il s’agit uniquement d’une différence de terminologie ; l’opération consistant à créer une fente ou une fenêtre dans la dure-mère du nerf optique pour drainer le LCR est identique. La confusion provient du fait que les termes anglais ONSD (optic nerve sheath decompression) et ONSF (optic nerve sheath fenestration) sont respectivement traduits en japonais par « décompression » et « fenestration ».
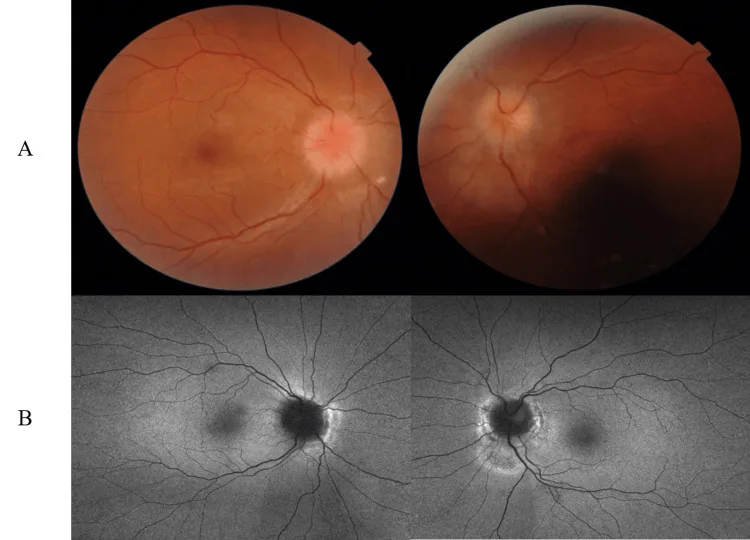
Dans l’hypertension intracrânienne (en particulier l’IIH) justifiant une ONSD, les symptômes suivants apparaissent.
Caractéristiques de la forme sévère (IIH fulminante) : baisse rapide de l’acuité visuelle en quelques semaines, pRNFL > 300 μm, pression d’ouverture moyenne du LCR lors de la première ponction lombaire de 54,1 cm H₂O (intervalle 29-70). Une déviation moyenne du champ visuel de Humphrey < -7 dB est associée à une faible récupération visuelle.
Les facteurs de risque de l’HTIC pour laquelle l’ONSF est le plus souvent réalisée sont les suivants.
D’autres causes d’hypertension intracrânienne (maladie de moyamoya4), thrombose des sinus veineux cérébraux, infections, lésions occupant de l’espace, etc.) peuvent également justifier une FNSO.
Outre l’IIH, d’autres affections telles que la thrombose des sinus veineux cérébraux, la méningite cryptococcique, l’hypertension intracrânienne associée à la maladie de moyamoya, et le syndrome de pseudotumeur cérébrale induit par l’ATRA (acide rétinoïque tout-trans) peuvent être des indications. Dans les cas de maladie de moyamoya, une décompression de la gaine du nerf optique a été réalisée pour une hypertension intracrânienne réfractaire au traitement conservateur, et une récupération visuelle a été rapportée.
Il est nécessaire de remplir tous les critères suivants.
Diagnostic différentiel : thrombose du sinus veineux, anémie, apnée obstructive du sommeil, causes médicamenteuses (tétracyclines, vitamine A, etc.), troubles endocriniens. En cas de baisse aiguë de l’acuité visuelle, il est important de différencier de l’hypertension maligne, de la méningite, de la névrite optique (MOG, NMOSD, etc.), et de l’infiltration du nerf optique (leucémie, lymphome).
Indications : en cas de céphalées légères, d’œdème papillaire marqué et de baisse visuelle progressive ou imminente. L’objectif principal est la protection de la vision, inefficace pour le traitement des céphalées.
Voies d’abord chirurgicales : trois approches principales sont utilisées.
Voie transconjonctivale médiale
Fréquence d’utilisation : 59 %, la plus courante.
Avantages : trajet le plus court. Esthétiquement supérieur.
Inconvénients : risque de strabisme, durée opératoire longue.
Incision palpébrale supéro-interne
Fréquence d’utilisation : 31 %.
Avantages : durée opératoire la plus courte. Aucun microscope nécessaire.
Inconvénients : trajet long, risque de ptosis.
Craniotomie orbitale latérale
Fréquence d’utilisation : la plus faible, 10%.
Avantages : bonne visualisation du nerf optique.
Inconvénients : risque de lésion du ganglion ciliaire.
Résultats chirurgicaux (méta-analyse : 19 études, 1159 observations)3) :
| Indicateur de résultat | Taux d’amélioration | IC à 95% |
|---|---|---|
| Amélioration de l’acuité visuelle | 41,09 % | 29 à 55 % |
| Amélioration du champ visuel | 76,34 % | 61 à 87 % |
| Amélioration de l’œdème papillaire | 97 % | 84 à 100 % |
Le taux d’amélioration du champ visuel par voie transconjonctivale (86 %) est significativement plus élevé que par les autres voies (57 %) (p = 0,018). Il n’y a pas de différence significative du taux d’amélioration de l’acuité visuelle entre les voies d’abord (p = 0,715)3).
Effet bilatéral d’une chirurgie unilatérale : la réalisation d’une ONSF unilatérale améliore également l’œdème papillaire controlatéral. Dans une étude portant sur 9 cas d’hypertension intracrânienne idiopathique (toutes des femmes) suivis pendant 2 ans après une ONSF unilatérale, une amélioration bilatérale de l’acuité visuelle a été confirmée dans tous les cas2).
Risque de complications : 10 à 15 % au total. La complication la plus grave est la perte de vision due à une occlusion de l’artère centrale de la rétine ou de la veine centrale de la rétine (1 à 2 %). D’autres complications telles qu’une diplopie (22,2 %), une hémorragie sous-conjonctivale (44,4 %) et une cellulite orbitaire (11,1 %) ont été rapportées, mais elles sont souvent transitoires2).
Peut être utile chez les patients réfractaires aux médicaments avec sténose du sinus veineux et gradient de pression prouvé. Une antiagrégation plaquettaire postopératoire de 6 mois est nécessaire. Le niveau de preuve est encore faible ; un essai randomisé contrôlé (shunt vs stent) est en cours au Royaume-Uni.
Lorsque l’obésité est la cause principale, des taux de réussite élevés sont rapportés même chez les patients réfractaires aux traitements conventionnels. Une perte de poids de 3 à 15 % peut entraîner une rémission. Non recommandé dans les formes fulminantes.
Il a été confirmé qu’une ONSF unilatérale améliore également l’œdème papillaire controlatéral. Une étude de suivi sur 2 ans portant sur 9 cas d’hypertension intracrânienne idiopathique a rapporté une amélioration de l’acuité visuelle bilatérale chez tous les patients. La possibilité de protéger la vision controlatérale après une procédure unilatérale est l’une des caractéristiques importantes de cette technique chirurgicale.
Une récidive clinique a été rapportée chez 32 % des patients. En cas de récidive, un traitement chirurgical supplémentaire (réintervention, dérivation, pose de stent) peut être nécessaire. Un suivi régulier par examen ophtalmologique est important.
L’espace sous-arachnoïdien du nerf optique est continu avec celui du système nerveux central. Lorsque l’augmentation de la PIC est transmise le long du nerf optique jusqu’à la papille optique, des lésions surviennent par les mécanismes suivants.
Le schéma de perte de vision commence par un élargissement de la tache aveugle au début, puis évolue vers un déficit progressif du champ visuel périphérique.
Le mécanisme par lequel l’ONSF protège le nerf optique se divise en deux étapes.
Point important : L’ONSF ne réduit pas la PIC. Il n’exerce qu’un effet protecteur local sur le nerf optique, donc aucun effet sur les symptômes systémiques tels que les céphalées n’est attendu.
Le mécanisme exact de l’hypertension intracrânienne dans l’hypertension intracrânienne idiopathique n’est pas complètement élucidé. On pense à un trouble de la régulation de la dynamique du LCR et à l’implication de facteurs métaboliques et hormonaux. L’hypertension intracrânienne idiopathique est de plus en plus considérée comme une maladie métabolique systémique indépendante de l’obésité, et un rôle du dysfonctionnement androgénique est également suggéré.
L’ATRA est un dérivé de la vitamine A qui stimule les récepteurs RAR du plexus choroïde, augmentant ainsi la production de LCR. Un trouble de l’absorption du LCR au niveau des granulations arachnoïdiennes est également supposé être impliqué.
Prokop et al. (2024) ont réalisé une revue systématique et une méta-analyse portant sur 19 études et 1159 observations, évaluant de manière exhaustive les résultats visuels de l’ONSF 3). Ils ont rapporté un taux d’amélioration de l’acuité visuelle de 41,09 % (IC à 95 % : 29 à 55 %), un taux d’amélioration du champ visuel de 76,34 % (IC à 95 % : 61 à 87 %) et un taux d’amélioration de l’œdème papillaire de 97 % (IC à 95 % : 84 à 100 %). Un retard chirurgical de plus de 6 mois après le diagnostic a entraîné une détérioration significative des résultats du champ visuel (OR 0,06, IC à 95 % : 0,005 à 0,70). Une récidive clinique a été observée dans 32 % des cas.
Latif ら(2023)は特発性頭蓋内圧亢進症9例(全員女性、平均年齢24歳)に片側内側経結膜アプローチによるONSFを施行し、2年追跡した2)。術前BCVA(logMAR)は良眼0.5±0.28、悪眼1.0±0.57。術後1週での改善(良眼0.27±0.32、p=0.001)は2年後も維持(良眼0.30±0.30、p=0.002)された。全例で片側手術による両側効果を確認。66.67%で頭痛改善・薬剤漸減に成功した。
Hokazono ら(2023)はATRA(45 mg/m²)誘発性偽脳腫瘍症候群(腰椎穿刺開放圧42 cm H₂O)の32歳女性に対し、ATRA減量・アセタゾラミド2 g/日と右眼ONSFの併用療法を施行した1)。6ヶ月後に両眼20/20・視野正常・乳頭浮腫消失・外転神経麻痺消失という完全回復を達成した。
Barh et al. (2021) ont réalisé une ONSF de l’œil droit chez une fille de 13 ans présentant une hypertension intracrânienne (pression d’ouverture 75 cm H₂O) due à une maladie de moyamoya (sténose de l’ACI gauche + occlusion de l’ACM gauche)4). Le traitement conservateur (mannitol, acétazolamide, topiramate) était inefficace, mais un mois après l’opération, l’acuité visuelle s’est améliorée à 3/60 à droite et 6/24 à gauche, et l’œdème papillaire bilatéral a disparu. Six mois plus tard, l’acuité visuelle était maintenue à 6/36 à droite et 6/24 à gauche.
Il s’agit d’une nouvelle approche considérée comme mini-invasive, avec un temps opératoire réduit et sans nécessité de section musculaire. On espère une réduction des lésions tissulaires, mais elle n’est pas encore standardisée3).
Hokazono K, Cunha LP, Preti RC, Zacharias LC, Monteiro MLR. Optic nerve sheath fenestration as adjuvant treatment for severe pseudotumor cerebri syndrome induced by all-trans retinoic acid. Case Rep Ophthalmol. 2023;14:326-330.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pak J Med Sci. 2023;39(6):1853-1857.
Prokop K, Opchowska A, Siekiewicz A, Lisowski L, Mariak Z, Lyso T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta Neurochir. 2024;166:476.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi J Ophthalmol. 2020;34:223-226.