Qua Kết mạc Trong
Tần suất Sử dụng: Phổ biến nhất với 59%.
Ưu điểm: Đường đi ngắn nhất. Thẩm mỹ cao.
Nhược điểm: Nguy cơ lác và thời gian phẫu thuật dài.

Giải áp bao thần kinh thị giác (optic nerve sheath decompression; ONSD), còn gọi là mở cửa sổ bao thần kinh thị giác (optic nerve sheath fenestration; ONSF), chỉ cùng một thủ thuật phẫu thuật. Một đường rạch hoặc cửa sổ được tạo ra trên màng cứng bao quanh thần kinh thị giác để dẫn lưu dịch não tủy từ khoang dưới nhện, làm giảm áp lực cục bộ lên thần kinh thị giác. Mã CPT 67570 được chỉ định.
Chỉ định phổ biến nhất là tăng áp lực nội sọ vô căn (IIH), trong đó khoảng 25% trường hợp không đáp ứng với điều trị nội khoa cần can thiệp phẫu thuật. Các chỉ định khác bao gồm huyết khối xoang tĩnh mạch não, viêm màng não do cryptococcus, u giả não do acid retinoic all-trans (ATRA)1) và bệnh moyamoya4).
Dịch tễ học (IIH): Tỷ lệ mắc IIH hàng năm tại Mỹ là 1,15/100.000. Nữ giới (1,97/100.000) cao hơn nam giới (0,36/100.000), và thường gặp nhất ở độ tuổi 18–44 (2,47/100.000). Cùng với sự gia tăng béo phì toàn cầu, tỷ lệ hiện mắc IIH cũng đang tăng lên.
| Năm | Sự kiện |
|---|---|
| 1853 | Turck và Coccius báo cáo đầu tiên về phù gai thị |
| 1872 | De Wecker báo cáo đầu tiên về ONSD (như điều trị viêm thần kinh võng mạc) |
| 1964 | Hayreh chứng minh sự biến mất phù gai thị sau khi rạch vỏ bọc thần kinh thị giác |
| 1973 | Galbraith & Sullivan phát triển phương pháp tiếp cận qua kết mạc trong |
| 1988 | Tse và cộng sự mở rộng phương pháp tiếp cận hốc mắt ngoài |
| 2001 | Pelton & Patel báo cáo phương pháp rạch mí mắt trên trong |
Cả hai đều chỉ cùng một thủ thuật phẫu thuật. Sự khác biệt chỉ là tên gọi; cả hai đều liên quan đến việc tạo một khe hoặc cửa sổ trong màng cứng của thần kinh thị giác để dẫn lưu dịch não tủy. Sự nhầm lẫn phát sinh từ việc dịch các thuật ngữ tiếng Anh ONSD (giải áp bao thần kinh thị giác) và ONSF (mở cửa sổ bao thần kinh thị giác) sang tiếng Việt.
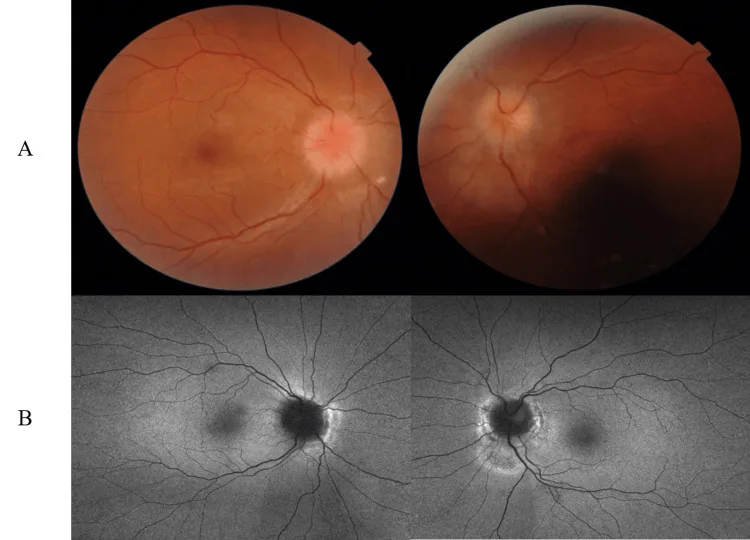
Trong tình trạng tăng áp lực nội sọ (đặc biệt là IIH) có chỉ định ONSD, các triệu chứng sau đây xuất hiện.
Đặc điểm thể nặng (Fulminant IIH): Đặc trưng bởi giảm thị lực nhanh trong vài tuần, pRNFL >300 μm, áp lực mở dịch não tủy trung bình ở lần chọc dò thắt lưng đầu tiên là 54,1 cm H₂O (khoảng 29-70). Nếu độ lệch trung bình thị trường Humphrey < -7 dB, phục hồi thị lực kém.
Các yếu tố nguy cơ IIH thường gặp nhất khi thực hiện ONSF được trình bày dưới đây.
ONSF cũng có thể được chỉ định cho các nguyên nhân khác gây tăng áp lực nội sọ (như bệnh moyamoya 4), huyết khối xoang tĩnh mạch não, nhiễm trùng, tổn thương choán chỗ).
Ngoài IIH, các tình trạng như huyết khối xoang tĩnh mạch não, viêm màng não do cryptococcus, tăng áp lực nội sọ liên quan đến bệnh moyamoya, và hội chứng u giả não do ATRA (axit retinoic toàn trans) cũng có thể là chỉ định. Trong các trường hợp bệnh moyamoya, ONSF được thực hiện cho tăng áp lực nội sọ kháng trị với điều trị bảo tồn, và cải thiện thị lực đã được báo cáo.
Cần đáp ứng tất cả các mục sau.
Chẩn đoán phân biệt: Huyết khối xoang tĩnh mạch, thiếu máu, ngưng thở khi ngủ do tắc nghẽn, do thuốc (tetracycline, vitamin A, v.v.), bất thường nội tiết. Nếu kèm giảm thị lực cấp tính, cần phân biệt với tăng huyết áp ác tính, viêm màng não, viêm thần kinh thị giác (MOG, NMOSD, v.v.), thâm nhiễm thần kinh thị giác (bệnh bạch cầu, u lympho).
Chỉ định: Đau đầu nhẹ, phù gai thị rõ rệt và suy giảm thị lực tiến triển hoặc đe dọa. Mục tiêu chính là bảo vệ thị lực, không hiệu quả trong điều trị đau đầu.
Phương pháp Phẫu thuật: Ba loại phương pháp chính được sử dụng.
Qua Kết mạc Trong
Tần suất Sử dụng: Phổ biến nhất với 59%.
Ưu điểm: Đường đi ngắn nhất. Thẩm mỹ cao.
Nhược điểm: Nguy cơ lác và thời gian phẫu thuật dài.
Rạch bờ mi trên trong
Tần suất sử dụng: 31%.
Ưu điểm: Thời gian phẫu thuật ngắn nhất. Không cần kính hiển vi.
Nhược điểm: Đường đi dài và nguy cơ sụp mi.
Rạch hốc mắt ngoài
Tần suất sử dụng: 10%, thấp nhất.
Ưu điểm: Có thể hình dung rõ ràng dây thần kinh thị giác.
Nhược điểm: Có nguy cơ tổn thương hạch mi.
Kết quả phẫu thuật (phân tích tổng hợp: 19 nghiên cứu, 1159 quan sát)3):
| Chỉ số kết quả | Tỷ lệ cải thiện | 95% CI |
|---|---|---|
| Cải thiện thị lực | 41,09% | 29–55% |
| Cải thiện thị trường | 76,34% | 61–87% |
| Cải thiện phù gai thị | 97% | 84–100% |
Tỷ lệ cải thiện thị trường qua đường tiếp cận kết mạc (86%) cao hơn đáng kể so với các đường tiếp cận khác (57%) (p=0,018). Không có sự khác biệt đáng kể về tỷ lệ cải thiện thị lực giữa các đường tiếp cận (p=0,715) 3).
Hiệu quả hai bên từ phẫu thuật một bên: Phù gai thị bên đối diện cải thiện ngay cả khi chỉ thực hiện ONSF một bên. Trong theo dõi 2 năm sau ONSF một bên ở 9 trường hợp (tất cả là nữ) bị tăng áp lực nội sọ vô căn, cải thiện thị lực hai bên được xác nhận ở tất cả các trường hợp 2).
Nguy cơ biến chứng: 10–15% tổng thể. Biến chứng nghiêm trọng nhất là mất thị lực do tắc động mạch trung tâm võng mạc hoặc tắc tĩnh mạch trung tâm võng mạc (1–2%). Các biến chứng khác bao gồm song thị (22,2%), xuất huyết dưới kết mạc (44,4%) và viêm mô tế bào hốc mắt (11,1%), nhưng hầu hết là tạm thời 2).
Có thể hữu ích trong các trường hợp kháng thuốc có chứng minh hẹp xoang tĩnh mạch và chênh lệch áp lực. Cần điều trị chống kết tập tiểu cầu trong 6 tháng sau phẫu thuật. Mức độ bằng chứng vẫn còn thấp, và một RCT (shunt so với stent) đang được tiến hành tại Anh.
Khi béo phì là nguyên nhân chính, tỷ lệ thành công cao đã được báo cáo ngay cả ở những trường hợp kháng trị liệu thông thường. Thuyên giảm đã được báo cáo khi giảm 3-15% trọng lượng cơ thể. Không được khuyến cáo cho các trường hợp tối cấp.
ONSF một bên đã được xác nhận cải thiện phù gai thị bên đối diện. Trong một nghiên cứu theo dõi 2 năm trên 9 bệnh nhân tăng áp lực nội sọ vô căn, cải thiện thị lực hai bên đã được báo cáo ở tất cả các trường hợp. Khả năng mang lại hiệu quả bảo vệ thị lực bên đối diện sau phẫu thuật một bên là một trong những đặc điểm quan trọng của thủ thuật này.
Tái phát lâm sàng được báo cáo ở 32% bệnh nhân. Nếu tái phát, có thể cần điều trị phẫu thuật bổ sung (phẫu thuật lại, đặt shunt hoặc đặt stent). Theo dõi định kỳ bằng khám mắt thường xuyên là rất quan trọng.
Khoang dưới nhện của thần kinh thị giác liên tục với khoang dưới nhện của hệ thần kinh trung ương. Khi áp lực nội sọ tăng được truyền dọc theo toàn bộ thần kinh thị giác đến gai thị, tổn thương xảy ra qua các cơ chế sau:
Mô hình mất thị lực bắt đầu bằng sự mở rộng điểm mù ở giai đoạn đầu, sau đó tiến triển thành các khiếm khuyết thị trường ngoại vi tiến triển.
Cơ chế ONSF bảo vệ thần kinh thị giác được chia thành hai giai đoạn.
Điểm quan trọng: ONSF không làm giảm ICP. Vì chỉ có tác dụng bảo vệ cục bộ dây thần kinh thị giác, không thể mong đợi hiệu quả đối với các triệu chứng toàn thân như đau đầu.
Cơ chế chính xác của tăng áp lực nội sọ trong tăng áp lực nội sọ vô căn vẫn chưa được hiểu đầy đủ. Người ta cho rằng có sự rối loạn điều hòa động lực học CSF và sự tham gia của các yếu tố chuyển hóa và nội tiết tố. Tăng áp lực nội sọ vô căn đang được chú ý như một bệnh chuyển hóa toàn thân độc lập với béo phì, và sự tham gia của rối loạn điều hòa androgen cũng được gợi ý.
ATRA là một dẫn xuất của vitamin A, kích thích thụ thể RAR ở đám rối màng mạch để tăng sản xuất CSF. Rối loạn hấp thu CSF ở các hạt màng nhện cũng được cho là có liên quan.
Prokop và cộng sự (2024) đã tiến hành một tổng quan hệ thống và phân tích gộp trên 19 nghiên cứu với 1.159 quan sát để đánh giá toàn diện kết quả thị giác của phẫu thuật mở vỏ bao thần kinh thị giác 3). Họ báo cáo tỷ lệ cải thiện thị lực là 41,09% (KTC 95%: 29–55%), tỷ lệ cải thiện thị trường là 76,34% (KTC 95%: 61–87%) và tỷ lệ cải thiện phù gai thị là 97% (KTC 95%: 84–100%). Trì hoãn phẫu thuật trên 6 tháng sau chẩn đoán làm xấu đi đáng kể kết quả thị trường (OR 0,06; KTC 95%: 0,005–0,70). Tái phát lâm sàng được ghi nhận ở 32% trường hợp.
Latif và cộng sự (2023) đã thực hiện ONSF qua đường kết mạc trong một bên cho 9 trường hợp tăng áp lực nội sọ vô căn (tất cả đều là nữ, tuổi trung bình 24) và theo dõi trong 2 năm 2). BCVA trước phẫu thuật (logMAR) ở mắt tốt hơn là 0,5±0,28, mắt kém hơn là 1,0±0,57. Sự cải thiện sau 1 tuần phẫu thuật (mắt tốt hơn 0,27±0,32, p=0,001) được duy trì sau 2 năm (mắt tốt hơn 0,30±0,30, p=0,002). Hiệu quả hai bên từ phẫu thuật một bên được xác nhận ở tất cả các trường hợp. Cải thiện đau đầu và giảm thuốc thành công ở 66,67%.
Hokazono và cộng sự (2023) báo cáo một phụ nữ 32 tuổi mắc hội chứng u giả não do ATRA (45 mg/m²) (áp lực mở dịch não tủy 42 cm H₂O) được điều trị kết hợp giảm liều ATRA, acetazolamide 2 g/ngày và ONSH mắt phải 1). Sau 6 tháng, đạt được hồi phục hoàn toàn với thị lực 20/20 cả hai mắt, thị trường bình thường, phù gai thị biến mất và liệt dây thần kinh VI biến mất.
Barh và cộng sự (2021) đã thực hiện ONSF mắt phải cho một bé gái 13 tuổi bị tăng áp lực nội sọ (áp lực mở 75 cm H₂O) liên quan đến bệnh moyamoya (hẹp động mạch cảnh trong trái + tắc động mạch não giữa trái) 4). Không đáp ứng với điều trị bảo tồn (mannitol, acetazolamide, topiramate), nhưng 1 tháng sau phẫu thuật, thị lực cải thiện thành 3/60 mắt phải và 6/24 mắt trái, và phù gai thị hai bên thoái lui. Sau 6 tháng, thị lực duy trì ở mức 6/36 mắt phải và 6/24 mắt trái.
Đây là một phương pháp tiếp cận mới với ưu điểm là xâm lấn tối thiểu, thời gian phẫu thuật ngắn hơn và không cần cắt cơ. Dự kiến giảm tổn thương mô, nhưng chưa được tiêu chuẩn hóa 3).
Hokazono K, Cunha LP, Preti RC, Zacharias LC, Monteiro MLR. Optic nerve sheath fenestration as adjuvant treatment for severe pseudotumor cerebri syndrome induced by all-trans retinoic acid. Case Rep Ophthalmol. 2023;14:326-330.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pak J Med Sci. 2023;39(6):1853-1857.
Prokop K, Opchowska A, Siekiewicz A, Lisowski L, Mariak Z, Lyso T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta Neurochir. 2024;166:476.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi J Ophthalmol. 2020;34:223-226.