แนวทางผ่านเยื่อบุตาด้านใน
ความถี่ในการใช้: พบบ่อยที่สุด 59%
ข้อดี: เส้นทางสั้นที่สุด สวยงามดีเยี่ยม
ข้อเสีย: เสี่ยงต่อตาเหล่และใช้เวลาในการผ่าตัดนาน

การผ่าตัดลดความดันปลอกหุ้มเส้นประสาทตา (optic nerve sheath decompression; ONSD) หรือที่เรียกว่าการเจาะเปิดปลอกหุ้มเส้นประสาทตา (optic nerve sheath fenestration; ONSF) เป็นหัตถการทางศัลยกรรมเดียวกัน โดยทำการกรีดหรือสร้างช่องเปิดที่เยื่อดูราที่หุ้มเส้นประสาทตาเพื่อระบายน้ำไขสันหลังจากช่องซับอาร์คนอยด์ ช่วยลดแรงดันเฉพาะที่ต่อเส้นประสาทตา รหัส CPT 67570 ถูกกำหนดไว้
ข้อบ่งชี้ที่พบบ่อยที่สุดคือภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ (IIH) ซึ่งประมาณ 25% ของผู้ป่วยที่ไม่ตอบสนองต่อการรักษาทางยาจำเป็นต้องได้รับการผ่าตัด ข้อบ่งชี้อื่นๆ ได้แก่ ภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำสมอง เยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัส ภาวะเนื้องอกเทียมในสมองที่เกิดจากกรดเรติโนอิก all-trans (ATRA)1) และโรคโมยาโมยา4)
ระบาดวิทยา (IIH): อุบัติการณ์รายปีของ IIH ในสหรัฐอเมริกาคือ 1.15 ต่อ 100,000 คน ผู้หญิง (1.97 ต่อ 100,000) สูงกว่าผู้ชาย (0.36 ต่อ 100,000) และพบบ่อยที่สุดในช่วงอายุ 18–44 ปี (2.47 ต่อ 100,000) เนื่องจากโรคอ้วนเพิ่มขึ้นทั่วโลก ความชุกของ IIH ก็เพิ่มขึ้นเช่นกัน
| ปี | เหตุการณ์ |
|---|---|
| 1853 | Turck และ Coccius รายงาน papilledema เป็นครั้งแรก |
| 1872 | De Wecker รายงาน ONSD เป็นครั้งแรก (เป็นการรักษา neuroretinitis) |
| 1964 | Hayreh แสดงให้เห็นว่าอาการบวมของจานประสาทตาหายไปหลังการกรีดปลอกประสาทตา |
| 1973 | Galbraith & Sullivan พัฒนาวิธีการผ่าตัดผ่านเยื่อบุตาด้านใน |
| 1988 | Tse และคณะขยายวิธีการผ่าตัดผ่านเบ้าตาด้านข้าง |
| 2001 | Pelton & Patel รายงานแนวทางการผ่าตัดผ่านรอยบากที่ขอบเปลือกตาบนด้านใน |
ทั้งสองหมายถึงขั้นตอนการผ่าตัดเดียวกัน ความแตกต่างอยู่ที่ชื่อเรียกเท่านั้น ทั้งสองเกี่ยวข้องกับการสร้างรอยผ่าหรือหน้าต่างในเยื่อดูราของประสาทตาเพื่อระบายน้ำไขสันหลัง ความสับสนเกิดจากการแปลคำศัพท์ภาษาอังกฤษ ONSD (การลดความดันปลอกประสาทตา) และ ONSF (การเปิดหน้าต่างปลอกประสาทตา) เป็นภาษาไทย
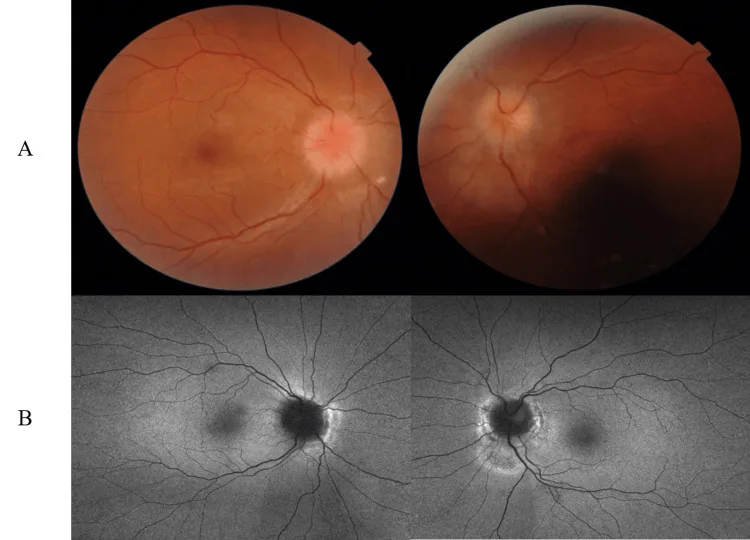
ในภาวะความดันในกะโหลกศีรษะสูง (โดยเฉพาะ IIH) ที่เป็นข้อบ่งชี้ในการทำ ONSD จะมีอาการดังต่อไปนี้
ลักษณะของชนิดรุนแรง (Fulminant IIH): มีลักษณะเฉพาะคือการมองเห็นลดลงอย่างรวดเร็วภายในไม่กี่สัปดาห์ pRNFL >300 μm ความดันเปิดน้ำไขสันหลังเฉลี่ยในการเจาะเอวครั้งแรก 54.1 ซม. H₂O (ช่วง 29-70) หากค่าเฉลี่ยเบี่ยงเบนของลานสายตา Humphrey < -7 dB การฟื้นตัวของการมองเห็นไม่ดี
ปัจจัยเสี่ยงของ IIH ที่พบบ่อยที่สุดซึ่งทำ ONSF มีดังนี้
ONSF อาจมีข้อบ่งชี้ในสาเหตุอื่นของภาวะความดันในกะโหลกศีรษะสูง (เช่น โรคโมยาโมยา 4) ภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำสมอง การติดเชื้อ ภาวะที่มีรอยโรคเบียดเบียนเนื้อที่)
นอกจาก IIH แล้ว ภาวะต่างๆ เช่น การอุดตันของไซนัสหลอดเลือดดำในสมอง เยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัส ความดันในกะโหลกศีรษะสูงที่เกี่ยวข้องกับโรคโมยาโมยา และกลุ่มอาการเนื้องอกเทียมในสมองที่เกิดจาก ATRA (กรดเรติโนอิกชนิด all-trans) ก็อาจเป็นข้อบ่งชี้ได้เช่นกัน ในกรณีของโรคโมยาโมยา ได้มีการทำ ONSF สำหรับความดันในกะโหลกศีรษะสูงที่ดื้อต่อการรักษาแบบประคับประคอง และมีการรายงานการฟื้นตัวของการมองเห็น
ต้องมีคุณสมบัติครบทุกข้อดังต่อไปนี้
การวินิจฉัยแยกโรค: ภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำ ภาวะโลหิตจาง ภาวะหยุดหายใจขณะหลับจากการอุดกั้น ภาวะจากยา (เตตราไซคลิน วิตามินเอ เป็นต้น) ความผิดปกติของต่อมไร้ท่อ หากมีภาวะการมองเห็นลดลงเฉียบพลัน จำเป็นต้องแยกจากภาวะความดันโลหิตสูงชนิดร้ายแรง เยื่อหุ้มสมองอักเสบ โรคประสาทตาอักเสบ (MOG, NMOSD เป็นต้น) การแทรกซึมของเส้นประสาทตา (มะเร็งเม็ดเลือดขาว มะเร็งต่อมน้ำเหลือง)
ข้อบ่งชี้: ปวดศีรษะเล็กน้อย ร่วมกับมี papilledema ชัดเจน และการมองเห็นแย่ลงแบบคืบหน้าหรือใกล้สูญเสีย เป้าหมายหลักคือปกป้องการมองเห็น ไม่ได้ผลในการรักษาปวดศีรษะ
แนวทางการผ่าตัด: ใช้แนวทางหลัก 3 แบบ
แนวทางผ่านเยื่อบุตาด้านใน
ความถี่ในการใช้: พบบ่อยที่สุด 59%
ข้อดี: เส้นทางสั้นที่สุด สวยงามดีเยี่ยม
ข้อเสีย: เสี่ยงต่อตาเหล่และใช้เวลาในการผ่าตัดนาน
การกรีดขอบเปลือกตาบนด้านใน
ความถี่ในการใช้: 31%
ข้อดี: ใช้เวลาผ่าตัดสั้นที่สุด ไม่ต้องใช้กล้องจุลทรรศน์
ข้อเสีย: เส้นทางยาวและเสี่ยงต่อหนังตาตก
การผ่าตัดเปิดเบ้าตาด้านข้าง
ความถี่ในการใช้: 10% ซึ่งน้อยที่สุด.
ข้อดี: สามารถมองเห็นเส้นประสาทตาได้ชัดเจน
ข้อเสีย: มีความเสี่ยงต่อการบาดเจ็บของปมประสาทซิลิอารี
ผลการผ่าตัด (การวิเคราะห์อภิมาน: 19 การศึกษา, 1159 การสังเกต)3):
| ตัวชี้วัดผลลัพธ์ | อัตราการดีขึ้น | 95% CI |
|---|---|---|
| การมองเห็นดีขึ้น | 41.09% | 29–55% |
| ลานสายตาดีขึ้น | 76.34% | 61–87% |
| การปรับปรุงของ papilledema | 97% | 84–100% |
อัตราการปรับปรุงลานสายตาผ่านทางเยื่อบุตา (86%) สูงกว่าทางอื่น (57%) อย่างมีนัยสำคัญ (p=0.018) ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราการปรับปรุงความคมชัดของการมองเห็นระหว่างแนวทาง (p=0.715) 3).
ผลสองข้างจากการผ่าตัดข้างเดียว: papilledema ด้านตรงข้ามดีขึ้นแม้จะทำ ONSF เพียงข้างเดียว ในการติดตามผล 2 ปีหลัง ONSF ข้างเดียวใน 9 ราย (ทั้งหมดเป็นหญิง) ที่มีความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ พบว่าการมองเห็นดีขึ้นทั้งสองข้างในทุกราย 2).
ความเสี่ยงของภาวะแทรกซ้อน: โดยรวม 10–15% ภาวะแทรกซ้อนที่ร้ายแรงที่สุดคือการสูญเสียการมองเห็นจากการอุดตันของหลอดเลือดแดงจอประสาทตาส่วนกลางหรือหลอดเลือดดำจอประสาทตาส่วนกลาง (1–2%) ภาวะแทรกซ้อนอื่นๆ ได้แก่ การเห็นภาพซ้อน (22.2%) เลือดออกใต้เยื่อบุตา (44.4%) และเยื่อบุตาอักเสบ (11.1%) แต่ส่วนใหญ่เป็นเพียงชั่วคราว 2).
อาจมีประโยชน์ในกรณีที่ดื้อต่อยาและมีการตีบของโพรงหลอดเลือดดำร่วมกับความแตกต่างของความดันที่พิสูจน์ได้ จำเป็นต้องให้ยาต้านเกล็ดเลือดเป็นเวลา 6 เดือนหลังผ่าตัด ระดับหลักฐานยังต่ำ และกำลังมีการศึกษา RCT (เปรียบเทียบ shunt กับ stent) ในสหราชอาณาจักร
เมื่อโรคอ้วนเป็นสาเหตุหลัก มีรายงานอัตราความสำเร็จสูงแม้ในกรณีที่ดื้อต่อการรักษาแบบเดิม มีรายงานการทุเลาเมื่อน้ำหนักลดลง 3-15% ไม่แนะนำสำหรับกรณีรุนแรงเฉียบพลัน
ONSF ข้างเดียวได้รับการยืนยันว่าช่วยลดอาการบวมของจานประสาทตาด้านตรงข้ามได้ ในการศึกษาติดตามผล 2 ปีในผู้ป่วย 9 รายที่มีภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ มีรายงานการมองเห็นดีขึ้นทั้งสองข้างในทุกราย ความสามารถในการให้ผลปกป้องการมองเห็นด้านตรงข้ามหลังการผ่าตัดข้างเดียวเป็นหนึ่งในคุณสมบัติที่สำคัญของหัตถการนี้
มีการรายงานการกลับเป็นซ้ำทางคลินิกในผู้ป่วย 32% หากกลับเป็นซ้ำ อาจจำเป็นต้องได้รับการรักษาทางศัลยกรรมเพิ่มเติม (การผ่าตัดซ้ำ การทำ shunt หรือการใส่ stent) การติดตามผลอย่างสม่ำเสมอด้วยการตรวจตาเป็นระยะเป็นสิ่งสำคัญ
ช่องใต้อะแร็กนอยด์ของเส้นประสาทตาต่อเนื่องกับช่องใต้อะแร็กนอยด์ของระบบประสาทส่วนกลาง เมื่อความดันในกะโหลกศีรษะที่สูงขึ้นถูกส่งผ่านไปตามเส้นประสาทตาทั้งหมดไปยังจานประสาทตา จะเกิดความเสียหายผ่านกลไกดังต่อไปนี้:
รูปแบบของการสูญเสียการมองเห็นเริ่มต้นด้วยการขยายของจุดบอดในระยะแรก จากนั้นดำเนินไปสู่ความบกพร่องของลานสายตาส่วนปลายที่คืบหน้า
กลไกที่ ONSF ปกป้องเส้นประสาทตาแบ่งออกเป็นสองขั้นตอน
ประเด็นสำคัญ: ONSF ไม่ได้ลด ICP เนื่องจากมีผลป้องกันเฉพาะที่ต่อเส้นประสาทตาเท่านั้น จึงไม่สามารถคาดหวังผลต่ออาการทั่วร่างกาย เช่น ปวดศีรษะ
กลไกที่แน่ชัดของความดันในกะโหลกศีรษะสูงในภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ เชื่อว่ามีความผิดปกติของการควบคุมพลศาสตร์ของน้ำไขสันหลังและการเกี่ยวข้องของปัจจัยเมแทบอลิซึมและฮอร์โมน ภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุกำลังได้รับความสนใจในฐานะโรคเมแทบอลิซึมทั่วร่างกายที่ไม่ขึ้นกับโรคอ้วน และยังมีการเสนอแนะถึงการเกี่ยวข้องของความผิดปกติของการควบคุมแอนโดรเจน
ATRA เป็นอนุพันธ์ของวิตามินเอ ซึ่งกระตุ้นตัวรับ RAR ที่คอรอยด์เพล็กซัสเพื่อเพิ่มการผลิตน้ำไขสันหลัง นอกจากนี้ยังสันนิษฐานว่ามีความผิดปกติของการดูดซึมน้ำไขสันหลังที่แกรนูเลชันอะแรคนอยด์เกี่ยวข้องด้วย
Prokop และคณะ (2024) ได้ดำเนินการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานจาก 19 การศึกษา จำนวน 1,159 การสังเกต เพื่อประเมินผลลัพธ์ทางสายตาของการผ่าตัดเปิดปลอกหุ้มเส้นประสาทตาอย่างครอบคลุม 3) พบว่าอัตราการพัฒนาการมองเห็นดีขึ้นร้อยละ 41.09 (ช่วงความเชื่อมั่น 95%: 29–55) อัตราการพัฒนาลานสายตาดีขึ้นร้อยละ 76.34 (ช่วงความเชื่อมั่น 95%: 61–87) และอัตราการพัฒนาภาวะบวมของจานประสาทตาดีขึ้นร้อยละ 97 (ช่วงความเชื่อมั่น 95%: 84–100) การผ่าตัดล่าช้าเกิน 6 เดือนหลังการวินิจฉัยทำให้ผลลัพธ์ของลานสายตาแย่ลงอย่างมีนัยสำคัญ (OR 0.06, ช่วงความเชื่อมั่น 95%: 0.005–0.70) พบการกลับเป็นซ้ำทางคลินิกร้อยละ 32
Latif และคณะ (2023) ทำ ONSF ผ่านทางเยื่อบุตาด้านในข้างเดียวในผู้ป่วยความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ 9 ราย (ทั้งหมดเป็นหญิง อายุเฉลี่ย 24 ปี) และติดตามผลเป็นเวลา 2 ปี 2) ค่า BCVA ก่อนผ่าตัด (logMAR) ในตาข้างดี 0.5±0.28 ตาข้างเสีย 1.0±0.57 การปรับปรุงที่ 1 สัปดาห์หลังผ่าตัด (ตาข้างดี 0.27±0.32, p=0.001) คงอยู่จนถึง 2 ปี (ตาข้างดี 0.30±0.30, p=0.002) ยืนยันผลสองตาจากการผ่าตัดข้างเดียวในทุกราย อาการปวดศีรษะดีขึ้นและลดยาได้สำเร็จใน 66.67%
Hokazono และคณะ (2023) รายงานหญิงอายุ 32 ปีที่มีภาวะ pseudotumor cerebri ที่เกิดจาก ATRA (45 mg/m²) (ความดันเปิดเจาะน้ำไขสันหลัง 42 cm H₂O) ได้รับการรักษาร่วมกันโดยลดขนาด ATRA, acetazolamide 2 กรัม/วัน และ ONSF ตาขวา 1) หลังจาก 6 เดือน ฟื้นตัวสมบูรณ์ด้วยการมองเห็น 20/20 ทั้งสองข้าง ลานสายตาปกติ จานประสาทตาบวมหายไป และอัมพาตเส้นประสาทสมองคู่ที่ 6 หายไป
Barh และคณะ (2021) ทำ ONSF ตาขวาในเด็กหญิงอายุ 13 ปีที่มีความดันในกะโหลกศีรษะสูง (ความดันเปิด 75 cm H₂O) ที่เกี่ยวข้องกับโรคโมยาโมยา (ตีบของ ICA ซ้าย + อุดตันของ MCA ซ้าย) 4) ไม่ตอบสนองต่อการรักษาแบบประคับประคอง (mannitol, acetazolamide, topiramate) แต่ 1 เดือนหลังผ่าตัด การมองเห็นดีขึ้นเป็น 3/60 ตาขวาและ 6/24 ตาซ้าย และจานประสาทตาบวมทั้งสองข้างลดลง หลังจาก 6 เดือน การมองเห็นคงที่ที่ 6/36 ตาขวาและ 6/24 ตาซ้าย
เป็นแนวทางใหม่ที่มีข้อดีคือรุกรานน้อย ลดเวลาผ่าตัด และไม่ต้องตัดกล้ามเนื้อ คาดว่าจะลดการบาดเจ็บของเนื้อเยื่อ แต่ยังไม่ได้มาตรฐาน 3)
Hokazono K, Cunha LP, Preti RC, Zacharias LC, Monteiro MLR. Optic nerve sheath fenestration as adjuvant treatment for severe pseudotumor cerebri syndrome induced by all-trans retinoic acid. Case Rep Ophthalmol. 2023;14:326-330.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pak J Med Sci. 2023;39(6):1853-1857.
Prokop K, Opchowska A, Siekiewicz A, Lisowski L, Mariak Z, Lyso T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta Neurochir. 2024;166:476.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi J Ophthalmol. 2020;34:223-226.