Transconjuntival medial
Frecuencia de uso: 59%, el más común.
Ventajas: Ruta más corta. Estéticamente superior.
Desventajas: Riesgo de estrabismo, tiempo quirúrgico prolongado.

La descompresión de la vaina del nervio óptico (ONSD), también llamada fenestración de la vaina del nervio óptico (ONSF), se refiere al mismo procedimiento quirúrgico. Se crea una hendidura o ventana (fenestración) en la duramadre que rodea el nervio óptico, permitiendo que el LCR del espacio subaracnoideo drene, reduciendo así localmente la presión sobre el nervio óptico. Se asigna el código CPT 67570.
La indicación más común es la hipertensión intracraneal idiopática (HII), y aproximadamente el 25% de los casos refractarios al tratamiento médico requieren intervención quirúrgica. Otras indicaciones pueden incluir trombosis del seno venoso cerebral, meningitis criptocócica, pseudotumor cerebral inducido por ácido retinoico todo-trans (ATRA)1) y enfermedad de moyamoya4).
Epidemiología (HII): La incidencia anual de HII en Estados Unidos es de 1.15 por 100,000. Es mayor en mujeres (1.97 por 100,000) que en hombres (0.36 por 100,000), con la tasa más alta en personas de 18 a 44 años (2.47 por 100,000). La prevalencia de HII está aumentando con el incremento global de la obesidad.
| Año | Evento |
|---|---|
| 1853 | Turck y Coccius informan por primera vez sobre el papiledema |
| 1872 | De Wecker informa por primera vez sobre ONSD (como tratamiento para la neuroretinitis) |
| 1964 | Hayreh demostró la resolución del papiledema tras la fenestración de la vaina del nervio óptico |
| 1973 | Galbraith & Sullivan desarrollaron el abordaje transconjuntival medial |
| 1988 | Tse et al. extendieron el abordaje orbitario lateral |
| 2001 | Pelton & Patel reportaron el abordaje a través del pliegue palpebral superomedial |
Ambos se refieren al mismo procedimiento quirúrgico. La diferencia es solo terminológica; ambos implican crear una hendidura o ventana en la duramadre del nervio óptico para drenar LCR. La confusión surge porque los términos ingleses ONSD (descompresión de la vaina del nervio óptico) y ONSF (fenestración de la vaina del nervio óptico) se traducen al japonés como “cirugía de descompresión” y “cirugía de fenestración”, respectivamente.
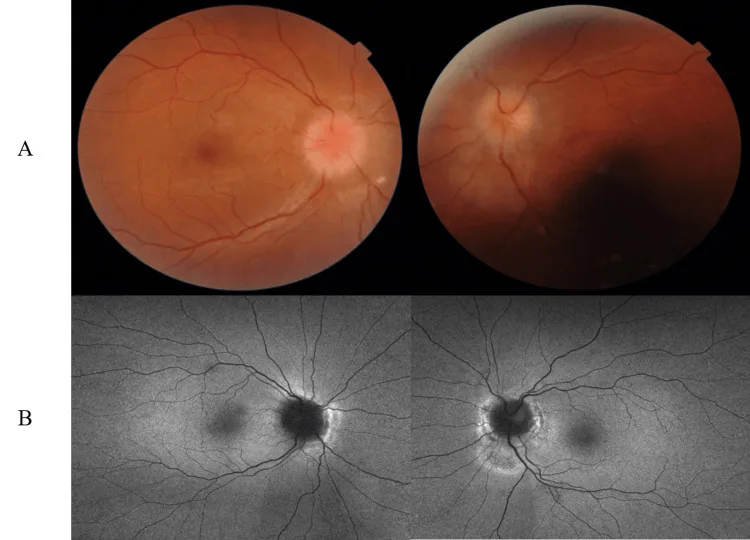
La hipertensión intracraneal (especialmente la IIH) indicada para ONSD presenta los siguientes síntomas.
Características de la IIH fulminante: Pérdida rápida de la visión en semanas, pRNFL >300 μm, presión de apertura media del LCR en la primera punción lumbar de 54.1 cm H₂O (rango 29–70) son características. La recuperación visual es pobre cuando la desviación media del campo visual de Humphrey es < -7 dB.
A continuación se enumeran los factores de riesgo más comunes de IIH por los que se realiza con mayor frecuencia la ONSF.
La DNO también puede estar indicada en otras causas de hipertensión intracraneal (como enfermedad de moyamoya 4), trombosis del seno venoso cerebral, infecciones y lesiones ocupantes de espacio).
Además de la HII, las indicaciones pueden incluir trombosis del seno venoso cerebral, meningitis criptocócica, hipertensión intracraneal asociada con la enfermedad de moyamoya y síndrome de pseudotumor cerebral inducido por ATRA (ácido retinoico todo-trans). En casos de enfermedad de moyamoya, se ha realizado DNO para la hipertensión intracraneal refractaria al tratamiento conservador, con informes de recuperación visual.
Deben cumplirse todos los siguientes puntos.
Diagnóstico diferencial: Trombosis del seno venoso, anemia, apnea obstructiva del sueño, farmacológico (tetraciclinas, vitamina A, etc.), anomalías endocrinas. Cuando se acompaña de pérdida visual aguda, es importante diferenciar de hipertensión maligna, meningitis, neuritis óptica (MOG, NMOSD, etc.) e infiltración del nervio óptico (leucemia, linfoma).
Indicaciones: Cuando el dolor de cabeza es leve pero hay papiledema marcado con pérdida visual progresiva o inminente. El objetivo principal es proteger la visión; es ineficaz para el tratamiento del dolor de cabeza.
Abordajes quirúrgicos: Se utilizan principalmente tres tipos de abordajes.
Transconjuntival medial
Frecuencia de uso: 59%, el más común.
Ventajas: Ruta más corta. Estéticamente superior.
Desventajas: Riesgo de estrabismo, tiempo quirúrgico prolongado.
Incisión del borde palpebral superomedial
Frecuencia de uso: 31%.
Ventajas: Tiempo quirúrgico más corto. No requiere microscopio.
Desventajas: Ruta más larga, riesgo de ptosis.
Orbitotomía lateral
Frecuencia de uso: 10%, la menos común.
Ventajas: Buena visualización del nervio óptico.
Desventajas: Riesgo de lesión del ganglio ciliar.
Resultados quirúrgicos (metaanálisis: 19 estudios, 1159 observaciones)3):
| Indicador de resultado | Tasa de mejora | IC 95% |
|---|---|---|
| Mejora de la agudeza visual | 41.09% | 29–55% |
| Mejora del campo visual | 76.34% | 61–87% |
| Mejoría del papiledema | 97% | 84–100% |
La tasa de mejoría del campo visual con el abordaje transconjuntival (86%) es significativamente mayor que con otros abordajes (57%) (p=0.018). No hay diferencias significativas en las tasas de mejoría de la agudeza visual entre los abordajes (p=0.715)3).
Efecto bilateral de la cirugía unilateral: La ONSF unilateral también mejora el papiledema contralateral. En un seguimiento de 2 años de 9 pacientes (todas mujeres) con hipertensión intracraneal idiopática después de ONSF unilateral, se confirmó mejoría visual bilateral en todos los casos2).
Riesgo de complicaciones: Globalmente del 10–15%. La complicación más grave es la pérdida de visión por oclusión de la arteria central de la retina o de la vena central de la retina (1–2%). Otras complicaciones reportadas incluyen diplopía (22.2%), hemorragia subconjuntival (44.4%) y celulitis orbitaria (11.1%), pero suelen ser transitorias2).
El stent del seno venoso puede ser útil en casos farmacorresistentes con estenosis del seno venoso y gradiente de presión demostrados. Se requiere terapia antiplaquetaria posoperatoria durante 6 meses. El nivel de evidencia aún es bajo, y se está llevando a cabo un ECA (derivación vs. stent) en el Reino Unido.
Cuando la obesidad es la causa principal, se ha informado de altas tasas de éxito incluso en casos resistentes al tratamiento convencional. Se ha reportado remisión con una reducción del 3-15% del peso. No se recomienda para el tipo fulminante.
Se ha confirmado que la ONSF unilateral mejora el papiledema contralateral. En un estudio de seguimiento de 2 años en 9 pacientes con hipertensión intracraneal idiopática, se informó mejoría visual bilateral en todos los casos. El efecto protector esperado sobre el ojo contralateral después de la cirugía unilateral es una de las características importantes de este procedimiento.
Se ha informado recurrencia clínica en el 32% de los pacientes. Si ocurre recurrencia, puede ser necesario un tratamiento quirúrgico adicional (reoperación, derivación o colocación de stent). Es importante realizar exámenes oftalmológicos regulares para el seguimiento.
El espacio subaracnoideo del nervio óptico es continuo con el del sistema nervioso central. Cuando la PIC elevada se transmite a lo largo de toda la longitud del nervio óptico hasta el disco óptico, se produce daño a través de los siguientes mecanismos.
El patrón de pérdida de visión comienza con un agrandamiento del punto ciego en la etapa inicial y progresa a defectos periféricos del campo visual.
El mecanismo por el cual la ONSF protege el nervio óptico se puede dividir en dos etapas.
Punto importante: ONSF no reduce la PIC. Solo ejerce un efecto protector local sobre el nervio óptico, por lo que no se puede esperar un efecto sobre síntomas sistémicos como el dolor de cabeza.
El mecanismo exacto de la hipertensión intracraneal en la hipertensión intracraneal idiopática no se comprende completamente. Se considera una desregulación de la dinámica del LCR y la participación de factores metabólicos y hormonales. La hipertensión intracraneal idiopática se está reconociendo cada vez más como una enfermedad metabólica sistémica independiente de la obesidad, y también se ha sugerido la participación de la desregulación de los andrógenos.
ATRA es un derivado de la vitamina A que estimula los receptores RAR en el plexo coroideo, aumentando la producción de LCR. También se especula que la alteración de la absorción de LCR en las granulaciones aracnoideas está involucrada.
Prokop et al. (2024) realizaron una revisión sistemática y metanálisis de 19 estudios y 1159 observaciones, evaluando de manera integral los resultados visuales de la ONSF3). Reportaron una tasa de mejora de la agudeza visual del 41.09% (IC 95%: 29–55%), una tasa de mejora del campo visual del 76.34% (IC 95%: 61–87%) y una tasa de mejora del edema papilar del 97% (IC 95%: 84–100%). El retraso quirúrgico superior a 6 meses después del diagnóstico empeoró significativamente los resultados del campo visual (OR 0.06, IC 95% 0.005–0.70). Se observó recurrencia clínica en el 32%.
Latif et al. (2023) realizaron ONSF unilateral por abordaje transconjuntival medial en 9 pacientes (todas mujeres, edad media 24 años) con hipertensión intracraneal idiopática y las siguieron durante 2 años 2). La BCVA preoperatoria (logMAR) fue 0.5±0.28 en el ojo mejor y 1.0±0.57 en el ojo peor. La mejoría a la semana postoperatoria (ojo mejor 0.27±0.32, p=0.001) se mantuvo a los 2 años (ojo mejor 0.30±0.30, p=0.002). Se confirmó efecto bilateral de la cirugía unilateral en todos los casos. Se logró mejoría de la cefalea y reducción exitosa de la medicación en el 66.67%.
Hokazono et al. (2023) trataron a una mujer de 32 años con síndrome de pseudotumor cerebral inducido por ATRA (45 mg/m²) (presión de apertura en punción lumbar 42 cm H₂O) con reducción de dosis de ATRA, acetazolamida 2 g/día y ONSF del ojo derecho 1). Se logró recuperación completa a los 6 meses, con visión 20/20 en ambos ojos, campos visuales normales, resolución del papiledema y resolución de la parálisis del nervio abducens.
Barh et al. (2021) realizaron ONSF del ojo derecho en una niña de 13 años con hipertensión intracraneal (presión de apertura 75 cm H₂O) asociada a enfermedad de moyamoya (estenosis de ACI izquierda + oclusión de ACM izquierda) 4). Fue refractaria al tratamiento conservador (manitol, acetazolamida, topiramato), pero al mes postoperatorio la visión mejoró a 3/60 en el ojo derecho y 6/24 en el izquierdo, y el papiledema bilateral se resolvió. A los 6 meses, la visión se mantuvo en 6/36 en el ojo derecho y 6/24 en el izquierdo.
Este es un nuevo abordaje que ofrece las ventajas de mínima invasividad, menor tiempo quirúrgico y sin necesidad de desinserción muscular. Se espera que reduzca el daño tisular, pero aún no se ha estandarizado 3).
Hokazono K, Cunha LP, Preti RC, Zacharias LC, Monteiro MLR. Optic nerve sheath fenestration as adjuvant treatment for severe pseudotumor cerebri syndrome induced by all-trans retinoic acid. Case Rep Ophthalmol. 2023;14:326-330.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pak J Med Sci. 2023;39(6):1853-1857.
Prokop K, Opchowska A, Siekiewicz A, Lisowski L, Mariak Z, Lyso T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta Neurochir. 2024;166:476.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi J Ophthalmol. 2020;34:223-226.