Transconjuntival Medial
Frequência de Uso: Mais comum com 59%.
Vantagens: Caminho mais curto. Esteticamente superior.
Desvantagens: Risco de estrabismo e tempo cirúrgico longo.

A descompressão da bainha do nervo óptico (ONSD), também chamada de fenestração da bainha do nervo óptico (ONSF), refere-se ao mesmo procedimento cirúrgico. Uma incisão ou janela é feita na dura-máter que envolve o nervo óptico para drenar o LCR do espaço subaracnóideo, reduzindo localmente a pressão sobre o nervo óptico. O código CPT 67570 é atribuído.
A indicação mais comum é a hipertensão intracraniana idiopática (HII), onde cerca de 25% dos casos refratários ao tratamento clínico necessitam de intervenção cirúrgica. Outras indicações incluem trombose de seio venoso cerebral, meningite criptocócica, pseudotumor cerebral induzido por ácido retinoico all-trans (ATRA)1) e doença de moyamoya4).
Epidemiologia (HII): A incidência anual de HII nos EUA é de 1,15/100.000. Mulheres (1,97/100.000) são mais afetadas que homens (0,36/100.000), com pico entre 18 e 44 anos (2,47/100.000). Com o aumento global da obesidade, a prevalência de HII também está aumentando.
| Ano | Evento |
|---|---|
| 1853 | Turck e Coccius relataram papiledema pela primeira vez |
| 1872 | De Wecker relatou ONSD pela primeira vez (como tratamento para neurorretinite) |
| 1964 | Hayreh demonstrou desaparecimento do edema papilar após incisão da bainha do nervo óptico |
| 1973 | Galbraith & Sullivan desenvolveram a abordagem transconjuntival medial |
| 1988 | Tse et al. estenderam a abordagem orbitária lateral |
| 2001 | Pelton & Patel relataram a abordagem de incisão palpebral superior medial |
Ambas se referem ao mesmo procedimento cirúrgico. A diferença é apenas na nomenclatura; ambas envolvem a criação de uma fenda ou janela na dura-máter do nervo óptico para drenar o LCR. A confusão surge da tradução dos termos ingleses ONSD (descompressão da bainha do nervo óptico) e ONSF (fenestração da bainha do nervo óptico) para o português.
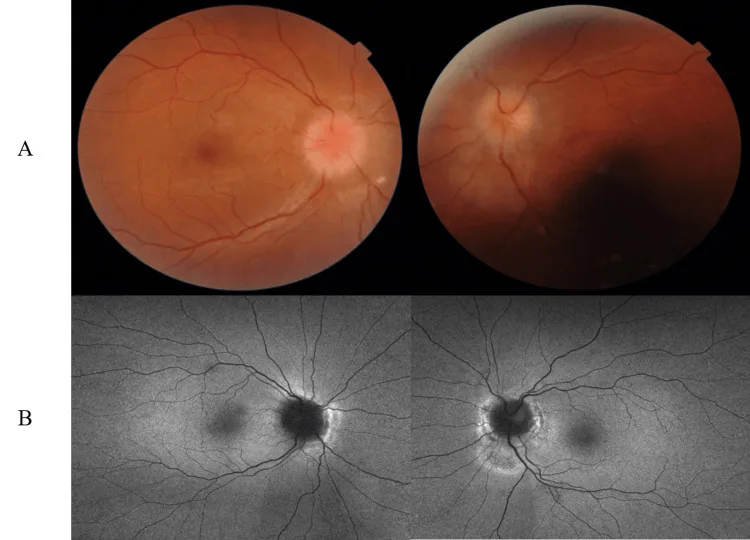
Na hipertensão intracraniana (especialmente IIH) com indicação para ONSD, surgem os seguintes sintomas.
Características do Tipo Grave (Fulminant IIH): Caracteriza-se por rápida perda visual em semanas, pRNFL >300 μm, pressão de abertura média do LCR na primeira punção lombar de 54,1 cm H₂O (variação 29-70). Se o desvio médio do campo visual de Humphrey < -7 dB, a recuperação visual é pobre.
Os fatores de risco mais comuns para IIH nos quais a ONSF é realizada são os seguintes.
A ONSF também pode ser indicada para outras causas de hipertensão intracraniana (como doença de moyamoya 4), trombose de seio venoso cerebral, infecções, lesões ocupantes de espaço).
Além da IIH, condições como trombose do seio venoso cerebral, meningite criptocócica, hipertensão intracraniana associada à doença de moyamoya e síndrome de pseudotumor cerebral induzida por ATRA (ácido all-trans retinóico) também podem ser indicações. Em casos de doença de moyamoya, a ONSF foi realizada para hipertensão intracraniana refratária ao tratamento conservador, e a recuperação visual foi relatada.
Todos os itens a seguir devem ser atendidos.
Diagnóstico diferencial: Trombose de seio venoso, anemia, apneia obstrutiva do sono, medicamentosa (tetraciclina, vitamina A, etc.), anormalidades endócrinas. Em caso de diminuição aguda da acuidade visual, é importante diferenciar de hipertensão maligna, meningite, neurite óptica (MOG, NMOSD, etc.), infiltração do nervo óptico (leucemia, linfoma).
Indicação: Cefaleia leve com papiledema acentuado e perda visual progressiva ou iminente. O objetivo principal é proteger a visão, sendo ineficaz para tratar a cefaleia.
Abordagem Cirúrgica: Três tipos principais de abordagem são utilizados.
Transconjuntival Medial
Frequência de Uso: Mais comum com 59%.
Vantagens: Caminho mais curto. Esteticamente superior.
Desvantagens: Risco de estrabismo e tempo cirúrgico longo.
Incisão na borda palpebral superior medial
Frequência de uso: 31%.
Vantagens: Menor tempo cirúrgico. Não necessita de microscópio.
Desvantagens: Caminho longo e risco de ptose.
Incisão Orbitária Lateral
Frequência de uso: 10%, a mais baixa.
Vantagem: Boa visualização do nervo óptico é possível.
Desvantagens: Risco de lesão do gânglio ciliar.
Resultados cirúrgicos (metanálise: 19 estudos, 1159 observações)3):
| Indicadores de resultado | Taxa de melhora | 95% CI |
|---|---|---|
| Melhora da visão | 41,09% | 29–55% |
| Melhora do campo visual | 76,34% | 61–87% |
| Melhora do edema de papila | 97% | 84–100% |
A taxa de melhora do campo visual pela via transconjuntival (86%) é significativamente maior do que por outras vias (57%) (p=0,018). Não houve diferença significativa na taxa de melhora da acuidade visual entre as vias (p=0,715) 3).
Efeito bilateral da cirurgia unilateral: O edema de papila contralateral melhora mesmo após ONSF unilateral. Em um acompanhamento de 2 anos após ONSF unilateral em 9 casos (todas mulheres) de hipertensão intracraniana idiopática, a melhora visual bilateral foi confirmada em todos os casos 2).
Risco de complicações: 10–15% no geral. A complicação mais grave é a perda de visão devido à oclusão da artéria central da retina ou oclusão da veia central da retina (1–2%). Outras complicações incluem diplopia (22,2%), hemorragia subconjuntival (44,4%) e celulite orbitária (11,1%), mas a maioria é transitória 2).
Pode ser útil em casos refratários a medicamentos com estenose do seio venoso e gradiente de pressão comprovados. É necessária terapia antiplaquetária por 6 meses após a cirurgia. O nível de evidência ainda é baixo, e um ECR (derivação vs stent) está em andamento no Reino Unido.
Quando a obesidade é a causa principal, altas taxas de sucesso foram relatadas mesmo em casos refratários ao tratamento convencional. Remissão foi relatada com perda de peso de 3-15%. Não é recomendado para casos fulminantes.
A ONSF unilateral foi confirmada para melhorar o edema de papila contralateral. Em um estudo de acompanhamento de 2 anos com 9 pacientes com hipertensão intracraniana idiopática, melhora visual bilateral foi relatada em todos os casos. A capacidade de proporcionar efeito protetor da visão no lado contralateral após cirurgia unilateral é uma das características importantes deste procedimento.
Recorrência clínica é relatada em 32% dos pacientes. Em caso de recorrência, pode ser necessário tratamento cirúrgico adicional (reoperação, derivação ou colocação de stent). O acompanhamento regular com exames oftalmológicos periódicos é importante.
O espaço subaracnóideo do nervo óptico é contínuo com o espaço subaracnóideo do sistema nervoso central. Quando o aumento da PIC é transmitido ao longo de todo o nervo óptico até a papila óptica, ocorre lesão pelos seguintes mecanismos:
O padrão de perda de visão começa com o aumento da mancha cega nos estágios iniciais, progredindo para defeitos periféricos progressivos do campo visual.
O mecanismo pelo qual a ONSF protege o nervo óptico é dividido em duas etapas.
Ponto importante: O ONSF não reduz a PIC. Como exerce apenas um efeito protetor local no nervo óptico, não se pode esperar efeito sobre sintomas sistêmicos como cefaleia.
O mecanismo exato do aumento da pressão intracraniana na hipertensão intracraniana idiopática não é completamente compreendido. Acredita-se que haja desregulação da dinâmica do LCR e envolvimento de fatores metabólicos e hormonais. A hipertensão intracraniana idiopática está sendo notada como uma doença metabólica sistêmica independente da obesidade, e o envolvimento da desregulação androgênica também é sugerido.
O ATRA é um derivado da vitamina A que estimula os receptores RAR no plexo coroide para aumentar a produção de LCR. Acredita-se também que haja comprometimento da absorção de LCR nas granulações aracnoides.
Prokop et al. (2024) realizaram uma revisão sistemática e meta-análise de 19 estudos com 1.159 observações para avaliar de forma abrangente os resultados visuais da fenestração da bainha do nervo óptico 3). Relataram taxa de melhora da acuidade visual de 41,09% (IC 95%: 29–55%), taxa de melhora do campo visual de 76,34% (IC 95%: 61–87%) e taxa de melhora do edema de papila de 97% (IC 95%: 84–100%). O atraso cirúrgico superior a 6 meses após o diagnóstico resultou em piora significativa dos resultados do campo visual (OR 0,06; IC 95%: 0,005–0,70). Recorrência clínica foi observada em 32% dos casos.
Latif et al. (2023) realizaram ONSF por abordagem transconjuntival medial unilateral em 9 casos de hipertensão intracraniana idiopática (todas mulheres, idade média 24 anos) e acompanharam por 2 anos 2). A AVCC pré-operatória (logMAR) foi 0,5±0,28 no melhor olho e 1,0±0,57 no pior olho. A melhora em 1 semana de pós-operatório (melhor olho 0,27±0,32, p=0,001) foi mantida após 2 anos (melhor olho 0,30±0,30, p=0,002). O efeito bilateral da cirurgia unilateral foi confirmado em todos os casos. Melhora da cefaleia e redução de medicamentos foram bem-sucedidas em 66,67%.
Hokazono et al. (2023) relataram uma mulher de 32 anos com síndrome de pseudotumor cerebral induzida por ATRA (45 mg/m²) (pressão de abertura da punção lombar 42 cm H₂O) submetida a terapia combinada de redução de ATRA, acetazolamida 2 g/dia e ONSF no olho direito 1). Após 6 meses, houve recuperação completa com acuidade visual 20/20 em ambos os olhos, campo visual normal, desaparecimento do edema de papila e paralisia do nervo abducente.
Barh et al. (2021) realizaram ONSF no olho direito de uma menina de 13 anos com hipertensão intracraniana (pressão de abertura 75 cm H₂O) associada à doença de moyamoya (estenose de ACI esquerda + oclusão de ACM esquerda) 4). Não responsiva ao tratamento conservador (manitol, acetazolamida, topiramato), mas 1 mês após a cirurgia, a acuidade visual melhorou para 3/60 no olho direito e 6/24 no olho esquerdo, e o edema de papila bilateral regrediu. Após 6 meses, a acuidade visual manteve-se em 6/36 no olho direito e 6/24 no olho esquerdo.
É uma nova abordagem com vantagens de ser minimamente invasiva, reduzir o tempo cirúrgico e não necessitar de secção muscular. Espera-se redução do dano tecidual, mas ainda não foi padronizada 3).
Hokazono K, Cunha LP, Preti RC, Zacharias LC, Monteiro MLR. Optic nerve sheath fenestration as adjuvant treatment for severe pseudotumor cerebri syndrome induced by all-trans retinoic acid. Case Rep Ophthalmol. 2023;14:326-330.
Latif S, Rizwan A, Khan AA, Zahra S. Optic nerve sheath fenestration for salvaging acutely threatened vision in Idiopathic Intracranial Hypertension - A two-year completed follow up. Pak J Med Sci. 2023;39(6):1853-1857.
Prokop K, Opchowska A, Siekiewicz A, Lisowski L, Mariak Z, Lyso T. Effectiveness of optic nerve sheath fenestration in preserving vision in idiopathic intracranial hypertension: an updated meta-analysis and systematic review. Acta Neurochir. 2024;166:476.
Barh A, Mukherjee B, Ambika S. Optic nerve sheath fenestration for visual rehabilitation in moyamoya disease. Saudi J Ophthalmol. 2020;34:223-226.