النوع السائد في الشبكية الخارجية

متلازمة البقع البيضاء
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”1. ما هي متلازمة البقع البيضاء؟
Section titled “1. ما هي متلازمة البقع البيضاء؟”متلازمة البقع البيضاء (white dot syndromes) هي مفهوم صاغه Gass في عام 1977، ويشير إلى مجموعة من الأمراض الالتهابية التي تتميز ببقع بيضاء أو صفراء-بيضاء متعددة في قاع العين. تختلف تعريفات الأمراض المشمولة بين الباحثين، ولكنها تستخدم حاليًا على نطاق واسع للإشارة إلى مجموعة من الأمراض الالتهابية مجهولة السبب غير المعدية التي تصيب الشبكية الخارجية والظهارة الصباغية للشبكية والشعيرات الدموية المشيمية والمشيمية 1).
في إرشادات علاج التهاب العنبية (مجلة الجمعية اليابانية لطب العيون 2019;123(6):635-696)، تم إدراج APMPPE وMEWDS وPIC والتهاب المشيمية المتعدد واعتلال الشبكية المشيمية من نوع Birdshot والتهاب المشيمية المتعرج وAZOOR كأمراض مستقلة ضمن تصنيف التهاب العنبية الخلفي، ويستخدم مصطلح “متلازمة البقع البيضاء” كمفهوم شامل لهذه الأمراض 2).
فكرة التصنيف
Section titled “فكرة التصنيف”بفضل التقدم الحديث في التصوير متعدد الوسائط (بما في ذلك OCT-A)، أصبحت متلازمة النقاط البيضاء تُصنف إلى ثلاث مجموعات بناءً على الطبقة الرئيسية للآفة 1).
النوع السائد في الصفيحة الشعرية المشيمية
APMPPE، التهاب المشيمية المتعرج، PIC
- التهاب الأوعية الانسدادي في الشعيرات المشيمية هو جوهر المرض
- يظهر OCT-A فراغ تدفق في الشعيرات المشيمية
- تغيرات الشبكية الخارجية والظهارة الصباغية الشبكية ثانوية
النوع السائد في سدى المشيمية
اعتلال المشيمية والشبكية الطيري (Birdshot)
- الارتشاح اللمفاوي في سدى المشيمية هو الآفة الأولية
- في التصوير المقطعي التوافقي البصري المزود بتقنية تصوير الأوعية (OCT-A)، يُظهر طبقة هالر فراغات تدفق، وفي المراحل المبكرة تُحفظ الشعيرات الدموية المشيمية
- مرض مزمن تقدمي وله ارتباط قوي بـ HLA-A29
علاوة على ذلك، تم اقتراح مفهوم مركب AZOOR، والذي ينظر إلى MEWDS وAZOOR وPIC وMFC وAMN وAIBSE وAAOR كسلسلة متصلة ذات أساس وراثي مناعي/التهابي مشترك، مما يسمح بفهم متكامل لها3).
الوبائيات في اليابان
Section titled “الوبائيات في اليابان”وفقًا لإحصائيات الجمعية اليابانية لالتهاب العين، فإن نسبة كل مرض من متلازمة البقع البيضاء إلى إجمالي التهاب العنبية هي كما يلي 2).
| المرض | النسبة المئوية من إجمالي التهاب العنبية |
|---|---|
| MEWDS | حوالي 1-2% (تقارير محلية) |
| APMPPE | نادر (لا توجد إحصائيات واضحة عن معدل الإصابة السنوي) |
| PIC | نادر |
| التهاب المشيمية المتعرج | حوالي 0.3% |
| اعتلال المشيمية والشبكية بالرصاص | نادر (أكثر شيوعًا عند البيض، ونادر جدًا في اليابان) |
| AZOOR | نادر (ازدياد التقارير في السنوات الأخيرة) |
2. الصورة السريرية المشتركة
Section titled “2. الصورة السريرية المشتركة”تختلف أعراض كل مرض، لكن السمات السريرية التالية مشتركة بين مجموعة متلازمات النقاط البيضاء1, 2).
أنماط الأعراض الذاتية المشتركة
Section titled “أنماط الأعراض الذاتية المشتركة”- انخفاض الرؤية: تتراوح شدته من خفيف (MEWDS، AZOOR) إلى شديد (التهاب المشيمية المتعرج، PIC المصحوب بـ CNV)
- رؤية الضوء (فوتوبسيا): أكثر الأعراض شيوعًا التي تعكس تلف الشبكية الخارجية والخلايا المستقبلة للضوء
- العتمة وعيوب المجال البصري: غالبًا ما تكون عتمة مجاورة للمركز أو مركزية تتوافق مع موقع الآفة
- تشوه الرؤية: يحدث عند إصابة البقعة أو عند وجود CNV
وجود التهاب الجزء الأمامي للعين
Section titled “وجود التهاب الجزء الأمامي للعين”| مجموعة الأمراض | التهاب الغرفة الأمامية والجسم الزجاجي |
|---|---|
| MEWDS・APMPPE・PIC | عادة لا يوجد (APMPPE قد يكون خفيفًا) |
| MFC (MFCwP) | التهاب الغرفة الأمامية + التهاب الزجاجي موجود (نقطة التمييز عن PIC) |
| Birdshot | لا يوجد التهاب في الغرفة الأمامية أو خفيف جدًا، التهاب الزجاجي موجود |
| التهاب المشيمية المتعرج | التهاب الغرفة الأمامية والجسم الزجاجي عادة ما يكون خفيفًا |
| AZOOR | عادة لا يوجد |
3. كيفية التفريق بين التشخيصات
Section titled “3. كيفية التفريق بين التشخيصات”العمر، الجنس، عين واحدة مقابل كلتا العينين، التكرار
Section titled “العمر، الجنس، عين واحدة مقابل كلتا العينين، التكرار”شابة، عين واحدة، تحسن تلقائي
نساء شابات إلى متوسطات العمر • كلتا العينين • خطر CNV
شباب إلى متوسط العمر • كلتا العينين • بداية حادة
- يحدث غالبًا في العقدين الثاني والثالث (متوسط العمر 25 عامًا)، لا فرق بين الجنسين
- ثنائي الجانب • حاد • يميل إلى الشفاء التلقائي
- انتبه لالتهاب الأوعية الدموية الدماغي المصاحب (فحص عاجل عند ظهور أعراض عصبية)
منتصف العمر، كلتا العينين، مزمن تقدمي
Birdshot · التهاب المشيمية المتعرج
- Birdshot: العقد الرابع إلى السادس من العمر، النساء أكثر قليلاً
- التهاب المشيمية المتعرج: العقد الثالث إلى الخامس، الرجال أكثر قليلاً
- كلا المرضين مزمن، متكرر، يحتاج إلى تثبيط مناعي طويل الأمد
- معدل إيجابية HLA-A29 في Birdshot (القوقازيون): 80-98%
مخطط التمييز
Section titled “مخطط التمييز”眼底に白点状病変 │ ├─ 片眼性? │ ├─ YES → MEWDS・AZOOR・AMN を考慮 │ │ ↳ FA で初期過蛍光 → MEWDS │ │ ↳ 眼底ほぼ正常・ERG 異常 → AZOOR │ └─ NO(両眼性) │ ├─ 急性発症・後極部大型白斑? │ └─ YES → APMPPE(FA 蛍光逆転現象を確認) │ ├─ 後極部小病変・近視女性・硝子体炎なし? │ └─ YES → PIC を考慮(CNV 検索:OCTA 必須) │ ├─ 小病変・硝子体炎あり・周辺部にも病変? │ └─ YES → MFC(MFCwP)を考慮 │ ├─ 乳頭周囲から蛇行状に進展・男性多め? │ └─ YES → 蛇行状脈絡膜炎(結核除外が最優先) │ └─ 後極部散弾状病変・中高年・HLA-A29? └─ YES → Birdshot 網脈絡膜症4. مقارنة الأمراض الرئيسية
Section titled “4. مقارنة الأمراض الرئيسية”جدول المقارنة الرئيسي: مصفوفة 7 أمراض
Section titled “جدول المقارنة الرئيسي: مصفوفة 7 أمراض”| العنصر | APMPPE | MEWDS | PIC | MFC (MFCwP) | Birdshot | التهاب المشيمية المتعرج | AZOOR |
|---|---|---|---|---|---|---|---|
| العمر الشائع للإصابة | العقدان الثاني والثالث (متوسط 25 سنة) | العقدان الثاني إلى الخامس | العقدان الأول والرابع (متوسط 36 سنة) | متوسط 30 سنة | العقدان الرابع إلى السادس | العقدان الثالث إلى الخامس | منتصف العقد الثالث بشكل رئيسي |
| الجنس | لا فرق بين الجنسين | غالبية إناث (1:4) | غالبية إناث (حوالي 90%) | غالبية إناث (أكثر شيوعًا عند النساء البيض) | أكثر قليلاً عند النساء | أكثر قليلاً عند الرجال | غالبية إناث (حوالي 75%) |
| أحادي/ثنائي العينين | ثنائي العينين غالبًا | أحادي العينين (أكثر من 95%) | ثنائي العينين غالبًا (80%) | ثنائي العينين | ثنائي العينين | ثنائي العينين | أحادي → ثنائي العينين تقدميًا (في النهاية 76% ثنائي) |
| الأعراض الرئيسية | انخفاض الرؤية، عتمة مركزية، تشوه الرؤية | انخفاض الرؤية، رؤية ضوئية، ضبابية الرؤية | عتمة، انخفاض الرؤية، تشوه الرؤية | عوائم، انخفاض الرؤية، رؤية ضوئية | انخفاض الرؤية، عشى ليلي، شذوذ في رؤية الألوان | انخفاض الرؤية، عتمة مجاورة للمركز | رؤية ضوئية، فقدان المجال البصري (قاع العين طبيعي تقريبًا) |
| خصائص البقع البيضاء في قاع العين | بقع بيضاء كريمية كبيرة في القطب الخلفي (1/4 إلى 1/2 قطر القرص) | بقع صغيرة رمادية بيضاء متعددة من القطب الخلفي إلى خط الاستواء (100-200 ميكرومتر) | بقع صغيرة صفراء بيضاء في القطب الخلفي (100-300 ميكرومتر)، 12-25 بقعة | بقع رمادية صفراء من القطب الخلفي إلى المحيط (45-350 ميكرومتر)، مصحوبة بالتهاب الجسم الزجاجي | بقع كريمية على شكل طلقات نارية من القطب الخلفي إلى خط الاستواء (1/4 إلى 1/2 قطر القرص) | آفات رمادية صفراء خريطية تمتد بشكل متعرج من حول القرص | قاع العين طبيعي تقريبًا (المرحلة الحادة)، ضمور الطبقة الخارجية في المرحلة المتأخرة |
| نتائج التصوير المقطعي البصري (OCT) | اضطراب في المنطقة الإهليلجية + فرط انعكاس الشبكية الخارجية، مع بقاء ضمور جزئي بعد التعافي | اضطراب شديد واختفاء المنطقة الإهليلجية (المرحلة الحادة) → تعافي | نتوء فرط انعكاس تحت ظهارة الشبكية الصبغية + تمزق المنطقة الإهليلجية (تطور من 5 مراحل) | فرط انعكاس تحت ظهارة الشبكية الصبغية + تمزق المنطقة الإهليلجية (مشابه لالتهاب المشيمية والشبكية البؤري) | آفات المشيمية ووذمة البقعة الصفراء الكيسية، واختفاء المنطقة الإهليلجية مؤشر سوء الإنذار | المرحلة النشطة: فرط انعكاس الشبكية الخارجية وسائل تحت الشبكية. مرحلة التندب: ضمور ظهارة الشبكية الصبغية | اختفاء المنطقة الإهليلجية (الوصل بين القطع الداخلية والخارجية) هو أهم نتيجة (يتوافق مع عيوب المجال البصري) |
| نتائج تصوير الأوعية بالفلوريسين (FA) | تألق منخفض مبكر → تألق مفرط متأخر (ظاهرة انعكاس التألق) | تألق مفرط مستمر على شكل إكليل (wreath-like) منذ البداية | المرحلة النشطة: تألق مفرط مبكر في المرحلة الشريانية → تسرب متأخر | المرحلة النشطة: تألق منخفض مبكر → تسرب متأخر | تألق مفرط للآفة (بدون تسرب) + تسرب وعائي وتألق مفرط للقرص البصري | المرحلة النشطة: تألق منخفض مبكر → تألق مفرط متأخر (تسرب) | عادةً طبيعي أو شذوذ طفيف |
| نتائج ICGA | نقص التألق في جميع المراحل (يعكس نقص تروية الشعيرات الدموية المشيمية مباشرة) | نقص التألق المتأخر (أوسع نطاقًا من النقاط البيضاء) | نقص التألق في المرحلة المتوسطة، مفيد في اكتشاف الآفات تحت السريرية | نقص التألق من المرحلة المبكرة إلى جميع المراحل | نقص التألق المبكر والمتوسط → تألق متساوٍ متأخر (المرحلة المبكرة) → المرحلة المتقدمة: نقص التألق في جميع المراحل | نقص التألق في جميع المراحل (يعكس اضطراب الدورة الدموية المشيمية) | طبيعي عادةً |
| نتائج FAF | المرحلة الحادة: تألق ذاتي منخفض أو مفرط. مرحلة الهدأة: تألق ذاتي منخفض | المرحلة الحادة: تألق ذاتي مرتفع (فرط تألق متعدد). بعد التعافي: يعود إلى طبيعته | المرحلة النشطة: تألق ذاتي منخفض (hypoAF)، هالة من التألق الذاتي المرتفع عند الحواف | المرحلة النشطة: تألق ذاتي منخفض | تألق ذاتي منخفض متموج حول القرص (يوجد في 73% من الحالات) | المرحلة النشطة: حافة تألق ذاتي مرتفع + هالة تألق ذاتي منخفض. المرحلة الخاملة: تألق ذاتي منخفض | شذوذ تألق ذاتي مرتفع إلى منخفض على شكل حزام |
| نتائج OCT-A | فراغ تدفق المشيمية الشعرية (توافق عالٍ مع FA/ICGA) | المشيمية الشعرية محفوظة من حيث المبدأ (فراغ تدفق عابر جزئي) | فراغ تدفق المشيمية الشعرية (موقع الآفة الالتهابية) | فراغ تدفق المشيمية الشعرية | فراغ تدفق طبقة هالر (مبكرًا) → المرحلة المتقدمة: فراغ تدفق كامل الطبقات | فراغ تدفق المشيمية الشعرية (شديد) | المشيمية الشعرية محفوظة من حيث المبدأ |
| متكرر | نادر (أساسًا مرة واحدة) | حوالي 10% يتكرر | مرتفع (متكرر مزمن) | مرتفع (نوبات التهاب متكررة) | مرتفع (مزمن مع انتكاسات متكررة) | مرتفع (يتكرر كل 3 أشهر إلى 4 سنوات) | معظمها يستقر خلال 6 أشهر. بعضها يتقدم |
| معدل الإصابة بـ CNV | نادر | نادر | 40–76% (خطر مرتفع) | حتى 60% | CNV تحت الشبكية: نادر | حتى 35% | تقريبًا لا يوجد |
| مرتبط بـ HLA | لا يوجد | HLA-B51 (تقارير أولية) | HLA-DR2 · HLA-DRB1*15 | مرتبط بـ IL-10 هابلوغروب | HLA-A29 (80-98% عند البيض) | HLA-B7 · HLA-A2 (تقارير مرتبطة) | لا يوجد (استعداد مناعي) |
| خطة العلاج | المراقبة (التحسن التلقائي)، الحالات الشديدة: الستيرويدات | المراقبة، الحالات الشديدة: الستيرويدات قصيرة المدى، CNV: مضاد VEGF | المراقبة (بدون CNV)، CNV: مضاد VEGF + ستيرويدات، مثبطات المناعة | الستيرويدات + العلاج المعدل للمناعة، CNV: مضاد VEGF | الستيرويدات + ميكوفينولات موفيتيل / أداليموماب (طويل الأمد) | الستيرويدات + مثبطات المناعة (بما في ذلك العوامل المؤلكلة)، CNV: مضاد VEGF | المراقبة، الحالات الشديدة: جرعة نبضية من الستيرويدات |
| تشخيص الرؤية | جيد (كثيرًا ما يتحسن تلقائيًا) | جيد (احذر من الانتكاس وCNV) | خطر ضعف مرتفع مع CNV | خطر ضعف مع CNV ووذمة البقعة | بدون علاج، 16-22% يصبح النظر ≤0.1 خلال 10 سنوات | إذا أصاب النقرة، لا رجعة فيه؛ حتى 25% من العيون تكون الرؤية النهائية <20/200 | معظمها مستقر. ضعف في حالات تقدم الضرر الطبقي الخارجي |
التهاب المشيمية والشبكية المتعرج والتهاب المشيمية والشبكية بالرصاص الطائر هما الأسوأ من حيث التشخيص البصري. في التهاب المشيمية والشبكية المتعرج، تصل حدة البصر النهائية إلى أقل من 20/200 في ما يصل إلى 25% من العيون، وفي التهاب المشيمية والشبكية بالرصاص الطائر، يعاني 16-22% من المرضى من حدة بصر 0.1 أو أقل خلال 10 سنوات بدون علاج 2, 4). يزداد خطر سوء التشخيص في حالات PIC وMFC عند وجود CNV. أما APMPPE وMEWDS فلهما ميل قوي للتحسن التلقائي وتشخيص جيد.
الصورة السريرية التفصيلية لكل مرض
Section titled “الصورة السريرية التفصيلية لكل مرض”APMPPE (اعتلال الظهارة الصباغية متعدد البقع الحاد الخلفي)
Section titled “APMPPE (اعتلال الظهارة الصباغية متعدد البقع الحاد الخلفي)”يحدث APMPPE بشكل شائع في العقدين الثالث والرابع (متوسط العمر 25 عامًا) ولا يوجد فرق بين الجنسين. يُعتقد أن التهاب الأوعية الدموية الانسدادي في الشرايين الواردة للشعيرات الدموية المشيمية هو السبب الأساسي، ويُفترض أن العدوى الفيروسية وغيرها من العوامل المحفزة 1, 2).
الأعراض البادرية والمسار
- حوالي نصف الحالات تظهر أعراض شبيهة بالزكام (الإنفلونزا، فيروس إبشتاين-بار، جدري الماء، عدوى المكورات العقدية، إلخ)
- بقع بيضاء كريمية الشكل بحجم 1/4 إلى 1/2 قطر القرص البصري تظهر بشكل متعدد في القطب الخلفي لكلتا العينين
- تبدأ البقع في التلاشي من المركز في غضون أيام قليلة وتختفي خلال 7-12 يومًا تاركة تصبغًا خفيفًا
- عادةً ما تتحسن الحالة تلقائيًا بعد نوبة واحدة (الانتكاس نادر)
- عادةً ما يكون تشخيص الرؤية جيدًا، لكنه قد يكون سيئًا في الحالات الشديدة أو تلك التي تتطور إلى التهاب المشيمية الخريطي
مضاعفات مميزة: التهاب الأوعية الدموية الدماغية (MCAT)
APMPPE واعتلال الأوعية الدموية العصبية المركزية (MCAT: تخثر الشريان الدماغي المتعدد) من المضاعفات الخطيرة، وفي حالة ظهور صداع أو حمى أو أعراض عصبية، يجب إجراء التصوير بالرنين المغناطيسي للدماغ وتصوير الأوعية بالرنين المغناطيسي بشكل عاجل. في حالات التهاب الأوعية الدموية الدماغية المصاحب، يلزم العلاج بالنبضات من ميثيل بريدنيزولون والتعاون مع طب الأعصاب2).
الارتباط مع طيف التهاب المشيمية والشبكية اللويحي
تشكل APMPPE مع PPM (اعتلال البقعة اللويحي المستمر) وRPC (التهاب المشيمية والشبكية اللويحي العنيد) “طيف التهاب المشيمية والشبكية اللويحي”، وتشترك في نقص تروية الصفيحة الشعرية المشيمية كأساس مرضي مشترك5).
متلازمة البقع البيضاء المتعددة الزائلة (MEWDS)
Section titled “متلازمة البقع البيضاء المتعددة الزائلة (MEWDS)”تحدث متلازمة MEWDS غالبًا لدى النساء في العقدين الثالث والخامس من العمر (نسبة الذكور إلى الإناث 1:4)، وتتميز بـأحادية العين، حادة، وشفاء تلقائي.
الصورة السريرية المميزة
- بقع صغيرة متعددة رمادية-بيضاء شاحبة (100-200 ميكرومتر) في طبقة الشبكية العميقة إلى مستوى ظهارة الشبكية الصبغية في القطب الخلفي حتى خط الاستواء
- التغير الحبيبي في النقرة (foveal granularity): يُلاحظ في 74-96% من المرضى، وقد يكون العلامة المتبقية الوحيدة بعد اختفاء البقع البيضاء. يُظهر نمطًا مميزًا في التصوير الذاتي التألق بالأشعة تحت الحمراء القريبة (NIR-FAF)9)
- ظهور النقاط البرتقالية (orange-dot appearance): علامة مميزة في تصوير قاع العين أو التصوير بالأشعة تحت الحمراء القريبة
- آفة عاجية (ivory lesion): تغير أبيض باهت منتشر في قاع العين الخلفي
- أعراض شبيهة بالزكام تسبق الحالة في حوالي 50% من الحالات
- معدل الإصابة السنوي حوالي 0.22 حالة لكل 100,000 شخص، و10% من الحالات تتكرر
فرط التألق الإكليلي (wreath-like hyperfluorescence) في تصوير الأوعية بالفلوريسين (FA)
فرط التألق الإكليلي المميز في المراحل المبكرة من تصوير الأوعية بالفلوريسين (FA) هو النقطة الأساسية في تشخيص MEWDS. تظهر الآفات البيضاء فرط تألق مبكر في FA دون توسع في المراحل المتأخرة. هذا التباين المبكر هو نقطة فارقة مهمة عن نقص التألق المبكر في APMPPE (ظاهرة الانعكاس الفلوري)1, 9).
الاستمرارية مع مركب AZOOR
يحدث في MEWDS تدمير عابر للمنطقة الإهليلجية (خط IS/OS) في الخلايا المستقبلة للضوء، ويُفهم على أنه مرض ينتمي إلى مركب AZOOR. يمكن ملاحظة اضطراب واختفاء المنطقة الإهليلجية في التصوير المقطعي التوافقي البصري (OCT) خلال المرحلة الحادة، وتتحسن مع استعادة الرؤية3).
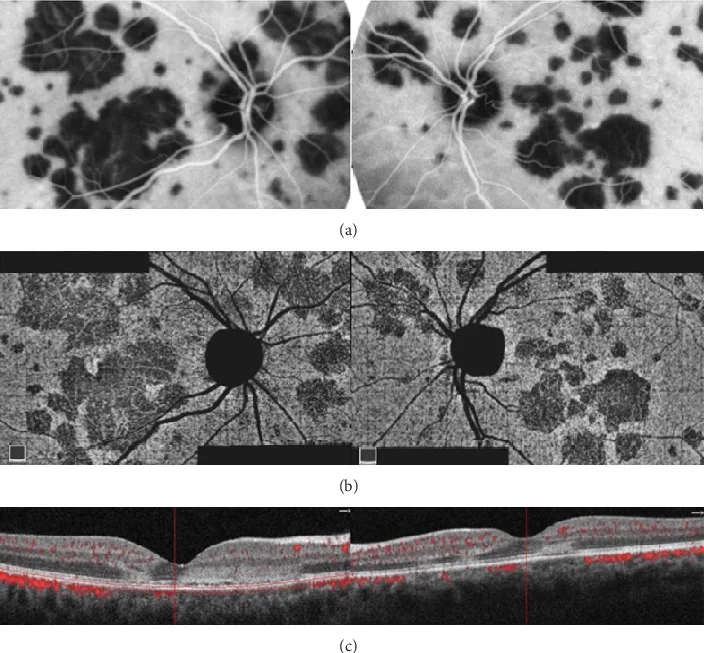
PIC (اعتلال المشيمية النقطي الداخلي)
Section titled “PIC (اعتلال المشيمية النقطي الداخلي)”يحدث PIC بشكل شائع لدى النساء الشابات (حوالي 90%) في العقد الثاني إلى الرابع من العمر المصابات بقصر النظر (متوسط -5 ديوبتر تقريبًا).
الصورة السريرية المميزة
- بقع صفراء-بيضاء صغيرة بحجم 100-300 ميكرومتر، تقتصر على القطب الخلفي، عادة 12-25 بقعة
- لا التهاب في الغرفة الأمامية أو الزجاجي (هذا هو أهم فرق تشخيصي عن MFC)
- يمكن رؤية الآفات النشطة كمرتفعات عالية الانعكاس تحت RPE بواسطة OCT
- عند التندب، تترك آفات ضامرة صغيرة
مضاعفات CNV (40-76%) هي المشكلة السريرية الأكبر
أهم مضاعفات PIC هو CNV، حيث تتراوح نسبة حدوثه بين 40-76% 7, 8). يحدث CNV غالبًا بسبب العوامل التالية:
- ضعف غشاء بروك بسبب ترقق المشيمية القصري
- تدمير غشاء بروك بسبب الالتهاب تحت الظهارة الصباغية الشبكية
- زيادة إنتاج السيتوكينات الالتهابية (مثل VEGF) موضعيًا
أظهرت الدراسات أن OCT-A أكثر حساسية من FA في فحص CNV، ويوصى بالمراقبة الدورية باستخدام OCT-A. التفاقم المفاجئ للتشوه البصري هو علامة على ظهور CNV، ويتطلب فحصًا عاجلاً.
الارتباط بالأمراض الجهازية
تم الإبلاغ عن ارتباط بين PIC والساركويد، وفي الحالات التي تعاني من آفات رئوية متعددة، يتم إجراء فحص CT الصدر و ACE المصل والليزوزيم. كما تم الإبلاغ عن ارتباط مع HLA-DR2 و HLA-DRB1*15 3).
MFC (التهاب المشيمية متعدد البؤر، MFCwP)
Section titled “MFC (التهاب المشيمية متعدد البؤر، MFCwP)”MFC (التهاب المشيمية مع التهاب العنبية الشامل؛ MFCwP) هو مرض على نفس طيف PIC، لكن وجود التهاب الجسم الزجاجي والتهاب الغرفة الأمامية هو نقطة التمييز الرئيسية 7).
الصورة السريرية المميزة
- بقع صفراء رمادية متعددة بحجم 45-350 ميكرومتر لا تظهر فقط في القطب الخلفي ولكن أيضًا في المنطقة المحيطية الوسطى.
- يتميز بمسار انتكاسي مزمن (نوبات التهابية متكررة)
- ارتفاع معدل حدوث الغشاء فوق الشبكي (ERM) (حتى 35%)، مما يؤثر على التشخيص البصري طويل الأمد
- في بعض الحالات، لا يمكن السيطرة على الالتهاب بدون علاج مثبط للمناعة
ملاحظات علاجية
نادرًا ما يتحسن MFC تلقائيًا، وتتطلب العديد من الحالات علاجًا طويل الأمد بتعديل المناعة. عند عدم كفاية الستيرويدات وحدها، يُستخدم الميثوتريكسيت (MTX) أو الآزاثيوبرين (AZA) أو ميكوفينولات موفيتيل (MMF). عند حدوث CNV، يكون النهج ثنائي الاتجاه باستخدام مضادات VEGF وتعديل المناعة مهمًا7, 8).
التهاب المشيمية والشبكية بيردشوت (التهاب المشيمية والشبكية الشبيه بالرصاص)
Section titled “التهاب المشيمية والشبكية بيردشوت (التهاب المشيمية والشبكية الشبيه بالرصاص)”يحدث مرض بيردشوت (Birdshot) في منتصف العمر وكبار السن (40-60 عامًا، متوسط العمر 50 عامًا)، مع غلبة طفيفة للإناث (1.5:1). وهو أكثر شيوعًا لدى البيض، ويُعد واحدًا من أقوى الارتباطات الجينية المعروفة مع HLA-A29 (خطر نسبي يتراوح بين 50 و224 ضعفًا لدى البيض)4).
نتائج قاع العين المميزة
- بقع كريمية اللون تشبه آثار الطلقات (قطرها 1/4 إلى 1/2 قرص بصري) تظهر بشكل متماثل في كلتا العينين من القطب الخلفي إلى خط الاستواء
- تتحول البقع إلى ندبات دون تصبغ
- قد يصاحبها التهاب الأوعية الدموية الشبكية وتورم القرص البصري
تغيرات وظيفية مميزة
- العشى الليلي واضطراب رؤية الألوان: يظهران مبكرًا وقد يسبقان انخفاض حدة البصر
- نوع سلبي في تخطيط كهربية الشبكية لكامل المجال البصري: يُلاحظ في المراحل المبكرة، ومع التقدم يقل اتساع الموجة a
- تأخير في تخطيط كهربية الشبكية للوميض 30 هرتز: المؤشر الأكثر حساسية لمراقبة النشاط، ويمكنه اكتشاف الشذوذ قبل انخفاض حدة البصر17)
ملاحظات خاصة باليابانيين
نظرًا لانخفاض تواتر حمل HLA-A29 لدى اليابانيين، فإن حساسية تشخيص HLA-A29 محدودة. من الضروري الاعتماد على النتائج السريرية في معايير تصنيف SUN 2021 (آفات تشبه طلقات البندقية في قاع العين، وخفّة التهاب الجزء الأمامي من العين، ووجود التهاب الزجاجي)10).
المضاعفات طويلة المدى
- الوذمة البقعية الكيسية (CME): السبب الرئيسي لانخفاض حدة البصر
- تورم القرص البصري وضمور العصب البصري
- في حالات استخدام غرسة الستيرويد (فلوسينولون)، يُلاحظ ارتفاع ضغط العين بنسبة تصل إلى 40%، وقد يتطلب ذلك إجراء استئصال التربيق
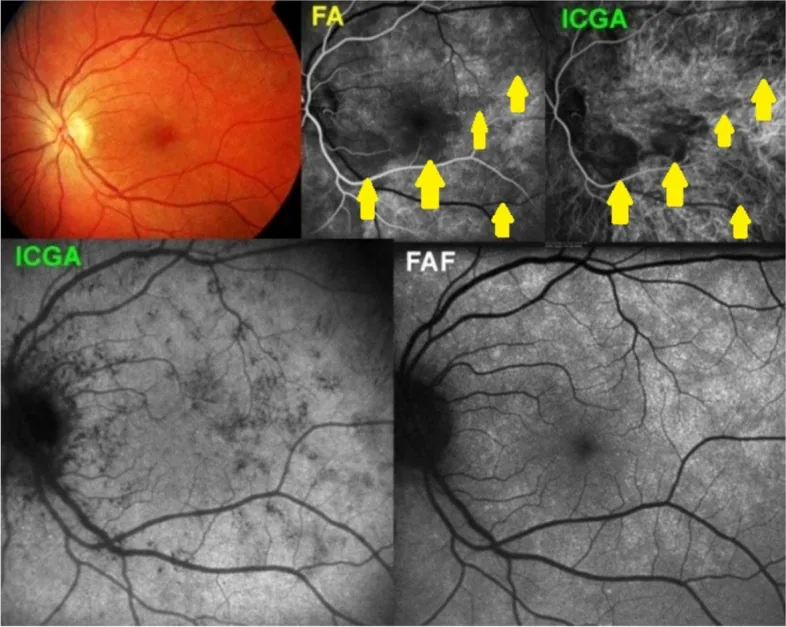
التهاب المشيمية المتعرج (Serpiginous choroidopathy)
Section titled “التهاب المشيمية المتعرج (Serpiginous choroidopathy)”التهاب المشيمية المتعرج هو التهاب مشيمية مزمن ثنائي الجانب يصيب الأشخاص في الثلاثينيات إلى الخمسينيات من العمر (أكثر شيوعًا لدى الذكور)، ويتميز بآفات صفراء رمادية خريطية الشكل تتقدم بشكل متعرج من حول القرص البصري.
نمط التقدم المميز
- يبدأ بشكل مركزي من حول القرص البصري (peripapillary)، وتتوسع حواف الآفة تدريجيًا بشكل متعرج
- المرحلة النشطة: تظهر حافة رمادية بيضاء على حواف الآفة
- مرحلة التندب: تثبت كآفة ضمور في الشبكية والمشيمية
- عند الانتكاس، يظهر الالتهاب الجديد دائمًا من حواف الندبة الموجودة (وهذا مميز)
- تتراوح فترات الانتكاس بين 3 أشهر و4 سنوات، وتختلف بشكل كبير بين الأفراد
الأهم: التمييز عن النوع المرتبط بالسل (SLC)
يشبه التهاب المشيمية الشبيه بالثعبان المرتبط بالسل (serpiginous-like choroiditis; SLC) التهاب المشيمية الثعباني في الصور الإشعاعية، لكن نهج العلاج مختلف جوهريًا:
| نقطة التمييز | التهاب المشيمية الثعباني | النوع المرتبط بالسل (SLC) |
|---|---|---|
| توزيع الآفات | حول القرص البصري، نابذ | القطب الخلفي إلى المحيط، متعدد |
| IGRA/TST | سلبي | إيجابي |
| شكل الآفة | خريطي ومستمر | آفات صغيرة متعددة غير متصلة |
| العلاج | ستيرويد + مثبط مناعي | الأدوية المضادة للسل ضرورية |
نظرًا لأن استخدام مثبطات المناعة في SLC يؤدي إلى تفاقم السل بشكل ملحوظ، فإن اختبار IGRA (كوانتيفيرون) قبل العلاج لا يمكن تخطيه مطلقًا2).
التعامل مع CNV المصاحب (حتى 35%)
في التهاب المشيمية المتعرج، يصاحب CNV بنسبة تصل إلى 35%، وإذا امتد إلى النقرة يسبب فقدانًا لا رجعة فيه للرؤية. الحقن داخل الزجاجي بمضاد VEGF (بيفاسيزوماب، رانيبيزوماب) فعال18).
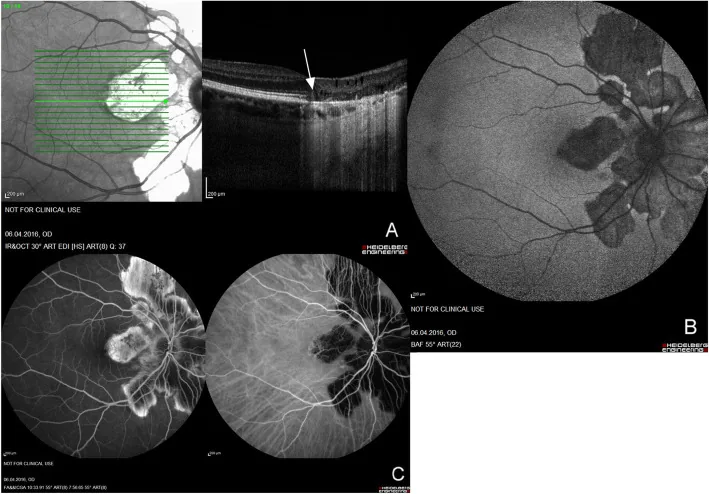
AZOOR (التهاب الشبكية الخارجي الحاد النطاقي الكامن)
Section titled “AZOOR (التهاب الشبكية الخارجي الحاد النطاقي الكامن)”AZOOR هو مفهوم مرض اقترحه Gass في عام 1992، وهو اعتلال الشبكية الخارجي الذي يسبب انخفاضًا حادًا في الرؤية وعيوبًا في المجال البصري ورهاب الضوء على الرغم من أن قاع العين طبيعي تقريبًا3).
مفهوم مركب AZOOR
مركب AZOOR الذي اقترحه Jampol وآخرون هو مفهوم يفهم MEWDS وAZOOR وPIC وMFC وAMN (اعتلال الشبكية العصبي البقعي الحاد) وAIBSE وAAOR كسلسلة متصلة ذات أساس مشترك من المناعة الذاتية/الالتهاب الوراثي3).
الصورة السريرية المميزة
- يحدث بشكل شائع لدى النساء الشابات في العشرينات إلى الخمسينات من العمر المصابات بقصر النظر
- الوميض الضوئي (photopsia) يظهر غالبًا في المراحل المبكرة (خاصة الضوء الذي يظهر على شكل شريطي أو قوسي)
- يبدأ في عين واحدة، وفي النهاية يصبح ثنائي العينين في 76% من الحالات
- قاع العين طبيعي تقريبًا في المرحلة الحادة (السمة المميزة هي التناقض بين انخفاض حدة البصر ونتائج قاع العين)
- عيب المجال البصري يكون على شكل شريطي غير منتظم (غالبًا ما يكون متصلاً بالنقطة العمياء)
- قد تترافق مع أمراض المناعة الذاتية (مثل مرض هاشيموتو والتصلب المتعدد)
التصوير المقطعي البصري (OCT) وتخطيط كهربية الشبكية (ERG) هما مفتاح التشخيص
- اختفاء أو غموض المنطقة الإهليلجية (خط IS/OS) في التصوير المقطعي التوافقي البصري (OCT) هو العلامة الأكثر أهمية
- لا يمكن توقع استعادة الوظيفة في المناطق التي اختفت فيها الطبقة الخارجية في التصوير المقطعي التوافقي البصري (مفيد أيضًا للتنبؤ بالنتيجة)
- يمكن اكتشاف انخفاض السعة في تخطيط كهربية الشبكية متعدد البؤر (mfERG) حتى عندما تكون قاع العين طبيعيًا (mfERG أكثر حساسية من تخطيط كهربية الشبكية لكامل المجال)
- قد يظهر التصوير الفلوري الذاتي بالأشعة تحت الحمراء (FAF) الحدود بين المنطقة المصابة والطبيعية
العلاج والتشخيص
لا يوجد علاج مثبت لـ AZOOR. الحالات الخفيفة تحتاج فقط إلى المراقبة، ولكن الحالات الشديدة (انخفاض حدة البصر أو عيوب مجال بصري واسعة) تعالج بميثيل بريدنيزولون (1000 ملغ × 3 أيام) يتبعه بريدنيزولون فموي2). تستقر معظم الحالات خلال 6 أشهر، لكن المجال البصري في المناطق التي تضررت فيها الطبقة الخارجية لا يتعافى.
يحتاج كل من AZOOR والتهاب العصب البصري خلف المقلة إلى التمييز بينهما لأن كلاهما يسبب انخفاضًا في حدة البصر والمجال البصري مع قاع عين طبيعي تقريبًا. نقاط التمييز هي: ① في AZOOR، يوجد انخفاض في سعة ERG متعدد البؤر، بينما في التهاب العصب البصري خلف المقلة يكون ERG طبيعيًا؛ ② في AZOOR، يُظهر عيب المجال البصري نمطًا شريطيًا أو قوسيًا غير منتظم، بينما في التهاب العصب البصري خلف المقلة، يكون العتمة المركزية أكثر شيوعًا؛ ③ في AZOOR، يكون RAPD عادةً خفيفًا، بينما في التهاب العصب البصري خلف المقلة، يوجد RAPD واضح؛ ④ في OCT، يُظهر AZOOR اختفاء المنطقة الإهليلجية، بينما يُظهر التهاب العصب البصري خلف المقلة تورم القرص البصري أو ترقق طبقة الألياف العصبية الشبكية، مما يساعد في التمييز2, 3).
5. كيفية استخدام اختبارات التصوير
Section titled “5. كيفية استخدام اختبارات التصوير”تقسيم الأدوار حسب نوع التصوير
Section titled “تقسيم الأدوار حسب نوع التصوير”من الضروري فهم دور كل فحص تصويري بوضوح لتشخيص متلازمة البقعة البيضاء بدقة وتقييم نشاطها 1, 5).
| الطريقة | أقوى مؤشر ودور |
|---|---|
| تصوير الفلوريسئين (FA) | تقييم تسرب الأوعية الدموية الشبكية، الظهارة الصباغية الشبكية، والشعيرات الدموية المشيمية. تأكيد ظاهرة الانعكاس الفلوري في APMPPE. تأكيد التوهج الإكليلي في MEWDS. تقييم التهاب الأوعية الدموية (Birdshot). |
| ICGA (تصوير الأوعية بالخضرة الخضراء إندوسيانين) | التقييم المباشر لاضطراب الدورة الدموية المشيمية. يمكن اكتشاف الآفات في وقت أبكر من FA (خاصة Birdshot وAPMPPE وSerpiginous). اكتشاف آفات أوسع من النتائج السريرية (MEWDS وPIC). الأكثر حساسية في اكتشاف الآفات النشطة. |
| FAF (التألق الذاتي لقاع العين) | تقييم غير جراحي لاضطراب الظهارة الصباغية الشبكية. تحديد النشاط (APMPPE، المتعرج). تشخيص MEWDS (بقع بيضاء مبكرة عالية التألق الذاتي). تقييم مزمنة Birdshot (انخفاض التألق الذاتي حول القرص بنسبة 73%) |
| OCT (التصوير المقطعي التوافقي البصري) | تقييم المنطقة الإهليلجية (نتائج تشخيصية لـ MEWDS و AZOOR). تقييم تطور الآفة بخمس مراحل (PIC). تقييم CNV والوذمة البقعية. التنبؤ بالنتيجة (فقدان EZ → سوء prognosis للرؤية) |
| OCT-A | الكشف غير الجراحي عن فراغ تدفق المشيمية الشعرية (APMPPE، المتعرج، PIC). الكشف المبكر والحساس لـ CNV (أكثر حساسية من FA في PIC و MFC). تقييم تدفق الدم الطبقي المشيمي في Birdshot. مراقبة فعالية العلاج |
| تخطيط كهربية الشبكية متعدد البؤر / كامل المجال | تشخيص AZOOR (انخفاض سعة تخطيط كهربية الشبكية حتى مع قاع عين طبيعي تقريبًا). مراقبة نشاط Birdshot (تأخير الوميض 30 هرتز هو الأكثر حساسية). تقييم فعالية العلاج |
دليل «أي فحص أولاً» حسب المرض
Section titled “دليل «أي فحص أولاً» حسب المرض”عند الاشتباه في MEWDS
- إجراء FAF أولاً (الأعلى حساسية، يمكن الكشف حتى في الحالات التي لا تظهر فيها النقاط البيضاء)
- FA (تأكيد التألق الشبيه بالإكليل)
- OCT (تقييم منطقة ellipsoid)
- OCT-A (تقييم المشيمية الشعرية والبحث عن الأوعية الدموية الجديدة المشيمية)
عند الاشتباه في APMPPE
- FA (تأكيد ظاهرة الانعكاس الفلوري)
- ICGA (تقييم مباشر لنقص تروية المشيمية الشعرية)
- OCT-A (تقييم الفراغ التدفقي)
- إذا كانت هناك أعراض عصبية: تصوير الدماغ بالرنين المغناطيسي وتصوير الأوعية بالرنين المغناطيسي (لاستبعاد التهاب الأوعية الدموية)
عند الاشتباه في PIC/MFC
عند الاشتباه في التهاب المشيمية المتعرج
تختلف الاستراتيجية حسب المرض. في التهاب المشيمية والشبكية الحاد متعدد البؤر (APMPPE) والتهاب المشيمية المتعرج، يصور ICGA اضطراب الدورة الدموية المشيمية بشكل أكثر مباشرة، لذا فإن إجراء ICGA بالتزامن مع FA أو بعده يعمق فهم المرض. في متلازمة النقاط البيضاء المتعددة العابرة (MEWDS)، يعتبر التألق الزائد على شكل إكليل في FA مهمًا تشخيصيًا. ومع ذلك، نظرًا لأن هذه الفحوصات غازية، فإن العديد من المعلومات يمكن استبدالها الآن بـ OCT-A، ويستخدم مزيج من تصوير التألق الذاتي لقاع العين (FAF) وOCT-A كتقييم أولي1, 5).
معنى الآفات منخفضة التألق في ICGA
Section titled “معنى الآفات منخفضة التألق في ICGA”يمثل التألق المنخفض الذي تظهره آفات متلازمة النقاط البيضاء في ICGA انعكاسًا مباشرًا لـ انقطاع تدفق الدم المشيمي (انسداد الشعيرات الدموية المشيمية)1). ICGA هو وسيلة أكثر حساسية من FA لتقييم الدورة الدموية المشيمية، وله الخصائص التالية:
- تألق منخفض في جميع الأطوار: يُلاحظ في APMPPE، والتهاب المشيمية المتعرج، وPIC، والتهاب المشيمية والشبكية متعدد البؤر (MFC). يعكس انسدادًا شديدًا لنقص تروية الشعيرات الدموية المشيمية.
- تألق منخفض متأخر (لا توجد شذوذات في FA): يُفسر التألق المنخفض المتأخر في MEWDS في ICGA على أنه تغير في امتصاص ICG بسبب شذوذ RPE وليس بسبب موقع choriocapillaris (يتم الحفاظ على choriocapillaris بشكل عام في OCT-A) 1).
- فراغ تدفق في طبقة Haller → فراغ تدفق كامل الطبقات في المرحلة المتقدمة: نمط تطور ثنائي المرحلة خاص بـ Birdshot من موقع السدى المشيمية (stroma) إلى choriocapillaris 14).
تتميز ICGA أيضًا بقدرتها على اكتشاف الآفات الخفية غير المرئية سريريًا (subclinical lesions) مقارنة بـ FA و OCT-A، وتصور آفات مشيمية أوسع من النقاط البيضاء خاصة في MEWDS و PIC 1, 15).
خريطة الأمراض حسب أنماط التألق المنخفض والمرتفع في FAF
Section titled “خريطة الأمراض حسب أنماط التألق المنخفض والمرتفع في FAF”يعكس نمط FAF (التألق الذاتي لقاع العين) الحالة الأيضية لـ RPE، وهو مفيد لتشخيص متلازمة النقاط البيضاء وتقييم النشاط 16).
| نمط FAF | المرض / المرحلة | المعنى |
|---|---|---|
| تألق ذاتي عالي (فرط AF) | مرحلة حادة من MEWDS · حافة نشطة من Serpiginous | تراكم نواتج تنكس الخلايا المستقبلة للضوء (مثل A2E) في RPE |
| تألق ذاتي منخفض (نقص AF) | مرحلة التندب من APMPPE · آفات نشطة من PIC · حول الحليمة في Birdshot | فقدان RPE أو فقدان وظيفته |
| هالة منخفضة AF مركزية مع هالة عالية AF محيطية | حافة نشطة لالتهاب المشيمية الحلقي (Serpiginous) والتهاب المشيمية والشبكية النقطي الداخلي (PIC) | نمط اضطراب الظهارة الصباغية الشبكية (RPE) عند الحافة النشطة |
| AF غير طبيعي على شكل حزام | متلازمة البقعة البرتقالية الحادة (AZOOR) | يتوافق مع توزع اضطراب الطبقة الخارجية للمستقبلات الضوئية |
| فرط التألق الحبيبي النقري | MEWDS (NIR-FAF) | تصوير غير جراحي للتحبب النقري |
في مرض Birdshot، يُلاحظ انخفاض التألق المتكدس حول الحليمة في 73% من الحالات، وهو مفيد كمؤشر للمزمنة17).
نمط عوز المنطقة الإهليلجية (EZ) في التصوير المقطعي التوافقي البصري (OCT)
Section titled “نمط عوز المنطقة الإهليلجية (EZ) في التصوير المقطعي التوافقي البصري (OCT)”يلعب تقييم المنطقة الإهليلجية (EZ، خط IS/OS سابقًا) دورًا محوريًا في تقييم نشاط متلازمة البقعة البيضاء والتنبؤ بالتشخيص1).
| نتائج EZ | المرض/المرحلة | التشخيص |
|---|---|---|
| اضطراب واضح في EZ → تعافي | MEWDS المرحلة الحادة → مرحلة التعافي | جيد (تعافي EZ مرتبط بتعافي الرؤية) |
| اختفاء EZ (مطابق للآفة) | مرحلة نشاط AZOOR | لا استعادة وظيفية في منطقة الاختفاء |
| اضطراب EZ + انعكاس عالي للشبكية الخارجية | المرحلة الحادة من APMPPE | قد يبقى ضمور جزئي بعد التعافي |
| ارتفاع تحت الظهارة الصباغية مع انكسار المنطقة الإهليلجية | PIC/MFC (تطور من 5 مراحل) | سوء التشخيص مع CNV المصاحب |
| فقدان المنطقة الإهليلجية (مع وذمة بقعية كيسية) | مرحلة متقدمة من Birdshot | عامل خطر لسوء حدة البصر |
يُظهر فراغ تدفق المشيمية الشعرية في تصوير الأوعية الدموية بالتماسق البصري (OCT-A) توافقًا عاليًا مع نتائج تصوير الأوعية بالفلوريسين (FA) وتصوير الأوعية بالخضاب الأخضر (ICGA) (مفيد بشكل خاص في التهاب المشيمية والشبكية الحاد متعدد البؤر (APMPPE) والتهاب المشيمية المتعرج) 5, 13).
أنماط الفلوريسين في تصوير الأوعية بالفلوريسين (FA): تأخر الامتلاء مقابل فرط التألق مقابل التسرب
Section titled “أنماط الفلوريسين في تصوير الأوعية بالفلوريسين (FA): تأخر الامتلاء مقابل فرط التألق مقابل التسرب”| نمط FA | المرض | الدلالة السريرية |
|---|---|---|
| نقص تألق مبكر → فرط تألق متأخر (ظاهرة انعكاس التألق) | APMPPE | نقص تروية الصفيحة الشعرية المشيمية. اضطراب تدفق مبكر → تسرب صبغي متأخر من الأنسجة المحيطة |
| فرط التألق المبكر على شكل إكليل (wreath-like) | MEWDS | يعكس مباشرة تلف RPE/المستقبلات الضوئية. لا يتوسع في المرحلة المتأخرة، مما يساعد في التشخيص التفريقي |
| نقص تألق مبكر → تسرب متأخر | المرحلة النشطة من Serpiginous/MFC | دليل على التهاب المشيمية النشط |
| فرط التألق المبكر في المرحلة الشريانية → تسرب متأخر | مرحلة نشاط PIC | يشير إلى وجود CNV التهابي |
| تسرب وعائي + فرط تألق قرص العصب البصري (بدون تسرب) | Birdshot | دليل مباشر على التهاب الأوعية الشبكية |
| طبيعي عادةً إلى طفيف | AZOOR | يتميز بالتباين: عيوب المجال البصري وتغيرات ERG موجودة حتى مع FA سلبي |
6. العلاج العام
Section titled “6. العلاج العام”اختيار استراتيجية العلاج
Section titled “اختيار استراتيجية العلاج”يختلف علاج متلازمة النقاط البيضاء بشكل كبير حسب المسار الطبيعي للمرض وشدته ووجود CNV المصاحب.
المراقبة (لا حاجة للعلاج) هي المبدأ الأساسي للأمراض
Section titled “المراقبة (لا حاجة للعلاج) هي المبدأ الأساسي للأمراض”MEWDS و APMPPE (الحالات الخفيفة)
- ميل قوي للتحسن التلقائي، وغالبًا ما يتعافى دون علاج خاص2)
- MEWDS: تختفي النقاط البيضاء وتتحسن الرؤية في غضون أسابيع. فقط في الحالات الشديدة أو المصحوبة بوذمة حليمة العصب البصري يتم استخدام الستيرويدات الفموية
- APMPPE: تتراجع البقع البيضاء في غضون 7-12 يومًا، وعادة ما يكون تشخيص الرؤية جيدًا
الأمراض التي يكون العلاج بالستيرويد هو الأساس فيها
Section titled “الأمراض التي يكون العلاج بالستيرويد هو الأساس فيها”APMPPE (شديد مع التهاب العصب البصري) · PIC (آفة نشطة قريبة من النقرة) · AZOOR (حالات شديدة)
- البدء بالبريدنيزولون 30-60 ملغ/يوم ثم التخفيض التدريجي
- في حالة APMPPE المصحوب بالتهاب الأوعية الدموية الدماغية، يلزم العلاج بالجرعة النبضية من ميثيل بريدنيزولون بالتنسيق مع طب الأعصاب
- معيار شدة AZOOR: حدة البصر المصححة للعين الأفضل < 0.3 (وفقًا لإرشادات الجمعية اليابانية لطب العيون)
الأمراض التي تتطلب علاجًا مثبطًا للمناعة طويل الأمد
Section titled “الأمراض التي تتطلب علاجًا مثبطًا للمناعة طويل الأمد”التهاب المشيمية والشبكية النقطي (بيردشوت) والتهاب المشيمية المتعرج وMFC
بيردشوت (إدارة طويلة الأمد)
- بدء بريدنيزولون بجرعة 0.5-1 ملغم/كغم/يوم
- ميكوفينولات موفيتيل (MMF) 2-3 غرام/يوم (الدواء المثبط للمناعة من الخط الأول)
- ميثوتريكسات (MTX) 10-25 ملغم/أسبوع
- أزاثيوبرين (AZA) 1-3 ملغم/كغم/يوم
- الحالات المقاومة: أداليموماب (93.2% يستخدم كدواء بيولوجي من الخط الأول)
- بدون علاج، 16-22% يصبح لديهم حدة بصر ≤0.1 خلال 10 سنوات
التهاب المشيمية المتعرج (إدارة طويلة الأمد)
- بريدنيزولون 40-80 ملغ/يوم كجرعة بدء (مع تخفيض تدريجي)
- أزاثيوبرين 1-2.5 ملغ/كغ/يوم (علاج صيانة من الخط الأول)
- ميكوفينولات موفيتيل / ميثوتريكسات (بدائل)
- الحالات المقاومة: كلورامبوسيل (الأقوى؛ ≤0.2 ملغم/كغم/يوم، فحص دم أسبوعي إلزامي)
- الأدوية البيولوجية: أداليموماب (91.0% يوصى به كخيار أول)
- بعد استبعاد السل (إذا كان IGRA إيجابيًا، يتم إعطاء الأدوية المضادة للسل أولاً)، يتم إدخال مثبطات المناعة
العلاج المناعي لـ MFC
Section titled “العلاج المناعي لـ MFC”نظرًا لأن MFC يتبع مسارًا مزمنًا متكررًا، فإن العديد من الحالات تحتاج إلى أدوية مناعية كعلاج صيانة بعد تقليل الستيرويدات تدريجيًا.
| دواء | الجرعة التقريبية | ملاحظات خاصة |
|---|---|---|
| ميثوتريكسات (MTX) | 10-25 ملغ/أسبوع | يُستخدم مع حمض الفوليك 1 ملغ/يوم. مراقبة السمية الكبدية |
| آزاثيوبرين (AZA) | 1-3 ملغ/كغ/يوم | يوصى بفحص نشاط TPMT. الحذر من تثبيط نقي العظم |
| ميكوفينولات موفيتيل (MMF) | 1-3 غرام/يوم | أعراض الجهاز الهضمي هي الآثار الجانبية الشائعة |
| سيكلوسبورين (CsA) | 3-5 ملغ/كغ/يوم | مراقبة وظائف الكلى وضغط الدم إلزامية |
| أداليموماب | 40 مجم كل أسبوعين (حقن تحت الجلد) | الحالات المقاومة أو المعتمدة على الستيرويد. فحص السل إلزامي |
التعامل مع CNV المصاحب
Section titled “التعامل مع CNV المصاحب”CNV هي أهم مضاعفة تؤثر على حدة البصر، وتحدث بشكل متكرر في PIC وMFC والتهاب المشيمية المتعرج.
| المرض | معدل الإصابة بـ CNV | العلاج |
|---|---|---|
| PIC | 40-76% | حقن مضاد VEGF داخل الزجاجي (بيفاسيزوماب، رانيبيزوماب، أفليبيرسيبت) + ستيرويد. استراتيجية OCTA PRN |
| MFC | حتى 60% | حقن مضاد VEGF داخل الزجاجي + العلاج المناعي المعدل |
| التهاب المشيمية المتعرج | حتى 35% | حقن مضاد VEGF (بيفاسيزوماب، رانيبيزوماب) داخل الزجاجي |
| MEWDS・APMPPE | نادر | مضاد VEGF (إذا تم تأكيد وجود CNV) |
| Birdshot | نادر | العلاج المثبط للمناعة الجهازي + مضاد VEGF عند وجود CNV |
ملاحظات العلاج
Section titled “ملاحظات العلاج”| ملاحظة | المرض المعني |
|---|---|
| استبعاد السل أولوية قصوى (قبل كبت المناعة) | التهاب المشيمية المتعرج / MFC |
| مراعاة HLA-A29 (التشخيص) | طلقة الطائر (حساسية منخفضة لدى اليابانيين) |
| خطر ارتفاع ضغط العين بسبب غرسة الستيرويد | طلقة الطائر (حتى 40% تحتاج إلى استئصال التربيق) |
| خطر تثبيط نقي العظم والأورام الخبيثة للكلورامبوسيل | التهاب المشيمية المتعرج (فحص دم أسبوعي إلزامي) |
| اشتعال بعد عدوى أو لقاح كوفيد-19 | PIC وMEWDS (تم الإبلاغ عن اشتعال) |
| التعامل الطارئ عند حدوث التهاب الأوعية الدموية الدماغية | APMPPE (صداع وأعراض عصبية → تصوير الرنين المغناطيسي للدماغ بشكل عاجل) |
الفحوصات الأساسية التي يجب إجراؤها قبل بدء الأدوية المثبطة للمناعة لمتلازمة النقاط البيضاء هي كما يلي: ① استبعاد السل باستخدام IGRA (كوانتيفيرون) (أولوية قصوى في التهاب المشيمية الشبيه بالثعبان)، ② فحص التهاب الكبد الفيروسي باستخدام مستضد HBs والأجسام المضادة لـ HBc والأجسام المضادة لـ HCV (لمنع إعادة التنشيط بسبب تثبيط المناعة)، ③ تصوير الصدر بالأشعة السينية والتصوير المقطعي المحوسب (لاستبعاد السل والساركويد)، ④ تعداد الدم الكامل واختبارات وظائف الكبد والكلى (لتأكيد القيم الأساسية). بالنسبة للأدوية البيولوجية مثل أداليموماب، فإن فحص السل إلزامي وفقًا لنشرة الدواء أيضًا19, 20).
على عكس الضمور البقعي المرتبط بالعمر، قد يتراجع الغشاء الوعائي المشيمي الالتهابي (iCNVM) تلقائيًا عند السيطرة على الالتهاب. تُستخدم عادةً استراتيجية PRN (الجرعة عند الحاجة)، حيث يتم إعطاء الجرعة كلما تم تأكيد وجود غشاء وعائي مشيمي نشط باستخدام OCT-A. قد يتم إعطاء جرعات تحميل أولية (3 جرعات متتالية)، ولكن يمكن تقليل عدد الجرعات اللازمة عند دمجها مع العلاج المثبط للمناعة. خطر الانتكاس مرتفع مع مضاد VEGF وحده، لذا فإن النهج ثنائي الاتجاه مع السيطرة على الالتهاب الأساسي مهم 7, 8).
6.5 الارتباط بالأمراض الجهازية
Section titled “6.5 الارتباط بالأمراض الجهازية”من المعروف أن كل مرض من متلازمات البقع البيضاء يرتبط بأمراض جهازية أو عدوى معينة، ومن المهم إجراء فحص استبعاد منهجي قبل العلاج.
| المرض | الأمراض أو الحالات الجهازية المرتبطة | الأهمية السريرية |
|---|---|---|
| APMPPE | التهاب الأوعية الدموية الدماغية (MCAT) · عدوى المكورات العقدية · فيروس إبشتاين-بار | صداع · أعراض عصبية → تصوير بالرنين المغناطيسي للدماغ عاجل |
| Birdshot | HLA-A29 (80-98% عند البيض) · مشابه للساركويد | فحص HLA يساعد في التشخيص (حساسية منخفضة لدى اليابانيين) |
| التهاب المشيمية المتعرج | السل (SLC) · HLA-B7/A2 | IGRA إيجابي → مبدأ العلاج المسبق بالأدوية المضادة للسل |
| PIC | الساركويد · HLA-DRB1*15 | النظر في التصوير المقطعي للصدر وقياس ACE |
| MFC | IL-10 هابلوغروب · EBV · الساركويد | إعادة تقييم الفحص الجهازي للحالات المزمنة المتكررة |
| MEWDS | عدوى COVID-19 · بعد التطعيم · HLA-B51 | تعمل عدوى SARS-CoV-2 كمحفز مناعي |
| AZOOR | مرض هاشيموتو، التصلب المتعدد، أمراض المناعة الذاتية | النظر في اختبار وظائف الغدة الدرقية واختبار الأجسام المضادة الذاتية |
7. ملاحظات خاصة وأحدث النتائج لكل مرض
Section titled “7. ملاحظات خاصة وأحدث النتائج لكل مرض”APMPPE وطيف التهاب المشيمية والشبكية اللويحي
Section titled “APMPPE وطيف التهاب المشيمية والشبكية اللويحي”أصبح يُفهم APMPPE بشكل متكامل ضمن “طيف التهاب المشيمية والشبكية اللويحي” إلى جانب اعتلال البقعة اللويحي المستمر (PPM) والتهاب المشيمية والشبكية اللويحي العنيد (RPC). في هذه الأمراض الثلاثة، يُظهر التصوير المقطعي البصري للوعاء (OCT-A) نمطًا مشتركًا من فراغ تدفق الشعيرات الدموية المشيمية، مما يشير إلى أن نقص تروية الصفيحة الشعرية المشيمية هو الأساس المرضي المشترك5).
أبلغ كلوفاس وآخرون (2017) أن OCT-A يكتشف فراغ تدفق الشعيرات الدموية المشيمية في الأمراض الثلاثة APMPPE وPPM وRPC بتوافق عالٍ مع تصوير الأوعية الفلوريسيني وتصوير الأوعية بالخضاب الأخضر، مما يدعم مفهوم طيف التهاب المشيمية والشبكية اللويحي5).
MEWDS وتحبيبات النقرة
Section titled “MEWDS وتحبيبات النقرة”التغير الحبيبي للنقرة (foveal granularity) هو علامة تشخيصية توجد في 74-96% من حالات MEWDS، وقد يبقى العلامة الوحيدة بعد اختفاء النقاط البيضاء. يُظهر التصوير الفلوري الذاتي بالأشعة تحت الحمراء القريبة (NIR-FAF) نمطًا حبيبيًا مميزًا للنقرة9).
طيف مرض PIC و MFC
Section titled “طيف مرض PIC و MFC”يشترك PIC و MFC (MFCwP) في خلفية وراثية مشتركة (IL-10 haplotype · HLA-DRB1*15) ويُعتبران نمطين ظاهريين مختلفين لنفس طيف المرض. نقاط التمييز الرئيسية هي وجود أو عدم وجود التهاب الزجاجي والتهاب الغرفة الأمامية وتوزيع الآفات1, 3).
| نقطة التمييز | PIC | MFC (MFCwP) |
|---|---|---|
| التهاب الزجاجي | لا يوجد | موجود (نقطة تمييز مهمة) |
| التهاب الغرفة الأمامية | لا يوجد | خفيف |
| توزيع الآفات | مقتصر على القطب الخلفي | القطب الخلفي + المنطقة المحيطة بالوسط |
| حجم الآفة | 100–300 ميكرومتر | 45–350 ميكرومتر |
| معدل الإصابة بـ CNV | 40–76% | حتى 60% |
Birdshot و HLA-A29
Section titled “Birdshot و HLA-A29”الارتباط بين Birdshot و HLA-A29 هو أحد أقوى الارتباطات الجينية المعروفة بين أي مرض، حيث يزيد الخطر النسبي بمقدار 50 إلى 224 مرة لدى المرضى البيض4). ومع ذلك، نظرًا لانخفاض نسبة حاملي HLA-A29 بين اليابانيين، فإن حساسية اختبار HLA-A29 في التشخيص محدودة. من المهم الاعتماد على المعايير السريرية لتصنيف SUN 2021 (نتائج قاع العين، خفّة التهاب الجزء الأمامي، التهاب الزجاجي) للتشخيص10).
مركب AZOOR والمحفزات الفيروسية
Section titled “مركب AZOOR والمحفزات الفيروسية”يُعتقد أن AZOOR يحدث نتيجة تفاعل بين الاستعداد الوراثي (مثل هابلوطيب IL-10) ومحفزات بيئية مثل العدوى الفيروسية أو اللقاحات أو الأدوية، ويُفهم ضمن مركب AZOOR مع MEWDS و PIC و AMN و AIBSE3). وقد زادت حالات MEWDS بعد عدوى COVID-19 أو التطعيم عالميًا، مما يشير إلى أن SARS-CoV-2 قد يعمل كمحفز مناعي11).
نعم. تم الإبلاغ عن عدة حالات من MEWDS وPIC والتهاب المشيمية المتعرج بعد الإصابة بكوفيد-19، مما يشير إلى أن عدوى SARS-CoV-2 قد تعمل كمحفز مناعي11, 12). بالنسبة لـ MEWDS، هناك مراجعة منهجية لـ 27 حالة بعد تلقي لقاح كوفيد-19، وكان لقاح mRNA (فايزر-بيونتيك) الأكثر شيوعًا. يُنصح المرضى الذين لديهم تاريخ سابق باستشارة طبيب العيون حول المراقبة قبل وبعد التطعيم.
عند الاشتباه الأولي بمتلازمة البقع البيضاء، يُوصى بترتيب الفحوصات التالي: ① FAF + OCT (غير جراحي ويسمح بالتقييم الأولي لجميع الأمراض تقريبًا؛ يمكنه إظهار التألق الذاتي العالي في MEWDS، وتقييم المنطقة الإهليلجية، والارتفاع تحت الظهارة الصباغية في PIC) → ② OCT-A (الكشف المبكر عن الأوعية الدموية المشيمية الجديدة وتقييم فراغات تدفق المشيمية الشعرية) → ③ FA + ICGA (عند الحاجة للتشخيص النهائي وتقييم النشاط). في حالة الاشتباه بالتهاب المشيمية المتعرج، يجب إعطاء الأولوية لـ IGRA (لاستبعاد السل) قبل FA. في حالة الاشتباه بـ AZOOR، يكون تخطيط كهربية الشبكية (متعدد البؤر) ضروريًا1, 2).
8. مقالات ذات صلة
Section titled “8. مقالات ذات صلة”9. المراجع
Section titled “9. المراجع”- Testi I, Modugno RL, Pavesio C. Multimodal imaging supporting the pathophysiology of white dot syndromes. J Ophthalmic Inflamm Infect. 2021;11:32.
- 日本眼炎症学会・日本眼科学会. ぶどう膜炎診療ガイドライン(13〜18節:APMPPE・MEWDS・PIC・多発性脈絡膜炎・バードショット・蛇行状脈絡膜炎・AZOOR). 日本眼科学会雑誌. 2019;123(6):635-696.
- Jampol LM, Becker KG. White spot syndromes of the retina: a hypothesis based on the common genetic hypothesis of autoimmune/inflammatory disease. Am J Ophthalmol. 2003;135(3):376-379.
- Agrawal R, et al. The role of HLA-A29 in birdshot chorioretinopathy and immune checkpoint inhibitor-related uveitis. Am J Ophthalmol. 2025. doi:10.1016/j.ajo.2024.01.007
- Klufas MA, Phasukkijwatana N, Iafe NA, et al. Optical coherence tomography angiography reveals choriocapillaris flow reduction in placoid chorioretinitis. Ophthalmol Retina. 2017;1(1):77-91.
- Stattin M, Forster J, Ahmed D, Krepler K, Ansari-Shahrezaei S. Swept Source-Optical Coherence Tomography Angiography for Management of Secondary Choroidal Neovascularization in Punctate Inner Choroidopathy. Case Rep Ophthalmol. 2021;12:232-238.
- Spaide RF, Goldberg N, Freund KB. Redefining multifocal choroiditis and panuveitis and punctate inner choroidopathy through multimodal imaging. Retina. 2013;33(7):1315-1324.
- Leclaire MD, Clemens CR, Eter N, Mihailovic N. Choroidale Neovaskularisation infolge einer “punctate inner choroidopathy”, dargestellt mittels optischer Kohärenztomographie-Angiographie. Ophthalmologe. 2021;118:842-846.
- Mantovani A, Invernizzi A, Staurenghi G, Herbort CP Jr. Multiple evanescent white dot syndrome: a multimodal imaging study of foveal granularity. Ocul Immunol Inflamm. 2019;27(1):141-147.
- Standardization of Uveitis Nomenclature (SUN) Working Group. Classification criteria for birdshot chorioretinitis. Am J Ophthalmol. 2021;228:65-71.
- Chen N, Mandell M, Arjmand P. Multimodal imaging findings of multiple evanescent white dot syndrome in COVID-19 patients. IDCases. 2024;38:e02110.
- Seddigh S, Pinto A, Zaki AM, Gupta RR. Serpiginous choroiditis after COVID-19 infection. J Vitreoretinal Dis. 2025;9(2):246-252.
- Pakzad-Vaezi K, Khaksari K, Chu Z, Van Gelder RN, Wang RK, Pepple KL. Swept-source OCT angiography of serpiginous choroiditis. Ophthalmol Retina. 2018;2(7):712-719.
- Pepple KL, Chu Z, Weinstein J, Munk MR, Van Gelder RN, Wang RK. Use of en face swept-source optical coherence tomography angiography in identifying choroidal flow voids in 3 patients with birdshot chorioretinopathy. JAMA Ophthalmol. 2018;136(11):1288-1292. doi:10.1001/jamaophthalmol.2018.3474. PMID:30128478. PMCID:PMC6248174
- Khochtali S, Dridi T, Abroug N, et al. Swept-source optical coherence tomography angiography shows choriocapillaris flow reduction in multiple evanescent white dot syndrome. J Curr Ophthalmol. 2020;32(2):211-215.
- Yeh S, Forooghian F, Wong WT, et al. Fundus autofluorescence imaging of the white dot syndromes. Arch Ophthalmol. 2010;128(1):46-56.
- Minos E, Barry RJ, Southworth S, et al. Birdshot chorioretinopathy: current knowledge and new concepts in pathophysiology, diagnosis, monitoring and treatment. Orphanet J Rare Dis. 2016;11(1):61.
- Maleki A, Maldonado Cerda A, Garcia CM, et al. Chlorambucil combination therapy in refractory serpiginous choroiditis: a cure? Am J Ophthalmol Case Rep. 2021;21:101014.
- Niederer RL, Al-Janabi A, Engelbrecht C, et al. Immunomodulatory therapy prescribing practices for non-infectious uveitis: a survey of international experts. Br J Ophthalmol. 2024;108:482-489.
- Tomkins-Netzer O, et al. Treatment of non-infectious uveitis with biologics: a survey of the International Ocular Inflammation Society. Br J Ophthalmol. 2022;106:482-488.
