외망막 주도형

백점 증후군
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 백점 증후군이란?
섹션 제목: “1. 백점 증후군이란?”백점 증후군(white dot syndromes)은 1977년 Gass가 명명한 개념으로, 안저에 흰색 또는 황백색 반점 병변이 다발하는 염증성 질환군을 말합니다. 대상 질환은 연구자에 따라 정의가 다르지만, 현재는 외망막, RPE, 맥락막 모세혈관판, 맥락막을 주된 병소로 하는 비감염성 특발성 염증성 질환군으로 널리 사용됩니다1).
포도막염 진료 가이드라인(일안회지 2019;123(6):635-696)에서는 후포도막염의 병형 분류로 APMPPE, MEWDS, PIC, 다발성 맥락막염, 버드샷 망막맥락막증, 사행상 맥락막염, AZOOR이 각각 독립된 질환으로 기재되어 있으며, ‘백점 증후군’이라는 포괄적 명칭을 사용할 때는 이들을 총괄하는 개념으로 다루어집니다2).
분류의 개념
섹션 제목: “분류의 개념”최근 다중모드 영상(OCT-A 포함)의 발전으로 인해 백점증후군은 병변의 주요 층에 따라 다음과 같은 세 그룹으로 분류됩니다1).
맥락막모세혈관판 주도형
맥락막간질 주도형
- 일차 병변은 맥락막 기질의 림프구 침윤
- OCT-A에서 할러층의 혈류 공백, 초기에는 맥락막모세혈관 보존
- 만성 진행성이며 HLA-A29와 강한 연관성
또한 AZOOR 복합체 개념이 제안되어 MEWDS, AZOOR, PIC, MFC, AMN, AIBSE, AAOR을 공통 유전적 자가면역/염증 기전을 가진 연속체로 통합적으로 이해하는 관점이 있습니다3).
일본에서의 역학
섹션 제목: “일본에서의 역학”일본 안염증학회 통계에 따르면, 백점증후군 각 질환이 전체 포도막염에서 차지하는 비율은 다음과 같습니다2).
| 질환 | 전체 포도막염에서 차지하는 비율 |
|---|---|
| MEWDS | 약 1~2%(국내 보고) |
| APMPPE | 드묾(명확한 연간 발생률 통계 없음) |
| PIC | 드묾 |
| 사행상 맥락막염 | 약 0.3% |
| 버드샷 망막맥락막병증 | 드묾 (백인에 많고 일본에서는 극히 드묾) |
| AZOOR | 드묾 (최근 보고 수 증가) |
2. 공통적인 임상 양상
섹션 제목: “2. 공통적인 임상 양상”각 질환의 증상은 다르지만, 다음과 같은 임상적 특징이 백점 증후군에 공통됩니다1, 2).
자각 증상의 공통 패턴
섹션 제목: “자각 증상의 공통 패턴”- 시력 저하: 경도(MEWDS, AZOOR)부터 중증(사행상 맥락막염, PIC의 CNV 합병)까지 다양함
- 광시증(포톱시아): 외망막·광수용체 손상을 반영하는 가장 흔한 증상
- 암점·시야 결손: 병변 부위에 대응하는 방중심 또는 중심 암점이 많음
- 변시증: 황반 병변 또는 CNV 합병 시 발생
전안부 염증의 유무
섹션 제목: “전안부 염증의 유무”| 질환군 | 전방·유리체 염증 |
|---|---|
| MEWDS, APMPPE, PIC | 보통 없음 (APMPPE는 경미할 수 있음) |
| MFC (MFCwP) | 전방 염증 + 유리체염 있음 (PIC와 감별점) |
| Birdshot | 전방 염증 없음~경미, 유리체염 있음 |
| 사행상 맥락막염 | 전방 염증 및 유리체염은 일반적으로 경미함 |
| AZOOR | 일반적으로 없음 |
3. 감별 진단의 접근법
섹션 제목: “3. 감별 진단의 접근법”연령, 성별, 단안 vs 양안, 재발성에 따른 분류
섹션 제목: “연령, 성별, 단안 vs 양안, 재발성에 따른 분류”젊은 여성, 단안, 자연 회복
젊은~중년 여성, 양안, CNV 위험
젊은~중년, 양안, 급성 발병
- 20~30대(평균 25세)에 호발, 성별 차이 없음
- 양안성, 급성, 자연 회복 경향
- 뇌혈관염 합병 주의(신경 증상 발생 시 응급 검사 필요)
중장년, 양안, 만성 진행성
버드샷・사행상 맥락막염
- 버드샷: 40~60대, 여성 약간 많음
- 사행상: 30~50대, 남성 약간 많음
- 두 질환 모두 만성, 재발성이며 장기 면역억제 필요
- 버드샷의 HLA-A29 양성률(백인): 80~98%
감별 진단 순서도
섹션 제목: “감별 진단 순서도”眼底に白点状病変 │ ├─ 片眼性? │ ├─ YES → MEWDS・AZOOR・AMN を考慮 │ │ ↳ FA で初期過蛍光 → MEWDS │ │ ↳ 眼底ほぼ正常・ERG 異常 → AZOOR │ └─ NO(両眼性) │ ├─ 急性発症・後極部大型白斑? │ └─ YES → APMPPE(FA 蛍光逆転現象を確認) │ ├─ 後極部小病変・近視女性・硝子体炎なし? │ └─ YES → PIC を考慮(CNV 検索:OCTA 必須) │ ├─ 小病変・硝子体炎あり・周辺部にも病変? │ └─ YES → MFC(MFCwP)を考慮 │ ├─ 乳頭周囲から蛇行状に進展・男性多め? │ └─ YES → 蛇行状脈絡膜炎(結核除外が最優先) │ └─ 後極部散弾状病変・中高年・HLA-A29? └─ YES → Birdshot 網脈絡膜症4. 주요 질환 비교
섹션 제목: “4. 주요 질환 비교”주요 비교표: 7개 질환 매트릭스
섹션 제목: “주요 비교표: 7개 질환 매트릭스”| 항목 | APMPPE | MEWDS | PIC | MFC (MFCwP) | Birdshot | 사행성 맥락막염 | AZOOR |
|---|---|---|---|---|---|---|---|
| 호발 연령 | 20~30대 (평균 25세) | 20~50대 | 18~40대 (평균 36세) | 평균 30세 | 40~60대 | 30~50대 | 30대 중반 중심 |
| 성별 | 성별 차이 없음 | 여성 우세(1:4) | 여성 우세(약 90%) | 여성 우세(백인 여성에 많음) | 여성 약간 많음 | 남성 약간 많음 | 여성 우세(약 75%) |
| 단안/양안 | 대부분 양안 | 단안(95% 이상) | 대부분 양안(80%) | 양안 | 양안 | 양안 | 단안→양안 진행(최종 76% 양안) |
| 주요 증상 | 시력 저하, 중심 암점, 변시증 | 시력 저하, 광시증, 안개시 | 암점, 시력 저하, 변시증 | 비문증, 시력 저하, 광시증 | 시력 저하, 야맹, 색각 이상 | 시력 저하, 방중심 암점 | 광시증, 시야 결손 (안저 거의 정상) |
| 안저 백반의 특징 | 후극부에 큰 크림색 백반 (1/4~1/2 유두 직경) | 후극부에서 적도부까지 옅은 회백색 다발성 소반 (100~200μm) | 후극부에 황백색 소반 (100 | 후극부에서 주변부까지 황회색 반 (45~350μm), 유리체염 동반 | 후극부에서 적도부까지 산탄형 크림색 반 (1/4~1/2 유두 직경) | 유두 주위에서 구불구불하게 확장되는 지도상 회황색 병변 | 안저 거의 정상 (급성기), 후기에 외층 위축 |
| OCT 소견 | ellipsoid zone 혼란 + 외망막 고반사, 회복 후 일부 위축 잔존 | ellipsoid zone 현저한 혼란/소실 (급성기) → 회복 | RPE 하 고반사 융기 + EZ 파열 (5단계 진화) | RPE 하 고반사 + EZ 파열 (PIC 유사) | 맥락막 병변, 낭포황반부종, EZ 소실이 예후 불량 | 활동기: 외망막 고반사, 망막하액. 반흔기: RPE 위축 | EZ (IS/OS) 소실이 가장 중요한 소견 (시야결손 부위와 일치) |
| FA 소견 | 초기 저형광 → 후기 과형광 (형광 역전 현상) | 초기부터 지속되는 화환 모양 과형광 | 활동기: 동맥기 초기 과형광 → 후기 누출 | 활동기: 초기 저형광 → 후기 누출 | 병변 과형광 (누출 없음) + 혈관 누출 및 시신경유두 과형광 | 활동기: 초기 저형광 → 후기 과형광 (누출) | 보통 정상 또는 경미한 이상 |
| ICGA 소견 | 전상 저형광 (맥락막모세혈관판 허혈을 직접 반영) | 후기 저형광 (백점보다 광범위) | 중기 저형광, 임상하 병변 검출에 유용 | 초기~전상 저형광 | 초기/중기 저형광→후기 등형광 (초기)→진행기: 전상 저형광 | 전상 저형광 (맥락막 순환 장애 반영) | 보통 정상 |
| FAF 소견 | 급성기: 저 또는 과자가형광. 관해기: 저자가형광 | 급성기: 고자가형광(다발성 고형광점). 회복 후: 정상화 | 활동기: 저자가형광(hypoAF), 변연 고자가형광 후광 | 활동기: 저자가형광 | 유두주위 융합성 저자가형광(73%에서 관찰) | 활동기: 고자가형광 변연 + 저자가형광 후광. 비활동기: 저자가형광 | 띠모양의 고~저자가형광 이상 |
| OCT-A 소견 | 맥락막모세혈관층 혈류 결손 (FA/ICGA와 높은 일치율) | 맥락막모세혈관층 원칙적 보존 (일부 일시적 혈류 결손) | 맥락막모세혈관층 혈류 결손 (염증 병변 부위) | 맥락막모세혈관층 혈류 결손 | Haller층 혈류 결손 (초기) → 진행기: 전층 혈류 결손 | 맥락막모세혈관층 혈류 결손 (심함) | 맥락막모세혈관층 원칙적 보존 |
| 재발성 | 드물다 (기본적으로 단일 발작) | 약 10%에서 재발 | 높음 (만성 재발성) | 높음 (반복적 염증 에피소드) | 높음 (만성, 재발 및 완화 반복) | 높음 (3개월~4년 간격으로 반복) | 대부분 6개월 내 안정, 일부 진행 |
| CNV 합병률 | 드물음 | 드물음 | 40~76% (고위험) | 최대 60% | 망막하 CNV: 드물음 | 최대 35% | 거의 없음 |
| HLA 관련 | 없음 | HLA-B51 (예비 보고) | HLA-DR2, HLA-DRB1*15 | IL-10 일배체형 관련 | HLA-A29 (백인에서 80-98%) | HLA-B7, HLA-A2 (관련 보고) | 없음 (면역학적 소인) |
| 치료 방침 | 경과 관찰(자연 회복), 중증: 스테로이드 | 경과 관찰, 중증: 단기 스테로이드, CNV: 항VEGF | 경과 관찰(CNV 없음), CNV: 항VEGF+스테로이드, 면역억제제 | 스테로이드+면역조절 요법, CNV: 항VEGF | 스테로이드+마이코페놀산모페틸/아달리무맙(장기) | 스테로이드+면역억제제(알킬화제 포함), CNV: 항VEGF | 경과 관찰, 중증: 스테로이드 펄스 |
| 시력 예후 | 양호 (자연 회복 많음) | 양호 (재발 및 CNV 주의) | CNV 동반 시 불량 위험 높음 | CNV 및 황반 부종으로 불량 위험 | 치료 없이 10년 내 16~22%가 시력 0.1 이하 | 중심와 침범 시 비가역적, 최대 25% 안구에서 최종 시력 20/200 미만 | 대부분 안정. 외층 장애 진행 시 불량 |
각 질환의 상세한 임상 양상
섹션 제목: “각 질환의 상세한 임상 양상”APMPPE (급성 후방 다발성 판상 색소상피증)
섹션 제목: “APMPPE (급성 후방 다발성 판상 색소상피증)”APMPPE는 20~30대(평균 25세)에 호발하며 성별 차이는 없습니다. 맥락막모세혈관판의 구심성 세동맥 폐쇄성 혈관염이 본질로 여겨지며, 바이러스 감염 등이 유발 요인으로 추정됩니다1, 2).
전구 증상과 경과
- 약 절반의 환자에서 감기 유사 증상(인플루엔자, EB 바이러스, 수두, 연쇄상구균 감염 등)이 나타납니다
- 양안 후극부에 1/4~1/2 유두 직경의 크림색 원반형 백반이 다발성으로 나타납니다
- 백반은 수일 내에 중심부부터 소멸되기 시작하여 7~12일 후 경미한 탈색소를 남기고 사라집니다
- 보통 단일 에피소드로 자연 회복됩니다(재발은 드묾)
- 시력 예후는 일반적으로 좋지만, 중증 사례나 지도모양 맥락막염으로 진행된 경우에는 좋지 않을 수 있습니다
특이 합병증: 뇌혈관염(MCAT)
APMPPE와 중추신경계 혈관염(MCAT: 다발성 뇌동맥 혈전증)의 합병은 심각한 합병증입니다. 두통, 발열, 신경 증상이 나타나면 응급으로 뇌 MRI 및 MRA를 시행해야 합니다. 뇌혈관염 합병 사례에서는 메틸프레드니솔론 펄스 요법과 신경과 협진이 필요합니다2).
placoid 맥락망막염 스펙트럼과의 연관성
APMPPE는 PPM(지속성 placoid 황반병증) 및 RPC(불굴성 placoid 맥락망막염)와 함께 “placoid 맥락망막염 스펙트럼”을 형성하며, 맥락막모세혈관판 허혈을 공통 병태 기반으로 합니다5).
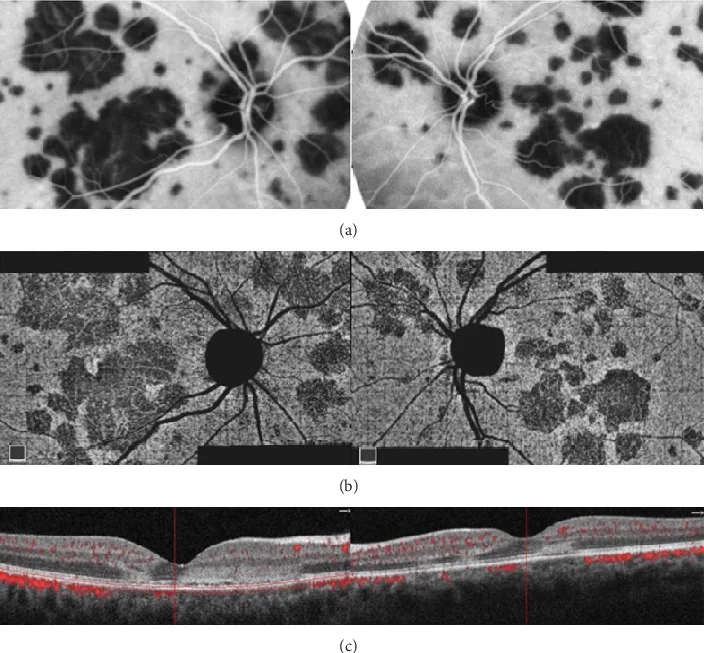
MEWDS(다발성 소실성 백점 증후군)
섹션 제목: “MEWDS(다발성 소실성 백점 증후군)”MEWDS는 20~50대 여성(남녀 비율 1:4)에 호발하며, 단안성, 급성, 자연 회복이 특징입니다.
특징적인 임상 소견
- 후극부에서 적도부까지 망막 심층에서 RPE 수준의 연한 회백색 다발성 소반점(100~200 μm)
- 중심와 과립상 변화(foveal granularity): 74~96%의 환자에서 관찰되며, 백점 소실 후 유일한 잔존 소견이 될 수 있습니다. 근적외선 FAF(NIR-FAF)에서 특징적인 패턴을 보입니다9)
- 주황색 소점(orange-dot appearance): 안저 사진 및 근적외선 안저 촬영에서의 특징적인 소견
- 상아색 병변: 안저 후극부의 희미하고 흐릿한 흰색 변화
- 약 50%에서 감기 유사 전구 증상이 선행됨
- 연간 발병률은 인구 10만 명당 약 0.22예이며, 10%에서 재발이 관찰됨
FA에서 화관 모양 과형광
FA 초기부터 나타나는 특징적인 화관 모양 과형광은 MEWDS 진단의 핵심이다. 백점 병변은 FA 초기부터 과형광을 보이며 후기에 확대되지 않는다. 이 초기 과형광은 APMPPE의 초기 저형광(형광 역전 현상)과의 중요한 감별점이다1, 9).
AZOOR 복합체와의 연속성
MEWDS는 주로 광수용체의 타원체대(ellipsoid zone, IS/OS line)의 일시적 파괴를 특징으로 하며, AZOOR 복합체에 속하는 질환으로 이해됩니다. OCT에서 급성기에 타원체대의 혼란 또는 소실이 확인되며, 시력 회복과 함께 개선됩니다3).
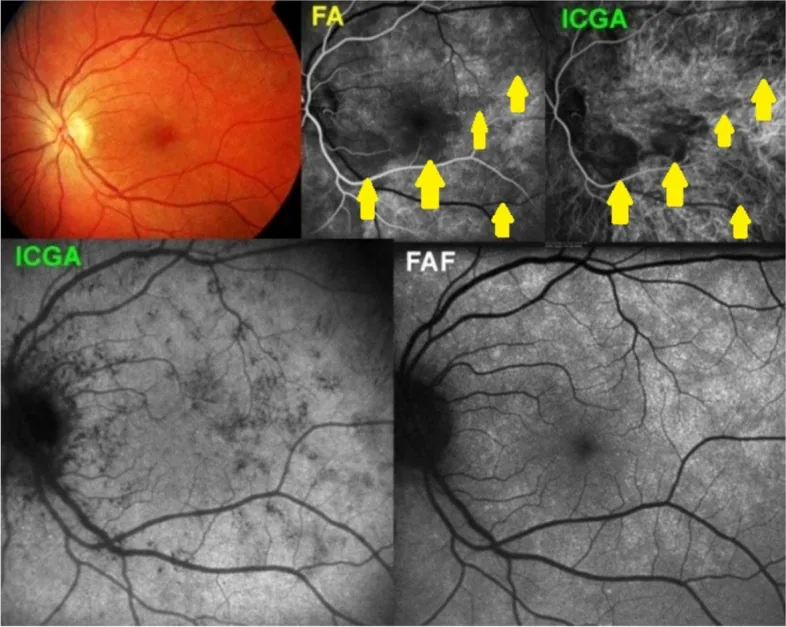
PIC(점상 내층 맥락막병증)
섹션 제목: “PIC(점상 내층 맥락막병증)”PIC는 근시(평균 약 -5D)를 가진 18~40대 젊은 여성(약 90%)에서 호발합니다.
특징적인 임상 양상
- 후극부에만 국한된 100
300 μm의 황백색 작은 반점, 보통 1225개 - 전방 염증이나 유리체염 없음 (MFC와의 가장 중요한 감별점)
- 활동성 병변은 OCT에서 RPE 아래 고반사 융기로 확인 가능
- 반흔화되면 작은 위축성 병변을 남김
CNV 합병(40~76%)이 가장 큰 임상 문제
PIC에서 가장 중요한 합병증은 CNV이며, 그 합병률은 40~76%로 보고됩니다7, 8). CNV는 다음 요인에 의해 발생하기 쉽습니다:
- 근시성 맥락막 얇아짐으로 인한 브루크막 취약성
- RPE 아래 염증으로 인한 브루크막 파괴
- 염증성 사이토카인(예: VEGF)의 국소 생성 증가
OCT-A는 CNV 선별검사에서 FA보다 민감도가 높은 것으로 나타났으며, 정기적인 OCT-A 모니터링이 권장됩니다. 변시증의 갑작스러운 악화는 CNV 발생의 신호이며, 신속한 검사가 필요합니다.
전신 질환과의 연관성
PIC와 사르코이드증의 병발이 보고되었으며, 다발성 폐 병변이 있는 경우 흉부 CT, 혈청 ACE, 리소자임 검사를 시행한다. HLA-DR2 및 HLA-DRB1*15와의 연관성도 보고되었다3).
MFC (다발성 맥락막염, MFCwP)
섹션 제목: “MFC (다발성 맥락막염, MFCwP)”MFC(범포도막염을 동반한 다발성 맥락막염; MFCwP)는 PIC와 동일한 스펙트럼의 질환이지만, 유리체염 및 전방 염증을 동반한다는 점이 가장 큰 감별점이다7).
특징적인 임상 양상
- 후극부뿐만 아니라 중간 주변부에도 45~350μm의 황회색 반점이 다발한다.
- 만성 재발성 경과(반복적인 염증 에피소드)가 특징
- 망막전막(ERM) 의 합병 빈도가 높고(최대 35%), 장기 시력 예후에 영향을 미침
- 일부 증례에서는 면역억제 요법 없이 염증을 조절할 수 없음
치료 시 주의사항
MFC는 자연적으로 호전되기 어렵고, 장기적인 면역조절 요법이 필요한 증례가 많습니다. 스테로이드만으로 충분하지 않은 경우 메토트렉세이트(MTX), 아자티오프린(AZA), 마이코페놀레이트 모페틸(MMF)을 사용합니다. CNV가 동반된 경우 항VEGF 요법과 면역조절 요법의 양방향 접근이 중요합니다7, 8).
버드샷 맥락망막병증 (산탄상 맥락망막병증)
섹션 제목: “버드샷 맥락망막병증 (산탄상 맥락망막병증)”버드샷은 4060대 중장년층(평균 50대)에서 호발하며, 여성에서 약간 더 많습니다(1.5:1). 백인에서 흔하며, HLA-A29와의 연관성이 알려진 질환 중 가장 강력한 유전적 연관성 중 하나입니다(백인에서 상대 위험도 50224배)4).
특징적인 안저 소견
- 후극부에서 적도부까지 산탄 흔적 모양의 크림색 반점(1/4~1/2 유두 직경)이 양측 대칭으로 다발
- 반점은 색소 침착을 동반하지 않은 반흔 병소로 이행
- 망막 혈관염 및 유두 부종을 동반할 수 있음
특징적인 기능 변화
- 야맹 및 색각 이상: 조기에 나타나며 시력 저하보다 먼저 발생할 수 있음
- 전시야 ERG의 음성형: 초기에 관찰되며 진행됨에 따라 a파 진폭이 감소함
- 30Hz 플리커 ERG 지연: 활동성 모니터링의 최고 민감도 지표이며 시력 저하보다 먼저 이상을 감지할 수 있음17)
일본인에서의 주의사항
일본인은 HLA-A29 보유 빈도가 낮아 HLA-A29의 진단 민감도가 제한적입니다. SUN 2021 분류 기준의 임상 소견(안저 산탄형 병변, 전방 염증의 경미함, 유리체염의 존재)을 중시한 진단이 필요합니다10).
장기 합병증
- 낭포황반부종(CME): 시력 저하의 주요 원인
- 유두부종 및 시신경 위축
- 스테로이드 임플란트(플루오시놀론) 사용 시 최대 40%에서 안압 상승이 발생하며, 섬유주절제술이 필요할 수 있음
사행성 맥락막병증
섹션 제목: “사행성 맥락막병증”사행상맥락막염은 30~50대(남성 약간 많음)의 양안성 만성 맥락막염으로, 유두주위에서 사행상으로 진행하는 지도 모양 회황색 병변이 특징입니다.
특유의 진행 패턴
- 시신경유두주위(peripapillary)에서 구심성으로 시작하여 병변 가장자리가 점차 사행상으로 확대됩니다.
- 활동기: 병변 가장자리에 회백색 테두리가 나타납니다.
- 반흔기: 망막맥락막 위축 병변으로 고정됩니다.
- 재발 시에는 반드시 기존 반흔의 가장자리에서 새로운 염증이 나타납니다(이것이 특징적입니다).
- 재발 간격은 3개월에서 4년까지 개인차가 큽니다.
가장 중요: 결핵 관련형(SLC)과의 감별
결핵성 사행양 맥락막염(SLC)은 사행상 맥락막염과 영상 소견이 매우 유사하지만, 치료 방침이 근본적으로 다릅니다:
| 감별점 | 사행상 맥락막염 | 결핵 관련형(SLC) |
|---|---|---|
| 병변 분포 | 유두 주위, 구심성 | 후극부에서 주변부, 다발성 |
| IGRA/TST | 음성 | 양성 |
| 병변의 형태 | 지도상·연속성 | 다발성 불연속 소병변이 많음 |
| 치료 | 스테로이드+면역억제제 | 항결핵제가 필수 |
SLC에서 면역억제제를 사용하면 결핵이 현저히 악화될 수 있으므로, 치료 전 IGRA(QuantiFERON) 검사는 절대 생략할 수 없습니다2).
CNV 동반(최대 35%)에 대한 대응
사행상 맥락막염에서는 CNV가 최대 35%까지 동반되며, 중심와에 침범하면 비가역적 시력 장애를 초래합니다. 항VEGF 요법(베바시주맙, 라니비주맙)의 유리체내 주사가 효과적입니다18).
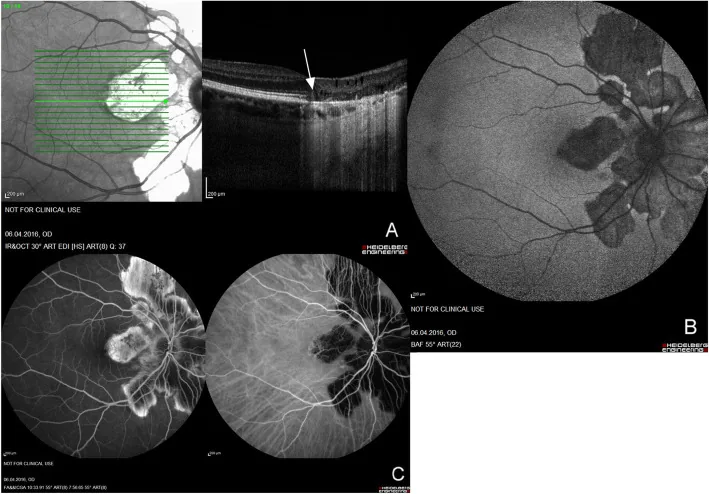
AZOOR (급성 대상성 잠재성 망막 외층증)
섹션 제목: “AZOOR (급성 대상성 잠재성 망막 외층증)”AZOOR은 1992년 Gass가 제안한 질환 개념으로, 안저가 거의 정상임에도 불구하고 급격한 시력 저하, 시야 결손, 광시증을 유발하는 외망막증입니다3).
AZOOR 복합체의 개념
Jampol 등이 제안한 AZOOR 복합체는 MEWDS, AZOOR, PIC, MFC, AMN(급성 황반 신경망막병증), AIBSE, AAOR을 공통된 유전적 자가면역/염증 기전을 가진 연속체로 이해하는 개념입니다3).
특징적인 임상 양상
- 근시가 있는 20~50대 젊은 여성에 호발합니다.
- 광시증(photopsia)이 발병 초기에 자주 나타납니다(특히 띠 모양이나 호 모양의 빛)
- 한쪽 눈으로 시작되며, 최종적으로 76%가 양안이 됩니다
- 급성기에는 안저가 거의 정상입니다(시력 저하와 안저 소견의 불일치가 특징)
- 시야 결손은 불규칙한 띠 모양 패턴을 보입니다(종종 맹점과 연결됨)
- 자가면역 질환(하시모토병, 다발성 경화증)이 동반될 수 있습니다
OCT와 ERG가 진단의 핵심입니다
- OCT에서 ellipsoid zone(IS/OS 라인)의 소실 또는 불명확화가 가장 중요한 소견입니다.
- OCT에서 외층이 소실된 부위의 기능 회복은 기대할 수 없습니다(예후 예측에도 유용).
- 다초점 ERG는 안저가 정상이어도 진폭 감소를 검출할 수 있습니다(전시야 ERG보다 다초점 ERG의 민감도가 높음).
- 적외선 FAF에서 병변부와 정상 부위의 경계가 나타나는 경우가 있습니다.
치료와 예후
AZOOR에 확립된 치료법은 없습니다. 경증 사례는 경과 관찰만으로 충분하지만, 중증 사례(시력 저하 또는 광범위한 시야 결손)에는 메틸프레드니솔론 펄스 요법(1,000 mg × 3일) 후 프레드니솔론 경구 투여를 시행합니다2). 대부분의 사례는 6개월 이내에 안정화되지만, 외층 장애가 잔존한 부위의 시야는 회복되지 않습니다.
AZOOR과 구후시신경염은 모두 안저가 거의 정상이고 시력 및 시야 저하를 보이므로 감별이 필요합니다. 감별 포인트는 ① AZOOR에서는 다초점 ERG 진폭 감소가 있지만 구후시신경염에서는 ERG가 정상, ② AZOOR에서는 시야 결손이 불규칙한 대상 또는 호상 패턴을 보이는 반면 구후시신경염에서는 중심암점이 많음, ③ AZOOR에서는 RAPD가 일반적으로 경미하지만 구후시신경염에서는 현저한 RAPD가 관찰됨, ④ OCT에서 AZOOR은 타원체대 소실을, 구후시신경염은 유두부종이나 RNFL 얇아짐을 보이는 점이 감별에 도움이 됩니다2, 3).
5. 영상 검사의 활용
섹션 제목: “5. 영상 검사의 활용”모달리티별 역할 분담
섹션 제목: “모달리티별 역할 분담”각 영상 검사의 역할을 명확히 이해하는 것이 백점증후군의 정확한 진단과 활동성 평가에 필수적입니다1, 5).
| 검사 방식 | 가장 강한 적응증/역할 |
|---|---|
| FA (형광안저혈관조영술) | 망막혈관, RPE, 맥락막모세혈관의 누출 평가. APMPPE의 형광 역전 현상 확인. MEWDS의 화환 모양 과형광 확인. 혈관염(Birdshot) 평가. |
| ICGA (인도시아닌그린 혈관조영술) | 맥락막 순환 장애의 직접 평가. FA보다 조기에 병변 검출 가능(특히 Birdshot, APMPPE, 사행상). 임상 소견보다 광범위한 병변 검출(MEWDS, PIC). 활동성 병변 검출에 가장 민감. |
| FAF (안저자가형광) | RPE 손상의 비침습적 평가. 활동성 판정(APMPPE, 사행상). MEWDS 진단(초기 백점부 고자가형광). Birdshot의 만성화 평가(유두주위 저자가형광 73%) |
| OCT (광간섭단층촬영) | 타원체대 평가(MEWDS, AZOOR의 진단적 소견). 병변 5단계 진화 평가(PIC). CNV, 황반부종 평가. 예후 예측(EZ 소실 → 시력 예후 불량) |
| OCT-A | 맥락막모세혈관 흐름 공백의 비침습적 검출(APMPPE, 사행상, PIC). CNV의 조기 및 민감한 검출(PIC, MFC에서 FA보다 높은 민감도). Birdshot의 맥락막 층별 혈류 평가. 치료 효과 모니터링 |
| 다초점 ERG / 전시야 ERG | AZOOR 진단(안저가 거의 정상이어도 ERG 진폭 감소). Birdshot 활동성 모니터링(30Hz 플리커 지연이 가장 민감). 치료 효과 판정. |
질환별 ‘먼저 어떤 검사부터’ 가이드
섹션 제목: “질환별 ‘먼저 어떤 검사부터’ 가이드”MEWDS가 의심될 때
APMPPE가 의심될 때
PIC/MFC가 의심될 때
사행상 맥락막염이 의심될 때
ICGA 저형광 병변의 의미
섹션 제목: “ICGA 저형광 병변의 의미”ICGA에서 백점증후군 병변이 보이는 저형광은 **맥락막 혈류 차단(맥락막모세혈관 폐쇄)**의 직접적인 반영입니다1). ICGA는 맥락막 순환을 평가하는 양식으로 FA보다 민감도가 높으며, 다음과 같은 특징을 가집니다:
- 전상 저형광: APMPPE, 사행상맥락막염, PIC, MFC에서 관찰됩니다. 맥락막모세혈관 허혈의 심각한 폐쇄를 반영합니다.
- 후기 저형광 (FA 정상): MEWDS의 ICGA 후기 저형광은 맥락막모세혈관층이 아닌 RPE 이상에 의한 ICG 섭취 변화로 설명됩니다 (OCT-A에서 맥락막모세혈관층은 일반적으로 보존됨)1).
- Haller층 flow void → 진행기 전층 flow void: Birdshot에 특이적인 맥락막 간질에서 맥락막모세혈관으로의 2단계 진행 패턴14).
ICGA는 FA 및 OCT-A에 비해 임상적으로 보이지 않는 잠재 병변을 검출하는 데 우수하며, 특히 MEWDS와 PIC에서 백점보다 더 광범위한 맥락막 병변을 나타냅니다1, 15).
FAF 저형광 및 고형광 패턴별 질환 지도
섹션 제목: “FAF 저형광 및 고형광 패턴별 질환 지도”FAF (안저자가형광) 패턴은 RPE의 대사 상태를 반영하며, 백점증후군의 진단과 활동성 평가에 유용합니다16).
| FAF 패턴 | 질환/병기 | 의미 |
|---|---|---|
| 고자가형광(과AF) | MEWDS 급성기, Serpiginous 활동 변연 | 광수용체 변성 산물(A2E 등)의 RPE 축적 |
| 저자가형광(저AF) | APMPPE 반흔기, PIC 활동 병변, Birdshot 유두주위 | RPE 소실 또는 기능 상실 |
| 중심 저AF 및 주변 고AF 후광 | Serpiginous 활동 경계, PIC | 활동 경계의 RPE 손상 패턴 |
| 대상 이상 AF | AZOOR | 시세포 외층 손상 분포와 일치 |
| 중심와 과립형 고형광 | MEWDS (NIR-FAF) | 중심와 과립형의 비침습적 묘사 |
Birdshot에서는 유두주위 융합성 저형광이 73%에서 관찰되며, 만성화의 지표로 유용합니다17).
OCT에서의 타원체대(EZ) 결손 패턴
섹션 제목: “OCT에서의 타원체대(EZ) 결손 패턴”타원체대(EZ, 이전 IS/OS 라인)의 평가는 백점증후군의 활동성과 예후 예측에 중심적인 역할을 합니다1).
| EZ 소견 | 질환/병기 | 예후 |
|---|---|---|
| EZ 현저한 혼란 → 회복 | MEWDS 급성기 → 회복기 | 양호 (EZ 회복과 시력 회복 연동) |
| EZ 소실 (병변 부위 일치) | AZOOR 활동기 | 소실 부위 기능 회복 없음 |
| EZ 혼란 + 외망막 고반사 | APMPPE 급성기 | 회복 후 일부 위축 잔존 |
| RPE 아래 고반사 융기 + EZ 파열 | PIC/MFC (5단계 진화) | CNV 합병 시 예후 불량 |
| EZ 소실 (낭포황반부종 동반) | Birdshot 진행기 | 시력 예후 불량의 위험 인자 |
OCT-A에서의 **맥락막모세혈관 흐름 공백(choriocapillaris flow void)**은 FA 및 ICGA 소견과 높은 일치율을 보입니다(APMPPE 및 사행성 맥락막염에서 특히 유용) 5, 13).
FA 형광 패턴: 충만 지연 vs 과형광 vs 누출
섹션 제목: “FA 형광 패턴: 충만 지연 vs 과형광 vs 누출”| FA 패턴 | 질환 | 임상적 의미 |
|---|---|---|
| 초기 저형광 → 후기 과형광(형광 역전 현상) | APMPPE | 맥락막모세혈관판 허혈. 초기 충만 장애 → 주변 조직에서 지연된 염료 누출. |
| 초기 화환형 과형광 | MEWDS | RPE/광수용체 손상을 직접 반영. 후기에 확대되지 않는 점이 감별점 |
| 초기 저형광 → 후기 누출 | 활동성 Serpiginous/MFC | 활동성 맥락막염의 증거 |
| 동맥기 초기 과형광→후기 누출 | PIC 활동기 | 염증성 CNV 의심 |
| 혈관 누출+유두 과형광(누출 없음) | Birdshot | 망막혈관염의 직접 증거 |
| 보통 정상~경미 | AZOOR | FA 음성이지만 시야결손·ERG 이상이 나타나는 해리가 특징 |
6. 치료 총론
섹션 제목: “6. 치료 총론”치료 전략의 선택
섹션 제목: “치료 전략의 선택”백점증후군의 치료는 질환의 자연 경과, 중증도, CNV 동반 여부에 따라 크게 다릅니다.
경과 관찰(치료 불필요)이 원칙인 질환
섹션 제목: “경과 관찰(치료 불필요)이 원칙인 질환”- 자연 회복 경향이 강하며, 특별한 치료 없이 회복되는 경우가 많습니다2)
- MEWDS: 수주 내에 백점 소실 및 시력 회복. 중증이거나 유두부종 동반 시에만 스테로이드 경구 투여.
- APMPPE: 백반이 7~12일 내에 퇴축하며, 시력 예후는 일반적으로 양호합니다.
스테로이드 요법이 주가 되는 질환
섹션 제목: “스테로이드 요법이 주가 되는 질환”APMPPE(중증, 유두염 동반) · PIC(중심와 근처 활동성 병변) · AZOOR(중증 예)
- 프레드니솔론 30~60 mg/일로 시작하여 점차 감량
- APMPPE에서 뇌혈관염이 동반된 경우 메틸프레드니솔론 펄스 요법과 신경과 협진 필요
- AZOOR 중증 기준: 좋은 눈의 교정시력 < 0.3(일본안과학회 진단 가이드라인)
장기 면역억제 요법이 필요한 질환
섹션 제목: “장기 면역억제 요법이 필요한 질환”버드샷 망막맥락막병증, 사행상 맥락막염, MFC
버드샷 (장기 관리)
- 프레드니솔론 0.5–1 mg/kg/일로 시작
- 마이코페놀레이트 모페틸 (MMF) 2–3 g/일 (1차 면역억제제)
- 메토트렉세이트 (MTX) 10–25 mg/주
- 아자티오프린 (AZA) 1–3 mg/kg/일
- 불응성 사례: 아달리무맙 (93.2%가 1차 생물학적 제제로 사용)
- 치료 없이 10년 내 16~22%가 시력 0.1 이하
사행성 맥락막염 (장기 관리)
- 프레드니솔론 40~80 mg/일로 시작 (점감)
- 아자티오프린 1~2.5 mg/kg/일 (1차 유지 요법)
- 마이코페놀레이트 모페틸/메토트렉세이트 (대안)
- 난치성 사례: 클로람부실 (가장 강력; 0.2 mg/kg/일 이하, 매주 혈액 검사 필수)
- 생물학적 제제: 아달리무맙 (91.0%가 1차 선택으로 권장)
- 결핵 배제 (IGRA 양성이면 항결핵제 우선) 후 면역억제제 도입
MFC의 면역조절 요법
섹션 제목: “MFC의 면역조절 요법”MFC는 만성 재발성 경과를 보이므로 스테로이드 감량 후 유지 요법으로 면역조절제가 필요한 경우가 많습니다.
| 약제 | 용량 기준 | 특기 사항 |
|---|---|---|
| 메토트렉세이트(MTX) | 10~25 mg/주 | 엽산 1 mg/일 병용. 간독성 모니터링. |
| 아자티오프린(AZA) | 1~3 mg/kg/일 | TPMT 활성 확인 권장. 골수억제 주의. |
| 마이코페놀레이트 모페틸 (MMF) | 1~3g/일 | 위장관 증상이 흔한 부작용입니다 |
| 사이클로스포린 (CsA) | 3~5mg/kg/일 | 신기능 및 혈압 모니터링 필수 |
| 아달리무맙 | 40 mg/2주 (피하주사) | 불응성/스테로이드 의존성 사례. 결핵 선별검사 필수. |
CNV 합병증 관리
섹션 제목: “CNV 합병증 관리”CNV는 시력 예후를 좌우하는 가장 중요한 합병증이며, PIC, MFC, 사행성 맥락막염에서 특히 빈번하게 합병됩니다.
| 질환 | CNV 합병률 | 치료 |
|---|---|---|
| PIC | 40~76% | 항VEGF 유리체내 주사(베바시주맙, 라니비주맙, 아플리버셉트) + 스테로이드. OCTA PRN 전략. |
| MFC | 최대 60% | 항VEGF 유리체강내 주사 + 면역조절 치료 |
| 사행상 맥락막염 | 최대 35% | 항VEGF (베바시주맙, 라니비주맙) 유리체강내 주사 |
| MEWDS/APMPPE | 드물게 | 항VEGF (CNV 합병 확인 시) |
| Birdshot | 드물게 | 전신 면역억제 요법 + CNV 합병 시 항VEGF |
치료 시 주의사항
섹션 제목: “치료 시 주의사항”| 주의점 | 해당 질환 |
|---|---|
| 결핵 배제 최우선 (면역억제 전) | 사행상 맥락막염, MFC |
| HLA-A29 고려 (진단) | 버드샷 (일본인에서는 민감도 낮음) |
| 스테로이드 임플란트의 안압 상승 위험 | 버드샷 (최대 40%에서 섬유주절제술 필요) |
| 클로람부실의 골수억제 및 악성종양 위험 | 사행성 맥락막염 (매주 혈액검사 필수) |
| COVID-19 감염 또는 백신 접종 후 재발 | PIC・MEWDS (재발 보고 있음) |
| 뇌혈관염 동반 시 응급 대처 | APMPPE (두통, 신경 증상 → 응급 뇌 MRI) |
6.5 전신 질환과의 연관성
섹션 제목: “6.5 전신 질환과의 연관성”백점 증후군의 각 질환은 특정 전신 질환 또는 감염과의 연관성이 알려져 있으며, 치료 전 체계적인 배제 검사가 중요합니다.
| 질환 | 관련 전신 질환/상태 | 임상적 의의 |
|---|---|---|
| APMPPE | 뇌혈관염(MCAT), 연쇄상구균 감염, EB 바이러스 | 두통, 신경 증상 → 응급 뇌 MRI |
| Birdshot | HLA-A29(백인 80~98%), 유육종증 유사 | HLA 검사가 진단 보조(일본인에서는 민감도 낮음) |
| 사행성 맥락막염 | 결핵(SLC)·HLA-B7/A2 | IGRA 양성→원칙적으로 항결핵제 우선 |
| PIC | 유육종증·HLA-DRB1*15 | 흉부 CT 및 ACE 측정 고려 |
| MFC | IL-10 일배체형, EBV, 유육종증 | 만성 재발성 환자는 전신 검사 재평가 |
| MEWDS | COVID-19 감염, 백신 접종 후, HLA-B51 | SARS-CoV-2 감염이 면역 유발인자로 작용 |
| AZOOR | 하시모토병, 다발성 경화증, 자가면역 질환 | 갑상선 기능 및 자가항체 검사 고려 |
7. 각 질환의 특기 사항과 최신 지견
섹션 제목: “7. 각 질환의 특기 사항과 최신 지견”APMPPE와 placoid chorioretinitis 스펙트럼
섹션 제목: “APMPPE와 placoid chorioretinitis 스펙트럼”APMPPE는 지속성 판상 황반병증(PPM) 및 불응성 판상 맥락망막염(RPC)과 함께 ‘placoid chorioretinitis 스펙트럼’으로 통합적으로 이해되고 있습니다. 이 세 질환에서 OCT-A는 맥락막모세혈관층 관류 결손의 공통 패턴을 보여, 맥락막모세혈관판 허혈이 공통된 병태 기반임을 시사합니다 5).
Klufas 등(2017)은 APMPPE, PPM, RPC 세 질환에서 OCT-A가 FA 및 ICGA와 높은 일치율로 맥락막모세혈관층 관류 결손을 검출한다고 보고하여, placoid chorioretinitis 스펙트럼의 개념을 지지했습니다 5).
MEWDS와 중심와 과립상 변화
섹션 제목: “MEWDS와 중심와 과립상 변화”중심와 과립상 변화(foveal granularity)는 MEWDS의 74~96%에서 관찰되는 진단적 소견으로, 백반 소실 후에도 유일한 소견으로 남을 수 있습니다. 근적외선 FAF(NIR-FAF)에서 특징적인 중심와 과립상 패턴이 나타납니다 9).
PIC와 MFC의 질환 스펙트럼
섹션 제목: “PIC와 MFC의 질환 스펙트럼”PIC와 MFC(MFCwP)는 공통된 유전적 배경(IL-10 일배체형, HLA-DRB1*15)을 가지며, 동일한 질환 스펙트럼의 다른 표현형으로 간주됩니다. 주요 감별점은 유리체염 및 전방 염증의 유무와 병변 분포 영역입니다1, 3).
| 감별점 | PIC | MFC(MFCwP) |
|---|---|---|
| 유리체염 | 없음 | 있음(중요한 감별점) |
| 전방 염증 | 없음 | 경미함 |
| 병변 분포 | 후극부에 국한 | 후극부 + 중간 주변부 |
| 병변 크기 | 100~300μm | 45~350μm |
| CNV 합병률 | 40~76% | 최대 60% |
Birdshot과 HLA-A29
섹션 제목: “Birdshot과 HLA-A29”Birdshot과 HLA-A29의 연관성은 알려진 모든 질환 중 가장 강력한 유전적 연관성 중 하나로, 백인 환자에서 상대 위험이 50~224배 증가합니다4). 그러나 일본인에서는 HLA-A29 보유자가 적어 진단 시 HLA-A29 양성률의 민감도가 제한적입니다. SUN 2021 분류 기준의 임상 소견 항목(안저 소견, 전방 염증의 경미함, 유리체염)을 중시한 진단이 중요합니다10).
AZOOR 복합체와 바이러스 유발 인자
섹션 제목: “AZOOR 복합체와 바이러스 유발 인자”AZOOR은 유전적 소인(IL-10 일배체형 등)에 바이러스 감염, 백신, 약물 등의 환경적 유발 인자가 더해져 발병하는 것으로 생각되며, MEWDS, PIC, AMN, AIBSE와 함께 AZOOR 복합체로 이해됩니다3). COVID-19 감염 또는 백신 접종 후 MEWDS 발병 사례가 전 세계적으로 증가하고 있으며, SARS-CoV-2가 면역 유발 인자로 작용할 가능성이 시사됩니다11).
8. 관련 기사
섹션 제목: “8. 관련 기사”9. 참고문헌
섹션 제목: “9. 참고문헌”- Testi I, Modugno RL, Pavesio C. Multimodal imaging supporting the pathophysiology of white dot syndromes. J Ophthalmic Inflamm Infect. 2021;11:32.
- 日本眼炎症学会・日本眼科学会. ぶどう膜炎診療ガイドライン(13〜18節:APMPPE・MEWDS・PIC・多発性脈絡膜炎・バードショット・蛇行状脈絡膜炎・AZOOR). 日本眼科学会雑誌. 2019;123(6):635-696.
- Jampol LM, Becker KG. White spot syndromes of the retina: a hypothesis based on the common genetic hypothesis of autoimmune/inflammatory disease. Am J Ophthalmol. 2003;135(3):376-379.
- Agrawal R, et al. The role of HLA-A29 in birdshot chorioretinopathy and immune checkpoint inhibitor-related uveitis. Am J Ophthalmol. 2025. doi:10.1016/j.ajo.2024.01.007
- Klufas MA, Phasukkijwatana N, Iafe NA, et al. Optical coherence tomography angiography reveals choriocapillaris flow reduction in placoid chorioretinitis. Ophthalmol Retina. 2017;1(1):77-91.
- Stattin M, Forster J, Ahmed D, Krepler K, Ansari-Shahrezaei S. Swept Source-Optical Coherence Tomography Angiography for Management of Secondary Choroidal Neovascularization in Punctate Inner Choroidopathy. Case Rep Ophthalmol. 2021;12:232-238.
- Spaide RF, Goldberg N, Freund KB. Redefining multifocal choroiditis and panuveitis and punctate inner choroidopathy through multimodal imaging. Retina. 2013;33(7):1315-1324.
- Leclaire MD, Clemens CR, Eter N, Mihailovic N. Choroidale Neovaskularisation infolge einer “punctate inner choroidopathy”, dargestellt mittels optischer Kohärenztomographie-Angiographie. Ophthalmologe. 2021;118:842-846.
- Mantovani A, Invernizzi A, Staurenghi G, Herbort CP Jr. Multiple evanescent white dot syndrome: a multimodal imaging study of foveal granularity. Ocul Immunol Inflamm. 2019;27(1):141-147.
- Standardization of Uveitis Nomenclature (SUN) Working Group. Classification criteria for birdshot chorioretinitis. Am J Ophthalmol. 2021;228:65-71.
- Chen N, Mandell M, Arjmand P. Multimodal imaging findings of multiple evanescent white dot syndrome in COVID-19 patients. IDCases. 2024;38:e02110.
- Seddigh S, Pinto A, Zaki AM, Gupta RR. Serpiginous choroiditis after COVID-19 infection. J Vitreoretinal Dis. 2025;9(2):246-252.
- Pakzad-Vaezi K, Khaksari K, Chu Z, Van Gelder RN, Wang RK, Pepple KL. Swept-source OCT angiography of serpiginous choroiditis. Ophthalmol Retina. 2018;2(7):712-719.
- Pepple KL, Chu Z, Weinstein J, Munk MR, Van Gelder RN, Wang RK. Use of en face swept-source optical coherence tomography angiography in identifying choroidal flow voids in 3 patients with birdshot chorioretinopathy. JAMA Ophthalmol. 2018;136(11):1288-1292. doi:10.1001/jamaophthalmol.2018.3474. PMID:30128478. PMCID:PMC6248174
- Khochtali S, Dridi T, Abroug N, et al. Swept-source optical coherence tomography angiography shows choriocapillaris flow reduction in multiple evanescent white dot syndrome. J Curr Ophthalmol. 2020;32(2):211-215.
- Yeh S, Forooghian F, Wong WT, et al. Fundus autofluorescence imaging of the white dot syndromes. Arch Ophthalmol. 2010;128(1):46-56.
- Minos E, Barry RJ, Southworth S, et al. Birdshot chorioretinopathy: current knowledge and new concepts in pathophysiology, diagnosis, monitoring and treatment. Orphanet J Rare Dis. 2016;11(1):61.
- Maleki A, Maldonado Cerda A, Garcia CM, et al. Chlorambucil combination therapy in refractory serpiginous choroiditis: a cure? Am J Ophthalmol Case Rep. 2021;21:101014.
- Niederer RL, Al-Janabi A, Engelbrecht C, et al. Immunomodulatory therapy prescribing practices for non-infectious uveitis: a survey of international experts. Br J Ophthalmol. 2024;108:482-489.
- Tomkins-Netzer O, et al. Treatment of non-infectious uveitis with biologics: a survey of the International Ocular Inflammation Society. Br J Ophthalmol. 2022;106:482-488.
