활동성 병변

점상내층맥락막병증 (PIC)
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 점상내층맥락막병증이란?
섹션 제목: “1. 점상내층맥락막병증이란?”점상내층맥락막병증(punctate inner choroidopathy)은 1984년 Watzke 등이 처음 보고한 특발성 염증성 맥락막 질환이다. 백점증후군(white dot syndromes) 중 하나로 분류되며, 외망막·맥락막모세혈관판·맥락막을 침범하는 염증성 질환군에 속한다7). 포도막염 진료 가이드라인(일안회지 2019;123(6):635-696)에서는 비감염성·안저병변 위주의 후부포도막염으로 위치 지어지며, 완만 발병·단안 또는 양안성이라는 특성이 기재되어 있다8).
주로 근시의 젊은 여성(약 90%가 여성)에서 발생한다5). 대규모 연구에서는 평균 발병 연령 36세, 평균 근시 도수 -4.5디옵터로 보고되었다5). 중등도 근시안의 젊은 여성에 호발하며, 급성기에는 후극부에 소형의 황백색 병소를 수개 인정하고, 시간 경과에 따라 위축 병소가 된다.
점상내층맥락막병증과 다병소맥락막염(MFC)은 맥락막·망막색소상피(RPE)·외망막을 침범한다는 공통점에서 동일 질환 스펙트럼의 가능성이 시사된다7). 두 질환의 감별은 유리체염의 유무와 병변의 분포역이 열쇠가 된다. 점상내층맥락막병증은 유리체염을 동반하지 않고 병변은 후극부에 국한되는 반면, MFC는 유리체염을 동반하고 병변이 주변부에도 미친다6).
점상내층맥락막병증은 유리체염을 동반하지 않고 병변이 후극부에 국한되는 반면, MFC는 유리체염이나 전방 염증을 동반하고 병변이 중간주변부에도 미친다. 두 질환은 동일 스펙트럼의 가능성도 지적되고 있다.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”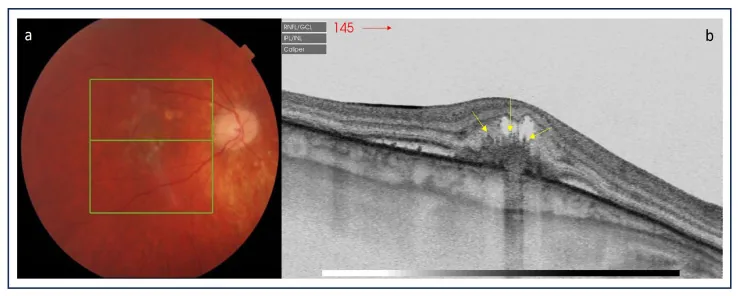
자각 증상
섹션 제목: “자각 증상”점상 내층맥락막병증의 가장 흔한 초발 증상은 단안성 암점과 시력 저하입니다.
- 시력 저하: 초진 시 시력은 0.4~0.05까지 다양합니다. 보고에 따르면 약 67%가 교정시력 0.4 이상을 유지했습니다. 관해기에는 색소 침착을 동반한 경계가 명확한 원형 위축 병소가 남습니다 8).
- 암점: 중심 암점이나 부중심 암점을 자각합니다.
- 광시증: 섬광을 느낄 수 있습니다.
- 변시증: 물체가 왜곡되어 보이는 증상을 호소할 수 있습니다.
- 비문증: 일부 환자에서 나타납니다.
임상 소견 (의사가 진찰로 확인하는 소견)
섹션 제목: “임상 소견 (의사가 진찰로 확인하는 소견)”안저 소견으로 후극부에 국한된 100300μm 크기의 작은 황백색 반점이 1225개, 무작위 패턴으로 분포합니다. 병변은 외망막, RPE, 내층맥락막 수준에서 발생합니다. 80%가 양안성이지만 좌우 비대칭인 경우가 많습니다 1).
점상 내층맥락막병증 병변의 특징을 아래에 요약합니다.
반흔기 병변
SD-OCT는 점상 내층 맥락막병증 병변의 5단계 진화를 특징짓습니다2).
- 맥락막 침윤
- RPE 하 결절 형성
- 맥락망막 결절
- 퇴축
- 망막 헤르니아
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”점상 내층 맥락막병증의 병인은 알려져 있지 않지만, 감염, 예방 접종, 스트레스 등의 환경적 자극에 의해 유발되는 다유전자적 감수성을 배경으로 한 자가면역 질환으로 생각됩니다.
유전적 요인
섹션 제목: “유전적 요인”- HLA-DR2와의 연관성: 점상 내층 맥락막병증과 HLA-DR2의 연관성이 보고되었습니다.
- IL-10 일배체형: 점상 내층 맥락막병증과 MFC는 IL10 및 TNF 유전자 좌위에서 유사한 유전적 연관성을 보입니다.
- HLA-DRB1*15 대립유전자: 점상내층맥락막병증 환자에서 이 대립유전자의 보유가 보고되었습니다6).
- 가족성 사례: 모녀 코호트 등 가족성 사례도 알려져 있습니다.
위험 요인
섹션 제목: “위험 요인”| 요인 | 세부 사항 |
|---|---|
| 성별 | 여성 약 90~93% |
| 연령 | 18~40세 (평균 36세) |
| 근시 | −3.25 ~ −10.0 D |
발병/재발의 유발 요인
섹션 제목: “발병/재발의 유발 요인”COVID-19 감염 후 점상내층맥락막병증의 발병 및 재활성화가 보고되었습니다. SARS-CoV-2 감염은 유전적 소인이 있는 개인에서 자가면역 조절 장애를 유발할 수 있습니다. 또한, COVID-19 백신 접종 후 점상내층맥락막병증 재발도 보고되었습니다3).
Scott 등(2024)은 Pfizer-BioNTech COVID-19 백신 접종 7일 후 점상내층맥락막병증이 재발하고 염증성 맥락막신생혈관막(iCNVM)을 동반한 38세 여성의 사례를 보고했습니다. 면역억제 상태에서의 백신 접종에서는 재발이 관찰되지 않았으나, 비면역억제 상태에서 4차 접종 후 재발했습니다3).
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”점상내층맥락막병증의 진단은 임상 소견에 기반합니다. 보조 영상 검사를 조합하여 확진합니다. 히스토플라스민 피부 검사는 음성입니다.
형광안저혈관조영술 (FA)
섹션 제목: “형광안저혈관조영술 (FA)”FA에서 활동성 병변은 동맥기 초기에 과형광을 보이고, 후기에 누출 및 염색을 보입니다7). 임상 검사보다 더 많은 병변이 검출됩니다. CNVM은 불규칙한 레이스 모양의 신생혈관 네트워크로 나타납니다.
인도시아닌그린 형광안저혈관조영술 (ICG)
섹션 제목: “인도시아닌그린 형광안저혈관조영술 (ICG)”ICG에서 후극부 및 유두 주변에 중기 저형광 병변이 관찰됩니다7). 이환안의 32%에서 임상하 저형광 반점을 검출하여 진단 능력을 높입니다.
광간섭단층촬영 (OCT)
섹션 제목: “광간섭단층촬영 (OCT)”SD-OCT는 점상내층맥락막병증의 진단 및 경과 관찰에 유용합니다. 활동성 병변에서는 RPE의 국소적 고반사 융기와 타원체대 (EZ)의 단절이 관찰됩니다7). 맥락막신생혈관 양성 병변은 음성 병변에 비해 높이, 너비, 부피가 크고, EZ와 브루크막의 단절, 외망막의 불명확화를 동반합니다.
심부 영상 OCT (EDI-OCT)에서는 활동성 병변 직하방의 맥락막 두께가 증가하고, 치료 후 감소합니다 (“스펀지 징후”). 이를 통해 근시성 맥락막신생혈관과의 감별이 가능합니다.
OCT 혈관조영술 (OCTA)
섹션 제목: “OCT 혈관조영술 (OCTA)”OCTA는 점상 내층 맥락막병증 진단에 중요한 영상 기법입니다. 기존 FA나 SD-OCT로는 발견하기 어려운 이차성 맥락막 신생혈관을 높은 비율로 확인할 수 있습니다.
OCTA 검사를 통해 FA에서 결론이 나지 않은 증례를 포함한 많은 점상 내층 맥락막병증 환자에서 맥락막 신생혈관의 존재를 입증할 수 있습니다.
Leclaire 등(2021)은 FAG 및 SD-OCT에서는 검출되지 않았으나 OCT-A에서만 확인된 이차성 맥락막 신생혈관 증례를 보고하였으며, 임상적으로 무증상인 이차성 맥락막 신생혈관의 암수가 많을 가능성을 시사했습니다5).
Stattin 등(2021)은 SS-OCTA를 사용하여 점상 내층 맥락막병증에 속발한 맥락막 신생혈관의 혈관 밀도 변화를 모니터링하고, 이를 항VEGF 치료 결정의 지침으로 삼았다고 보고했습니다4).
안저 자가형광 (FAF)
섹션 제목: “안저 자가형광 (FAF)”활동성 점상 내층 맥락막병증 병변은 저자가형광으로 나타납니다1). 활동성 병변을 둘러싼 고자가형광의 후광은 조절되지 않은 염증의 간접적인 징후일 수 있습니다. 위축성 반흔 병변도 저자가형광 반점으로 관찰됩니다1).
안저 자가형광은 비침습적이고 신속한 검사로, 병변 분포 파악, 치료 효과 모니터링, 재발 검출에 유용합니다1).
시야 검사
섹션 제목: “시야 검사”약 41%에서 맹점 확대가 나타나며, 중심 암점 및 부중심 암점도 관찰됩니다. 45%의 환자는 정상 시야를 보입니다.
감별 진단
섹션 제목: “감별 진단”감별해야 할 질환은 다음과 같습니다.
- 다발성 일과성 백점 증후군 (MEWDS): 거의 단안성이며 자연 회복됩니다. 화환 모양의 과형광이 특징입니다6).
- 다초점 맥락막염 범포도막염 (MCP): 유리체염을 동반하며 병변이 주변부까지 미칩니다.
- 급성 후부 다초성 판상 색소상피증 (APMPPE): 큰 판상 병변을 나타냅니다.
- 추정 안 히스토플라스마증 증후군 (POHS): 유두주위 위축과 주변부의 타공상 병변을 보입니다.
- 근시성 맥락막 신생혈관: EDI-OCT로 염증성 맥락막 신생혈관과 감별 가능.
- 사행상 맥락막염: 진행성이고 재발성 경과를 보임.
- 망막하 섬유증 포도막염 증후군: 진행성 망막하 섬유화를 동반함 8).
- 안부 톡소플라스마증/안부 결핵: 감염성 질환으로 배제 필요 8).
- 고도 근시의 Fuchs 반점: 변성 질환으로 감별 8).
다발성 소실성 백점 증후군은 거의 단안성이며 수주 내에 자연 회복되고, 흉터나 맥락막 신생혈관을 거의 남기지 않습니다 6). 점상 내층 맥락막병증은 양안성인 경우가 많고, 위축성 흉터를 남기며 맥락막 신생혈관을 높은 비율로 동반합니다. OCTA에서 혈류 소견의 유무도 감별에 도움이 됩니다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”맥락막 신생혈관을 동반하지 않는 경우
섹션 제목: “맥락막 신생혈관을 동반하지 않는 경우”맥락막 신생혈관의 증거가 없는 경우, 시력 예후는 양호하며 대부분에서 치료가 필요하지 않습니다. 유일한 예외는 고정점에 매우 가까운 활동성 염증 병변이 있는 경우로, 내과적 치료가 고려됩니다.
중심와 근처의 활동성 병변에 대해 트리암시놀론 아세토니드 후부 테논낭하 주사 또는 스테로이드 경구 투여(프레드니솔론 40~60mg/일부터 점감)가 시행됩니다 8). 중심와 외 맥락막 신생혈관이 스테로이드에 반응하지 않는 경우 광응고술이 시도됩니다.
맥락막 신생혈관 합병증례의 치료
섹션 제목: “맥락막 신생혈관 합병증례의 치료”맥락막 신생혈관 합병증례에서는 적극적인 치료가 필요합니다.
항VEGF 유리체내 주사
섹션 제목: “항VEGF 유리체내 주사”맥락막 신생혈관을 동반한 점상 내층 맥락막병증에 대한 중심적인 치료입니다. 베바시주맙, 라니비주맙, 아플리버셉트가 사용됩니다.
Stattin 등(2021)은 SS-OCTA 모니터링 하에 점상 내층 맥락막병증에 이차적인 맥락막 신생혈관에 대해 라니비주맙(0.5mg)을 pro re nata로 투여하여 총 6회 주사로 최종 시력 20/20을 달성했습니다4).
항VEGF 약물과 스테로이드의 양방향 접근법이 효과적인 것으로 간주됩니다4). CNV가 동반된 경우 베바시주맙 유리체강내 주사가 일차 선택으로 사용되기도 합니다8).
부신피질 스테로이드
섹션 제목: “부신피질 스테로이드”전신 스테로이드는 일반적으로 1mg/kg/일(60-80mg/일)로 3-5일간 시작한 후 점차 감량합니다4). 경구 스테로이드 사용은 iCNVM 발생 위험을 절반으로 감소시킨다는 보고가 있습니다3).
유리체강내 스테로이드 제제는 다음과 같습니다.
- 트리암시놀론 유리체강내 주사(4mg): 광역학치료(PDT)와 병용 시 logMAR BCVA가 0.52에서 0.20으로 개선되었습니다.
- 덱사메타손 유리체강내 임플란트(0.7mg/0.35mg): 6개월간 지속 방출됩니다. 항VEGF와 병용하여 사용됩니다.
- 플루오시놀론 아세토나이드 임플란트(0.59mg): 36개월간 지속 방출됩니다. 전신 요법에 내약성이 없는 환자나 임신 계획이 있는 여성에게 유용합니다.
면역억제제
섹션 제목: “면역억제제”- 마이코페놀레이트 모페틸: 재발성 점상 내층 맥락막병증에서 발작 빈도를 감소시킵니다.
- 시롤리무스(라파마이신): IL-2 분비를 억제하며, 중심와 근처 맥락막 신생혈관 치료에 사용된 보고가 있습니다.
광역학치료(PDT)
섹션 제목: “광역학치료(PDT)”맥락막 신생혈관이 동반된 경우 PDT의 유효성이 보고되었습니다. 경구 프레드니솔론(1mg/kg/일)과 병용하여 평균 2회의 PDT 후 15글자의 시력 개선이 얻어졌습니다.
증례에 따라 다릅니다. SS-OCTA 유도 하 pro re nata 투여로 6회 주사가 보고되었습니다4). 정기적인 영상 검사로 맥락막 신생혈관 활동성을 평가하고, 재발 시 추가 투여가 필요할 수 있습니다.
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”점상 내층 맥락막병증의 병태생리는 완전히 밝혀지지 않았습니다. 내층 맥락막에서 시작되는 염증성 질환이라는 가설이 유력합니다.
맥락막 수준의 염증
섹션 제목: “맥락막 수준의 염증”점상 내층 맥락막병증에 속발한 CNVM의 병리 연구에서, 맥락막 모세혈관판은 보존되는 반면 내층 맥락막 수준에 림프구 침윤이 관찰되었습니다. 이 소견은 점상 내층 맥락막병증이 맥락막에서 시작되는 염증성 질환이라는 가설을 초미세형태학적으로 뒷받침합니다.
ICG 소견에서 저형광 영역은 국소적 맥락막 저관류에 해당하며, 혈관벽의 국소적 과형광 점은 혈관염을 시사할 수 있습니다. 큰 맥락막 혈관이 이러한 저형광 영역을 가로지르므로, 혈관염 과정은 소혈관 및 맥락막 모세혈관판에 국한된 것으로 생각됩니다.
맥락막 신생혈관의 발생 기전
섹션 제목: “맥락막 신생혈관의 발생 기전”점상 내층 맥락막병증에 동반된 맥락막 신생혈관은 type 2(망막색소상피 위)이며, Bruch막 및 망막색소상피의 손상을 통해 발생합니다. 주세포가 부족한 신생혈관 단위는 항VEGF 약물에 대한 감수성이 높은 것으로 나타나, 주세포가 중요한 치료 표적이 될 가능성이 있습니다.
OCT-A 소견에서 활동성 염증성 맥락망막 병변은 맥락막 모세혈관판 수준에서 혈류 신호가 검출 불가능한 것으로 나타납니다7). 맥락막 모세혈관판의 일차적 관여가 외망막 변화에 선행하는지, 혹은 그 반대인지는 논쟁이 계속되고 있습니다7).
자가면역 및 유전적 배경
섹션 제목: “자가면역 및 유전적 배경”백점 증후군 환자와 그 가족에서는 전신 자가면역 질환의 유병률이 높습니다6). 점상 내층 맥락막병증 환자는 IL-10 일배체형 및 HLA-DRB1*15 대립유전자의 보유가 보고되었으며, 유전적 소인에 환경 요인이 더해져 발병하는 것으로 생각됩니다6).
Jampol과 Becker(2003)는 MEWDS, MCP, PIC, AZOOR을 “AZOOR 복합체”라는 단일 임상 개념으로 통합할 것을 제안했습니다. 유전적 소인에 다양한 환경 트리거가 더해져 다른 임상 표현형이 나타난다는 가설입니다6).
7. 최신 연구 및 향후 전망
섹션 제목: “7. 최신 연구 및 향후 전망”고립성 점상 맥락망막염(SPC)
섹션 제목: “고립성 점상 맥락망막염(SPC)”Liu 등(2024)은 점상 내층 맥락막병증의 아형인 고립성 점상 맥락망막염(SPC)의 91개월 추적 관찰 사례를 보고했습니다. SPC는 단일 병변이 황반 중심와 근처에 나타나는 아형이며, 점상 내층 맥락막병증에 비해 맥락막 신생혈관의 이차 발생률이 낮습니다(16% 대 약 50%). 91개월 경과 중 병변은 고립성을 유지했고, OCTA상 혈관 유사 구조는 자연 퇴축했습니다. 최종 시력은 0.8로 회복되었고, 항VEGF 치료는 필요하지 않았습니다2).
OCTA를 이용한 치료 모니터링
섹션 제목: “OCTA를 이용한 치료 모니터링”Stattin 등(2021)은 SS-OCTA의 en face 영상을 통해 맥락막 신생혈관의 혈관 구조 변화(분지, 루프, 문합)를 시간 경과에 따라 추적할 수 있으며, SD-OCT에서 간접적 활동성 소견이 없더라도 SS-OCTA로 신생혈관의 변화를 포착할 수 있음을 보여주었습니다4). OCTA 소견에 기반한 맥락막 신생혈관 활동성 평가와 치료 결정은 향후 점상 내층 맥락막병증 관리의 표준 방법이 될 가능성이 있습니다.
백신 관련 재발과 예방적 면역억제
섹션 제목: “백신 관련 재발과 예방적 면역억제”Scott 등(2024)의 보고에서는 면역억제 상태에서 COVID-19 백신 접종 시 점상 내층 맥락막병증의 재발이 관찰되지 않았습니다3). 고위험 환자에서 백신 접종 시 예방적 면역억제의 역할은 향후 검토 과제입니다.
점상 내층 맥락막병증과 다발성 소실성 백점 증후군의 공존
섹션 제목: “점상 내층 맥락막병증과 다발성 소실성 백점 증후군의 공존”Walters 등(2021)은 장기 경과의 점상 내층 맥락막병증 환자에게 급성 발병한 다발성 소실성 백점 증후군이 병발한 드문 사례를 보고했습니다. 점상 내층 맥락막병증과 다발성 소실성 백점 증후군의 공존은 AZOOR 복합체의 개념을 지지하며, 공통된 유전적 기반의 존재를 시사합니다6).
8. 참고문헌
섹션 제목: “8. 참고문헌”- Olazaran L, Jiménez A, González de los Mártires P, et al. White Dot Syndromes: Report of Three Cases. Case Rep Ophthalmol. 2024;15:202-211.
- Liu C, Liu M, Lan X, Zhu J, Zhang Z. 91-month follow-up of solitary punctate chorioretinitis in a Chinese patient. BMC Ophthalmol. 2024;24:297.
- Scott DAR, Niederer RL. Punctate Inner Choroidopathy (PIC) disease recurrence with inflammatory choroidal neovascular membrane (iCNVM) post-COVID-19 vaccine. Eur J Ophthalmol. 2024;34(5):NP78-NP82.
- Stattin M, Forster J, Ahmed D, Krepler K, Ansari-Shahrezaei S. Swept Source-Optical Coherence Tomography Angiography for Management of Secondary Choroidal Neovascularization in Punctate Inner Choroidopathy. Case Rep Ophthalmol. 2021;12:232-238.
- Leclaire MD, Clemens CR, Eter N, Mihailovic N. Choroidale Neovaskularisation infolge einer “punctate inner choroidopathy”, dargestellt mittels optischer Kohärenztomographie-Angiographie. Ophthalmologe. 2021;118:842-846.
- Walters AR, Choi RY, Flaxel CJ. Multiple Evanescent White Dot Syndrome Presenting in a Patient With Punctate Inner Choroidopathy. J VitreoRetinal Dis. 2021;5(3):270-274.
- Testi I, Vermeirsch S, Pavesio C. Multimodal imaging in white dot syndromes. J Ophthalmic Inflamm Infect. 2021;11:32.
- 日本眼炎症学会・日本眼科学会. ぶどう膜炎診療ガイドライン(「15. 点状脈絡膜内層症(PIC)」節). 日本眼科学会雑誌. 2019;123(6):635-696.
