眼前节

梅毒的眼部表现(眼梅毒)
一目了然的要点
Section titled “一目了然的要点”1. 梅毒的眼部体征是什么?
Section titled “1. 梅毒的眼部体征是什么?”眼梅毒是梅毒螺旋体(Treponema pallidum subsp. pallidum)感染眼组织,引起眼内炎症的疾病。所有眼结构都可能受累,由于临床表现多样,被称为“伟大的模仿者”。治疗上参照神经梅毒处理。
全球每年在15-49岁人群中报告570-600万例新发梅毒感染1)。所有梅毒病例中眼部受累约占0.6-2%1)2)。北卡罗来纳州的一项研究显示,4232例中有63例(1.5%)出现眼梅毒,其中38%在一期或二期梅毒时被诊断1)。近年来,尤其在男男性行为者和HIV合并感染患者中呈增加趋势。日本在青霉素引入后患病率显著下降,但感染病例再次增加。
该病于1530年由Girolamo Fracastoro在其著作《Syphilis sive Morbus Gallicus》中首次命名,1905年Fritz Schaudinn和Erich Hoffmann发现了螺旋体病因1)。
眼梅毒可发生于梅毒的任何阶段,包括一期、二期、三期和潜伏期。眼部症状有时是梅毒诊断的首个线索。因此,对于原因不明的葡萄膜炎,应始终考虑梅毒的可能性。
2. 主要症状和临床发现
Section titled “2. 主要症状和临床发现”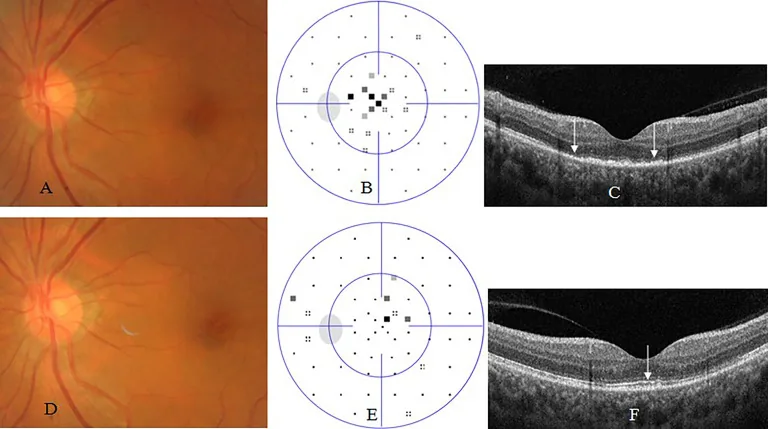
- 视力下降:急性至慢性进展。程度从轻度视物模糊到重度视力障碍不等。
- 飞蚊症和闪光感:伴随玻璃体混浊或视网膜炎出现。
- 眼痛和充血:见于前节炎症(葡萄膜炎、巩膜炎)。
- 畏光:随着炎症进展而加重。
- 单眼或双眼(HIV阳性者多为双眼)2)。
- 眼部症状可作为梅毒的首发表现出现2)5)。
眼梅毒的所见因受累部位不同而表现多样。
葡萄膜及后节
葡萄膜炎:可为前部、后部或全葡萄膜炎。肉芽肿性或非肉芽肿性。Barile和Flynn报告的24例中,肉芽肿性虹膜睫状体炎最常见(46%)1)。
ASPPC(急性梅毒性后极部盘状脉络膜视网膜炎):见于二期梅毒患者。黄斑部至视乳头附近的RPE水平出现盘状、黄色病变。OCT显示外层视网膜和RPE层断裂及高反射隆起。对抗生素治疗反应良好。
视网膜血管炎/视网膜炎:动脉和静脉均可受累。无灌注区可导致增殖性玻璃体视网膜病变。
视神经与瞳孔
3. 病因与风险因素
Section titled “3. 病因与风险因素”病原体与传播途径
Section titled “病原体与传播途径”- 病原体:梅毒螺旋体(Treponema pallidum),螺旋体目的专性寄生菌1)。
- 传播:性接触(约60%的传播率)是主要途径。经胎盘感染可导致先天性梅毒1)。
- 男男性行为者(MSM):美国的主要风险因素1)。
- HIV合并感染:使眼梅毒风险增加约2倍1)。易累及双眼,后段受累多见。CD4计数<200 cells/ml、病毒载量>200 copies/ml时患病率升高。
- 多个性伴侣、不使用安全套8)。
通过胎盘感染发病。早期先天性梅毒表现为脉络膜视网膜炎。晚期先天性梅毒的特征是哈钦森三联征(恒牙M形缺损、内耳性耳聋、角膜实质炎)。在日本,由于在婴儿早期发现和治疗,晚期病例罕见。
HIV合并感染是眼梅毒的重要危险因素,梅毒诊断时建议所有患者进行HIV检测。HIV阳性时,葡萄膜炎的严重程度增加,且易变为双眼性,临床表现发生变化。此外,在AIDS中,血清学检查可能出现假阴性,需注意1)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”对于原因不明的葡萄膜炎,应始终考虑梅毒,并保持高度怀疑。
在日本诊疗中,结合以下两种检查。
| 检查类型 | 代表性检查 | 用途 |
|---|---|---|
| 非梅毒螺旋体试验(STS) | RPR、VDRL | 感染筛查及疗效评估 |
| 梅毒螺旋体试验(TP抗原法) | TPHA、FTA-ABS、TP-PA | 特异性确诊 |
- 活动性判断:RPR ≥16倍、TPHA ≥1,280倍 → 活动性高。
- 疗效判断:RPR ≤8倍或降至初始值的1/4以下 → 驱梅治疗有效。
- 前带现象:高滴度时非梅毒螺旋体试验可能出现假阴性(需进行稀释试验)。
- 反向序列算法(CDC推荐):先进行梅毒螺旋体试验(EIA/CLIA)→ 阳性后再进行非梅毒螺旋体试验。有利于早期病例的检出1)。不一致结果(螺旋体阳性、非螺旋体阴性)时,使用TP-PA复检。
脑脊液检查(CSF)
Section titled “脑脊液检查(CSF)”眼梅毒患者建议进行脑脊液检查以评估是否合并神经梅毒4)。但CDC 2021指南指出,若同时存在孤立性眼部症状、确认的眼部异常和梅毒螺旋体试验阳性,治疗前脑脊液检查并非必需3)。
- CSF-VDRL:特异性高但敏感性低。
- CSF FTA-ABS:敏感性高但特异性低。
眼科影像检查
Section titled “眼科影像检查”- 荧光素眼底血管造影(FA):血管壁染色、血管渗漏、视盘强荧光,ASPPC中呈豹纹斑样模式1)。也可用于监测治疗效果。
- 光学相干断层扫描(OCT):外层视网膜改变(EZ/IZ带破坏、RPE隆起)、囊样黄斑水肿、视网膜前膜3)。
- 眼底自发荧光(FAF):ASPPC中呈现强荧光和弱荧光斑片3)。
需要与结节病、结核性葡萄膜炎、急性视网膜坏死(ARN)/PORN、APMPPE、匐行性脉络膜炎、巨细胞病毒视网膜炎、弓形虫视网膜炎、白塞病、眼内淋巴瘤等鉴别。HIV阳性患者需特别注意4)7)。
5. 标准治疗方法
Section titled “5. 标准治疗方法”日本的标准治疗
Section titled “日本的标准治疗”口服驱梅疗法(轻症/门诊管理时):
- 沙威西林片(250 mg)4片,每日4次,分次服用,连续4周。
神经梅毒和眼梅毒(住院静脉治疗):
梅毒性葡萄膜炎常合并神经梅毒,按照CDC指南进行高剂量青霉素静脉注射治疗是标准方案。
- 水性结晶青霉素G:1,800万~2,400万单位/天(300万~400万单位每4小时静脉注射或持续滴注),持续10~14天2)3)5)1)。
- 替代方案:普鲁卡因青霉素G 240万单位肌注每日1次 + 丙磺舒500 mg口服每日4次,共10~14天2)1)。
Nwaobi等人(2023)报告的一名46岁男性,RPR 1:64、TPHA 1:512的眼梅毒,接受IV PCG 400万单位 q4h的神经梅毒治疗,6个月后视力恢复2)。
眼部局部治疗:
- 类固醇滴眼液 + 散瞳滴眼液(针对眼前段炎症)。
- 炎症严重时加用全身类固醇。但类固醇必须在开始使用抗生素后使用。
视网膜并发症的处理:
- 对无灌注区进行视网膜光凝术。
- 对增殖性玻璃体视网膜病变进行玻璃体切除术。
疗效评估:
参考RPR(脂质抗原法)的变化。抗体滴度降至8倍以下或初始值的1/4以下,视为驱梅治疗有效。
青霉素过敏的处理
Section titled “青霉素过敏的处理”首选青霉素脱敏治疗1)7)。
- 头孢曲松:1~2 g 肌注或静注,每日1次,共14天1)6)。
- 多西环素:200 mg/日(100 mg每日2次),共28天1)7)。
Cubelo等人(2022)报告了一名HIV阳性、PCG过敏的24岁男性,给予多西环素100 mg每日2次共14天,RPR从1:1,024降至1:327)。随后进行了PCG脱敏治疗。
雅里施-赫克斯海默反应
Section titled “雅里施-赫克斯海默反应”治疗开始后24小时内,因死亡的梅毒螺旋体释放的炎性脂蛋白反应而发病。
- 症状:发热、头痛、肌肉疼痛。早期梅毒中30-70%发生,神经梅毒中2%发生1)。
- 眼部症状:已有视力下降、黄斑水肿、视盘肿胀、棉絮状白斑的报道。
- 处理:继续治疗。使用退热药和镇痛药进行对症治疗。
首选青霉素脱敏治疗。如果难以实施,替代药物包括头孢曲松(1~2 g,每日一次,共14天)或多西环素(200 mg/日,共28天)1)7)。但两者对眼梅毒的疗效证据均不如青霉素充分。
不应停止治疗,应继续治疗。全身症状如发热和头痛可采用解热镇痛药进行对症治疗。眼部症状(包括视力下降、视乳头水肿等)通常是暂时的,随着治疗的持续会改善。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”梅毒的四期与眼部受累时机
Section titled “梅毒的四期与眼部受累时机”第一期
潜伏期:10至90天。
硬下疳:接种部位出现无痛性硬结。约4周后消失。也可能发生在结膜或眼周。
第二期
出现时间:硬下疳出现后4~10周。
全身播散:血行性侵犯神经、眼、消化器官和肝脏。眼部受累约占10%。手掌和足底的斑丘疹见于70%以上的病例。
眼部表现:主要为葡萄膜炎、视网膜炎和视神经炎。
潜伏期
分类:早期(1年内)和晚期(1年后)。
病程:未经治疗的患者中约1/3进展到第三期。即使无症状,眼梅毒也可能显现。
第三期
心血管系统:主动脉炎、主动脉瘤。
神经梅毒:脑膜梅毒、脑膜血管梅毒、脊髓痨、麻痹性痴呆。
眼部表现:阿-罗瞳孔、视神经萎缩、树胶肿。
树胶肿:良性局限性肉芽肿反应。可发生于全身,包括脉络膜和虹膜。
免疫应答与组织损伤机制
Section titled “免疫应答与组织损伤机制”梅毒螺旋体通过TLR2/TLR4/TLR5依赖性信号诱导IL-1β、IL-6、IL-12和TNF-α的产生,引起类似迟发型超敏反应的组织损伤1)。CD4+细胞和巨噬细胞主导一期病变,CD8+细胞主导二期病变。IFN-γ的产生激活并招募巨噬细胞。
免疫逃逸与慢性感染
Section titled “免疫逃逸与慢性感染”梅毒螺旋体生长缓慢,并具有侵入眼、中枢神经系统和胎盘等免疫豁免组织的能力1)。通过Fas相关死亡途径诱导CD4+细胞凋亡,导致免疫清除不完全,从而建立慢性感染。
HIV合并感染的影响
Section titled “HIV合并感染的影响”HIV阳性患者在二期后眼梅毒进展加速。双眼受累在HIV阳性患者中占62%,而HIV阴性患者为38%(96例研究)1)。在AIDS中,血清学检查可能出现假阴性,诊断时需注意。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”炎症性脉络膜新生血管(iCNV)的抗VEGF治疗
Section titled “炎症性脉络膜新生血管(iCNV)的抗VEGF治疗”眼梅毒相关的iCNV是一种极为罕见的疾病。Świerczyńska等人(2021)的报告显示,约三分之一的病例在单次玻璃体内注射阿柏西普后病情稳定,约三分之二的病例在两次注射后视力稳定6)。
同一报告包括因青霉素过敏而使用头孢曲松2克/日静脉注射14天治疗的病例。iCNV仅靠抗生素治疗无法消退,需要额外进行抗VEGF玻璃体内注射才有效6)。
静脉优势型梅毒性视网膜血管炎
Section titled “静脉优势型梅毒性视网膜血管炎”通常,梅毒性视网膜血管炎以动脉炎或混合型更为常见,但在HIV合并感染病例中,有以静脉炎为主的病例报道。
Mammo等人(2022)报告了一例53岁HIV阳性男性患者,表现为以静脉炎为主的泛葡萄膜炎,采用静脉注射青霉素G 400万单位,14天×2疗程治疗9)。治疗后进展为旁静脉色素性视网膜病变。该表现与PPRCA相似,但缺乏骨小体样色素沉着。
多模态成像提高诊断准确性
Section titled “多模态成像提高诊断准确性”EDI-OCT、超广角自发荧光(FAF)和ICG的结合有望提高眼梅毒的诊断准确性3)1)。ICG可检测到脉络膜暗点、热点和模糊的脉络膜血管。这些多模态影像学发现的积累可能有助于与结节病和结核病的鉴别。
8. 参考文献
Section titled “8. 参考文献”- Chauhan K, Bhatt DL, Bhardwaj P, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. DOI:10.1080/09273948.2023.2217246.
- Nwaobi S, Nwaobi A, Karunakaran K, et al. Through the Eyes: A Case of Ocular Syphilis. Cureus. 2023;15(11):e48XXX. PMC10694475.
- Kayabai M, Doğan R, Kaçar İ, et al. Presentation of Ocular Syphilis with Bilateral Optic Neuropathy: A Rare Case Report. Neuro-Ophthalmology. 2023. PMC10732629.
- Fekri S, Golabdar M, Rahimi M, et al. The First Reported Case of Ocular Syphilis in an Iranian Patient Presenting with Intermediate Uveitis. J Ophthalmic Vis Res. 2023. PMC10794801.
- Das P, Chakraborty PP, Mondal SK, et al. Ocular syphilis in antibiotic era: A review with case series. Indian J Sex Transm Dis AIDS. 2025. PMC12716672.
- Świerczyńska MP, Nowak M, Michalak J, et al. Choroidal neovascularization secondary to ocular syphilis treated with intravitreal aflibercept. Rom J Ophthalmol. 2021;65(4). PMC8764425.
- Cubelo M, Almeida MJ, Sobrinho-Simões J, et al. A Case of Ocular Syphilis in an HIV-Positive Patient With Penicillin Allergy. Cureus. 2022;14(9). PMC9574520.
- Kiani R, Patel L, Gupta N, et al. Blurry Diagnosis of Ocular Syphilis: A Case Report. Cureus. 2022;14(10). PMC9635406.
- Mammo DA, Ober MD, Dansingani KK. Ocular Syphilis With Phlebitis and Paravenous Pigmentary Retinopathy. J VitreoRetinal Dis. 2022. PMC9954775.
