ซิฟิลิสที่ตาเป็นโรคตาที่มีหลายรูปแบบ สามารถเกิดได้ในทุกระยะของซิฟิลิส ถูกเรียกว่า “ผู้เลียนแบบผู้ยิ่งใหญ่”
ม่านตาอักเสบ เป็นอาการทางตาที่พบบ่อยที่สุด สามารถเป็นได้ทั้งม่านตาอักเสบ ส่วนหน้า ส่วนหลัง หรือทั่วทั้งม่านตา ในช่วงไม่กี่ปีที่ผ่านมา มีแนวโน้มเพิ่มขึ้นโดยเฉพาะในกลุ่มชายที่มีเพศสัมพันธ์กับชาย (MS M) และผู้ติดเชื้อ HIV ร่วม
การวินิจฉัยจำเป็นต้องใช้การตรวจทางซีรั่มวิทยาร่วมกัน (การตรวจที่ไม่ใช่ทรีโพนีมา + การตรวจทรีโพนีมา)
การรักษาซิฟิลิสที่ตาเป็นการให้เพนิซิลลินทางหลอดเลือดดำขนาดสูงตามแนวทางการรักษาซิฟิลิสของระบบประสาท และควรพิจารณาตรวจน้ำไขสันหลังก่อนเริ่มการรักษา
ใช้สเตียรอยด์ หลังจากเริ่มยาปฏิชีวนะเท่านั้น การให้สเตียรอยด์ เพียงอย่างเดียวโดยไม่มียาปฏิชีวนะอาจทำให้เกิดเนื้อตายของจอประสาทตา ทั้งชั้น
หากรักษาอย่างเหมาะสมตั้งแต่เนิ่นๆ สามารถคาดหวังการฟื้นฟูการมองเห็น ได้ แต่การวินิจฉัยที่ล่าช้าหรือกรณีดื้อต่อการรักษาอาจทำให้เกิดความเสียหายทางการมองเห็น ที่ไม่สามารถกลับคืนได้
ซิฟิลิสที่ตา (ocular syphilis) เป็นภาวะที่เกิดจากการติดเชื้อ Treponema pallidum subsp. pallidum ในเนื้อเยื่อตา ทำให้เกิดการอักเสบภายในลูกตา โครงสร้างตาทุกส่วนอาจได้รับผลกระทบ และเนื่องจากภาพทางคลินิกที่หลากหลาย จึงถูกเรียกว่า “ผู้เลียนแบบผู้ยิ่งใหญ่” ในด้านการรักษา จะปฏิบัติเช่นเดียวกับซิฟิลิสของระบบประสาท
ทั่วโลก มีรายงานผู้ติดเชื้อซิฟิลิสใหม่ 5.7–6 ล้านรายต่อปีในกลุ่มอายุ 15–49 ปี1) การมีส่วนร่วมของตาประมาณ 0.6–2% ของผู้ป่วยซิฟิลิสทั้งหมด1) 2) การศึกษาในนอร์ทแคโรไลนาพบซิฟิลิสที่ตาใน 63 รายจาก 4,232 ราย (1.5%) โดย 38% ได้รับการวินิจฉัยในระยะที่หนึ่งและระยะที่สอง1) ในช่วงไม่กี่ปีที่ผ่านมา มีแนวโน้มเพิ่มขึ้นในกลุ่มผู้ป่วย โดยเฉพาะผู้ชายที่มีเพศสัมพันธ์กับผู้ชายหรือผู้ติดเชื้อเอชไอวีร่วม ในญี่ปุ่นเช่นกัน อุบัติการณ์ลดลงอย่างมากหลังการนำเพนิซิลลินมาใช้ แต่ผู้ติดเชื้อกลับเพิ่มขึ้นอีกครั้ง
โรคนี้ได้รับการตั้งชื่อครั้งแรกโดย Girolamo Fracastoro ในปี ค.ศ. 1530 ในผลงานของเขา “Syphilis sive Morbus Gallicus” และในปี ค.ศ. 1905 Fritz Schaudinn และ Erich Hoffmann ค้นพบสาเหตุจากสไปโรเคต1)
Q
ซิฟิลิสที่ตาเกิดขึ้นในระยะใดของโรคซิฟิลิส?
A
ซิฟิลิสที่ตาสามารถเกิดขึ้นได้ในทุกระยะของซิฟิลิส รวมถึงระยะที่หนึ่ง ระยะที่สอง ระยะที่สาม และระยะแฝง ในบางกรณี อาการทางตาเป็นสัญญาณแรกที่นำไปสู่การวินิจฉัยซิฟิลิส ดังนั้น ควรพิจารณาซิฟิลิสเสมอในกรณีของม่านตาอักเสบ ที่ไม่ทราบสาเหตุ
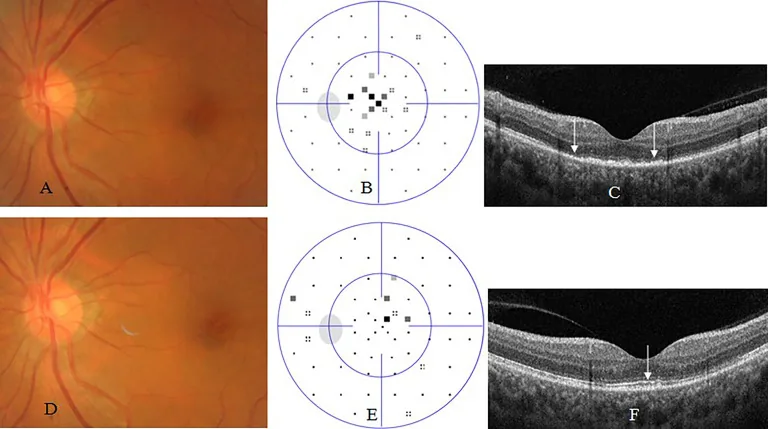
จอประสาทตาอักเสบจากซิฟิลิส OCT Demographic, Clinical and Laboratory Characteristics of Ocular Syphilis: 6-Years Case Series Study From an Eye Center in East-China. Front Immunol. 2022 Jun 10; 13:910337. Figure 3. PM
CI D: PMC9226556. License: CC BY.
จอประสาทตา อักเสบจากซิฟิลิสคล้าย acute occult outer retinopathy. หญิงอายุ 54 ปีบ่นตามัวซ้าย 2 สัปดาห์ เมื่อมาตรวจ ตาซ้ายมีสายตา 20/40 ส่วนหน้าชัดเจน จอประสาทตา ปกติ (A) จุดบอดกลาง เล็กในการตรวจลานสายตา (B) และการหยุดชะงักหรือสูญเสียชั้นนอกของจอประสาทตา บริเวณจุดรับภาพ (ลูกศร, C) ใน OCT สองเดือนหลังให้ยาปฏิชีวนะ สายตากลับมาเป็น 20/20 ที่ตาซ้าย จอประสาทตา ปกติ (D) การตรวจลานสายตา เกือบปกติ (E) และฟื้นตัวเกือบสมบูรณ์ของชั้นนอกจอประสาทตา บริเวณจุดรับภาพ (ลูกศร, F).
สายตาลดลง : ดำเนินแบบเฉียบพลันถึงเรื้อรัง ความรุนแรงตั้งแต่ตามัวเล็กน้อยถึงสายตาเสียอย่างรุนแรงจุดลอยและแสงวาบ : เกิดจากขุ่นในวุ้นตา หรือจอประสาทตา อักเสบปวดตา และตาแดง กลัวแสง : รุนแรงขึ้นเมื่อการอักเสบดำเนินไปข้างเดียวหรือสองข้าง (ในผู้ติดเชื้อ HIV มักเป็นสองข้าง) 2)
อาการทางตาอาจปรากฏเป็นสัญญาณแรกของซิฟิลิส 2) 5)
อาการแสดงของซิฟิลิสที่ตาขึ้นอยู่กับส่วนที่ได้รับผลกระทบ
ส่วนหน้าของตา
เยื่อบุตา เยื่อบุตาอักเสบ เล็กน้อย, ระยะที่ 3: กัมมา (gumma).
ตาขาว ตาขาว อักเสบ (episcleritis) พบบ่อยในระยะที่ 2, ตาขาว อักเสบ (scleritis) พบบ่อยในระยะที่ 3. แบบเป็นก้อนหรือกระจาย.
โรคกระจกตา อักเสบชนิดเนื้อเยื่อจากซิฟิลิส : กระจกตา อักเสบชนิดไม่เป็นแผลและไม่มีหนองที่เกิดจากภูมิคุ้มกัน มีเส้นเลือด新生 → ทิ้งรอยเส้นเลือดผี (ghost vessels) ตอบสนองต่อสเตียรอยด์ แต่ไม่ตอบสนองต่อเพนิซิลลินเพียงอย่างเดียว หนึ่งในสามอาการของ Hutchinson ในซิฟิลิสแต่กำเนิด (ฟันแท้รูปตัว M บกพร่อง, หูหนวกจากประสาทรับเสียง, กระจกตา อักเสบชนิดเนื้อเยื่อ).
ยูเวียและส่วนหลังของลูกตา
ยูเวียอักเสบ (uveitis) : อาจเป็นชนิดหน้า หลัง หรือทั่วทั้งยูเวีย แบบเป็นเม็ดหรือไม่เป็นเม็ด ในรายงานของ Barile และ Flynn จำนวน 24 ราย พบม่านตาอักเสบ ร่วมกับซิลิอารีบอดี อักเสบชนิดเป็นเม็ดมากที่สุด (46%) 1) .
ASP PC (จอตาและคอรอยด์ อักเสบชนิดแผ่นหลังเฉียบพลันจากซิฟิลิส)RPE ) บริเวณจุดรับภาพถึงใกล้ขั้วประสาทตา OCT พบการขาดความต่อเนื่องของจอตาชั้นนอกและ RPE ร่วมกับรอยนูนสะท้อนแสงสูง ตอบสนองดีต่อการรักษาด้วยยาปฏิชีวนะ.
หลอดเลือดจอประสาทตาอักเสบ และจอประสาทตา อักเสบบริเวณที่ไม่มีการไหลเวียนเลือด อาจนำไปสู่ภาวะวุ้นตา และจอประสาทตา ผิดปกติแบบเพิ่มจำนวน
เส้นประสาทตาและรูม่านตา
ประสาทตาอักเสบ : อาจเป็นข้างเดียวหรือสองข้าง ประสาทตาอักเสบส่วนหน้าและส่วนหลังจอตา, บวมของหัวประสาทตา, จอประสาทตา และประสาทตาอักเสบร่วมกัน, ฝ่อของประสาทตา พบการเกี่ยวข้องของประสาทตาใน 12–78% ของซิฟิลิสที่ตา 3)
รูม่านตา อาร์ไกลล์ โรเบิร์ตสันรูม่านตา เล็ก, ปฏิกิริยาต่อแสงหายไป แต่ปฏิกิริยาการปรับระยะใกล้ยังคงอยู่ พบบ่อยในระยะที่ 3 แต่อาจปรากฏเร็ว
ความผิดปกติของการเคลื่อนไหวลูกตา กลุ่มอาการรอยแยกเบ้าตาส่วนบน , สมองส่วนต้นขาดเลือด, หรือการกดทับจากโป่งพอง
“การแทรกซึมของจอประสาทตา แบบพื้นฝ้า (ground glass retinal infiltrates)” และ “ตะกอนเล็กๆ สีครีมบนผิวจอประสาทตา (superficial retinal precipitates)” ถือเป็นลักษณะเฉพาะของจอประสาทตา อักเสบจากซิฟิลิส หากพบในม่านตาอักเสบ ที่ไม่ทราบสาเหตุ ควรสงสัยซิฟิลิสอย่างยิ่ง
เชื้อก่อโรค : เชื้อซิฟิลิส (Treponema pallidum ). ปรสิตที่ต้องอาศัยโฮสต์ในอันดับ Spirochaetales1) .การแพร่กระจาย : การสัมผัสทางเพศ (อัตราการแพร่ประมาณ 60%) เป็นเส้นทางหลัก การติดเชื้อผ่านรกทำให้เกิดซิฟิลิสแต่กำเนิด1) .
MS M1) .การติดเชื้อ HIV ร่วม : เพิ่มความเสี่ยงของซิฟิลิสที่ตาประมาณสองเท่า1) มักเป็นทั้งสองข้างและเกี่ยวข้องกับส่วนหลังของตามาก ความชุกเพิ่มขึ้นเมื่อจำนวน CD4 <200 เซลล์/มล. และปริมาณไวรัส >200 สำเนา/มล.คู่นอนหลายคน ไม่ใช้ถุงยางอนามัย 8) .
เกิดจากการติดเชื้อผ่านรก ในซิฟิลิสแต่กำเนิดระยะแรก จะมีจอประสาทตา อักเสบร่วมกับคอรอยด์ อักเสบ ในซิฟิลิสแต่กำเนิดระยะปลาย ลักษณะเฉพาะคือ Hutchinson triad (ฟันแท้มีรอยบากรูปตัว M, หูหนวกประสาทรับเสียง, กระจกตา อักเสบชนิดเนื้อเยื่อคั่นกลาง) ในญี่ปุ่น เนื่องจากตรวจพบและรักษาตั้งแต่วัยทารก จึงพบกรณีระยะปลายได้น้อย
Q
หากได้รับการวินิจฉัยว่าเป็นซิฟิลิส จำเป็นต้องตรวจ HIV ด้วยหรือไม่?
A
การติดเชื้อร่วมเอชไอวีเป็นปัจจัยเสี่ยงสำคัญของซิฟิลิสที่ตา และแนะนำให้ตรวจเอชไอวีในทุกรายเมื่อวินิจฉัยซิฟิลิส ในผู้ที่ติดเชื้อเอชไอวี ความรุนแรงของม่านตาอักเสบ จะเพิ่มขึ้นและมักเป็นทั้งสองข้าง ทำให้ภาพทางคลินิกเปลี่ยนแปลงไป นอกจากนี้ ในโรคเอดส์ การตรวจทางซีรั่มอาจให้ผลลบลวง 1) .
ในกรณีม่านตาอักเสบ ที่ไม่ทราบสาเหตุ ควรพิจารณาซิฟิลิสเสมอและคงไว้ซึ่งดัชนีความสงสัยที่สูง
ในเวชปฏิบัติของญี่ปุ่น จะใช้การตรวจสองประเภทต่อไปนี้ร่วมกัน
ประเภทการตรวจ การตรวจที่เป็นตัวแทน การใช้งาน การตรวจที่ไม่ใช่เชื้อ Treponema (STS) RP R, VDRLการคัดกรองการติดเชื้อและประเมินผลการรักษา การตรวจเชื้อ Treponema (วิธีแอนติเจน TP) TPHA, FTA-ABS, TP-PA การวินิจฉัยยืนยันจำเพาะ
การประเมินการดำเนินโรค : RP R ≥16 เท่า, TPHA ≥1,280 เท่า → มีการดำเนินโรคสูงการประเมินประสิทธิภาพการรักษา : RP R ลดลงเหลือ ≤8 เท่า หรือ ≤1/4 ของค่าเริ่มต้น → ตอบสนองต่อการรักษาปรากฏการณ์ Prozone : ในไทเทอร์สูง การทดสอบแบบ non-treponemal อาจให้ผลลบลวง (จำเป็นต้องทดสอบแบบเจือจาง)ขั้นตอนวิธีแบบลำดับย้อนกลับ (CDC แนะนำ) : ทำการทดสอบ treponemal ก่อน (EIA/CLIA) → ถ้าผลบวก ให้ทำการทดสอบ non-treponemal ตาม มีประโยชน์ในการตรวจพบผู้ป่วยระยะแรก1) กรณีที่ไม่สอดคล้อง (treponemal บวก, non-treponemal ลบ) ให้ตรวจซ้ำด้วย TP-PA
ในซิฟิลิสที่ตา แนะนำให้ตรวจ CSF เพื่อประเมินภาวะแทรกซ้อนของซิฟิลิสระบบประสาท4) อย่างไรก็ตาม ตามแนวทาง CDC ปี 2021 หากมีอาการทางตาแบบแยกเดี่ยว ความผิดปกติทางตาที่ได้รับการยืนยัน และการทดสอบ treponemal ให้ผลบวก การตรวจ CSF ก่อนการรักษาไม่จำเป็น3)
CSF-VDRL : ความจำเพาะสูงแต่ความไวต่ำCSF FTA-ABS : ความไวสูงแต่ความจำเพาะต่ำ
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : การย้อมสีผนังหลอดเลือด, การรั่วของหลอดเลือด, การเรืองแสงมากเกินไปของจานประสาทตา , ลายจุดเสือดาวใน ASP PC1) ยังมีประโยชน์ในการติดตามการตอบสนองต่อการรักษาเครื่องตรวจชั้นจอประสาทตา ด้วยแสง (OCT ) : การเปลี่ยนแปลงของจอประสาทตา ชั้นนอก (การทำลายแถบ EZ /IZ, การยกตัวของ RPE ), ภาวะบวมน้ำที่จุดรับภาพแบบถุงน้ำ, การยืนยันเยื่อเหนือจอประสาทตา 3) การเรืองแสงอัตโนมัติ (FAF ) : ใน ASP PC จะแสดงเป็นหย่อมเรืองแสงมากเกินไปและน้อยเกินไป3)
จำเป็นต้องแยกโรคจากซาร์คอยโดซิส ม่านตาอักเสบจากวัณโรค จอประสาทตาตายเฉียบพลัน (ARN )/PORN , APMPPE , คอรอยด์ อักเสบแบบเซอร์พิจิโนส จอประสาทตาอักเสบจากไซโตเมกาโลไวรัส จอประสาทตา อักเสบทอกโซพลาสมา โรคเบห์เซ็ต และมะเร็งต่อมน้ำเหลืองในลูกตา ต้องระมัดระวังเป็นพิเศษในผู้ป่วยที่ติดเชื้อ HIV4) 7) .
การรักษาซิฟิลิสทางปาก (กรณีไม่รุนแรง/การดูแลผู้ป่วยนอก):
ยาเม็ดซาวาซิลิน (250 มก.) 4 เม็ด วันละ 4 ครั้ง นาน 4 สัปดาห์
ซิฟิลิสทางระบบประสาทและซิฟิลิสทางตา (การรักษาในโรงพยาบาลด้วยการให้ยาทางหลอดเลือดดำ):
ในม่านตาอักเสบจากซิฟิลิส มักมีภาวะแทรกซ้อนของซิฟิลิสระบบประสาท และการรักษามาตรฐานคือการให้เพนิซิลลินทางหลอดเลือดดำขนาดสูงตามแนวทางของ CDC
เพนิซิลลิน จี ชนิดผลึกน้ำ : 1,800,000–2,400,000 หน่วย/วัน (300,000–400,000 หน่วย ทุก 4 ชั่วโมง ฉีดเข้าหลอดเลือดดำ หรือให้แบบหยดต่อเนื่อง) เป็นเวลา 10–14 วัน2) 3) 5) 1) .สูตรทางเลือก: โปรเคน เพนิซิลลิน จี 2.4 ล้านยูนิต ฉีดเข้ากล้ามวันละ 1 ครั้ง + โพรเบเนซิด 500 มก. รับประทานวันละ 4 ครั้ง นาน 10–14 วัน2) 1) .
Nwaobi et al. (2023) รายงานชายอายุ 46 ปีที่เป็นซิฟิลิสที่ตา RP R 1:64, TPHA 1:512 ได้รับการรักษาซิฟิลิสระบบประสาทด้วย IV PCG 4 ล้านยูนิตทุก 4 ชั่วโมง และการมองเห็น ฟื้นตัวหลังจาก 6 เดือน2) .
การรักษาเฉพาะที่ตา:
ยาหยอดตาสเตียรอยด์ + ยาหยอดตาขยายม่านตา (สำหรับการอักเสบของส่วนหน้าของลูกตา)
ในกรณีที่มีการอักเสบรุนแรง ให้เพิ่มสเตียรอยด์ ชนิดออกฤทธิ์ทั่วร่างกาย แต่ต้องใช้สเตียรอยด์ หลังจากเริ่มใช้ยาปฏิชีวนะแล้วเท่านั้น
การจัดการภาวะแทรกซ้อนทางจอประสาทตา :
การจี้จอประสาทตาด้วยแสง ในบริเวณที่ขาดเลือดการผ่าตัดน้ำวุ้นตา เพื่อรักษาภาวะวุ้นตา จอประสาทตา ผิดปกติชนิดเจริญเกิน
การประเมินประสิทธิผลของการรักษา:
ใช้การเปลี่ยนแปลงของ RP R (การทดสอบแอนติเจนไขมัน) เป็นข้อมูลอ้างอิง การลดลงของไทเทอร์แอนติบอดีเหลือ ≤8 เท่า หรือ ≤1/4 ของค่าเริ่มต้น ถือว่ามีผลการรักษาซิฟิลิส
การลดความไวต่อเพนิซิลลิน (desensitization) เป็นคำแนะนำอันดับแรก 1) 7) .
เซฟไตรอะโซน : 1–2 กรัม ฉีดเข้ากล้ามหรือฉีดเข้าเส้นวันละครั้ง นาน 14 วัน 1) 6) .ดอกซีไซคลิน : 200 มก./วัน (100 มก. วันละ 2 ครั้ง) นาน 28 วัน 1) 7) .
Cubelo และคณะ (2022) รายงานชายอายุ 24 ปีที่ติดเชื้อ HIV และแพ้ PCG ได้รับดอกซีไซคลิน 100 มก. วันละ 2 ครั้ง นาน 14 วัน RP R ลดลงจาก 1:1,024 เป็น 1:32 7) หลังจากนั้นจึงทำการลดความไวต่อ PCG
เกิดขึ้นเป็นปฏิกิริยาต่อไลโปโปรตีนที่ก่อการอักเสบจากเชื้อ Treponema pallidum ที่ตายแล้วภายใน 24 ชั่วโมงหลังจากเริ่มการรักษา
อาการ : ไข้ ปวดศีรษะ ปวดกล้ามเนื้อ เกิดขึ้นใน 30-70% ของซิฟิลิสระยะแรก และ 2% ของซิฟิลิสระบบประสาท 1) อาการทางตา : มีรายงานการมองเห็น ลดลง จุดรับภาพบวม จานประสาทตา บวม และจุดขุยสำลีการจัดการ : ให้การรักษาต่อไป ใช้ยาลดไข้และยาแก้ปวดเป็นการรักษาตามอาการ
Q
จะรักษาอย่างไรหากแพ้เพนิซิลลิน?
A
การลดความไวต่อเพนิซิลลินเป็นคำแนะนำแรก หากทำได้ยาก อาจใช้เซฟไตรอะโซน (1-2 กรัม วันละครั้ง นาน 14 วัน) หรือดอกซีไซคลิน (200 มก./วัน นาน 28 วัน) เป็นทางเลือก 1) 7) อย่างไรก็ตาม หลักฐานสำหรับทั้งสองอย่างในซิฟิลิสที่ตายังมีจำกัดเมื่อเทียบกับเพนิซิลลิน
Q
ควรหยุดการรักษาหากเกิดปฏิกิริยา Jarisch-Herxheimer หรือไม่?
A
ไม่ควรหยุดการรักษา แต่ให้ดำเนินการต่อ อาการทางระบบ เช่น ไข้และปวดศีรษะ ให้รักษาตามอาการด้วยยาลดไข้และยาแก้ปวด ปฏิกิริยารวมถึงอาการทางตา (การมองเห็น ลดลง, บวมของหัวประสาทตา ฯลฯ) มักเกิดขึ้นชั่วคราวและดีขึ้นเมื่อรักษาต่อเนื่อง
ระยะที่ 1
ระยะฟักตัว : 10-90 วัน
แผลริมแข็ง : ก้อนแข็งไม่เจ็บปวดบริเวณที่รับเชื้อ หายไปภายในประมาณ 4 สัปดาห์ อาจเกิดที่เยื่อบุตา หรือรอบดวงตา
ระยะที่สอง
ระยะเวลาที่ปรากฏ : 4-10 สัปดาห์หลังจากแผลริมแข็งปรากฏ
การแพร่กระจายทั่วร่างกาย : บุกรุกเส้นประสาท ตา ระบบทางเดินอาหาร และตับผ่านทางเลือด ดวงตามีส่วนร่วมประมาณ 10% ของกรณี ผื่น maculopapular ที่ฝ่ามือและฝ่าเท้าพบในมากกว่า 70% ของกรณี
อาการทางตา : ม่านตาอักเสบ จอประสาทตา อักเสบ และประสาทตาอักเสบเป็นหลัก
ระยะแฝง
การจำแนก : ระยะแรก (ภายใน 1 ปี) และระยะหลัง (หลังจาก 1 ปี)
การดำเนินโรค : ประมาณ 1 ใน 3 ของผู้ที่ไม่ได้รับการรักษาจะดำเนินไปสู่ระยะที่ 3 ซิฟิลิสที่ตาอาจปรากฏแม้ไม่มีอาการ
ระยะที่ 3
ระบบหัวใจและหลอดเลือด : หลอดเลือดแดงใหญ่อักเสบ, โป่งพองของหลอดเลือดแดงใหญ่
ซิฟิลิสของระบบประสาท : เยื่อหุ้มสมองอักเสบจากซิฟิลิส, ซิฟิลิสของเยื่อหุ้มสมองและหลอดเลือด, ไขสันหลังเสื่อม, อัมพาตแบบค่อยเป็นค่อยไป
อาการทางตา : รูม่านตา อาร์ไกล์ โรเบิร์ตสัน, เส้นประสาทตา ฝ่อ, กัมมา
กัมมา (Gumma) : ปฏิกิริยาแกรนูโลมาชนิดไม่ร้ายเฉพาะที่ เกิดขึ้นทั่วร่างกายรวมถึงคอรอยด์ และม่านตา
Treponema pallidum กระตุ้นการผลิต IL-1β, IL-6, IL-12 และ TNF -α ผ่านสัญญาณที่ขึ้นกับ TLR2/TLR4/TLR5 ทำให้เกิดการทำลายเนื้อเยื่อคล้ายปฏิกิริยาภูมิไวเกินชนิด delayed-type 1) เซลล์ CD4+ และมาโครฟาจมีบทบาทหลักในรอยโรคระยะที่ 1 ในขณะที่เซลล์ CD8+ มีบทบาทหลักในระยะที่ 2 การผลิต IFN-γ กระตุ้นและเคลื่อนย้ายมาโครฟาจ
Treponema pallidum มีความสามารถในการเจริญเติบโตช้าและบุกรุกเนื้อเยื่อที่มีภูมิคุ้มกันพิเศษ เช่น ตา ระบบประสาทส่วนกลาง และรก 1) การตายแบบอะพอพโทซิส ของเซลล์ CD4+ ผ่านวิถีการตายที่เกี่ยวข้องกับ Fas ส่งผลให้การกำจัดทางภูมิคุ้มกันไม่สมบูรณ์ ทำให้เกิดการติดเชื้อเรื้อรัง
ในผู้ป่วยที่ติดเชื้อ HIV การดำเนินของซิฟิลิสที่ตาหลังระยะที่สองจะเร็วขึ้น การเกี่ยวข้องของตาทั้งสองข้างพบได้บ่อยในผู้ป่วย HIV บวก 62% เทียบกับผู้ป่วย HIV ลบ 38% (การศึกษาใน 96 ราย)1) ในโรคเอดส์ การตรวจทางซีรั่มอาจให้ผลลบลวง จึงต้องระมัดระวังในการวินิจฉัย
iCNV ที่เกิดร่วมกับซิฟิลิสทางตาเป็นภาวะที่พบได้น้อยมาก ในรายงานของ Świerczyńska et al. (2021) การฉีด aflibercept เข้าแก้วตา ทำให้โรคคงที่ด้วยการฉีดครั้งเดียวในประมาณ 1/3 ของกรณี และการมองเห็น คงที่ด้วยการฉีดสองครั้งในประมาณ 2/3 ของกรณี 6) .
รายงานดังกล่าวรวมถึงกรณีที่รักษาด้วย ceftriaxone 2 กรัม/วัน ทางหลอดเลือดดำเป็นเวลา 14 วัน เนื่องจากการแพ้เพนิซิลลิน iCNV ไม่หายไปด้วยการรักษาด้วยยาต้านจุลชีพเพียงอย่างเดียว และการเพิ่มการฉีดยา anti-VEGF เข้าแก้วตามีประสิทธิผล 6) .
โดยทั่วไป หลอดเลือดอักเสบจอประสาทตา จากซิฟิลิสมัก被认为是หลอดเลือดแดงอักเสบหรือชนิดผสม แต่มีรายงานกรณีที่มีหลอดเลือดดำอักเสบเด่นในผู้ป่วยที่ติดเชื้อ HIV ร่วม
Mammo et al. (2022) รายงานกรณีชายอายุ 53 ปีที่ติดเชื้อ HIV มี panuveitis ชนิดหลอดเลือดดำเด่น รักษาด้วย IV PCG 4 ล้านยูนิต เป็นเวลา 14 วัน × 2 คอร์ส 9) หลังการรักษา เกิด paravenous pigmentary retinopathy ผลการตรวจคล้าย PPRCA โดยไม่มีการเปลี่ยนแปลงเม็ดสีแบบกระดูก
การรวมกันของ EDI-OCT , การเรืองแสงอัตโนมัติมุมกว้างพิเศษ (FAF ) และ ICG คาดว่าจะช่วยเพิ่มความแม่นยำในการวินิจฉัยซิฟิลิสที่ตา 3) 1) ICG ตรวจพบจุดด่างดำในคอรอยด์ จุดร้อน และหลอดเลือดคอรอยด์ ที่พร่ามัว การสะสมของผลการถ่ายภาพหลายรูปแบบเหล่านี้อาจช่วยในการแยกความแตกต่างจากซาร์คอยโดซิส และวัณโรค
Chauhan K, Bhatt DL, Bhardwaj P, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. DOI:10.1080/09273948.2023.2217246.
Nwaobi S, Nwaobi A, Karunakaran K, et al. Through the Eyes: A Case of Ocular Syphilis. Cureus. 2023;15(11):e48XXX. PMC10694475.
Kayabai M, Doğan R, Kaçar İ, et al. Presentation of Ocular Syphilis with Bilateral Optic Neuropathy : A Rare Case Report. Neuro-Ophthalmology. 2023. PMC10732629.
Fekri S, Golabdar M, Rahimi M, et al. The First Reported Case of Ocular Syphilis in an Iranian Patient Presenting with Intermediate Uveitis. J Ophthalmic Vis Res. 2023. PMC10794801.
Das P, Chakraborty PP, Mondal SK, et al. Ocular syphilis in antibiotic era: A review with case series. Indian J Sex Transm Dis AIDS. 2025. PMC12716672.
Świerczyńska MP, Nowak M, Michalak J, et al. Choroidal neovascularization secondary to ocular syphilis treated with intravitreal aflibercept. Rom J Ophthalmol. 2021;65(4). PMC8764425.
Cubelo M, Almeida MJ, Sobrinho-Simões J, et al. A Case of Ocular Syphilis in an HIV-Positive Patient With Penicillin Allergy. Cureus. 2022;14(9). PMC9574520.
Kiani R, Patel L, Gupta N, et al. Blurry Diagnosis of Ocular Syphilis: A Case Report. Cureus. 2022;14(10). PMC9635406.
Mammo DA, Ober MD, Dansingani KK. Ocular Syphilis With Phlebitis and Paravenous Pigmentary Retinopathy. J VitreoRetinal Dis. 2022. PMC9954775.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต