전안부

매독의 안과적 징후 (안매독)
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 매독의 안과적 징후란?
섹션 제목: “1. 매독의 안과적 징후란?”안매독(ocular syphilis)은 매독 트레포네마(Treponema pallidum subsp. pallidum)가 안조직에 감염하여 안내 염증을 일으키는 병태입니다. 모든 안구 구조가 침범될 수 있으며, 임상 양상이 다양하여 ‘위대한 모방자(the great imitator)‘라고 불립니다. 치료는 신경매독에 준하여 진행합니다.
전 세계적으로 1549세 연령에서 연간 570600만 건의 새로운 매독 감염이 보고됩니다1). 모든 매독 증례 중 안구 침범은 약 0.6~2%로 알려져 있습니다1)2). 노스캐롤라이나 연구에서는 4,232예 중 63예(1.5%)에서 안매독이 확인되었으며, 이 중 38%가 1기 또는 2기 매독 시점에 진단되었습니다1). 최근에는 MSM 및 HIV 동시 감염 환자를 중심으로 증가 추세에 있습니다. 일본에서도 페니실린 도입 후 유병률이 현저히 감소했지만, 감염 사례가 다시 증가하고 있습니다.
이 질환은 1530년 Girolamo Fracastoro가 『Syphilis sive Morbus Gallicus』에서 처음 명명하였고, 1905년 Fritz Schaudinn과 Erich Hoffmann이 스피로헤타 병인을 발견했습니다1).
안매독은 1기부터 3기, 잠복기를 포함한 모든 병기에서 발생할 수 있습니다. 안구 증상이 매독 진단의 첫 번째 계기가 되는 경우도 있습니다. 따라서 원인 불명의 포도막염에서는 항상 매독을 고려해야 합니다.
2. 주요 증상 및 임상 소견
섹션 제목: “2. 주요 증상 및 임상 소견”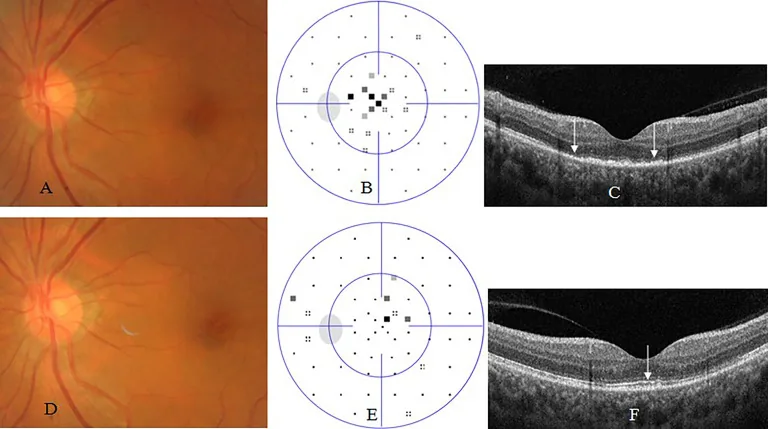
자각 증상
섹션 제목: “자각 증상”- 시력 저하: 급성에서 만성으로 진행됩니다. 정도는 경미한 시야 흐림부터 심한 시력 장애까지 다양합니다.
- 비문증 및 광시증: 유리체 혼탁이나 망막염에 동반되어 나타납니다.
- 안통 및 충혈: 전안부 염증(포도막염, 공막염)에서 관찰됩니다.
- 눈부심: 염증이 진행됨에 따라 악화됩니다.
- 단안성 또는 양안성(HIV 양성에서는 양안성이 많음)2).
- 안구 증상이 매독의 첫 번째 징후로 나타날 수 있습니다2)5).
임상 소견
섹션 제목: “임상 소견”안매독의 소견은 침범된 부위에 따라 다양한 형태를 보입니다.
포도막 및 후안부
포도막염: 전방, 후방, 또는 범포도막염 모두 가능. 육아종성 또는 비육아종성. Barile과 Flynn의 24예 보고에서는 육아종성 홍채모양체염이 가장 많았음(46%) 1).
ASPPC(급성 매독성 후극부 원반모양 맥락망막염): 2기 매독 환자에서 보고됨. 황반부에서 유두 근처의 RPE 수준에 원반모양의 황색 병변. OCT에서 외층 망막 및 RPE 부위의 파열과 과반사 융기를 보임. 항생제 치료에 잘 반응함.
망막혈관염/망막염: 동맥과 정맥 모두 침범됩니다. 무관류 영역은 증식성 유리체망막병증을 유발할 수 있습니다.
시신경과 동공
시신경염: 단안성 또는 양안성. 전부 또는 구후시신경염, 유두부종, 신경망막염, 시신경위축. 안매독의 12~78%에서 시신경 침범이 관찰됩니다3).
아가일 로버트슨 동공: 축동, 대광반사 소실되나 근접반응은 유지. 3기에 흔하지만 조기에도 나타날 수 있습니다.
안구운동 이상: 3기에서는 상안와열 증후군, 뇌간 경색, 동맥류 압박으로 발생합니다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”병원체와 전파 경로
섹션 제목: “병원체와 전파 경로”- 병원체: 매독 트레포네마(Treponema pallidum). 스피로헤타목의 편성 기생체1).
- 전파: 성적 접촉(약 60%의 전파율)이 주요 경로입니다. 태반 감염을 통해 선천성 매독이 발생합니다1).
위험 요인
섹션 제목: “위험 요인”- MSM: 미국의 주요 위험 요인1).
- HIV 동시 감염: 안구 매독 위험을 약 2배 증가시킴1). 양안성 경향이 있고 후안부 침범이 많음. CD4 수치 <200 cells/ml, 바이러스 양 >200 copies/ml에서 유병률이 상승함.
- 다수의 성 파트너, 콘돔 미사용8).
선천성 매독
섹션 제목: “선천성 매독”태반 감염을 통해 발생함. 조기 선천성 매독에서는 맥락망막염을 나타냄. 후기 선천성 매독에서는 Hutchinson 삼징후(영구치의 M형 결손, 내이성 난청, 각막 실질염)가 특징적임. 일본에서는 생후 초기에 발견 및 치료되므로 후기 발현 사례는 드물다고 알려짐.
HIV 동시 감염은 안구 매독의 중요한 위험 요인이며, 매독 진단 시 모든 환자에게 HIV 검사가 권장됩니다. HIV 양성인 경우 포도막염의 중증도가 증가하고 양안성이 되기 쉬워 임상 양상이 변화합니다. 또한 AIDS에서는 혈청학적 검사가 위음성으로 나올 수 있으므로 주의가 필요합니다 1).
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”원인 불명의 포도막염에서는 항상 매독을 고려하고 높은 의심 지수를 유지하는 것이 중요합니다.
혈청학적 검사
섹션 제목: “혈청학적 검사”일본 진료에서는 다음 두 가지 검사를 조합합니다.
| 검사 종류 | 대표적 검사 | 용도 |
|---|---|---|
| 비트레포네마 검사 (STS) | RPR, VDRL | 감염 선별 및 치료 효과 판정 |
| 트레포네마 검사 (TP 항원법) | TPHA, FTA-ABS, TP-PA | 특이적 확진 진단 |
- 활동성 판정: RPR 16배 이상, TPHA 1,280배 이상 → 활동성 높음.
- 치료 효과 판정: RPR 8배 이하 또는 초기치의 1/4 이하로 감소 → 구매 효과 있음.
- 프로존 현상: 고역가에서 비트레포네마 검사가 위음성일 수 있음 (희석 검사 필요).
- 역순서 알고리즘(CDC 권장): 먼저 트레포네마 검사(EIA/CLIA) → 양성이면 비트레포네마 검사 순서로 시행. 초기 증례 검출에 유리1). 불일치 예(트레포네마 양성, 비트레포네마 음성)는 TP-PA로 재검사.
뇌척수액 검사(CSF)
섹션 제목: “뇌척수액 검사(CSF)”안매독에서는 신경매독 합병 평가를 위해 CSF 검사가 권장됨4). 그러나 CDC 2021 가이드라인에 따르면, 고립된 안증상, 확인된 안이상, 트레포네마 검사 양성이 모두 충족되는 경우 치료 전 CSF 검사는 필수가 아님3).
- CSF-VDRL:특이도는 높지만 민감도는 낮습니다.
- CSF FTA-ABS:민감도는 높지만 특이도는 낮습니다.
안과 영상 검사
섹션 제목: “안과 영상 검사”- 형광안저혈관조영술(FA):혈관벽 염색, 혈관 누출, 시신경유두 과형광, ASPPC에서 표범반점 패턴1). 치료 효과 모니터링에도 유용합니다.
- 광간섭단층촬영(OCT):외층 망막 변화(EZ/IZ 띠 파괴, RPE 융기), 낭포황반부종, 망막전막 확인3).
- 자가형광(FAF):ASPPC에서 과형광 및 저형광 패치를 보입니다3).
감별 진단
섹션 제목: “감별 진단”사르코이드증, 결핵성 포도막염, 급성 망막 괴사(ARN)/PORN, APMPPE, 사행성 맥락막염, 거대세포바이러스 망막염, 톡소포자충 망막염, 베체트병, 안내 림프종 등과의 감별이 필요하다. HIV 양성 환자에서는 특히 주의를 요한다4)7).
5. 표준적 치료법
섹션 제목: “5. 표준적 치료법”일본에서의 표준 치료
섹션 제목: “일본에서의 표준 치료”경구 구매 요법(경증/외래 관리 시):
- 사와실린 정(250 mg) 4정 1일 4회 분할 4주 투여.
신경매독 및 안매독(입원 정맥 요법):
매독성 포도막염에서는 신경매독 합병이 많으며, CDC 가이드라인에 따른 고용량 페니실린 정맥주사 요법이 표준입니다.
- 수정결정 페니실린 G: 1,800만
2,400만 단위/일 (300만400만 단위를 4시간마다 정맥주사 또는 지속적 점적주입) 10~14일간2)3)5)1). - 대체 요법: 프로카인 페니실린 G 240만 단위 근육주사 1일 1회 + 프로베네시드 500 mg 경구 1일 4회, 10~14일간2)1).
Nwaobi 등(2023)이 보고한 46세 남성에서 RPR 1:64, TPHA 1:512의 안매독에 대해 IV PCG 400만 단위 q4h로 신경매독 치료를 시행하였고, 6개월 후 시력이 회복되었다2).
안구 국소 치료:
망막 합병증 대처:
- 무관류 영역에 대한 망막 광응고술.
- 증식성 유리체망막병증에 대한 유리체 절제술.
치료 효과 판정:
RPR(지질항원법)의 추이를 참고합니다. 항체가가 8배 이하 또는 초기치의 1/4 이하로 감소하면 구매 효과가 있는 것으로 판단합니다.
페니실린 알레르기 대응
섹션 제목: “페니실린 알레르기 대응”페니실린 탈감작(desensitization)이 첫 번째로 권장됩니다1)7).
- 세프트리악손: 1~2g 근육주사 또는 정맥주사 1일 1회 × 14일1)6).
- 독시사이클린: 200mg/일(100mg×2회) × 28일1)7).
Cubelo 등(2022)은 HIV 양성·PCG 알레르기가 있는 24세 남성에게 독시사이클린 100mg BID 14일을 투여하여 RPR이 1:1,024에서 1:32로 감소했음을 보고했습니다7). 이후 PCG 탈감작을 시행했습니다.
야리쉬-헤르크스하이머 반응
섹션 제목: “야리쉬-헤르크스하이머 반응”치료 시작 24시간 이내에 사멸한 매독균 유래 염증성 지질단백질에 대한 반응으로 발생합니다.
- 증상: 발열, 두통, 근육통. 조기 매독의 30~70%, 신경 매독의 2%에서 발생합니다1).
- 안증상: 시력 저하, 황반 부종, 시신경 유두 부종, 면화반이 보고되었습니다.
- 대응: 치료를 지속합니다. 대증 요법으로 해열제 및 진통제를 사용합니다.
페니실린 탈감작이 우선 권장된다. 이것이 어려운 경우 대체 약물로 세프트리악손(1~2g 1일 1회, 14일간) 또는 독시사이클린(200mg/일, 28일간)이 사용된다1)7). 그러나 어느 쪽도 안매독에 대한 근거는 페니실린에 비해 제한적이다.
치료를 중단하지 않고 계속합니다. 발열이나 두통 등의 전신 증상에는 해열제·진통제로 대증 요법을 시행합니다. 안구 증상(시력 저하, 유두 부종 등)을 포함한 반응은 일반적으로 일시적이며, 치료를 계속하면 호전됩니다.
6. 병태생리학·상세한 발병 기전
섹션 제목: “6. 병태생리학·상세한 발병 기전”매독의 4기와 안구 침범 시기
섹션 제목: “매독의 4기와 안구 침범 시기”제1기
잠복기: 10~90일.
하감(Chancre): 접종 부위에 무통성 경결. 약 4주 후 소실. 결막이나 눈 주위에 발생할 수도 있음.
2기
발생 시기: 하감 출현 후 4~10주.
전신 파종: 혈행성으로 신경, 눈, 소화기, 간을 침범. 눈은 약 10%에서 관련됨. 손바닥과 발바닥의 반구진 발진이 70% 이상에서 나타남.
안 소견: 주로 포도막염, 망막염, 시신경염.
잠복기
분류: 조기(1년 이내)와 후기(1년 이후).
경과: 치료하지 않은 경우 약 1/3이 3기로 진행합니다. 무증상이라도 안매독이 나타날 수 있습니다.
3기
심혈관계: 대동맥염, 대동맥류.
신경매독: 수막매독, 수막혈관매독, 척수로, 진행성 마비.
안소견: 아가일 로버트슨 동공, 시신경 위축, 고무종.
고무종(Gumma):양성 국소 육아종 반응. 맥락막과 홍채를 포함한 전신에서 발생합니다.
면역 반응과 조직 손상 기전
섹션 제목: “면역 반응과 조직 손상 기전”매독 트레포네마는 TLR2/TLR4/TLR5 의존적 신호전달을 통해 IL-1β, IL-6, IL-12, TNF-α 생성을 유도하여 지연형 과민반응과 유사한 조직 손상을 일으킵니다1). CD4+ 세포와 대식세포가 1기 병변을 지배하고, CD8+ 세포가 2기 병변을 지배합니다. IFN-γ 생성은 대식세포를 활성화하고 이동시킵니다.
면역 회피와 만성 감염
섹션 제목: “면역 회피와 만성 감염”매독 트레포네마는 느린 증식과 함께 눈, 중추신경계, 태반 등의 면역 특권 조직으로 침투하는 능력을 가지고 있습니다1). Fas 관련 사멸 경로를 통한 CD4+ 세포의 세포자멸사로 면역 제거가 불완전해져 만성 감염이 성립됩니다.
HIV 동시 감염의 영향
섹션 제목: “HIV 동시 감염의 영향”HIV 양성 환자에서는 2기 이후 안매독 진행이 가속화됩니다. 양안 침범은 HIV 양성 환자의 62%에서 발생하는 반면 HIV 음성 환자는 38%입니다 (96례 연구)1). AIDS에서는 혈청학적 검사가 위음성으로 나올 수 있어 진단 시 주의가 필요합니다.
7. 최신 연구 및 향후 전망 (연구 단계 보고)
섹션 제목: “7. 최신 연구 및 향후 전망 (연구 단계 보고)”염증성 맥락막 신생혈관(iCNV)에 대한 항VEGF 치료
섹션 제목: “염증성 맥락막 신생혈관(iCNV)에 대한 항VEGF 치료”안매독과 관련된 iCNV는 매우 드문 질환입니다. Świerczyńska 등(2021)의 보고에 따르면, 아플리버셉트 유리체강내 주사 1회로 약 1/3의 환자에서 질병 안정화가, 2회 주사로 약 2/3에서 시력 안정화가 이루어졌습니다6).
동일 보고에는 페니실린 알레르기로 인해 세프트리악손 2g/일 IV 14일로 치료받은 증례가 포함되었습니다. iCNV는 항생제 치료만으로는 소실되지 않았으며, 추가적인 항VEGF 유리체강내 주사가 효과적이었습니다6).
정맥 우위형 매독성 망막혈관염
섹션 제목: “정맥 우위형 매독성 망막혈관염”일반적으로 매독성 망막혈관염은 동맥염 또는 혼합형이 더 흔하지만, HIV 동시감염 환자에서 정맥염이 우세한 증례가 보고되었습니다.
Mammo 등(2022)은 53세 HIV 양성 남성에서 정맥염이 우세한 범포도막염을 보여 IV PCG 400만 단위 14일 × 2코스로 치료한 증례를 보고했습니다9). 치료 후 부정맥 색소성 망막병증(paravenous pigmentary retinopathy)으로 진행되었습니다. 골소체 모양 색소 변화가 없다는 점에서 PPRCA와 유사한 소견이었습니다.
다중모달 영상을 통한 진단 정확도 향상
섹션 제목: “다중모달 영상을 통한 진단 정확도 향상”EDI-OCT, 초광각 자가형광(FAF), ICG의 조합은 안구 매독의 진단 정확도를 향상시킬 것으로 기대됩니다3)1). ICG에서는 맥락막의 암점, 핫스팟, 흐릿한 맥락막 혈관이 검출됩니다. 이러한 다중모드 영상 소견의 축적은 유육종증 및 결핵과의 감별에 기여할 가능성이 있습니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”- Chauhan K, Bhatt DL, Bhardwaj P, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. DOI:10.1080/09273948.2023.2217246.
- Nwaobi S, Nwaobi A, Karunakaran K, et al. Through the Eyes: A Case of Ocular Syphilis. Cureus. 2023;15(11):e48XXX. PMC10694475.
- Kayabai M, Doğan R, Kaçar İ, et al. Presentation of Ocular Syphilis with Bilateral Optic Neuropathy: A Rare Case Report. Neuro-Ophthalmology. 2023. PMC10732629.
- Fekri S, Golabdar M, Rahimi M, et al. The First Reported Case of Ocular Syphilis in an Iranian Patient Presenting with Intermediate Uveitis. J Ophthalmic Vis Res. 2023. PMC10794801.
- Das P, Chakraborty PP, Mondal SK, et al. Ocular syphilis in antibiotic era: A review with case series. Indian J Sex Transm Dis AIDS. 2025. PMC12716672.
- Świerczyńska MP, Nowak M, Michalak J, et al. Choroidal neovascularization secondary to ocular syphilis treated with intravitreal aflibercept. Rom J Ophthalmol. 2021;65(4). PMC8764425.
- Cubelo M, Almeida MJ, Sobrinho-Simões J, et al. A Case of Ocular Syphilis in an HIV-Positive Patient With Penicillin Allergy. Cureus. 2022;14(9). PMC9574520.
- Kiani R, Patel L, Gupta N, et al. Blurry Diagnosis of Ocular Syphilis: A Case Report. Cureus. 2022;14(10). PMC9635406.
- Mammo DA, Ober MD, Dansingani KK. Ocular Syphilis With Phlebitis and Paravenous Pigmentary Retinopathy. J VitreoRetinal Dis. 2022. PMC9954775.
