외관
색조: 흰색에서 황백색. 경계가 불명확하고 푹신한 솜털 같은 질감.
크기: 일반적으로 시신경 유두 면적의 1/3 미만

면화반(cotton wool spots)은 망막 표층에 나타나는 작고 황백색(회백색)의 약간 융기된 병변입니다. 다른 이름으로 ‘연성 백반’이라고도 합니다.
건강한 환자에서 면화반이 관찰되는 것은 정상이 아닙니다. 한쪽 눈에 하나만 있어도 당뇨망막병증이나 고혈압망막병증의 가장 초기 안저 소견일 가능성이 높습니다. 과거력이 없는 면화반 환자의 50%에서 이완기 혈압 90 mmHg 이상 상승, 20%에서 혈당 상승이 관찰됩니다.
병변은 시신경 유두 주변 및 상하 이측 아케이드 혈관을 따라 호발합니다. 경계가 불명확한 흰색에서 노란색의 반점 병변으로 관찰됩니다.
병변은 시간이 지남에 따라 소실됩니다. 보통 6~12주 내에 사라지지만, 당뇨망막병증 환자에서는 더 오래 지속될 수 있습니다.
외관
색조: 흰색에서 황백색. 경계가 불명확하고 푹신한 솜털 같은 질감.
크기: 일반적으로 시신경 유두 면적의 1/3 미만
호발 부위
시신경 유두 주변: 유두 주변에 다발할 수 있음
아케이드 따라: 상하 측두 아케이드 혈관을 따라 나타남
경과
자연 소실: 보통 6~12주 내에 사라짐
지속 예: 당뇨망막병증에서는 더 오래 지속될 수 있음
임상적 의의
정상 아님: 건강한 눈에서는 관찰되지 않는 이상 소견
전신 질환의 징후: 고혈압, 당뇨병 등 전신 질환의 안저 징후
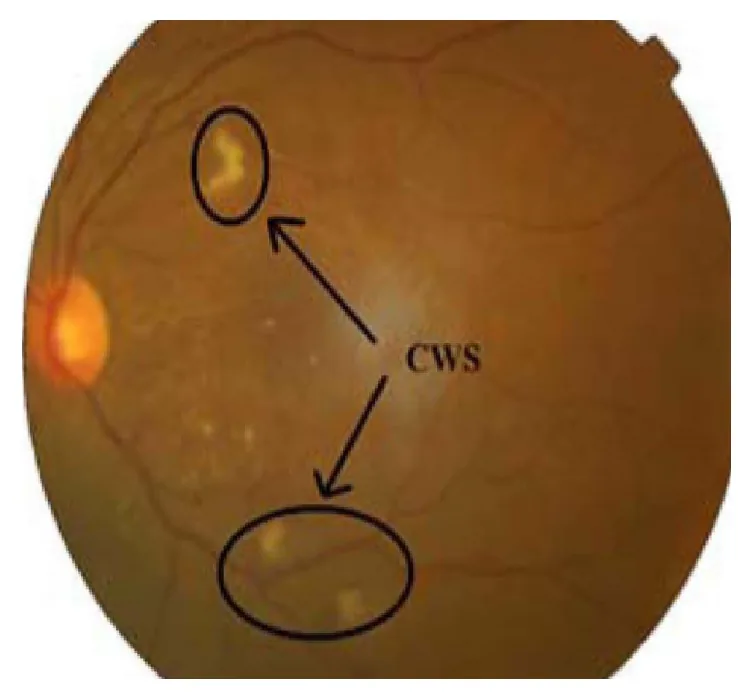
일반적으로 면화반 자체는 시각적 증상을 유발하지 않습니다. 중심와가 침범된 경우 시력 저하가 나타날 수 있습니다. 기저 질환으로 인한 전신 증상이 동반될 수도 있습니다.
각 원인 질환에 따른 증상의 예는 다음과 같습니다.
산동 하 안저 검사에서 후극부 망막 표층에 흰색, 경계가 불명확하고 약간 융기된 병변으로 관찰됩니다. 병변은 다발성 가장자리를 보이며 솜털 같은 부드러운 질감이 특징입니다. 유수 신경 섬유로 오인되기 쉽지만 모양과 질감이 모두 다릅니다.
다음은 주요 흰색 병변의 감별 진단입니다.
| 병변명 | 색조/질감 | 존재하는 층 |
|---|---|---|
| 연성 백반 (면화반) | 흰색, 부드러움, 경계 불명확 | 신경섬유층 |
| 경성 백반 | 노란색, 단단함, 경계 명확 | 외망상층 |
| 드루젠 | 황백색, 과립상 | 색소상피하 |
대표적인 증례의 소견을 아래에 제시한다.
면화반 자체에 대한 직접적인 치료법은 없습니다. 병변은 일반적으로 6~12주 내에 자연적으로 소실됩니다. 최우선은 기저 질환을 확인하고 치료하는 것이며, GCA가 의심되는 경우 시력 상실을 방지하기 위해 응급 대응이 필요합니다. 자세한 내용은 “표준 치료법” 항목을 참조하십시오.
면화반은 특정 질환이 아니라 다양한 전신 질환 및 국소 질환의 안저 징후입니다. 원인은 크게 네 가지 범주로 분류됩니다.
허혈성
면역/염증성
감염성
기타
색전성: Purtscher 유사 망막병증(경동맥 색전, 심인성 색전, 약물 유발)
종양성: 백혈병(정맥 확장, 구불구불함, 출혈, 면화반, Roth 반점), 림프종, 전이
COVID-19: 폐렴 회복 환자 27명 중 6명(22%)에서 솜털 모양 백반이 관찰됨2)
화학요법 약물(젬시타빈, 시스플라틴)은 Purtscher 유사 망막병증으로서 솜털 모양 백반을 유발할 수 있습니다. 당뇨병과 고혈압은 젬시타빈 유발 Purtscher 유사 망막병증의 위험을 증가시킵니다. 1)
COVID-19에서는 응고항진 상태와 혈관 내피에 대한 직접적인 바이러스 감염으로 인한 혈관염이 기전으로 생각됩니다. 2)
망막정맥폐쇄(RVO)에서는 초기 임상 소견으로 솜털 모양 백반이 나타날 수 있습니다. 4)
고혈압과 당뇨병이 가장 흔한 원인입니다. 기왕력이 없는 환자라도 면화반이 발견된 경우 50%에서 이완기 혈압 90 mmHg 이상 상승, 20%에서 혈당 상승이 관찰됩니다.
진단은 일반적으로 산동 하 안저 검사로 이루어집니다. 병변 확인 후 기저 질환에 대한 정밀 검사가 필수적입니다.
다음은 주요 영상 검사와 그 소견입니다.
| 검사법 | 주요 소견 |
|---|---|
| 안저 검사 | 흰색, 경계가 불명확한 융기성 병변 (신경섬유층 수준) |
| OCT | 신경섬유층의 고반사와 함께 국소적 비후(급성기) → 내층 얇아짐(회복기) |
| FA | 인접 모세혈관 무관류 영역 |
각 검사의 상세 소견은 아래와 같습니다.
망막동맥폐쇄의 감별 진단에서도 솜털반점 평가가 필요합니다. 5)
초기 검사로 다음을 시행합니다.
필요에 따라 추가하는 검사는 다음과 같습니다.
유수신경섬유, 경성 백반, 망막 침윤, 망막염, 드루젠, 맥락망막 위축과의 감별이 중요하다.
초기 검사로 혈압 측정, HbA1c, CBC, HIV 검사가 권장됩니다. 필요에 따라 심초음파, 경동맥 초음파, ESR, CRP, 응고 검사를 추가합니다. GCA가 의심되는 경우 측두동맥 초음파가 감별에 유용하며, 응급 대응이 필요할 수 있습니다.
면화반 자체에 대한 직접적인 치료법은 없습니다. 기저 질환의 확인과 치료가 본질입니다. 병변은 일반적으로 6~12주 내에 자연 소실됩니다.
HIV 감염 환자에서 CD4 수치가 200 미만인 경우, 새로운 면화반은 바이러스성 망막염의 초기 징후일 수 있으므로 주의가 필요합니다.
다음은 기저 질환별 치료 및 결과를 요약한 것입니다.
| 기저 질환 | 치료 | 결과 |
|---|---|---|
| GCA | 고용량 스테로이드 요법 | 수개월 내 소실3) |
| 고혈압 | 항고혈압 치료 | 수개월 내 소실 |
| 빈혈 | 원인 치료 | 혈액 개선으로 소실 |
대부분의 경우 후유증 없이 소실됩니다. 그러나 중심와가 침범되거나 GCA로 인한 시신경병증이 발생한 경우 시력 장애가 남을 수 있습니다. GCA에서는 최대 20%에서 영구적인 시력 상실이 발생합니다. 3)
면화반은 망막 세동맥 폐쇄로 인한 허혈 후에 발생합니다. 이는 국소적인 축삭 수송 잔해물의 축적과 관련이 있으며, 망막 허혈을 나타내는 소견입니다. 3)
과정은 다음과 같습니다: 망막 세동맥의 미세경색 → 모세혈관전 세동맥 폐쇄 → 신경섬유층 경색.
국소 허혈로 인해 축삭 수송(axoplasmic flow)이 차단됩니다. 차단된 축삭 내에 미토콘드리아와 세포 내 물질이 축적되어 신경섬유가 부풀어 오릅니다. 이 부종 조직이 안저에서 흰색에서 황백색 병변으로 관찰됩니다.
조직학적으로 **세포질체(cytoid bodies)**가 특징적인 소견입니다. 세포질체는 부종이 있는 신경절 세포 축삭의 호산성 조각으로, 축적된 미토콘드리아와 세포 내 물질로 채워져 있습니다.
특정 원인에 의한 면화반은 Purtscher 유사 망막병증의 기전을 따릅니다.
COVID-19 환자에서 망막 미세혈관 장애 보고가 증가하고 있습니다. COVID-19 폐렴 회복 환자 27명 중 6명(22%)에서 면화반이 관찰되었다는 보고가 있으며, SARS-CoV-2의 혈관 내피에 대한 영향이 주목받고 있습니다. 2) OCT-A를 통한 flow void 시각화가 병태 평가에 기여하고 있습니다.
Tocilizumab은 GCA 치료에서 재발 예방에 효과적인 것으로 나타났습니다. 재발까지의 시간 연장과 스테로이드 누적 용량 감소가 기대됩니다. 3) 측두동맥 초음파는 비침습적 GCA 진단법으로 보급되고 있습니다. 양측 halo sign의 특이도 100%라는 보고는 진단 정확도 향상에 기여합니다. 3)
Gemcitabine을 비롯한 화학요법 약물에 의한 망막 독성에 대한 인식이 높아지고 있습니다. 당뇨병·고혈압 동반 환자에서 특히 위험이 높으며, 화학요법 중 정기적인 안과 모니터링의 중요성이 강조되고 있습니다. 1)
Brummer SR, Joffe JA, Liggett PE. Chemotherapy-induced retinopathy in a diabetic and hypertensive patient with stage 4 metastatic pancreatic adenocarcinoma. J Vitreoret Dis. 2023;7(3):242-244.
Bottini AR, Steinmetz S, Blinder KJ, Shah GK. Purtscher-like retinopathy in a patient with COVID-19. Case Rep Ophthalmol Med. 2021;2021:6661541.
Fu L, O’Sullivan EP. Giant cell arteritis presenting as bilateral cotton wool spots. Cureus. 2022;14(10):e29804.
Retinal Vein Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.
Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.