Erscheinungsbild
Farbe: weiß bis gelblich-weiß. Unscharfe Begrenzung und flauschige, watteartige Textur
Größe: normalerweise weniger als 1/3 der Fläche der Papille

Cotton-Wool-Spots sind kleine, gelblich-weiße (grau-weiße), leicht erhabene Läsionen in der oberflächlichen Netzhaut. Sie werden auch als „weiche Exsudate“ bezeichnet.
Bei gesunden Patienten ist das Auftreten von Cotton-Wool-Flecken nicht normal. Selbst ein einzelner Fleck an einem Auge kann ein frühestes Funduszeichen einer diabetischen Retinopathie oder hypertensiven Retinopathie sein. Bei 50% der Patienten mit Cotton-Wool-Flecken ohne Vorgeschichte wird ein diastolischer Blutdruck von ≥90 mmHg festgestellt, bei 20% ein erhöhter Blutzuckerspiegel.
Die Läsionen treten bevorzugt um die Papille und entlang der oberen und unteren temporalen Arkaden auf. Sie erscheinen als unscharf begrenzte, weiße bis gelbliche fleckige Läsionen.
Die Läsionen bilden sich im Laufe der Zeit zurück. Sie verschwinden normalerweise innerhalb von 6–12 Wochen, können aber bei Patienten mit diabetischer Retinopathie länger bestehen bleiben.
Erscheinungsbild
Farbe: weiß bis gelblich-weiß. Unscharfe Begrenzung und flauschige, watteartige Textur
Größe: normalerweise weniger als 1/3 der Fläche der Papille
Prädilektionsstellen
Peripapillär: können gehäuft um die Papille auftreten
Entlang der Arkaden: Auftreten entlang der Arkadengefäße der oberen und unteren temporalen Seite
Verlauf
Spontane Rückbildung: Verschwindet normalerweise innerhalb von 6–12 Wochen
Persistierende Fälle: Bei diabetischer Retinopathie kann sie länger anhalten
Klinische Bedeutung
Nicht normal: Ein abnormaler Befund, der bei gesunden Augen nicht vorkommt
Zeichen einer systemischen Erkrankung: Hinweis auf systemische Erkrankungen wie Bluthochdruck oder Diabetes im Augenhintergrund
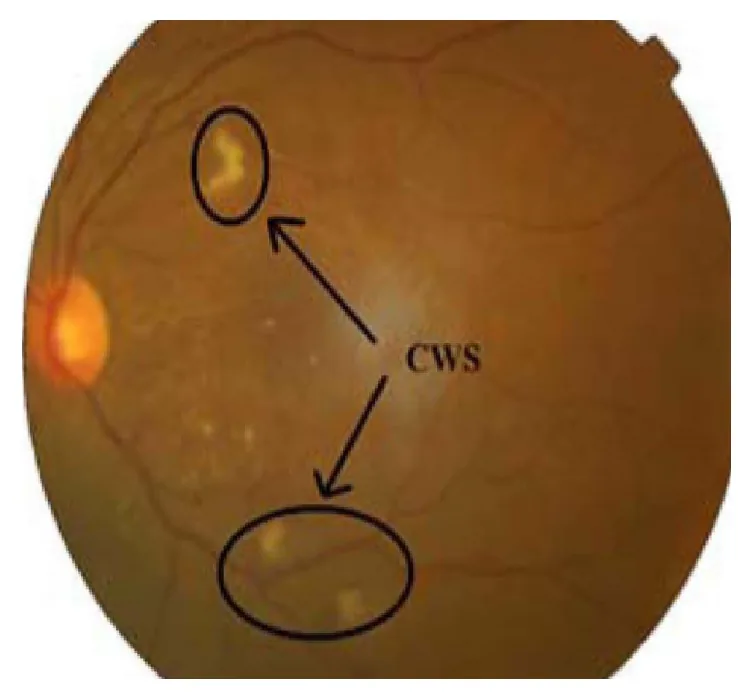
Im Allgemeinen verursachen Cotton-Wool-Spots selbst keine visuellen Symptome. Bei Befall der Fovea kann es zu einer Sehverschlechterung kommen. Es können auch systemische Symptome der Grunderkrankung auftreten.
Nachfolgend sind Beispiele für Symptome im Zusammenhang mit den jeweiligen Grunderkrankungen aufgeführt.
Bei der Funduskopie in Mydriasis zeigt sich im hinteren Pol eine weißliche, unscharf begrenzte, leicht erhabene Läsion in der oberflächlichen Netzhaut. Die Läsion weist einen büschelartigen Rand auf und ist charakteristisch für eine weiche, watteartige Textur. Sie wird leicht mit markhaltigen Nervenfasern verwechselt, unterscheidet sich jedoch in Form und Textur.
Im Folgenden wird die Differenzierung von den wichtigsten weißen Läsionen dargestellt.
| Läsionsname | Farbe/Textur | Betroffene Schicht |
|---|---|---|
| Weiche Exsudate (Cotton-Wool-Herde) | Weiß, weich, unscharf begrenzt | Nervenfaserschicht |
| Harte Exsudate | Gelb, hart, scharf begrenzt | Äußere plexiforme Schicht |
| Drusen | gelblich-weiß, körnig | unter dem Pigmentepithel |
Nachfolgend werden die Befunde repräsentativer Fälle dargestellt.
Es gibt keine direkte Behandlung für Cotton-Wool-Herde. Die Läsionen bilden sich in der Regel innerhalb von 6–12 Wochen spontan zurück. Die oberste Priorität liegt in der Identifizierung und Behandlung der Grunderkrankung; bei Verdacht auf GCA ist eine Notfallversorgung erforderlich, um einen Sehverlust zu verhindern. Einzelheiten finden Sie im Abschnitt „Standardbehandlung“.
Cotton-Wool-Herde sind keine spezifische Erkrankung, sondern ein Funduszeichen verschiedener systemischer und lokaler Erkrankungen. Die Ursachen werden in vier Hauptkategorien eingeteilt.
Ischämisch
Bluthochdruck: häufigste Ursache. Tritt auch bei renaler Hypertonie auf
Diabetes mellitus: Frühbefund der diabetischen Retinopathie
Sonstige: Netzhautvenenverschluss, okuläres Ischämiesyndrom, Anämie (Erythrozytenzahl unter 50% des Normalwerts), Hyperviskositätssyndrom, Hyperkoagulabilität, Strahlenexposition, akuter Blutverlust
Immun-entzündlich
GCA (Riesenzellarteriitis): Bei über 50-Jährigen 15–25 pro 100.000 Personen. Kann sich als beidseitige cotton-wool spots äußern 3)
Kollagenosen: SLE (weiche Exsudate auffällig), Dermatomyositis, Sklerodermie, Polyarteriitis nodosa
Infektiös
HIV-Retinopathie: Vielfältige Befunde wie weiche Exsudate, Blutungen, Roth-Flecken
Sonstiges: Katzenkratzkrankheit, Rocky-Mountain-Fleckfieber, Leptospirose, Bakteriämie, Fungämie
Sonstiges
Embolisch: Purtscher-ähnliche Retinopathie (Karotisembolie, kardiogene Embolie, medikamenteninduziert)
Neoplastisch: Leukämie (Venenerweiterung, -schlängelung, Blutungen, Cotton-Wool-Flecken, Roth-Flecken), Lymphom, Metastasen
COVID-19: Bei 6 von 27 Patienten (22%) mit Lungenentzündung in der Genesungsphase traten watteartige Flecken auf 2)
Chemotherapeutika (Gemcitabin, Cisplatin) können als Purtscher-ähnliche Retinopathie watteartige Flecken verursachen. Diabetes und Bluthochdruck erhöhen das Risiko einer Purtscher-ähnlichen Retinopathie durch Gemcitabin. 1)
Bei COVID-19 werden ein hyperkoagulierbarer Zustand und eine Vaskulitis durch direkte Virusinfektion des Gefäßendothels als Mechanismus angenommen. 2)
Bei retinalen Venenverschlüssen (RVO) können als frühe klinische Befunde cotton-wool spots auftreten. 4)
Bluthochdruck und Diabetes sind die häufigsten Ursachen. Selbst bei Patienten ohne Vorgeschichte wird bei 50% der Fälle mit Cotton-Wool-Flecken ein diastolischer Blutdruck von ≥90 mmHg und bei 20% ein erhöhter Blutzucker festgestellt.
Die Diagnose erfolgt in der Regel mittels Funduskopie unter Mydriasis. Nach Bestätigung der Läsion ist eine gründliche Abklärung der Grunderkrankung unerlässlich.
Im Folgenden werden die wichtigsten bildgebenden Verfahren und ihre Befunde dargestellt.
| Untersuchungsmethode | Hauptbefunde |
|---|---|
| Fundusuntersuchung | Weiße, unscharf begrenzte erhabene Läsion (auf Höhe der Nervenfaserschicht) |
| OCT | Lokale Verdickung mit hoher Reflexion der Nervenfaserschicht (akute Phase) → innere Schichtverdünnung (Rückbildungsphase) |
| FA | angrenzende kapilläre Nichtperfusionszone |
Die detaillierten Befunde der einzelnen Untersuchungen sind im Folgenden dargestellt.
Auch bei der Differenzialdiagnose des retinalen Arterienverschlusses ist die Beurteilung von Cotton-Wool-Flecken erforderlich. 5)
Als initiale Untersuchungen werden folgende durchgeführt.
Bei Bedarf werden folgende zusätzliche Untersuchungen durchgeführt:
Die Abgrenzung zu markhaltigen Nervenfasern, harten Exsudaten, Netzhautinfiltration, Retinitis, Drusen und chorioretinaler Atrophie ist wichtig.
Als initiale Untersuchungen werden Blutdruckmessung, HbA1c, Blutbild und HIV-Test empfohlen. Bei Bedarf werden Echokardiographie, Karotisultraschall, BSG, CRP und Gerinnungstests ergänzt. Bei Verdacht auf GCA ist die Ultraschalluntersuchung der Temporalarterie zur Differenzialdiagnose hilfreich, und eine Notfallbehandlung kann erforderlich sein.
Es gibt keine direkte Behandlung für die Cotton-Wool-Flecken selbst. Die Identifizierung und Behandlung der Grunderkrankung ist wesentlich. Die Läsionen bilden sich in der Regel innerhalb von 6–12 Wochen spontan zurück.
Bei HIV-infizierten Patienten mit einer CD4-Zahl unter 200 können neue Cotton-Wool-Flecken ein frühes Anzeichen einer viralen Retinitis sein und erfordern besondere Aufmerksamkeit.
Im Folgenden werden die Behandlung und der Verlauf nach Grunderkrankung zusammengefasst.
| Grunderkrankung | Behandlung | Verlauf |
|---|---|---|
| GCA | Hochdosierte Steroidtherapie | Rückbildung innerhalb weniger Monate3) |
| Bluthochdruck | Antihypertensive Therapie | Rückbildung innerhalb weniger Monate |
| Anämie | Behandlung der Ursache | Rückgang durch Blutverbesserung |
In vielen Fällen bilden sie sich ohne Folgen zurück. Wenn jedoch die Fovea betroffen ist oder eine durch GCA verursachte Sehnervenschädigung auftritt, kann eine Sehbehinderung zurückbleiben. Bei GCA kommt es bei bis zu 20 % der Patienten zu einem dauerhaften Sehverlust. 3)
Cotton-Wool-Flecken entstehen nach einer Ischämie durch Verschluss einer Netzhautarteriole. Sie stehen im Zusammenhang mit der Ansammlung lokaler axonaler Transporttrümmer und sind ein Zeichen für eine Netzhautischämie. 3)
Mikroinfarkt der Netzhautarteriolen → Verschluss der präkapillären Arteriolen → Infarkt der Nervenfaserschicht.
Durch die lokale Ischämie wird der axonale Transport (axoplasmic flow) unterbrochen. In den blockierten Axonen sammeln sich Mitochondrien und intrazelluläre Substanzen an, was zu einer Schwellung der Nervenfasern führt. Dieses geschwollene Gewebe erscheint als weißlich-gelbe Läsion im Augenhintergrund.
Histologisch sind Cytoidkörper (cytoid bodies) charakteristisch. Cytoidkörper sind eosinophile Fragmente geschwollener Ganglienzellaxone, die mit Mitochondrien und intrazellulären Substanzen gefüllt sind.
Durch bestimmte Ursachen entstandene Cotton-Wool-Flecken folgen dem Mechanismus einer Purtscher-ähnlichen Retinopathie.
Es gibt zunehmend Berichte über retinale Mikrogefäßstörungen bei COVID-19-Patienten. In einer Studie wurden bei 6 von 27 (22%) genesenen COVID-19-Pneumonie-Patienten Cotton-Wool-Flecken festgestellt, was die Aufmerksamkeit auf die Auswirkungen von SARS-CoV-2 auf das Gefäßendothel lenkt. 2) Die Visualisierung von Flow Void mittels OCT-A trägt zur Beurteilung des Krankheitszustands bei.
In der GCA-Behandlung hat sich gezeigt, dass Tocilizumab wirksam zur Vorbeugung von Rückfällen ist. Es wird eine Verlängerung der Zeit bis zum Rückfall und eine Reduzierung der kumulativen Steroiddosis erwartet. 3) Die Temporalarterien-Ultraschalluntersuchung verbreitet sich als nicht-invasive Methode zur GCA-Diagnose. Ein Bericht über eine Spezifität von 100% für das beidseitige Halo-Zeichen trägt zur Verbesserung der Diagnosegenauigkeit bei. 3)
Das Bewusstsein für Netzhauttoxizität durch Chemotherapeutika wie Gemcitabin nimmt zu. Bei Patienten mit Diabetes und Bluthochdruck ist das Risiko besonders hoch, und die Bedeutung regelmäßiger augenärztlicher Kontrollen während der Chemotherapie wird betont. 1)
Brummer SR, Joffe JA, Liggett PE. Chemotherapy-induced retinopathy in a diabetic and hypertensive patient with stage 4 metastatic pancreatic adenocarcinoma. J Vitreoret Dis. 2023;7(3):242-244.
Bottini AR, Steinmetz S, Blinder KJ, Shah GK. Purtscher-like retinopathy in a patient with COVID-19. Case Rep Ophthalmol Med. 2021;2021:6661541.
Fu L, O’Sullivan EP. Giant cell arteritis presenting as bilateral cotton wool spots. Cureus. 2022;14(10):e29804.
Retinal Vein Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.
Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.