Aspect
Couleur : blanc à blanc-jaune. Aspect cotonneux et flou, aux contours mal définis.
Taille : généralement inférieure à 1/3 de la surface de la papille optique.

Les taches cotonneuses (cotton wool spots) sont de petites lésions jaunâtres-blanchâtres (grisâtres-blanchâtres), légèrement surélevées, apparaissant dans la couche superficielle de la rétine. Elles sont également appelées « exsudats mous ».
Il n’est pas normal d’observer des taches cotonneuses chez un patient en bonne santé. Même une seule tache dans un œil peut être le signe le plus précoce d’une rétinopathie diabétique ou hypertensive. Chez 50 % des patients présentant des taches cotonneuses sans antécédents, on observe une pression artérielle diastolique ≥ 90 mmHg, et chez 20 %, une élévation de la glycémie.
Les lésions sont fréquentes autour de la papille optique et le long des arcades vasculaires temporales supérieure et inférieure. Elles apparaissent comme des taches blanches à jaunâtres aux contours flous.
Les lésions régressent avec le temps. Elles disparaissent généralement en 6 à 12 semaines, mais peuvent persister plus longtemps chez les patients atteints de rétinopathie diabétique.
Aspect
Couleur : blanc à blanc-jaune. Aspect cotonneux et flou, aux contours mal définis.
Taille : généralement inférieure à 1/3 de la surface de la papille optique.
Localisations fréquentes
Autour de la papille optique : peut apparaître en multiples foyers autour de la papille.
Le long des arcades : apparaît le long des arcades vasculaires temporales supérieure et inférieure
Évolution
Régression spontanée : disparaît généralement en 6 à 12 semaines
Cas persistants : dans la rétinopathie diabétique, peut persister plus longtemps
Signification clinique
Anormal : anomalie non observée dans un œil sain
Signe de maladie systémique : signe au fond d’œil de maladies générales telles que l’hypertension et le diabète
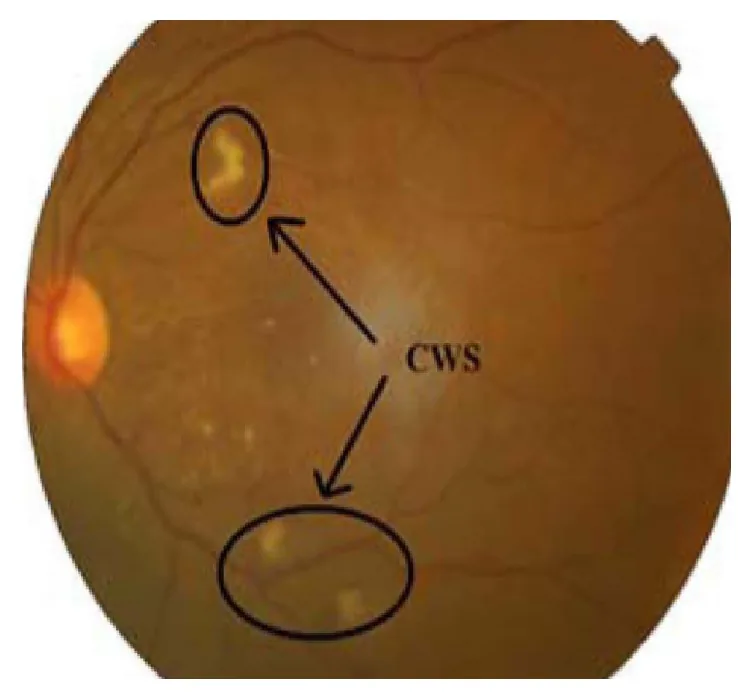
En général, les taches cotonneuses elles-mêmes n’entraînent pas de symptômes visuels. En cas d’atteinte de la fovéa, une baisse de l’acuité visuelle peut survenir. Des symptômes systémiques liés à la maladie sous-jacente peuvent également être présents.
Voici des exemples de symptômes associés à chaque maladie causale.
L’examen du fond d’œil sous dilatation pupillaire révèle une lésion blanchâtre, légèrement surélevée, aux bords mal définis, située dans la couche superficielle de la rétine au pôle postérieur. La lésion présente un bord frangé et une texture molle caractéristique ressemblant à du coton. Elle est souvent confondue avec des fibres nerveuses myélinisées, mais la forme et la texture sont différentes.
Le tableau suivant présente le diagnostic différentiel des principales lésions blanches.
| Nom de la lésion | Couleur et texture | Couche concernée |
|---|---|---|
| Taches blanches molles (taches cotonneuses) | Blanches, molles, limites floues | Couche des fibres nerveuses |
| Exsudats durs | Jaunes, durs, limites nettes | Couche plexiforme externe |
| Drusen | Jaune-blanc, granuleux | Sous l’épithélium pigmentaire |
Les observations d’un cas typique sont présentées ci-dessous.
Il n’existe pas de traitement direct pour les taches cotonneuses. Les lésions disparaissent généralement spontanément en 6 à 12 semaines. La priorité est d’identifier et de traiter la maladie sous-jacente ; en cas de suspicion d’ACG, une intervention urgente est nécessaire pour prévenir la perte de vision. Voir la section « Traitement standard » pour plus de détails.
Les taches cotonneuses ne sont pas une maladie spécifique mais un signe du fond d’œil de diverses maladies systémiques ou locales. Les causes sont classées en quatre catégories principales.
Ischémique
Hypertension artérielle : cause la plus fréquente. Peut également survenir dans l’hypertension rénale.
Diabète : signe précoce de rétinopathie diabétique.
Autres : occlusion veineuse rétinienne, syndrome d’ischémie oculaire, anémie (numération globulaire inférieure à 50 % de la normale), hyperviscosité, état d’hypercoagulabilité, irradiation, perte sanguine aiguë.
Immunitaire et inflammatoire
GCA (artérite à cellules géantes) : 15-25 personnes pour 100 000 habitants chez les plus de 50 ans. Peut se manifester par des taches cotonneuses bilatérales 3)
Collagénoses : LED (taches cotonneuses molles proéminentes), dermatomyosite, sclérodermie, périartérite noueuse
Infectieux
Rétinopathie VIH : taches cotonneuses molles, hémorragies, taches de Roth, etc.
Autres : maladie des griffes du chat, fièvre pourprée des Montagnes Rocheuses, leptospirose, bactériémie, fongémie
Autres
Embolique : rétinopathie de type Purtscher (embolie carotidienne, embolie cardiogénique, induite par médicaments)
Néoplasique : leucémie (dilatation veineuse, tortuosité, hémorragie, taches cotonneuses, taches de Roth), lymphome, métastases
COVID-19 : 6 patients sur 27 (22 %) ayant récupéré d’une pneumonie présentaient des taches cotonneuses 2)
Les médicaments chimiothérapeutiques (gemcitabine, cisplatine) peuvent provoquer des taches cotonneuses sous forme de rétinopathie de type Purtscher. Le diabète et l’hypertension augmentent le risque de rétinopathie de type Purtscher induite par la gemcitabine. 1)
Dans la COVID-19, les mécanismes envisagés sont un état d’hypercoagulabilité et une vascularite due à une infection virale directe de l’endothélium vasculaire. 2)
Dans l’occlusion de la veine rétinienne (OVR), des taches cotonneuses peuvent être observées comme signe clinique initial. 4)
L’hypertension et le diabète sont les causes les plus courantes. Même chez les patients sans antécédents, 50 % des cas de taches cotonneuses présentent une pression artérielle diastolique ≥ 90 mmHg, et 20 % une élévation de la glycémie.
Le diagnostic est généralement réalisé par un examen du fond d’œil sous dilatation pupillaire. Après confirmation de la lésion, un bilan approfondi de la maladie sous-jacente est indispensable.
Voici les principaux examens d’imagerie et leurs résultats.
| Méthode d’examen | Principaux résultats |
|---|---|
| Examen du fond d’œil | Lésion surélevée blanche aux contours flous (au niveau de la couche des fibres nerveuses) |
| OCT | Épaississement localisé avec hyperréflectivité de la couche des fibres nerveuses (phase aiguë) → amincissement des couches internes (phase de régression) |
| FA | zone de non-perfusion capillaire adjacente |
Les détails des résultats de chaque examen sont présentés ci-dessous.
L’évaluation des taches cotonneuses est également nécessaire dans le diagnostic différentiel de l’occlusion artérielle rétinienne. 5)
Les examens initiaux suivants sont réalisés.
Les examens complémentaires à réaliser si nécessaire sont les suivants :
Il est important de faire la distinction avec les fibres nerveuses myélinisées, les exsudats durs, les infiltrats rétiniens, la rétinite, les drusen et l’atrophie choroïdorétinienne.
Les examens initiaux recommandés comprennent la mesure de la pression artérielle, l’HbA1c, la NFS et le test VIH. Si nécessaire, une échocardiographie, une échographie carotidienne, la VS, la CRP et des tests de coagulation peuvent être ajoutés. En cas de suspicion d’artérite à cellules géantes (ACG), l’échographie de l’artère temporale est utile pour le diagnostic différentiel et peut nécessiter une prise en charge urgente.
Il n’existe pas de traitement direct des taches cotonneuses. L’identification et le traitement de la maladie sous-jacente sont essentiels. Les lésions disparaissent généralement spontanément en 6 à 12 semaines.
Chez les patients infectés par le VIH avec un taux de CD4 inférieur à 200, de nouvelles taches cotonneuses peuvent être un signe précoce de rétinite virale et nécessitent une attention particulière.
Le traitement et l’évolution selon la maladie sous-jacente sont résumés ci-dessous.
| Maladie sous-jacente | Traitement | Évolution |
|---|---|---|
| ACG | Corticothérapie à haute dose | Régression en quelques mois3) |
| Hypertension artérielle | Traitement antihypertenseur | Régression en quelques mois |
| Anémie | Traitement étiologique | Régression après amélioration sanguine |
Dans la plupart des cas, les lésions disparaissent sans séquelles. Cependant, si la fovéa est touchée ou si une neuropathie optique due à l’ACG survient, des troubles visuels peuvent persister. Dans l’ACG, une perte de vision permanente survient chez jusqu’à 20 % des patients. 3)
Les taches cotonneuses apparaissent à la suite d’une ischémie due à l’occlusion des artérioles rétiniennes. Elles sont associées à une accumulation locale de débris de transport axonal et constituent un signe d’ischémie rétinienne. 3)
Micro-infarctus des artérioles rétiniennes → occlusion des artérioles précapillaires → infarctus de la couche des fibres nerveuses, selon ce processus.
L’ischémie locale bloque le transport axonal (flux axoplasmique). Les mitochondries et les substances intracellulaires s’accumulent dans les axones bloqués, provoquant un gonflement des fibres nerveuses. Ce tissu gonflé est observé au fond d’œil sous forme de lésions blanches à blanc-jaunâtre.
Histologiquement, les corps cytoïdes (cytoid bodies) sont une caractéristique. Les corps cytoïdes sont des fragments éosinophiles d’axones de cellules ganglionnaires gonflés, remplis de mitochondries et de substances intracellulaires accumulées.
Les taches cotonneuses causées par certaines pathologies spécifiques suivent le mécanisme de la rétinopathie de Purtscher-like.
Les rapports de microangiopathie rétinienne chez les patients atteints de COVID-19 augmentent. Une étude a rapporté des taches cotonneuses chez 6 des 27 patients (22 %) ayant récupéré d’une pneumonie à COVID-19, attirant l’attention sur l’effet du SARS-CoV-2 sur l’endothélium vasculaire. 2) La visualisation des zones de non-perfusion (flow void) par OCT-A contribue à l’évaluation de la pathologie.
Dans le traitement de l’artérite à cellules géantes (GCA), le tocilizumab s’est révélé efficace pour prévenir les rechutes. On attend un allongement du délai avant la récidive et une réduction de la dose cumulative de stéroïdes. 3) L’échographie de l’artère temporale se répand comme méthode non invasive de diagnostic de la GCA. Un rapport faisant état d’une spécificité de 100 % pour le signe du halo bilatéral contribue à améliorer la précision du diagnostic. 3)
La toxicité rétinienne due aux agents chimiothérapeutiques, notamment la gemcitabine, est de plus en plus reconnue. Le risque est particulièrement élevé chez les patients atteints de diabète ou d’hypertension, et l’importance d’un suivi ophtalmologique régulier pendant la chimiothérapie est soulignée. 1)
Brummer SR, Joffe JA, Liggett PE. Chemotherapy-induced retinopathy in a diabetic and hypertensive patient with stage 4 metastatic pancreatic adenocarcinoma. J Vitreoret Dis. 2023;7(3):242-244.
Bottini AR, Steinmetz S, Blinder KJ, Shah GK. Purtscher-like retinopathy in a patient with COVID-19. Case Rep Ophthalmol Med. 2021;2021:6661541.
Fu L, O’Sullivan EP. Giant cell arteritis presenting as bilateral cotton wool spots. Cureus. 2022;14(10):e29804.
Retinal Vein Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.
Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.