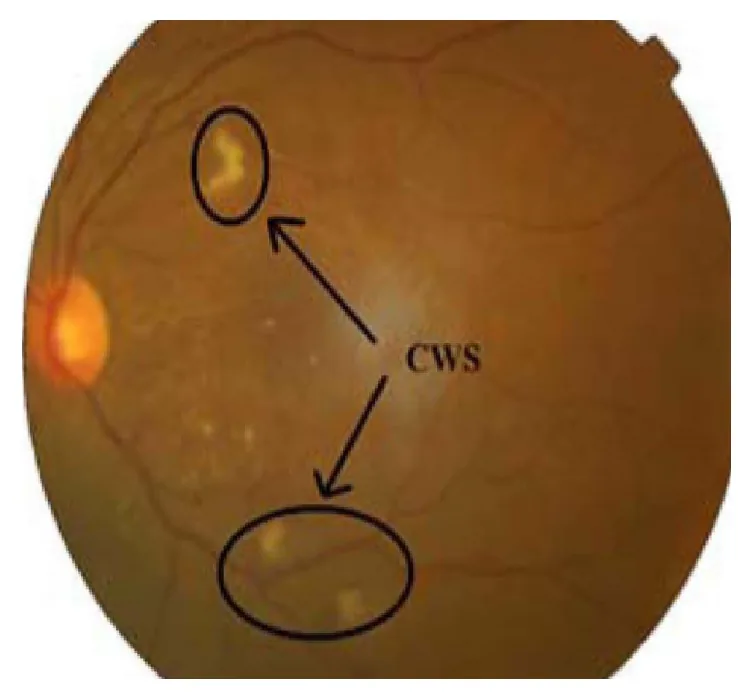
Aspetto
Colore: bianco-giallastro. Confini poco netti e consistenza soffice simile al cotone
Dimensioni: di solito inferiori a 1/3 dell’area del disco ottico

Le macchie cotonose (cotton wool spots) sono lesioni piccole, giallo-biancastre (grigio-biancastre), leggermente rilevate, che compaiono nello strato superficiale della retina. Sono anche chiamate “essudati molli”.
Non è normale osservare chiazze cotonose in pazienti sani. Anche una singola chiazza in un occhio può essere il segno più precoce di retinopatia diabetica o ipertensiva. Nel 50% dei pazienti con chiazze cotonose senza storia nota si riscontra una pressione diastolica ≥90 mmHg, e nel 20% un aumento della glicemia.
Le lesioni sono tipicamente localizzate intorno alla papilla ottica e lungo i vasi arciformi temporali superiori e inferiori. Si osservano come chiazze bianco-giallastre dai margini sfumati.
Le lesioni regrediscono nel tempo. Di solito scompaiono entro 6-12 settimane, ma nei pazienti con retinopatia diabetica possono persistere più a lungo.
Aspetto
Colore: bianco-giallastro. Confini poco netti e consistenza soffice simile al cotone
Dimensioni: di solito inferiori a 1/3 dell’area del disco ottico
Sedi preferenziali
Intorno al disco ottico: può manifestarsi multiplo intorno alla papilla
Lungo gli archi vascolari: compare lungo gli archi vascolari temporali superiori e inferiori
Decorso
Regressione spontanea: di solito scompare in 6-12 settimane
Casi persistenti: nella retinopatia diabetica può persistere più a lungo
Significato clinico
Non normale: reperto anomalo non presente nell’occhio sano
Segno di malattia sistemica: indicatore di fondo oculare di malattie sistemiche come ipertensione e diabete
Generalmente, le macchie cotonose di per sé non causano sintomi visivi. Se la fovea è coinvolta, può verificarsi una riduzione dell’acuità visiva. Possono essere presenti anche sintomi sistemici dovuti alla malattia di base.
Di seguito sono riportati esempi di sintomi associati a ciascuna causa.
All’esame del fondo oculare in midriasi, si osserva una lesione biancastra, leggermente rilevata, a margini sfumati, localizzata nello strato retinico superficiale della regione posteriore. La lesione presenta un bordo frastagliato e una consistenza morbida simile a cotone. Può essere facilmente confusa con le fibre nervose mieliniche, ma differisce per forma e consistenza.
Di seguito è riportata la diagnosi differenziale con le principali lesioni bianche.
| Nome della lesione | Colore e consistenza | Strato di appartenenza |
|---|---|---|
| Macchie bianche molli (macchie cotonose) | Bianche, morbide, con bordi sfumati | Strato delle fibre nervose |
| Macchie bianche dure (essudati duri) | Gialle, dure, con bordi netti | Strato plessiforme esterno |
| Drusen | Giallo-biancastri, granulari | Sotto l’epitelio pigmentato |
Di seguito sono riportati i reperti di un caso rappresentativo.
Non esiste una terapia diretta per le macchie cotonose. Le lesioni di solito regrediscono spontaneamente in 6-12 settimane. La priorità assoluta è identificare e trattare la malattia di base; nei casi sospetti di GCA è necessario un intervento urgente per prevenire la perdita della vista. Per maggiori dettagli, vedere la sezione “Trattamento standard”.
Le macchie cotonose non sono una malattia specifica, ma un segno del fondo oculare di varie malattie sistemiche e locali. Le cause sono classificate in 4 categorie principali.
Ischemico
Ipertensione: la causa più frequente. Può manifestarsi anche nell’ipertensione renale.
Diabete: rappresenta un reperto iniziale della retinopatia diabetica.
Altri: occlusione venosa retinica, sindrome da ischemia oculare, anemia (conta eritrocitaria inferiore al 50% del normale), sindrome da iperviscosità, stato di ipercoagulabilità, esposizione a radiazioni, perdita ematica acuta.
Immuno-infiammatorio
GCA (arterite a cellule giganti): 15-25 persone ogni 100.000 sopra i 50 anni. Può presentarsi come macchie cotonose bilaterali 3)
Malattie del collageno: LES (con macchie molli evidenti), dermatomiosite, sclerodermia, poliarterite nodosa
Infettivo
Retinopatia da HIV: reperti vari come macchie cotonose, emorragie, macchie di Roth
Altro: malattia da graffio di gatto, febbre maculosa delle Montagne Rocciose, leptospirosi, batteriemia, fungemia
Altro
Embolico: retinopatia simile a Purtscher (embolia carotidea, embolia cardiogena, indotta da farmaci)
Neoplastico: leucemia (dilatazione venosa, tortuosità, emorragia, chiazze cotonose, macchie di Roth), linfoma, metastasi
COVID-19: 6 su 27 pazienti (22%) con polmonite in fase di recupero presentano macchie cotonose 2)
I farmaci chemioterapici (gemcitabina, cisplatino) possono causare macchie cotonose come retinopatia simil-Purtscher. Diabete e ipertensione aumentano il rischio di retinopatia simil-Purtscher indotta da gemcitabina. 1)
Nel COVID-19, i meccanismi proposti includono uno stato di ipercoagulabilità e una vasculite dovuta all’infezione virale diretta dell’endotelio. 2)
Nell’occlusione della vena retinica (RVO), come reperto clinico iniziale possono essere osservate macchie cotonose. 4)
L’ipertensione e il diabete sono le cause più comuni. Anche in pazienti senza storia clinica, quando si riscontrano macchie cotonose, nel 50% dei casi si osserva una pressione diastolica ≥90 mmHg e nel 20% un aumento della glicemia.
La diagnosi viene solitamente effettuata tramite esame del fondo oculare in midriasi. Dopo aver identificato le lesioni, è indispensabile un approfondimento della malattia di base.
Di seguito sono riportati i principali esami di imaging e i relativi reperti.
| Metodo di esame | Reperti principali |
|---|---|
| Esame del fondo oculare | Lesione rilevata, biancastra, dai margini poco definiti (a livello dello strato delle fibre nervose) |
| OCT | Ispessimento localizzato con iper-riflettività dello strato delle fibre nervose (fase acuta) → assottigliamento degli strati interni (fase di risoluzione) |
| FA | area di non perfusione capillare adiacente |
Di seguito sono riportati i dettagli dei reperti di ciascun esame.
Nella diagnosi differenziale dell’occlusione dell’arteria retinica è richiesta anche la valutazione delle chiazze cotonose. 5)
Come esami iniziali si esegue quanto segue.
Gli esami da aggiungere se necessario sono i seguenti.
È importante la diagnosi differenziale con fibre nervose mieliniche, essudati duri, infiltrati retinici, retinite, drusen e atrofia corioretinica.
Come esami iniziali si raccomandano misurazione della pressione arteriosa, HbA1c, emocromo completo e test HIV. Se necessario, aggiungere ecocardiogramma, ecografia delle carotidi, VES, PCR e test della coagulazione. In caso di sospetta arterite a cellule giganti (GCA), l’ecografia dell’arteria temporale è utile per la diagnosi differenziale e può richiedere un intervento urgente.
Non esiste una terapia diretta per le macchie cotonose. L’identificazione e il trattamento della malattia di base sono essenziali. Le lesioni di solito regrediscono spontaneamente in 6-12 settimane.
Nei pazienti con infezione da HIV e conta dei CD4 inferiore a 200, le nuove macchie cotonose possono essere un segno precoce di retinite virale e richiedono attenzione.
Di seguito sono riassunti il trattamento e l’esito per ciascuna malattia di base.
| Malattia di base | Trattamento | Esito |
|---|---|---|
| GCA | Terapia con steroidi ad alte dosi | Si risolve in pochi mesi3) |
| Ipertensione | Terapia antipertensiva | Si risolve in pochi mesi |
| Anemia | Trattamento della causa | Regressione con il miglioramento del sangue |
Nella maggior parte dei casi si risolve senza sequele. Tuttavia, se la fovea è coinvolta o se si verifica una neuropatia ottica da GCA, può persistere un deficit visivo. Nella GCA, fino al 20% dei pazienti presenta una perdita permanente della vista. 3)
Le macchie cotonose si verificano in seguito a ischemia dovuta all’occlusione delle arteriole retiniche. Sono associate all’accumulo locale di detriti del trasporto assonale e rappresentano un segno di ischemia retinica. 3)
Microinfarto delle arteriole retiniche → occlusione delle arteriole precapillari → infarto dello strato delle fibre nervose, seguendo questo processo.
L’ischemia locale blocca il trasporto assonale (flusso assoplasmatico). Mitocondri e materiali intracellulari si accumulano negli assoni bloccati, causando il rigonfiamento delle fibre nervose. Questo tessuto gonfio si osserva come lesioni bianche o bianco-giallastre sul fondo oculare.
Istologicamente, i corpi citoidi (cytoid bodies) sono un reperto caratteristico. I corpi citoidi sono frammenti eosinofili di assoni di cellule gangliari gonfie, pieni di accumuli di mitocondri e materiali intracellulari.
Le macchie cotonose causate da specifiche condizioni seguono il meccanismo della retinopatia simil-Purtscher.
Sono in aumento le segnalazioni di microangiopatia retinica in pazienti con COVID-19. In uno studio, 6 su 27 pazienti (22%) guariti da polmonite da COVID-19 presentavano chiazze cotonose, attirando l’attenzione sull’effetto del SARS-CoV-2 sull’endotelio vascolare. 2) La visualizzazione dei flow void mediante OCT-A contribuisce alla valutazione della patologia.
Nel trattamento della GCA, è stato dimostrato che tocilizumab è efficace nella prevenzione delle recidive. Ci si aspetta un prolungamento del tempo fino alla recidiva e una riduzione della dose cumulativa di steroidi. 3) L’ecografia dell’arteria temporale si sta diffondendo come metodo diagnostico non invasivo per la GCA. La segnalazione di una specificità del 100% del segno dell’alone bilaterale contribuisce a migliorare l’accuratezza diagnostica. 3)
La consapevolezza della tossicità retinica causata da farmaci chemioterapici come la gemcitabina è in aumento. Il rischio è particolarmente elevato nei pazienti con diabete e ipertensione, e viene sottolineata l’importanza di un monitoraggio oftalmologico regolare durante la chemioterapia. 1)
Brummer SR, Joffe JA, Liggett PE. Chemotherapy-induced retinopathy in a diabetic and hypertensive patient with stage 4 metastatic pancreatic adenocarcinoma. J Vitreoret Dis. 2023;7(3):242-244.
Bottini AR, Steinmetz S, Blinder KJ, Shah GK. Purtscher-like retinopathy in a patient with COVID-19. Case Rep Ophthalmol Med. 2021;2021:6661541.
Fu L, O’Sullivan EP. Giant cell arteritis presenting as bilateral cotton wool spots. Cureus. 2022;14(10):e29804.
Retinal Vein Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.
Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.