外觀
色調:白色至黃白色。邊界不清晰,呈蓬鬆的棉絮狀質感。
大小:通常小於視神經盤面積的1/3

棉絮斑(cotton wool spots)是出現在視網膜表層的小型黃白色(灰白色)輕微隆起的病變。也稱為「軟性滲出」。)
健康患者出現棉絮狀白斑是不正常的。即使單眼只有一個,也很可能是糖尿病視網膜病變或高血壓視網膜病變的最早期眼底表現。無既往史的棉絮狀白斑患者中,50%舒張壓≥90 mmHg,20%血糖升高。
病變好發於視神經盤周圍及上下顳側血管弓沿線。表現為邊界不清的白色至黃色斑狀病變。
病變會隨著時間消退。通常在6至12週內消失,但在糖尿病視網膜病變患者中可能持續更久。
外觀
色調:白色至黃白色。邊界不清晰,呈蓬鬆的棉絮狀質感。
大小:通常小於視神經盤面積的1/3
好發部位
視神經乳頭周圍:可能在乳頭周圍多發
沿血管弓:出現在上下顳側血管弓沿線
病程
自然消退:通常在6-12週內消失
持續病例:在糖尿病視網膜病變中可能持續更長時間
臨床意義
非正常:健康眼睛不會出現的異常發現
全身疾病的徵兆:高血壓、糖尿病等全身疾病的眼底徵象
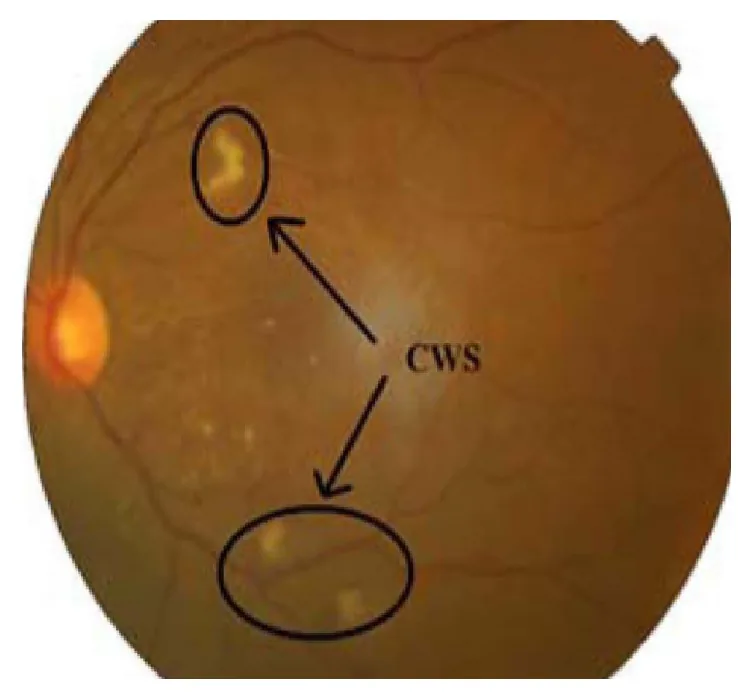
一般來說,棉絮斑本身不會引起視覺症狀。如果中心凹受影響,可能會出現視力下降。也可能伴隨基礎疾病引起的全身症狀。
各病因相關症狀的示例如下。
散瞳眼底檢查時,在後極部視網膜表層可見白色、邊界不清、輕微隆起的病變。病變邊緣呈叢狀,具有棉絮樣柔軟質感。易與有髓神經纖維混淆,但形狀和質地均不同。
以下為主要白色病變的鑑別診斷。
| 病變名稱 | 顏色/質地 | 所在層次 |
|---|---|---|
| 軟性滲出物(棉絮狀白斑) | 白色、柔軟、邊界不明 | 神經纖維層 |
| 硬性滲出物 | 黃色、硬質、邊界明顯 | 外網狀層 |
| 玻璃膜疣 | 黃白色、顆粒狀 | 色素上皮下 |
以下顯示代表性病例的所見。
棉絮狀白斑本身沒有直接的治療方法。病變通常在6至12週內自然消退。最優先的是識別和治療基礎疾病;對於疑似GCA的患者,需要緊急處理以防止視力喪失。詳情請參閱「標準治療方法」一節。
棉絮狀白斑並非特定疾病,而是多種全身性及局部性疾病的眼底徵象。原因大致分為四類。
缺血性
免疫/發炎性
感染性
其他
栓塞性:Purtscher樣視網膜病變(頸動脈栓塞、心源性栓塞、藥物誘發)
腫瘤性:白血病(靜脈擴張、迂曲、出血、棉絮狀白斑、Roth斑)、淋巴瘤、轉移
COVID-19:27名肺炎恢復期患者中6名(22%)出現棉絮狀白斑2)
化療藥物(吉西他濱、順鉑)可引起Purtscher樣視網膜病變,表現為棉絮狀白斑。糖尿病和高血壓會增加吉西他濱誘發的Purtscher樣視網膜病變的風險。1)
在COVID-19中,高凝狀態和病毒直接感染血管內皮引起的血管炎被認為是其機制。2)
視網膜靜脈阻塞(RVO)的早期臨床表現可能包括棉絮狀白斑。4)
高血壓和糖尿病是最常見的原因。即使沒有既往病史的患者,出現棉絮狀白斑時,50%有舒張壓≥90 mmHg的升高,20%有血糖升高。
診斷通常透過散瞳眼底檢查進行。確認病變後,必須詳細檢查基礎疾病。
以下是主要影像學檢查及其所見。
| 檢查方法 | 主要所見 |
|---|---|
| 眼底檢查 | 白色、邊界不清晰的隆起性病變(神經纖維層水平) |
| OCT | 神經纖維層高反射伴局部增厚(急性期)→ 內層變薄(消退期) |
| FA | 鄰近毛細血管無灌流區域 |
各項檢查的詳細所見如下所示。
在視網膜動脈阻塞的鑑別診斷中,也需要評估棉絮斑。5)
初始檢查包括以下項目:
必要時可追加的檢查如下:
需與有髓神經纖維、硬性滲出、視網膜浸潤、視網膜炎、玻璃膜疣、脈絡膜視網膜萎縮進行鑑別。
初始檢查建議測量血壓、HbA1c、全血細胞計數和HIV檢測。必要時可加做心臟超音波、頸動脈超音波、ESR、CRP和凝血檢查。疑似GCA時,顳動脈超音波有助於鑑別診斷,可能需要緊急處理。
棉絮狀白斑本身沒有直接的治療方法。識別並治療基礎疾病是關鍵。病變通常在6至12週內自然消退。
在CD4計數低於200的HIV感染患者中,新出現的棉絮狀白斑可能是病毒性視網膜炎的早期徵兆,需引起注意。
以下按基礎疾病總結治療和轉歸。
| 基礎疾病 | 治療 | 轉歸 |
|---|---|---|
| GCA | 大劑量類固醇治療 | 數月內消退3) |
| 高血壓 | 降壓治療 | 數月內消退 |
| 貧血 | 原因治療 | 血液改善後消退 |
多數情況下可無後遺症消退。但如果累及中心凹或GCA導致視神經病變,則可能殘留視力障礙。GCA中高達20%的患者會發生永久性視力喪失。3)
棉絮斑發生於視網膜小動脈阻塞導致的缺血之後。它與局部軸漿運輸碎屑的積聚有關,是視網膜缺血的表現。3)
過程如下:視網膜小動脈微梗塞→微血管前小動脈阻塞→神經纖維層梗塞。
局部缺血阻斷軸漿運輸。粒線體和細胞內物質在受阻的軸突內積聚,導致神經纖維腫脹。這種腫脹的組織在眼底表現為白色至黃白色病變。
組織學上,細胞樣小體是特徵性表現。細胞樣小體是腫脹的神經節細胞軸突的嗜酸性碎片,充滿積聚的粒線體和細胞內物質。
特定原因引起的棉絮狀白斑遵循Purtscher樣視網膜病變的機制。
COVID-19患者視網膜微血管病變的報告正在增加。有報告指出,27名COVID-19肺炎康復患者中有6名(22%)出現棉絮狀白斑,SARS-CoV-2對血管內皮的影響受到關注。2) OCT-A對血流空區的可視化有助於病情評估。
托珠單抗已被證明對預防GCA復發有效。預期可延長復發時間並減少類固醇累積劑量。3) 顳動脈超音波作為非侵入性GCA診斷方法正在普及。雙側暈徵特異性100%的報告有助於提高診斷準確性。3)
對吉西他濱等化療藥物引起的視網膜毒性的認識正在提高。合併糖尿病或高血壓的患者風險尤其高,強調化療期間定期眼科監測的重要性。1)
Brummer SR, Joffe JA, Liggett PE. Chemotherapy-induced retinopathy in a diabetic and hypertensive patient with stage 4 metastatic pancreatic adenocarcinoma. J Vitreoret Dis. 2023;7(3):242-244.
Bottini AR, Steinmetz S, Blinder KJ, Shah GK. Purtscher-like retinopathy in a patient with COVID-19. Case Rep Ophthalmol Med. 2021;2021:6661541.
Fu L, O’Sullivan EP. Giant cell arteritis presenting as bilateral cotton wool spots. Cureus. 2022;14(10):e29804.
Retinal Vein Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.
Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.