外伤性前房出血 是钝挫伤后血液在前房 内积聚的状态,主要由球类外伤、交通事故和工伤引起。根据出血量分为0级(微量前房 出血)至IV级(全前房 出血/黑球性前房 出血)。
伤后3至7天有再出血风险(发生率5-10%),再出血往往比初次更严重。
基本治疗包括休息、头部抬高30-45度、阿托品散瞳 和类固醇 滴眼液。
需注意眼压 升高、角膜血染 、房角后退性青光眼 等影响视力 预后的并发症。
房角后退 可能在伤后数年或更久才引起青光眼 ,因此长期随访必不可少。镰状细胞病 患者即使少量出血也可能导致严重的眼压 升高,需要特殊管理。 外伤性前房出血 是钝挫伤后红细胞在前房 (角膜 和虹膜 之间的空间)内积聚的状态。仅在裂隙灯 显微镜下可见的微量出血称为微量前房 出血。
当钝性外力作用于眼球时,前房 内压急剧升高,角膜缘 伸展。房水 向后和房角 方向移动,损伤虹膜 和睫状体 ,导致出血。最易受损的部位是虹膜 附着于睫状体 的薄弱部分,此处断裂(虹膜根部离断 )会导致瞳孔 移位。若在睫状体 稍靠巩膜 侧形成裂隙,则发生房角后退 ;若在更靠巩膜 侧睫状体 从巩膜 脱离,则发生睫状体分离 。这两种情况尤其容易引起前房 出血。
根据出血量分类如下。
在IV级中,当前房 完全被鲜红色血液充满时,称为全前房积血 (total hyphema)。当被暗红色至黑色血液充满时,称为8球前房积血 (8-ball hyphema / black ball hyphema),提示房水 循环障碍和缺氧。
Q
没有外伤也会发生前房积血吗?
A
除外伤外,眼内手术后(医源性)、虹膜新生血管 、眼肿瘤、血液疾病(如白血病、血友病)以及使用抗凝药物等也可导致自发性前房积血 。详情请参阅“原因与风险因素”一节。
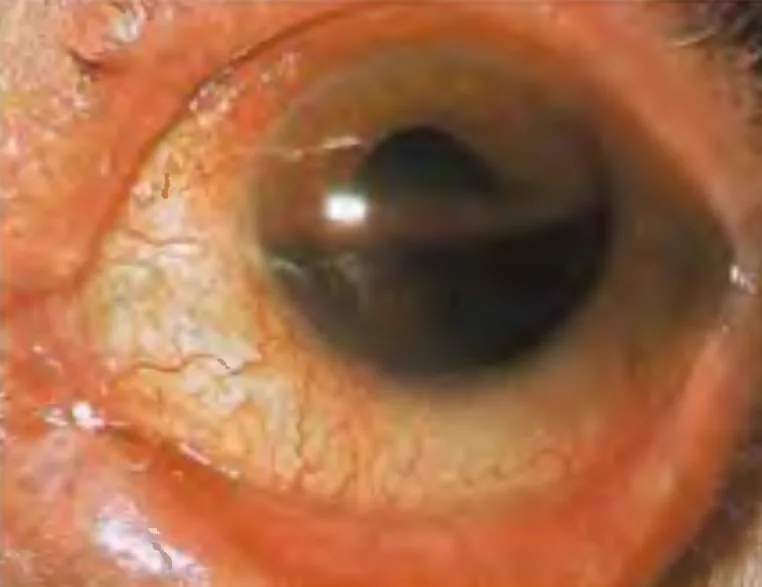
外伤性前房积血(II级):红细胞分层积聚,占据前房下半部 Ahuja R (EyeMD). Hyphema - occupying half of anterior chamber of eye. Wikimedia Commons. 2006. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Hyphema_-_occupying_half_of_anterior_chamber_of_eye.jpg. License: CC BY-SA 2.5.
前房 下半部可见鲜红色至暗红色的血液液平,清晰显示红细胞因重力沉降形成的分层积聚。这对应于本文“主要症状与临床发现”一节中讨论的
前房积血 分级(II级)。
外伤性前房积血 的症状因出血量而异。
视力 下降瞳孔 区时变得明显。眼痛 和头痛眼压 升高而出现。充血 充血 。畏光 (怕光 )外伤性虹膜炎 时加重。
前房积血 在下方形成液平(积血分层),颜色随时间从红色变为黑色。凝固的血液外观更暗。站立位时积血液平的高度是出血量的指标,并可作为后续观察出血吸收或再出血的参考。记录从下方角膜缘 起的高度(以毫米为单位)非常重要。
轻度(I~II级)
眼压 升高风险
视力 障碍瞳孔 区清晰,则程度较轻。
眼底可见 :多数情况下可行。
重度(III~IV级)
眼压 升高风险
八球状前房积血 :瞳孔阻滞 和继发性房角 关闭的风险高。
眼底可见 :多数情况下不可见,需行超声检查。
主要并发症如下。
儿童特有的并发症如下:
形觉剥夺性弱视 :婴幼儿严重出血持续2周以上时,光刺激被阻断导致弱视 。角膜血染 导致的永久性视力 障碍眼压 持续数周时发生。迟发性继发性青光眼 :房角后退 在出血吸收后可能发病。
钝性外伤是最常见的原因。典型例子包括球类、拳头、交通事故和工伤。眼球受到压缩力导致虹膜 、睫状体 和小梁网 的血管破裂,红细胞在前房 内积聚。
眼内手术后 :任何眼科手术(包括白内障 手术)都可能发生。服用华法林的白内障 手术患者出血事件发生率约为未服用者的3倍(总体发生率9-10%),但大多数为自限性的前房积血 或结膜下出血 5) 。UGH综合征 葡萄膜炎-青光眼-前房积血综合征 ):位置异常的人工晶状体 慢性刺激虹膜 ,导致炎症、新生血管 和复发性前房积血 。Nd:YAG激光虹膜切开术 后 :通常轻微且自限。小梁切开术 后前房积血 几乎必然发生,但通常在2-3天内自行消退。
对于无外伤史的前房积血 ,需考虑以下原因。
新生血管 糖尿病视网膜病变 、视网膜静脉阻塞 、眼缺血综合征 等的虹膜 和房角 新生血管 。眼肿瘤 :虹膜黑色素瘤 、视网膜母细胞瘤 等。血液疾病 :白血病、血友病、血管性血友病。血管异常 :幼年性黄色肉芽肿 (JXG )、虹膜微血管瘤 (Cobb’s tufts)。药物性 :除抗凝药和抗血小板药外,伊布替尼(BTK抑制剂)也可引起自发性前房积血 1) 。炎症性 :疱疹性葡萄膜炎 、Fuchs异色性虹膜睫状体炎 。ICL (有晶状体 眼人工晶状体 )术后ICL 的襻可能形成虹膜 睫状体 囊肿,其破裂可导致前房 或后房积血6) 。即使无外伤或揉眼史也可发生。UBM 识别囊肿有助于诊断;通常保守治疗可消退,不一定需要紧急取出ICL 。
镰状细胞病 是一个特别重要的危险因素。在前房 低氧环境中,红细胞镰状化并变硬,难以通过小梁网 。因此,即使少量出血也可导致严重的眼压 升高。此外,血管内镰状化的红细胞可引起视网膜中央动脉阻塞 或缺血性视神经病变 。镰状细胞特征(trait)也构成风险。
运动损伤,如球击中眼睛,是前房 出血的重要原因。运动时应佩戴适当的防护眼镜。
正在服用抗凝药或抗血小板药物的患者,在眼科手术前应咨询主治医生。
如果诊断为前房 出血,请遵医嘱休息,并垫高头部睡觉。
Q
服用抗凝药期间能否进行白内障手术?
A
在继续服用华法林的情况下进行白内障 手术,出血事件会增加,但大多数是自限性的前房 出血或结膜下出血 ,对术后视力 无不良影响5) 。不过,个体风险评估需要主治医生和眼科医生的协作。
前房 出血的诊断需逐步进行以下检查。基本检查包括问诊、视力检查 、对光反射检查、眼压测量 和裂隙灯显微镜检查 。如果前房 出血量很大,还需检查对侧眼的间接对光反射。
裂隙灯显微镜检查 前房 内的血液积聚,并记录出血的高度、颜色和分级。大量前房 出血也可用手电筒观察到。视力检查 视力 下降的程度。对光反射检查 :出血量大时,还需检查对侧眼的间接对光反射。眼压测量 眼压 是否升高。Seidel试验 :使用荧光素染色 检查角膜 有无穿孔。房角镜检查 房角后退 和周边虹膜前粘连 至关重要。但再出血风险高,受伤后1-2周内应避免4) 。超声生物显微镜 (UBM )和前段OCT 房角 分离、睫状体分离 和睫状体 水肿。但UBM 在穿通性眼外伤 中禁忌,因为存在感染和压迫眼球的风险。超声检查(B超 ) :用于眼底无法透见时评估视网膜脱离 或玻璃体 积血。影像学检查(CT/MRI) :当出现严重结膜 水肿、低眼压 和结膜下出血 ,怀疑眼球破裂 时进行。若怀疑金属异物,MRI为禁忌。镰状细胞筛查 :对于所有非洲裔患者,考虑进行筛查。
治疗的基本原则是休息,等待自然吸收。禁止剧烈运动,避免仰卧位,保持坐位或床头抬高30-45度 以保持安静。对于儿童、前房积血 水平超过1/3至1/2的患者、无法遵从指示的患者以及伴有眼压 升高的镰状细胞病 患者,建议住院治疗。
阿托品滴眼液(1%) :每日1次(睡前)。散瞳 和睫状肌麻痹以减轻炎症和房角 压力。林得龙滴眼液(0.1%) :每日4次(早、中、晚、睡前)。抗炎。阿度那片(30mg) :3片,分3次,餐后服用。止血药。
对于眼压 升高,可添加以下药物(单用4,或5+6,或4-6联合):
噻吗心安滴眼液(0.5%) :每日2次(早晚)。β受体阻滞剂 ,抑制房水 生成。醋唑磺胺片(250mg) :2片,分2次(早晚餐后)。碳酸酐酶抑制剂 。门冬氨酸钾片(300mg) :2片,分2次(与醋唑磺胺联用时预防低钾血症)。
抗纤溶药物(氨甲环酸)有助于降低再出血风险4) 。但对视力 预后的影响尚不明确4) 。
毛果芸香碱盐酸盐绝对禁忌 。它会加重炎症,扩大房角 ,增加出血并诱发再出血。镰状细胞病 患者碳酸酐酶抑制剂 (如醋唑磺胺)。房水 酸度升高会促进前房 内镰状细胞形成4) 。同样,高渗药物(如甘露醇)可能因脱水诱发镰状细胞危象。阿司匹林和NSAIDs 因增加出血风险,不用于疼痛管理。如果药物无法控制眼压 ,应考虑手术干预。
约5%的外伤性前房积血 需要手术。
前房 冲洗角膜 侧切口使用前房 灌注针(Simcoe针)进行前房 冲洗。如果血块较大或已硬化,可用镊子取出,或用玻璃体 切割器切除并吸出。手术时机 :伤后第4天左右适合进行前房 冲洗。此时再出血风险降低,血块已与眼组织部分分离。
手术适应症如下:
患者群体 手术适应标准 健康个体 眼压 ≥50 mmHg持续5天,或≥35 mmHg持续7天镰状细胞病 患者眼压 ≥25 mmHg持续超过24小时有角膜血染 迹象 无需等待上述标准即可手术 儿童全前房积血 考虑到视觉剥夺导致的弱视 风险,应早期干预
青光眼 手术(如滤过手术 )适用于前房 冲洗后高眼压 持续存在的情况。存在晶状体 脱位或损伤时需行晶状体 摘除术。瞳孔阻滞 应考虑激光虹膜切开术 。
Q
前房积血需要住院吗?
A
多数情况下,在密切随访的条件下可以门诊管理。但对于儿童、出血量较大(超过前房 1/3至1/2)、镰状细胞病 伴眼压 升高、或无法遵从休息指令的患者,建议住院治疗。
当钝性外力作用于眼球时,前房 内压急剧升高。角膜缘 发生伸展,房水 向后房和房角 移动。这种力学变化导致虹膜 和睫状体 的血管受损,从而在前房 内出血。
根据损伤程度,发生以下逐步的结构破坏:
受伤后3至7天,由于初始血凝块收缩和溶解,发生再出血4) 。发生率约为5-10%4) 。再出血通常比初次出血更大量且更严重。超过50%的再出血病例出现眼压 升高。
再出血的危险因素包括以下:
低眼压 或眼压 升高出血占据前房 50%以上
全身性高血压
使用阿司匹林
前房 出血引起的眼压 升高通过多种机制发生。
红细胞阻塞小梁网 :大量正常红细胞物理阻塞小梁网 。溶血性青光眼 :含有血红蛋白的巨噬细胞阻塞小梁网 。其特征是小梁网 呈红褐色变色4) 。血影细胞性青光眼 玻璃体出血 后1~4周出现变性红细胞(血影细胞)4) 。含有海因茨小体、失去变形能力的红细胞阻塞小梁网 。前房 内可见卡其色小泡。单纯前房 出血很少引起血影细胞性青光眼 。
严重前房 出血伴有持续高眼压 时,角膜 后表面会被血液染色。即使前房 出血消退后,也可能遗留视力 障碍,需要早期进行前房 冲洗。
这是钝挫伤后重要的慢性并发症。睫状体 环状肌和纵行肌之间发生撕裂,导致房角后退 。特别是房角后退 超过180度的病例,10年内青光眼 的发生率高达6~20%。由于发病多在伤后数年或更久,长期的眼压 随访至关重要。
Q
再出血的发生概率是多少?
A
再出血的总发生率为5~10%,多发生在伤后3~7天4) 。由于再出血往往比初次出血更严重,在此期间尤其要注意休息并接受密切观察。
Q
作为相关并发症,长期应注意什么?
A
最重要的长期并发症是房角后退性青光眼 。在房角后退 达180度以上的病例中,10年内有6%–20%发生青光眼 。由于常在受伤后数年或更久才发病,因此外伤后必须定期进行眼压 、视野和视神经 检查。
随着分子靶向药物的普及,药物相关的自发性前房积血 已有报道。
Aldecoa等人(2023)报告了一名60岁女性,因慢性淋巴细胞白血病服用伊布替尼(BTK抑制剂)420 mg/日共4个月,出现自发性前房积血 1) 。停用伊布替尼并局部使用类固醇 滴眼液后,积血在2周内完全消退。伊布替尼被认为可降低血小板与血管性血友病因子的黏附,并抑制胶原诱导的血小板聚集。
Chiang等人(2022)报告了一名37岁男性,合并急性髓系白血病和重症COVID-19肺炎,出现自发性前房积血 2) 。除重度血小板减少(6×10⁹/L)外,长时间俯卧位被认为导致巩膜 上静脉压升高。
Ison等人(2022)报告了一名56岁女性,患有艾森曼格综合征,因虹膜微血管瘤 (Cobb’s tufts)出现自发性前房积血 3) 。慢性低氧血症(静息SpO₂ 78%)和继发性红细胞增多症(Hb 22.5 g/dL)被认为诱导了虹膜 间质血管扩张,促进了微血管瘤的形成。局部使用阿托品和地塞米松后出血消退。
Zhang等人(图片与视角)报告了ICL (有晶状体 眼人工晶状体 )术后自发性前房 和后房积血6) 。一名23岁女性,无外伤、揉眼或抗凝药使用史,出现突发视力 下降。UBM 检查显示与ICL 襻相关的虹膜 睫状体 囊肿破裂及周围出血。使用妥布霉素-地塞米松滴眼液(每日4次)和1%硫酸阿托品凝胶(每日2次)保守治疗17天后出血消退。表明不一定需要紧急取出ICL 。
Aldecoa KAT, Macaraeg CSL, Dadlani A, Yadlapalli S. Spontaneous hyphema during ibrutinib treatment in a CLL patient. Case Rep Hematol. 2023;2023:1691996.
Chiang J, Chan L, Stallworth JY, Chan MF. Spontaneous hyphema in the setting of COVID-19 pneumonia. Am J Ophthalmol Case Rep. 2022;26:101447.
Ison M, Dorman A, Imrie F. Spontaneous hyphema from iris microhemangioma in Eisenmenger syndrome. Am J Ophthalmol Case Rep. 2022;26:101536.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
American Academy of Ophthalmology Preferred Practice Pattern Cataract and Anterior Segment Committee. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P52-P110.
Zhang W, Li F, Zhou J. Anterior segment hemorrhage after implantable collamer lens surgery. Ophthalmology. (Pictures & Perspectives).
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。