Ringan (Grade I-II)
Risiko peningkatan TIO: Sekitar 13,5%.
Gangguan penglihatan: Ringan jika area pupil tidak tertutup.
Visualisasi fundus: Umumnya mungkin.

Hifema traumatik (traumatic hyphema) adalah akumulasi sel darah merah di bilik anterior (ruang antara kornea dan iris) setelah trauma tumpul. Perdarahan minimal yang hanya terlihat dengan slit-lamp disebut mikrohifema (microhyphema).
Ketika gaya tumpul mengenai mata, tekanan intraokular meningkat tajam, menyebabkan limbus kornea meregang. Aqueous humor bergerak ke posterior dan ke sudut bilik, menyebabkan cedera pada iris dan badan siliar, sehingga terjadi perdarahan. Bagian yang paling rentan cedera adalah daerah tipis tempat iris melekat pada badan siliar; jika robek (iridodialisis), pupil akan bergeser. Jika terjadi celah di badan siliar sedikit ke arah sklera, terjadi resesi sudut; jika badan siliar terlepas dari sklera lebih ke arah sklera, terjadi siklodialisis. Pada kedua kondisi ini, hifema lebih sering terjadi.
Klasifikasi berdasarkan jumlah perdarahan:
| Grade | Derajat Perdarahan |
|---|---|
| 0 | Mikrohifema |
| I | Kurang dari 1/3 bilik mata depan |
| II | 1/3 hingga 1/2 bilik mata depan |
| III | 1/2 bilik mata depan hingga kurang dari pengisian penuh |
| IV | Perdarahan bilik mata depan total |
Pada grade IV, kondisi bilik mata depan terisi penuh dengan darah merah terang disebut total hyphema. Kondisi terisi dengan darah merah gelap hingga hitam disebut 8-ball hyphema / black ball hyphema, yang menunjukkan gangguan sirkulasi akuos dan hipoksia.
Selain trauma, perdarahan bilik mata depan dapat terjadi secara spontan setelah operasi mata (iatrogenik), akibat neovaskularisasi iris, tumor mata, penyakit darah (seperti leukemia, hemofilia), atau penggunaan antikoagulan. Lihat bagian “Penyebab dan Faktor Risiko” untuk detail lebih lanjut.
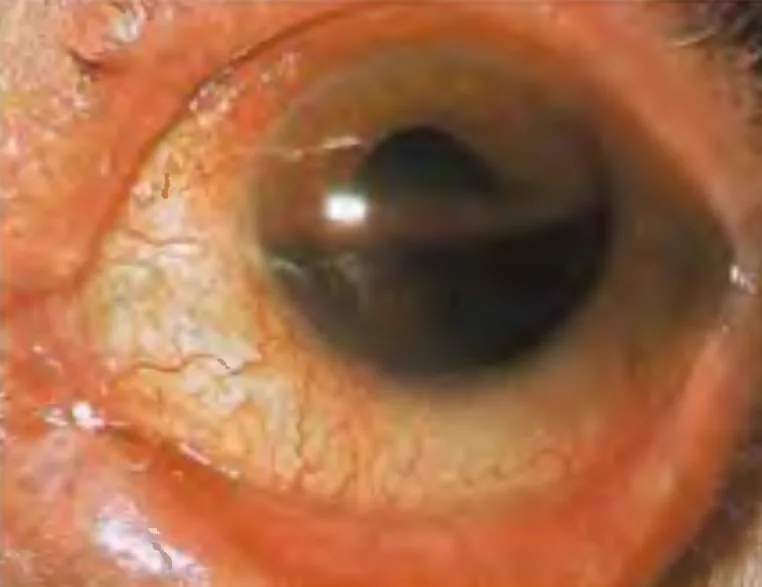
Gejala perdarahan bilik mata depan bervariasi tergantung jumlah perdarahan.
Perdarahan bilik mata depan membentuk lapisan di bagian bawah (membentuk hifema), dan warnanya berubah dari merah menjadi hitam seiring waktu. Darah yang menggumpal tampak lebih gelap. Dalam posisi tegak, tinggi hifema menjadi indikator jumlah perdarahan dan menjadi acuan untuk memantau penyerapan perdarahan atau perdarahan ulang. Penting untuk mencatat tinggi dari batas bawah kornea dalam milimeter.
Ringan (Grade I-II)
Risiko peningkatan TIO: Sekitar 13,5%.
Gangguan penglihatan: Ringan jika area pupil tidak tertutup.
Visualisasi fundus: Umumnya mungkin.
Berat (Grade III-IV)
Risiko peningkatan TIO: Meningkat drastis, 27% pada Grade III dan 52% pada Grade IV.
Perdarahan bilik mata depan eight-ball: Risiko tinggi blok pupil atau penutupan sudut sekunder.
Visualisasi fundus: Seringkali tidak mungkin, sehingga diperlukan pemeriksaan ultrasonografi.
Komplikasi utama adalah sebagai berikut:
Komplikasi yang khas pada anak-anak adalah sebagai berikut:
Trauma tumpul adalah penyebab paling umum. Contoh tipikal termasuk bola, tinju, kecelakaan lalu lintas, dan kecelakaan kerja. Tekanan kompresi pada bola mata menyebabkan robeknya pembuluh darah iris, badan siliaris, dan anyaman trabekula, sehingga sel darah merah menumpuk di bilik mata depan.
Pada hifema tanpa riwayat trauma, pertimbangkan penyebab berikut.
Penyakit sel sabit merupakan faktor risiko yang sangat penting. Dalam lingkungan bilik mata depan yang hipoksia, sel darah merah mengalami sickling dan menjadi kaku, sehingga sulit melewati trabekula. Akibatnya, perdarahan kecil pun dapat menyebabkan peningkatan tekanan intraokular yang berat. Selain itu, sel darah merah yang mengalami sickling di dalam pembuluh darah dapat menyebabkan oklusi arteri retina sentral dan neuropati optik iskemik. Bahkan trait sel sabit pun merupakan faktor risiko.
Operasi katarak dengan warfarin yang dilanjutkan meningkatkan kejadian perdarahan, tetapi sebagian besar berupa perdarahan bilik mata depan atau subkonjungtiva yang terbatas dan sembuh sendiri, tanpa dampak buruk pada penglihatan pascaoperasi5). Namun, kerja sama antara dokter dan dokter mata penting untuk menilai risiko individu.
Diagnosis perdarahan bilik mata depan dilakukan secara bertahap dengan pemeriksaan berikut: anamnesis, pemeriksaan ketajaman penglihatan, pemeriksaan refleks pupil, pengukuran tekanan intraokular, dan pemeriksaan slit lamp. Jika perdarahan banyak, periksa juga refleks tidak langsung pada mata lainnya.
| Pemeriksaan | Tujuan Utama |
|---|---|
| Lampu celah | Klasifikasi derajat dan pemantauan |
| Gonioskopi (1-2 minggu setelah cedera) | Resesi sudut, sinekia anterior |
| UBM / OCT segmen anterior (UBM kontraindikasi pada trauma tembus) | Evaluasi struktur badan siliar dan sudut |
| Ultrasonografi (Mode B) | Evaluasi segmen posterior jika fundus tidak terlihat |
| CT / MRI (MRI kontraindikasi pada benda asing logam) | Evaluasi ruptur bola mata dan benda asing intraokular |
Dasar pengobatan adalah menunggu penyerapan spontan dengan istirahat. Aktivitas berat dilarang, posisi telentang dihindari, dan pasien dijaga dalam posisi duduk atau kepala tempat tidur dinaikkan 30–45 derajat untuk istirahat. Perawatan di rumah sakit dianjurkan untuk anak-anak, jika perdarahan bilik mata depan mencapai 1/3–1/2 atau lebih, pasien yang tidak dapat mengikuti instruksi, atau pasien anemia sel sabit dengan peningkatan tekanan intraokular.
Untuk peningkatan tekanan intraokular, tambahkan berikut (4 saja, atau 5+6, atau kombinasi 4–6).
Obat antifibrinolitik (asam traneksamat) berguna untuk mengurangi risiko perdarahan ulang4). Namun, efeknya terhadap prognosis visual tidak jelas4).
Sekitar 5% dari hifema traumatik memerlukan operasi.
Indikasi operasi adalah sebagai berikut:
| Kelompok Pasien | Kriteria Indikasi Operasi |
|---|---|
| Individu Sehat | ≥50 mmHg selama 5 hari, atau ≥35 mmHg selama 7 hari |
| Pasien Anemia Sel Sabit | ≥25 mmHg selama ≥24 jam |
| Jika ada tanda-tanda blood staining kornea | Operasi dilakukan tanpa menunggu kriteria di atas |
| Perdarahan bilik mata depan total pada anak | Indikasi dini dengan mempertimbangkan risiko ambliopia akibat sumbatan visual |
Operasi glaukoma (misalnya operasi filtrasi) diindikasikan jika tekanan intraokular tetap tinggi setelah irigasi bilik mata depan. Jika terdapat dislokasi atau kerusakan lensa, perlu dilakukan ekstraksi lensa. Untuk blok pupil, pertimbangkan iridektomi laser.
Dalam banyak kasus, penanganan rawat jalan dimungkinkan dengan syarat follow-up yang ketat. Namun, rawat inap dianjurkan pada anak-anak, perdarahan masif (lebih dari 1/3 hingga 1/2 bilik mata depan), kasus dengan peningkatan tekanan intraokular pada penyakit sel sabit, atau jika pasien tidak dapat mematuhi instruksi istirahat.
Ketika gaya tumpul mengenai mata, tekanan intraokular meningkat tajam. Terjadi peregangan limbus kornea, dan akuos humor bergerak ke posterior dan ke sudut bilik mata. Perubahan mekanis ini menyebabkan kerusakan pembuluh darah iris dan badan siliar, mengakibatkan perdarahan ke bilik mata depan.
Tergantung pada tingkat keparahan cedera, terjadi kerusakan struktural bertahap sebagai berikut:
Perdarahan ulang terjadi 3-7 hari setelah cedera akibat kontraksi dan lisisnya bekuan awal4). Angka kejadiannya sekitar 5-10%4). Perdarahan ulang seringkali lebih banyak dan lebih berat daripada perdarahan pertama. Lebih dari 50% kasus perdarahan ulang disertai peningkatan tekanan intraokular.
Faktor risiko perdarahan ulang adalah sebagai berikut:
Peningkatan tekanan intraokular akibat hifema terjadi melalui beberapa mekanisme.
Jika hifema berat disertai tekanan intraokular tinggi yang menetap, bagian belakang kornea akan ternoda darah. Hal ini dapat menyebabkan gangguan penglihatan bahkan setelah hifema mereda, sehingga diperlukan bilas bilik anterior dini.
Merupakan komplikasi kronis penting setelah trauma tumpul. Terjadi robekan antara otot siliaris sirkuler dan longitudinal, menyebabkan resesi sudut. Pada kasus dengan resesi sudut lebih dari 180 derajat, glaukoma terjadi pada 6-20% dalam 10 tahun. Karena onset glaukoma sering terjadi beberapa tahun setelah cedera, pemantauan tekanan intraokular jangka panjang sangat penting.
Angka kejadian perdarahan ulang secara keseluruhan adalah 5-10%, dan sering terjadi pada hari ke-3 hingga ke-7 setelah cedera4). Karena perdarahan ulang cenderung lebih berat daripada perdarahan awal, penting untuk menjaga istirahat dan menjalani observasi ketat selama periode ini.
Komplikasi jangka panjang yang paling penting adalah glaukoma resesi sudut. Pada kasus dengan resesi sudut lebih dari 180 derajat, glaukoma berkembang pada 6-20% dalam 10 tahun. Karena sering terjadi beberapa tahun setelah cedera, pemeriksaan tekanan intraokular, lapang pandang, dan saraf optik secara teratur sangat penting setelah trauma.
Seiring meluasnya penggunaan obat target molekuler, perdarahan bilik mata depan spontan terkait obat telah dilaporkan.
Aldecoa dkk. (2023) melaporkan perdarahan bilik mata depan spontan pada seorang wanita berusia 60 tahun yang mengonsumsi ibrutinib (inhibitor BTK) 420 mg/hari selama 4 bulan untuk leukemia limfositik kronis1). Perdarahan menghilang sepenuhnya dalam 2 minggu setelah penghentian ibrutinib dan penggunaan tetes steroid topikal. Ibrutinib diduga mengurangi adhesi trombosit ke faktor von Willebrand dan menghambat agregasi trombosit yang diinduksi kolagen.
Chiang dkk. (2022) melaporkan perdarahan bilik mata depan spontan pada seorang pria berusia 37 tahun dengan leukemia myeloid akut dan pneumonia COVID-19 berat2). Trombositopenia berat (6×10⁹/L) ditambah peningkatan tekanan vena episklera akibat posisi tengkurap lama diduga berperan.
Ison dkk. (2022) melaporkan perdarahan bilik mata depan spontan dari mikrohemangioma iris (Cobb’s tufts) pada seorang wanita berusia 56 tahun dengan sindrom Eisenmenger3). Hipoksemia kronis (SpO₂ 78% saat istirahat) dan polisitemia sekunder (Hb 22,5 g/dL) diduga menginduksi dilatasi pembuluh darah stroma iris dan berkontribusi pada pembentukan mikrohemangioma. Perdarahan mereda setelah pemberian atropin dan deksametason topikal.
Zhang dkk. (Gambar & Perspektif) melaporkan perdarahan spontan bilik mata depan dan belakang setelah operasi ICL (lensa intraokular fakia)6). Seorang wanita berusia 23 tahun, tanpa trauma, menggosok mata, atau penggunaan antikoagulan, mengalami penurunan penglihatan mendadak. Pemeriksaan UBM menunjukkan ruptur kista iridosiliaris terkait haptik ICL dan perdarahan di sekitarnya. Perdarahan mereda setelah 17 hari terapi konservatif dengan tetes tobramisin-deksametason (4 kali sehari) dan gel atropin 1% (2 kali sehari). Ternyata pengangkatan ICL darurat tidak selalu diperlukan.