Легкая (I–II степень)
Риск повышения внутриглазного давления : около 13,5 %.
Нарушение зрения : остается легким, если зрачковая область свободна.
Офтальмоскопия глазного дна : часто возможна.

Травматический гифема (traumatic hyphema) — это скопление эритроцитов в передней камере (пространстве между роговицей и радужкой) после тупой травмы. Минимальное кровоизлияние, видимое только при щелевой лампе, называется микрогифемой (microhyphema).
При воздействии тупой силы на глаз внутриглазное давление резко повышается, и лимб роговицы растягивается. Внутриглазная жидкость перемещается кзади и в угол, повреждая радужку и цилиарное тело, что приводит к кровотечению. Наиболее уязвимой является тонкая область прикрепления радужки к цилиарному телу; при ее разрыве (иридодиализ) происходит смещение зрачка. Если образуется щель в цилиарном теле со стороны склеры, возникает рецессия угла; если цилиарное тело отслаивается от склеры дальше, это цилиарный диализ. В этих двух состояниях особенно часто возникает гифема.
Классификация по объему кровоизлияния следующая:
| Степень | Степень кровоизлияния |
|---|---|
| 0 | Микрогифема |
| I | Менее одной трети передней камеры |
| II | От одной трети до половины передней камеры |
| III | От половины до менее чем полного заполнения передней камеры |
| IV | Полное кровоизлияние в переднюю камеру |
Среди IV степени состояние, при котором передняя камера полностью заполнена ярко-красной кровью, называется тотальной гифемой (total hyphema). Состояние, заполненное темно-красной до черной кровью, называется гифемой «восьмерка» (8-ball hyphema / black ball hyphema) и указывает на нарушение циркуляции водянистой влаги и гипоксию.
Помимо травм, оно может возникать спонтанно после внутриглазных операций (ятрогенно), вследствие неоваскуляризации радужки, опухолей глаза, заболеваний крови (лейкоз, гемофилия и др.) или приема антикоагулянтов. Подробнее см. раздел «Причины и факторы риска».
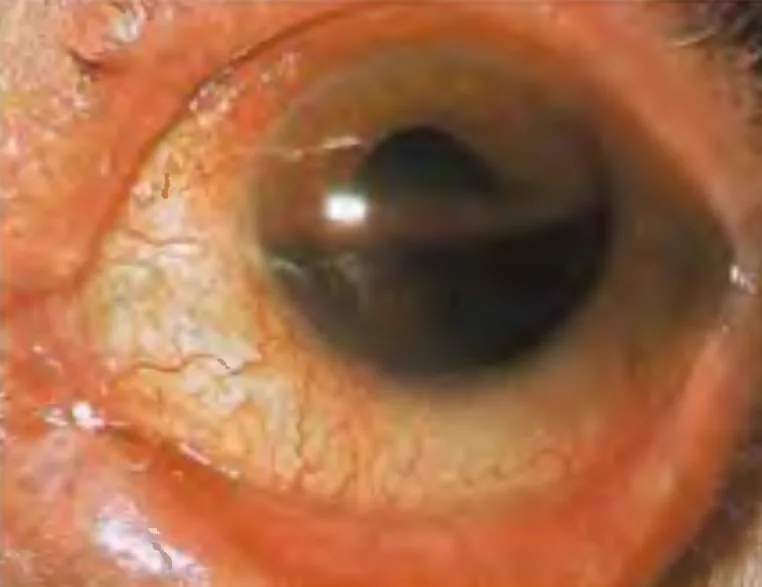
Симптомы травматической гифемы варьируются в зависимости от объема кровоизлияния.
Гифема образует нижний уровень (формирование уровня), и цвет меняется от красного до черного в зависимости от времени. Свернувшаяся кровь имеет более темный вид. Высота уровня гифемы в положении стоя является показателем объема кровоизлияния и служит ориентиром для последующего наблюдения за рассасыванием или рецидивом кровотечения. Важно регистрировать высоту от нижнего края роговицы в миллиметрах.
Легкая (I–II степень)
Риск повышения внутриглазного давления : около 13,5 %.
Нарушение зрения : остается легким, если зрачковая область свободна.
Офтальмоскопия глазного дна : часто возможна.
Тяжелая (III–IV степень)
Риск повышения внутриглазного давления : резко возрастает, при III степени 27 %, при IV степени 52 %.
Гифема типа «eight-ball» : высокий риск зрачкового блока или вторичного закрытия угла.
Офтальмоскопия глазного дна : часто невозможна, требуется ультразвуковое исследование.
Основные осложнения следующие.
Осложнения, характерные для детей, включают следующее:
Тупая травма является наиболее частой причиной. Типичные примеры: удар мячом, кулаком, дорожно-транспортные происшествия и производственные травмы. Компрессионное воздействие на глаз приводит к разрыву сосудов радужки, цилиарного тела и трабекулярной сети, в результате чего эритроциты накапливаются в передней камере.
При гифеме без травмы в анамнезе следует рассмотреть следующие причины.
Серповидно-клеточная болезнь является особенно важным фактором риска. В гипоксической среде передней камеры эритроциты принимают серповидную форму, становятся жесткими и с трудом проходят через трабекулярную сеть. В результате даже небольшое кровоизлияние может вызвать тяжелое повышение внутриглазного давления. Кроме того, внутрисосудистые серповидные клетки могут вызвать окклюзию центральной артерии сетчатки или ишемическую оптическую нейропатию. Даже серповидно-клеточная аномалия (trait) является фактором риска.
Операция по удалению катаракты на фоне продолжения приема варфарина увеличивает частоту геморрагических осложнений, но большинство из них представляют собой самоограничивающиеся гифемы или субконъюнктивальные кровоизлияния, не оказывающие негативного влияния на послеоперационную остроту зрения5). Однако для оценки индивидуального риска важно взаимодействие лечащего врача и офтальмолога.
Диагностика гифемы проводится поэтапно с использованием следующих методов. Основными являются сбор анамнеза, проверка остроты зрения, реакция зрачков на свет, измерение внутриглазного давления и биомикроскопия с щелевой лампой. При обильной гифеме также проверяется непрямая реакция другого глаза.
| Исследование | Основная цель |
|---|---|
| Щелевая лампа | Классификация степени и наблюдение |
| Гониоскопия (через 1–2 недели после травмы) | Рецессия угла, передние синехии |
| УБМ / ОКТ переднего сегмента (УБМ противопоказана при проникающей травме) | Структурная оценка цилиарного тела и угла |
| УЗИ (В-режим) | Оценка заднего сегмента при невозможности визуализации глазного дна |
| КТ / МРТ (МРТ противопоказана при металлическом инородном теле) | Оценка разрыва глазного яблока и внутриглазного инородного тела |
Основной принцип лечения — ожидание спонтанного рассасывания при соблюдении покоя. Запрещаются интенсивные физические нагрузки, избегают положения лежа на спине, поддерживают покой в положении сидя или с приподнятым на 30–45 градусов головным концом кровати. У детей, при гифеме, занимающей более 1/3–1/2 передней камеры, у пациентов, неспособных следовать инструкциям, или при повышении внутриглазного давления на фоне серповидно-клеточной анемии желательна госпитализация.
При повышении внутриглазного давления добавляют следующее (только 4, или 5+6, или комбинацию 4–6).
Антифибринолитики (транексамовая кислота) полезны для снижения риска повторного кровотечения 4). Однако влияние на зрительный прогноз неясно 4).
Примерно 5% травматических гифем требуют хирургического вмешательства.
Показания к операции следующие:
| Группа пациентов | Критерии показаний к операции |
|---|---|
| Здоровые пациенты | ≥ 50 мм рт. ст. в течение 5 дней или ≥ 35 мм рт. ст. в течение 7 дней |
| Пациенты с серповидно-клеточной анемией | ≥ 25 мм рт. ст. в течение более 24 часов |
| Признаки пропитывания роговицы кровью | Показание без ожидания вышеуказанных критериев |
| Тотальный гифема у детей | Раннее вмешательство с учетом риска амблиопии из-за зрительной депривации |
Хирургия глаукомы (фильтрующая хирургия и др.) показана при сохраняющейся высокой внутриглазном давлении после промывания передней камеры. При смещении или повреждении хрусталика необходима экстракция хрусталика. При зрачковом блоке следует рассмотреть лазерную иридотомию.
В большинстве случаев возможно амбулаторное ведение при условии тщательного наблюдения. Однако у детей, при обильном кровоизлиянии (уровень более 1/3–1/2), при серповидно-клеточной болезни с повышением внутриглазного давления, а также при невозможности соблюдать постельный режим предпочтительна госпитализация.
При воздействии тупой силы на глазное яблоко давление в передней камере резко возрастает. Происходит растяжение лимба роговицы, и водянистая влага перемещается кзади и в угол. Это механическое изменение повреждает сосуды радужки и цилиарного тела, что приводит к кровоизлиянию в переднюю камеру.
В зависимости от степени повреждения происходит поэтапное структурное разрушение.
Рецидив кровотечения возникает через 3–7 дней после травмы вследствие ретракции и лизиса первичного тромба4). Частота составляет 5–10%4). Рецидивное кровотечение часто более обильное и тяжелое, чем первичное. Более чем в 50% случаев рецидива наблюдается повышение внутриглазного давления.
Факторы риска рецидива кровотечения следующие:
Повышение внутриглазного давления, связанное с гифемой, возникает вследствие нескольких механизмов.
При тяжелой гифеме с устойчивым высоким внутриглазным давлением задняя поверхность роговицы пропитывается кровью. Даже после разрешения гифемы может остаться нарушение зрения, что требует раннего промывания передней камеры.
Это важное хроническое осложнение после тупой травмы. Происходит разрыв между циркулярными и продольными волокнами цилиарной мышцы, что приводит к рецессии угла. Особенно в случаях с рецессией угла на 180 градусов и более в течение 10 лет глаукома развивается с высокой частотой 6–20%. Поскольку начало часто происходит через несколько лет после травмы, необходимо долгосрочное наблюдение за внутриглазным давлением.
Частота повторных кровоизлияний в целом составляет 5–10%, и они часто возникают через 3–7 дней после травмы4). Повторное кровоизлияние, как правило, более тяжелое, чем первичное, поэтому в этот период особенно важно соблюдать покой и проходить тщательное наблюдение.
Наиболее важным долгосрочным осложнением является глаукома вследствие рецессии угла передней камеры. У пациентов с рецессией угла на 180 градусов и более в течение 10 лет глаукома развивается в 6–20% случаев. Поскольку она может возникнуть спустя много лет после травмы, после травмы необходимо регулярно проводить обследования внутриглазного давления, поля зрения и зрительного нерва.
С распространением таргетных препаратов появились сообщения о спонтанных кровоизлияниях в переднюю камеру, связанных с лекарствами.
Aldecoa и соавт. (2023) сообщили о спонтанном кровоизлиянии в переднюю камеру у 60-летней женщины, принимавшей ибрутиниб (ингибитор BTK) 420 мг/сут в течение 4 месяцев по поводу хронического лимфоцитарного лейкоза1). Отмена ибрутиниба и местное применение стероидных глазных капель привели к полному разрешению в течение 2 недель. Предполагается, что ибрутиниб снижает адгезию тромбоцитов к фактору фон Виллебранда и подавляет коллаген-индуцированную агрегацию тромбоцитов.
Chiang и соавт. (2022) сообщили о спонтанном кровоизлиянии в переднюю камеру у 37-летнего мужчины с острым миелоидным лейкозом и тяжёлой пневмонией COVID-192). Помимо выраженной тромбоцитопении (6×10⁹/л), предполагалось, что способствующим фактором было повышение эписклерального венозного давления из-за длительного положения на животе.
Ison и соавт. (2022) сообщили о спонтанном кровоизлиянии в переднюю камеру из микрогемангиом радужки (пучки Кобба) у 56-летней женщины с синдромом Эйзенменгера3). Хроническая гипоксемия (SpO₂ в покое 78%) и вторичный полицитемия (Hb 22,5 г/дл) считались причиной дилатации сосудов стромы радужки и образования микрогемангиом. Местное применение атропина и дексаметазона привело к регрессу кровоизлияния.
Zhang и соавт. (Pictures & Perspectives) сообщили о спонтанном кровоизлиянии в переднюю и заднюю камеры после имплантации ICL (факичной интраокулярной линзы)6). У 23-летней женщины внезапно снизилось зрение без травмы, трения глаз или приёма антикоагулянтов. УЗИ (UBM) подтвердило разрыв кисты радужно-цилиарного тела, связанной с гаптикой ICL, и окружающее кровоизлияние. Консервативное лечение в течение 17 дней с использованием глазных капель тобрамицина-дексаметазона (4 раза в день) и 1% геля атропина сульфата (2 раза в день) привело к разрешению кровоизлияния. Было показано, что экстренное удаление ICL не всегда необходимо.