Nhẹ (Độ I-II)
Nguy cơ tăng nhãn áp: Khoảng 13,5%.
Rối loạn thị lực: Nhẹ nếu vùng đồng tử không bị che.
Quan sát đáy mắt: Có thể trong hầu hết các trường hợp.

Xuất huyết tiền phòng do chấn thương (traumatic hyphema) là sự tích tụ hồng cầu trong tiền phòng (khoảng giữa giác mạc và mống mắt) sau chấn thương đụng dập. Chảy máu tối thiểu chỉ thấy được dưới kính hiển vi sinh học được gọi là vi xuất huyết (microhyphema).
Khi một lực đụng dập tác động lên mắt, áp lực nội nhãn tăng đột ngột, làm giãn vùng rìa giác mạc. Thủy dịch di chuyển ra phía sau và vào góc tiền phòng, gây tổn thương mống mắt và thể mi, dẫn đến chảy máu. Phần dễ bị tổn thương nhất là vùng mỏng nơi mống mắt bám vào thể mi; nếu đứt (ly giải mống mắt), đồng tử sẽ bị lệch. Nếu có một khe hở trong thể mi về phía củng mạc một chút, sẽ xảy ra lõm góc; nếu thể mi bong khỏi củng mạc xa hơn về phía củng mạc, sẽ xảy ra ly giải thể mi. Trong hai tình trạng này, xuất huyết tiền phòng thường xảy ra hơn.
Phân loại theo lượng máu chảy:
| Độ | Mức độ chảy máu |
|---|---|
| 0 | Vi xuất huyết |
| I | Dưới 1/3 tiền phòng |
| II | 1/3 đến 1/2 tiền phòng |
| III | 1/2 tiền phòng đến dưới mức lấp đầy hoàn toàn |
| IV | Chảy máu toàn bộ tiền phòng |
Ở độ IV, khi tiền phòng chứa đầy máu đỏ tươi được gọi là xuất huyết tiền phòng toàn bộ (total hyphema). Khi chứa đầy máu đỏ sẫm đến đen được gọi là xuất huyết tiền phòng dạng bóng 8 (8-ball hyphema / black ball hyphema), gợi ý rối loạn tuần hoàn thủy dịch và thiếu oxy.
Ngoài chấn thương, xuất huyết tiền phòng có thể xảy ra tự phát sau phẫu thuật mắt (do điều trị), do tân mạch mống mắt, u mắt, bệnh máu (như bệnh bạch cầu, máu khó đông) hoặc sử dụng thuốc chống đông máu. Xem phần “Nguyên nhân và yếu tố nguy cơ” để biết thêm chi tiết.
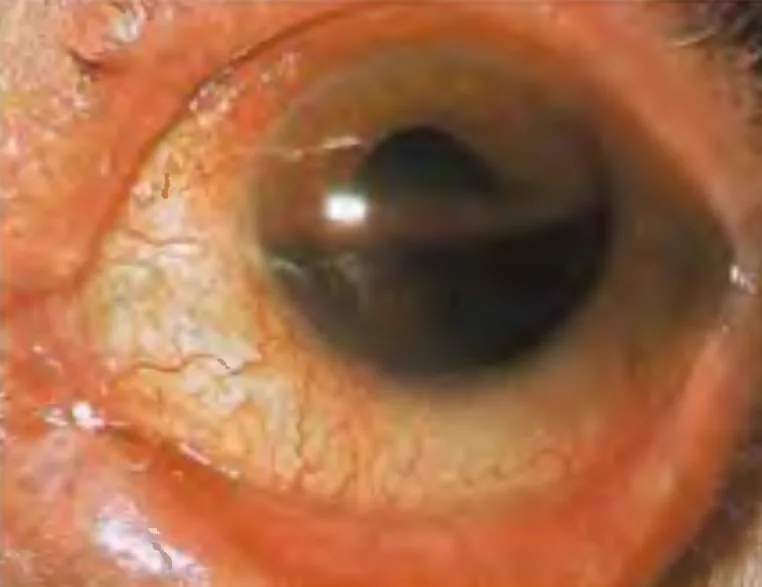
Triệu chứng của xuất huyết tiền phòng thay đổi tùy theo lượng máu chảy.
Xuất huyết tiền phòng tạo thành một lớp ở phần dưới (tạo mức nước), màu sắc thay đổi từ đỏ đến đen theo thời gian. Máu đông có màu sẫm hơn. Ở tư thế đứng, chiều cao của mức xuất huyết là chỉ số về lượng máu chảy, và là thước đo cho việc theo dõi sự hấp thu máu hoặc chảy máu tái phát. Điều quan trọng là ghi lại chiều cao từ bờ dưới giác mạc theo đơn vị milimét.
Nhẹ (Độ I-II)
Nguy cơ tăng nhãn áp: Khoảng 13,5%.
Rối loạn thị lực: Nhẹ nếu vùng đồng tử không bị che.
Quan sát đáy mắt: Có thể trong hầu hết các trường hợp.
Nặng (Độ III-IV)
Nguy cơ tăng nhãn áp: Tăng mạnh, 27% ở Độ III và 52% ở Độ IV.
Xuất huyết tiền phòng dạng bóng đen: Nguy cơ cao gây tắc đồng tử hoặc đóng góc thứ phát.
Quan sát đáy mắt: Thường không thể, cần siêu âm kiểm tra.
Các biến chứng chính như sau:
Các biến chứng đặc hiệu ở trẻ em như sau:
Chấn thương đụng dập là nguyên nhân phổ biến nhất. Các ví dụ điển hình bao gồm bóng, nắm đấm, tai nạn giao thông và tai nạn lao động. Lực nén lên nhãn cầu làm vỡ mạch máu mống mắt, thể mi và lưới bè, dẫn đến tích tụ hồng cầu trong tiền phòng.
Trong xuất huyết tiền phòng không có tiền sử chấn thương, hãy xem xét các nguyên nhân sau.
Bệnh hồng cầu hình liềm là một yếu tố nguy cơ đặc biệt quan trọng. Trong môi trường thiếu oxy của tiền phòng, hồng cầu bị biến dạng hình liềm và trở nên cứng, khó đi qua lưới bè. Kết quả là, ngay cả một lượng nhỏ chảy máu cũng có thể gây tăng nhãn áp nghiêm trọng. Hơn nữa, hồng cầu hình liềm trong lòng mạch có thể gây tắc động mạch trung tâm võng mạc và bệnh thần kinh thị giác do thiếu máu cục bộ. Ngay cả mang gen bệnh hồng cầu hình liềm (trait) cũng là yếu tố nguy cơ.
Phẫu thuật đục thủy tinh thể khi tiếp tục dùng warfarin làm tăng các biến cố chảy máu, nhưng phần lớn là xuất huyết tiền phòng hoặc xuất huyết dưới kết mạc tự giới hạn, không ảnh hưởng xấu đến thị lực sau phẫu thuật5). Tuy nhiên, sự phối hợp giữa bác sĩ điều trị và bác sĩ nhãn khoa rất quan trọng để đánh giá nguy cơ cá nhân.
Chẩn đoán xuất huyết tiền phòng được thực hiện tuần tự với các xét nghiệm sau: hỏi bệnh, kiểm tra thị lực, kiểm tra phản xạ đồng tử, đo nhãn áp và khám đèn khe. Nếu xuất huyết nhiều, cũng kiểm tra phản xạ gián tiếp của mắt bên kia.
| Xét nghiệm | Mục đích chính |
|---|---|
| Đèn khe | Phân loại mức độ và theo dõi |
| Soi góc tiền phòng (1-2 tuần sau chấn thương) | Lùi góc, dính mống mắt trước |
| UBM / OCT đoạn trước (UBM chống chỉ định trong chấn thương xuyên thủng) | Đánh giá cấu trúc thể mi và góc |
| Siêu âm (Chế độ B) | Đánh giá đoạn sau khi không nhìn thấy đáy mắt |
| CT / MRI (MRI chống chỉ định với dị vật kim loại) | Đánh giá vỡ nhãn cầu và dị vật nội nhãn |
Nguyên tắc điều trị cơ bản là chờ máu tự tiêu bằng cách nghỉ ngơi. Cấm vận động mạnh, tránh nằm ngửa, giữ bệnh nhân ở tư thế ngồi hoặc đầu giường nâng cao 30–45 độ để nghỉ ngơi. Nhập viện được khuyến cáo cho trẻ em, khi mức máu trong tiền phòng vượt quá 1/3 đến 1/2, bệnh nhân không tuân thủ hướng dẫn, hoặc bệnh nhân thiếu máu hồng cầu hình liềm có tăng nhãn áp.
Khi tăng nhãn áp, thêm các thuốc sau (chỉ dùng 4, hoặc 5+6, hoặc phối hợp 4–6).
Thuốc chống tiêu sợi huyết (axit tranexamic) có ích trong việc giảm nguy cơ chảy máu tái phát4). Tuy nhiên, ảnh hưởng đến tiên lượng thị lực chưa rõ ràng4).
Khoảng 5% các trường hợp xuất huyết tiền phòng do chấn thương cần phẫu thuật.
Chỉ định phẫu thuật như sau:
| Nhóm bệnh nhân | Tiêu chuẩn chỉ định phẫu thuật |
|---|---|
| Người khỏe mạnh | ≥50 mmHg trong 5 ngày, hoặc ≥35 mmHg trong 7 ngày |
| Bệnh nhân thiếu máu hồng cầu hình liềm | ≥25 mmHg trong ≥24 giờ |
| Nếu có dấu hiệu nhuộm máu giác mạc | Phẫu thuật được thực hiện mà không chờ các tiêu chuẩn trên |
| Xuất huyết tiền phòng toàn bộ ở trẻ em | Chỉ định sớm do nguy cơ nhược thị do che khuất thị giác |
Phẫu thuật glôcôm (ví dụ phẫu thuật lọc) được chỉ định khi nhãn áp vẫn cao sau khi rửa tiền phòng. Nếu có lệch hoặc tổn thương thể thủy tinh, cần phải lấy thể thủy tinh. Đối với block đồng tử, cân nhắc mở mống mắt bằng laser.
Trong hầu hết các trường hợp, có thể quản lý ngoại trú với điều kiện theo dõi chặt chẽ. Tuy nhiên, nhập viện được khuyến nghị cho trẻ em, xuất huyết nhiều (hơn 1/3 đến 1/2 tiền phòng), trường hợp tăng nhãn áp kèm bệnh hồng cầu hình liềm, hoặc khi bệnh nhân không thể tuân thủ hướng dẫn nghỉ ngơi.
Khi một lực cùn tác động lên mắt, áp lực nội nhãn tăng đột ngột. Xảy ra sự giãn của vùng rìa giác mạc, và thủy dịch di chuyển ra phía sau và vào góc tiền phòng. Sự thay đổi cơ học này gây tổn thương các mạch máu của mống mắt và thể mi, dẫn đến chảy máu vào tiền phòng.
Tùy theo mức độ tổn thương, sự phá hủy cấu trúc xảy ra theo từng giai đoạn như sau:
Chảy máu tái phát xảy ra từ 3 đến 7 ngày sau chấn thương do sự co rút và tiêu hủy cục máu đông ban đầu4). Tỷ lệ mắc là 5-10%4). Chảy máu tái phát thường nhiều hơn và nặng hơn so với chảy máu ban đầu. Hơn 50% trường hợp chảy máu tái phát có tăng nhãn áp.
Các yếu tố nguy cơ của chảy máu tái phát như sau:
Tăng nhãn áp kèm theo xuất huyết tiền phòng xảy ra qua nhiều cơ chế.
Khi xuất huyết tiền phòng nặng kèm nhãn áp cao kéo dài, mặt sau giác mạc bị nhuộm máu. Có thể để lại suy giảm thị lực ngay cả sau khi xuất huyết tiền phòng đã hết, cần rửa tiền phòng sớm.
Là biến chứng mạn tính quan trọng sau chấn thương đụng dập. Xảy ra đứt giữa cơ thể mi vòng và cơ thể mi dọc, dẫn đến lõm góc. Ở những trường hợp lõm góc trên 180 độ, glôcôm phát triển với tỷ lệ 6-20% trong 10 năm. Vì glôcôm thường khởi phát vài năm sau chấn thương, việc theo dõi nhãn áp dài hạn là rất cần thiết.
Tỷ lệ chảy máu tái phát tổng thể là 5-10%, thường xảy ra vào ngày 3-7 sau chấn thương4). Vì chảy máu tái phát có xu hướng nặng hơn chảy máu ban đầu, điều quan trọng là phải nghỉ ngơi và theo dõi chặt chẽ trong giai đoạn này.
Biến chứng lâu dài quan trọng nhất là glôcôm do lõm góc. Ở những trường hợp lõm góc trên 180 độ, glôcôm phát triển ở 6-20% trong vòng 10 năm. Vì thường xảy ra vài năm sau chấn thương, việc kiểm tra nhãn áp, thị trường và thần kinh thị giác định kỳ là rất cần thiết sau chấn thương.
Với sự phổ biến của các thuốc nhắm mục tiêu phân tử, xuất huyết tiền phòng tự phát liên quan đến thuốc đã được báo cáo.
Aldecoa và cộng sự (2023) báo cáo xuất huyết tiền phòng tự phát ở một phụ nữ 60 tuổi đang dùng ibrutinib (thuốc ức chế BTK) 420 mg/ngày trong 4 tháng để điều trị bệnh bạch cầu lymphocytic mạn tính1). Xuất huyết biến mất hoàn toàn trong 2 tuần sau khi ngừng ibrutinib và sử dụng thuốc nhỏ mắt steroid tại chỗ. Ibrutinib được cho là làm giảm sự kết dính tiểu cầu với yếu tố von Willebrand và ức chế sự kết tập tiểu cầu do collagen gây ra.
Chiang và cộng sự (2022) báo cáo xuất huyết tiền phòng tự phát ở một nam giới 37 tuổi mắc bệnh bạch cầu cấp dòng tủy và viêm phổi COVID-19 nặng2). Giảm tiểu cầu nặng (6×10⁹/L) kết hợp với tăng áp lực tĩnh mạch thượng củng mạc do nằm sấp kéo dài được cho là nguyên nhân.
Ison và cộng sự (2022) báo cáo xuất huyết tiền phòng tự phát từ u mạch máu nhỏ ở mống mắt (Cobb’s tufts) ở một phụ nữ 56 tuổi mắc hội chứng Eisenmenger3). Thiếu oxy máu mạn tính (SpO₂ 78% khi nghỉ) và tăng hồng cầu thứ phát (Hb 22,5 g/dL) được cho là gây giãn mạch máu mô đệm mống mắt và góp phần hình thành u mạch máu nhỏ. Xuất huyết thuyên giảm khi dùng atropine và dexamethasone tại chỗ.
Zhang và cộng sự (Hình ảnh & Góc nhìn) báo cáo xuất huyết tự phát tiền phòng và hậu phòng sau phẫu thuật ICL (thủy tinh thể nội nhãn còn thể thủy tinh)6). Một phụ nữ 23 tuổi, không có chấn thương, dụi mắt hoặc sử dụng thuốc chống đông, bị giảm thị lực đột ngột. Siêu âm UBM cho thấy vỡ nang mống mắt-thể mi liên quan đến haptic ICL và xuất huyết xung quanh. Xuất huyết thuyên giảm sau 17 ngày điều trị bảo tồn bằng thuốc nhỏ mắt tobramycin-dexamethasone (4 lần/ngày) và gel atropine 1% (2 lần/ngày). Cho thấy việc loại bỏ ICL khẩn cấp không phải lúc nào cũng cần thiết.