Leicht (Grad I–II)
Risiko eines erhöhten Augeninnendrucks : etwa 13,5 %.
Sehstörung : bleibt gering, wenn die Pupillenregion frei ist.
Funduseinblick : oft möglich.

Das traumatische Hyphäma (traumatic hyphema) ist eine Ansammlung von roten Blutkörperchen in der Vorderkammer (dem Raum zwischen Hornhaut und Iris) nach einem stumpfen Trauma. Eine minimale Blutung, die nur mit der Spaltlampe sichtbar ist, wird als Mikrohyphäma (microhyphema) bezeichnet.
Wenn eine stumpfe Kraft auf das Auge einwirkt, steigt der Augeninnendruck plötzlich an und der Hornhautlimbus dehnt sich. Das Kammerwasser bewegt sich nach hinten und in den Kammerwinkel, wodurch Iris und Ziliarkörper geschädigt werden und es zu Blutungen kommt. Der am leichtesten verletzbare Teil ist die dünne Ansatzstelle der Iris am Ziliarkörper; wenn diese reißt (Irisdialyse), verschiebt sich die Pupille. Wenn im Ziliarkörper auf der Skleralseite ein Spalt entsteht, kommt es zu einer Winkelrezession; wenn sich der Ziliarkörper weiter skleralwärts von der Sklera ablöst, handelt es sich um eine Ziliarkörperdialyse. Bei diesen beiden Zuständen kommt es besonders häufig zu Hyphäma.
Die Klassifikation nach Blutungsmenge ist wie folgt:
| Grad | Blutungsausmaß |
|---|---|
| 0 | Mikrohyphäma |
| I | Weniger als ein Drittel der Vorderkammer |
| II | Ein Drittel bis die Hälfte der Vorderkammer |
| III | Die Hälfte bis weniger als vollständige Füllung der Vorderkammer |
| IV | Vollständige Vorderkammerblutung |
Bei Grad IV wird der Zustand, bei dem die Vorderkammer vollständig mit hellrotem Blut gefüllt ist, als Totalhyphema (total hyphema) bezeichnet. Der Zustand, bei dem sie mit dunkelrotem bis schwarzem Blut gefüllt ist, wird als 8-Ball-Hyphema (8-ball hyphema / black ball hyphema) bezeichnet und deutet auf eine Störung des Kammerwasserflusses und Hypoxie hin.
Neben Traumata kann sie auch spontan nach intraokularen Operationen (iatrogen), durch Irisneovaskularisation, Augentumore, Blutkrankheiten (Leukämie, Hämophilie usw.) oder die Einnahme von Antikoagulanzien auftreten. Weitere Einzelheiten finden Sie im Abschnitt „Ursachen und Risikofaktoren“.
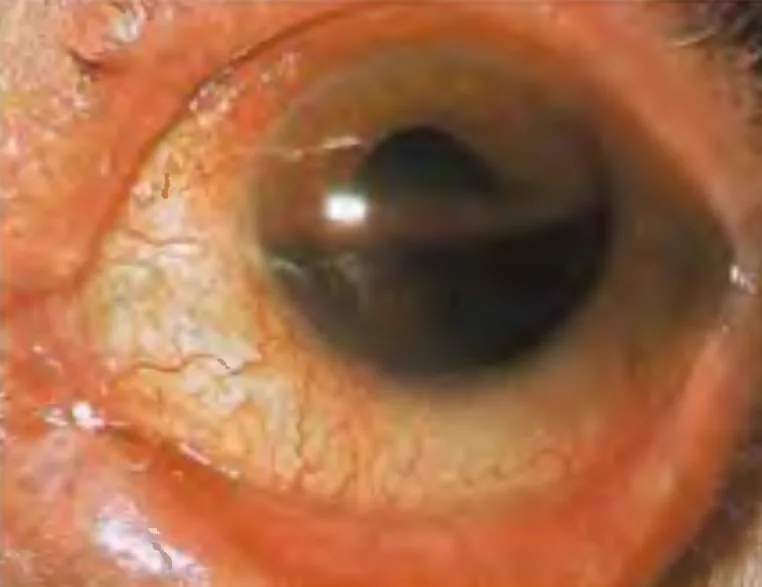
Die Symptome einer traumatischen Vorderkammerblutung variieren je nach Blutungsmenge.
Die Vorderkammerblutung bildet ein unteres Niveau (Spiegelbildung), und die Farbe ändert sich im Laufe der Zeit von rot nach schwarz. Geronnenes Blut erscheint dunkler. Die Höhe des Blutspiegels in aufrechter Position ist ein Indikator für die Blutungsmenge und dient als Referenz für die Resorption oder Nachblutung im weiteren Verlauf. Es ist wichtig, die Höhe vom unteren Hornhautrand in Millimetern zu dokumentieren.
Leicht (Grad I–II)
Risiko eines erhöhten Augeninnendrucks : etwa 13,5 %.
Sehstörung : bleibt gering, wenn die Pupillenregion frei ist.
Funduseinblick : oft möglich.
Schwer (Grad III–IV)
Risiko eines erhöhten Augeninnendrucks : steigt dramatisch an, bei Grad III 27 %, bei Grad IV 52 %.
Eight-Ball-Hyphema : hohes Risiko für Pupillarblock oder sekundären Winkelverschluss.
Funduseinblick : oft unmöglich, Ultraschalluntersuchung erforderlich.
Die wichtigsten Komplikationen sind die folgenden.
Bei Kindern sind folgende Komplikationen besonders wichtig:
Stumpfes Trauma ist die häufigste Ursache. Typische Beispiele sind Schläge durch Bälle, Fäuste, Verkehrs- und Arbeitsunfälle. Die Kompressionskraft auf das Auge führt zum Platzen von Blutgefäßen in Iris, Ziliarkörper und Trabekelwerk, wodurch sich rote Blutkörperchen in der Vorderkammer ansammeln.
Bei Vorderkammerblutung ohne Trauma sollten folgende Ursachen in Betracht gezogen werden.
Die Sichelzellkrankheit ist ein besonders wichtiger Risikofaktor. In der sauerstoffarmen Umgebung der Vorderkammer sicheln die Erythrozyten, werden steif und passieren das Trabekelwerk schlecht. Daher kann selbst eine geringe Blutung zu einem schweren Augeninnendruckanstieg führen. Darüber hinaus können intravaskuläre Sichelzellen einen Zentralarterienverschluss oder eine ischämische Optikusneuropathie verursachen. Auch die Sichelzellanlage (trait) ist ein Risikofaktor.
Eine Kataraktoperation unter fortgesetzter Warfarin-Therapie erhöht die Rate von Blutungsereignissen, aber die meisten sind selbstlimitierende Hyphäma oder subkonjunktivale Blutungen, die keinen negativen Einfluss auf die postoperative Sehschärfe haben5). Für das individuelle Risiko ist jedoch die Zusammenarbeit zwischen behandelndem Arzt und Augenarzt wichtig.
Die Diagnose eines Hyphämas erfolgt schrittweise mit folgenden Untersuchungen. Anamnese, Sehtest, Pupillenreaktionstest, Augeninnendruckmessung und Spaltlampenmikroskopie sind grundlegend. Bei einem massiven Hyphäma wird auch die indirekte Reaktion des anderen Auges überprüft.
| Untersuchung | Hauptziel |
|---|---|
| Spaltlampe | Gradeinteilung und Verlaufskontrolle |
| Gonioskopie (1–2 Wochen nach Verletzung) | Kammerwinkelrezession, vordere Synechien |
| UBM / Vorderabschnitts-OCT (UBM bei perforierendem Trauma kontraindiziert) | Strukturelle Beurteilung von Ziliarkörper und Kammerwinkel |
| Ultraschall (B-Modus) | Beurteilung des hinteren Segments bei nicht einsehbarem Augenhintergrund |
| CT / MRT (MRT bei metallischem Fremdkörper kontraindiziert) | Beurteilung von Bulbusruptur und intraokularem Fremdkörper |
Das Grundprinzip der Behandlung ist, durch Ruhe die spontane Resorption abzuwarten. Starke körperliche Betätigung ist zu unterlassen, die Rückenlage ist zu vermeiden, und der Patient sollte in sitzender Position oder mit um 30–45 Grad erhöhtem Kopfende des Bettes ruhen. Bei Kindern, bei Hyphäma mit einem Spiegel von mehr als 1/3 bis 1/2 der Vorderkammer, bei Patienten, die Anweisungen nicht befolgen können, oder bei erhöhtem Augeninnendruck bei Sichelzellkrankheit ist eine stationäre Behandlung wünschenswert.
Bei erhöhtem Augeninnendruck wird Folgendes hinzugefügt (nur 4, oder 5+6, oder eine Kombination von 4 bis 6).
Antifibrinolytika (Tranexamsäure) sind nützlich, um das Risiko einer Nachblutung zu verringern 4). Der Einfluss auf die Sehprognose ist jedoch nicht eindeutig 4).
Etwa 5 % der traumatischen Hyphäma erfordern eine Operation.
Die Operationsindikationen sind wie folgt:
| Patientengruppe | Operationsindikationskriterien |
|---|---|
| Gesunde Patienten | ≥ 50 mmHg für 5 Tage oder ≥ 35 mmHg für 7 Tage |
| Sichelzellpatienten | ≥ 25 mmHg für mehr als 24 Stunden |
| Anzeichen einer Hornhautblutfärbung | Indikation ohne Abwarten der obigen Kriterien |
| Totale Vorderkammerblutung bei Kindern | Frühzeitige Intervention aufgrund des Amblyopierisikos durch visuelle Deprivation |
Glaukomchirurgie (filtrierende Chirurgie usw.) ist indiziert, wenn nach Spülung der Vorderkammer ein erhöhter Augeninnendruck bestehen bleibt. Bei Linsenluxation oder -schädigung ist eine Linsenextraktion erforderlich. Bei Pupillarblock ist eine Laser-Iridotomie in Betracht zu ziehen.
In vielen Fällen ist eine ambulante Behandlung unter der Bedingung einer engmaschigen Nachsorge möglich. Bei Kindern, bei starker Blutung (Niveau > 1/3 bis 1/2), bei Sichelzellkrankheit mit Augeninnendruckerhöhung oder wenn der Patient die Ruheanweisungen nicht befolgen kann, ist jedoch eine stationäre Behandlung vorzuziehen.
Wenn eine stumpfe Gewalt auf den Augapfel einwirkt, steigt der Druck in der Vorderkammer plötzlich an. Es kommt zu einer Dehnung des Hornhautlimbus, und das Kammerwasser bewegt sich nach hinten und in den Kammerwinkel. Durch diese mechanische Veränderung werden die Gefäße der Iris und des Ziliarkörpers geschädigt, was zu einer Blutung in die Vorderkammer führt.
Je nach Schweregrad der Verletzung kommt es zu einer schrittweisen strukturellen Zerstörung.
Eine Nachblutung tritt 3–7 Tage nach der Verletzung aufgrund der Retraktion und Lyse des initialen Blutgerinnsels auf4). Die Inzidenz wird mit 5–10 % angegeben4). Die Nachblutung ist oft stärker und schwerwiegender als die Erstblutung. Bei über 50 % der Nachblutungsfälle wird ein erhöhter Augeninnendruck festgestellt.
Die Risikofaktoren für eine Nachblutung sind wie folgt:
Der mit einem Hyphäma verbundene Augeninnendruckanstieg entsteht durch mehrere Mechanismen.
Bei schwerem Hyphäma mit anhaltendem hohen Augeninnendruck färbt sich die Hornhautrückfläche blutig. Auch nach Rückbildung des Hyphämas kann eine Sehbeeinträchtigung zurückbleiben, sodass eine frühzeitige Vorderkammerspülung erforderlich ist.
Dies ist eine wichtige chronische Komplikation nach stumpfem Trauma. Es kommt zu einem Riss zwischen den zirkulären und longitudinalen Fasern des Ziliarmuskels, wodurch der Kammerwinkel zurückweicht. Insbesondere bei Fällen mit einer Kammerwinkelrezession von 180 Grad oder mehr entwickelt sich in 10 Jahren bei 6–20 % ein Glaukom. Da der Beginn oft mehrere Jahre nach der Verletzung liegt, ist eine langfristige Augeninnendruckkontrolle unerlässlich.
Die Nachblutungsrate liegt insgesamt bei 5–10 % und tritt häufig 3–7 Tage nach der Verletzung auf4). Nachblutungen sind tendenziell schwerwiegender als die Erstblutung, daher ist in dieser Zeit besonders auf Ruhe und engmaschige Überwachung zu achten.
Die wichtigste Langzeitkomplikation ist das Kammerwinkelrezessionsglaukom. Bei Fällen mit einer Kammerwinkelrezession von 180 Grad oder mehr entwickelt sich innerhalb von 10 Jahren bei 6–20 % ein Glaukom. Da es oft erst Jahre nach der Verletzung auftritt, sind regelmäßige Kontrollen des Augeninnendrucks, des Gesichtsfelds und des Sehnervs nach einem Trauma unerlässlich.
Mit der Verbreitung von zielgerichteten Medikamenten wurden medikamentenbedingte spontane Vorderkammerblutungen berichtet.
Aldecoa et al. (2023) berichteten über eine spontane Vorderkammerblutung bei einer 60-jährigen Frau, die wegen chronischer lymphatischer Leukämie 4 Monate lang Ibrutinib (BTK-Inhibitor) 420 mg/Tag eingenommen hatte1). Das Absetzen von Ibrutinib und die lokale Anwendung von Steroid-Augentropfen führten innerhalb von 2 Wochen zu einer vollständigen Rückbildung. Es wird angenommen, dass Ibrutinib die Thrombozytenadhäsion an den von-Willebrand-Faktor verringert und die kollageninduzierte Thrombozytenaggregation hemmt.
Chiang et al. (2022) berichteten über eine spontane Vorderkammerblutung bei einem 37-jährigen Mann mit akuter myeloischer Leukämie und schwerer COVID-19-Pneumonie2). Neben einer schweren Thrombozytopenie (6×10⁹/L) wurde ein Anstieg des episkleralen Venendrucks durch längere Bauchlage als beitragender Faktor vermutet.
Ison et al. (2022) berichteten über eine spontane Vorderkammerblutung aus Iris-Mikrohämangiomen (Cobb’s tufts) bei einer 56-jährigen Frau mit Eisenmenger-Syndrom3). Chronische Hypoxämie (Ruhe-SpO₂ 78 %) und sekundäre Polyzythämie (Hb 22,5 g/dL) wurden als Auslöser für die Dilatation der Irisstromagefäße und die Bildung von Mikrohämangiomen angesehen. Die lokale Anwendung von Atropin und Dexamethason führte zur Rückbildung der Blutung.
Zhang et al. (Pictures & Perspectives) berichteten über eine spontane Vorder- und Hinterkammerblutung nach ICL-Implantation (phake Intraokularlinse)6). Eine 23-jährige Frau zeigte plötzliche Sehverschlechterung ohne Trauma, Augenreiben oder Antikoagulanziengebrauch. Die UBM-Untersuchung bestätigte die Ruptur einer mit den ICL-Haptiken assoziierten Iristumor-Zyste und umgebende Blutung. Eine konservative Behandlung über 17 Tage mit Tobramycin-Dexamethason-Augentropfen (4-mal täglich) und 1% Atropinsulfat-Gel (2-mal täglich) führte zur Rückbildung der Blutung. Es wurde gezeigt, dass eine notfallmäßige Explantation der ICL nicht immer erforderlich ist.