Leve (Grau I-II)
Risco de aumento da PIO: Cerca de 13,5%.
Deficiência visual: Permanece leve se a área pupilar estiver desobstruída.
Visualização do fundo: Possível na maioria dos casos.

Hifema traumático (traumatic hyphema) é o acúmulo de hemácias na câmara anterior (espaço entre a córnea e a íris) após trauma contuso. O sangramento mínimo visível apenas à lâmpada de fenda é chamado de microhifema (microhyphema).
Quando uma força contusa atinge o olho, a pressão intraocular aumenta abruptamente, distendendo o limbo corneano. O humor aquoso se desloca posteriormente e para o ângulo, causando lesão na íris e no corpo ciliar, resultando em sangramento. A parte mais suscetível é a região fina onde a íris se insere no corpo ciliar; se houver ruptura (iridodiálise), a pupila se desloca. Se houver uma fenda no corpo ciliar um pouco mais para o lado escleral, ocorre recessão angular; se o corpo ciliar se descolar da esclera mais para o lado escleral, ocorre ciclodiálise. Nestas duas condições, o hifema é mais comum.
Classificação de acordo com a quantidade de sangramento:
| Grau | Quantidade de Sangramento |
|---|---|
| 0 | Microhifema |
| I | Menos de 1/3 da câmara anterior |
| II | 1/3 a 1/2 da câmara anterior |
| III | 1/2 da câmara anterior a menos de preenchimento total |
| IV | Hifema total |
No grau IV, quando a câmara anterior está completamente preenchida com sangue vermelho vivo, é chamado de hifema total (total hyphema). Quando preenchida com sangue vermelho escuro a preto, é chamado de hifema em bola de 8 (8-ball hyphema / black ball hyphema), sugerindo comprometimento da circulação do humor aquoso e hipóxia.
Além do trauma, o hifema pode ocorrer espontaneamente após cirurgia ocular (iatrogênico), devido a neovascularização da íris, tumores oculares, doenças sanguíneas (como leucemia, hemofilia) ou uso de anticoagulantes. Consulte a seção “Causas e Fatores de Risco” para mais detalhes.
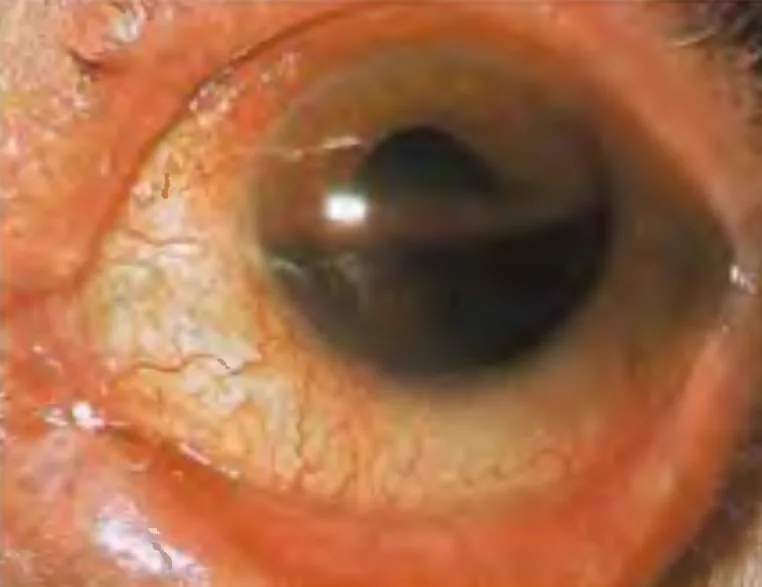
Os sintomas do hifema variam de acordo com a quantidade de sangramento.
O sangramento na câmara anterior forma uma camada inferior (nível líquido), e a cor muda de vermelho para preto ao longo do tempo. O sangue coagulado tem aparência mais escura. Na posição ortostática, a altura do nível do sangramento é um indicador da quantidade de sangramento e serve como referência para o acompanhamento da absorção ou ressangramento. É importante registrar a altura a partir da borda corneana inferior em milímetros.
Leve (Grau I-II)
Risco de aumento da PIO: Cerca de 13,5%.
Deficiência visual: Permanece leve se a área pupilar estiver desobstruída.
Visualização do fundo: Possível na maioria dos casos.
Grave (Grau III-IV)
Risco de aumento da PIO: Aumenta drasticamente, 27% no Grau III e 52% no Grau IV.
Hifema em bola preta: Alto risco de bloqueio pupilar ou fechamento angular secundário.
Visualização do fundo: Frequentemente impossível, necessitando de exame ultrassonográfico.
As principais complicações são as seguintes:
As complicações específicas em crianças são as seguintes:
O trauma contuso é a causa mais comum. Exemplos típicos incluem bola, punho, acidentes de trânsito e acidentes de trabalho. A força de compressão no globo ocular rompe os vasos da íris, corpo ciliar e malha trabecular, acumulando hemácias na câmara anterior.
No hifema sem história de trauma, considere as seguintes causas.
A doença falciforme é um fator de risco particularmente importante. No ambiente hipóxico da câmara anterior, as hemácias sofrem falcização e tornam-se rígidas, dificultando a passagem pela malha trabecular. Como resultado, mesmo pequenas hemorragias podem causar elevação grave da pressão intraocular. Além disso, hemácias falcizadas intravasculares podem causar oclusão da artéria central da retina e neuropatia óptica isquêmica. Mesmo o traço falciforme é um fator de risco.
A cirurgia de catarata sob uso contínuo de varfarina aumenta eventos hemorrágicos, mas a maioria são hifemas ou hemorragias subconjuntivais autolimitadas, sem impacto negativo na visão pós-operatória5). No entanto, a cooperação entre o médico assistente e o oftalmologista é importante para avaliar riscos individuais.
O diagnóstico de hifema é feito gradualmente com os seguintes exames: anamnese, teste de acuidade visual, teste de reflexo pupilar, tonometria e exame com lâmpada de fenda. Em caso de hifema volumoso, verifique também o reflexo indireto do olho contralateral.
| Exame | Objetivo Principal |
|---|---|
| Lâmpada de fenda | Classificação de gravidade e acompanhamento |
| Gonioscopia (1-2 semanas após a lesão) | Recessão angular, sinéquia anterior |
| UBM / OCT de segmento anterior (UBM contraindicado em trauma penetrante) | Avaliação da estrutura do corpo ciliar e ângulo |
| Ultrassonografia (Modo B) | Avaliação do segmento posterior quando o fundo não é visível |
| TC / RM (RM contraindicada em corpo estranho metálico) | Avaliação de ruptura do globo ocular e corpo estranho intraocular |
O tratamento básico é aguardar a absorção espontânea com repouso. Atividades extenuantes são proibidas, evita-se a posição supina, e o paciente é mantido em repouso na posição sentada ou com a cabeceira da cama elevada 30–45 graus. A internação hospitalar é recomendada para crianças, quando o nível de hifema ultrapassa 1/3 a 1/2 da câmara anterior, pacientes que não seguem instruções, ou pacientes com anemia falciforme com aumento da pressão intraocular.
Para aumento da pressão intraocular, adicionar o seguinte (apenas 4, ou 5+6, ou combinação de 4 a 6).
Antifibrinolíticos (ácido tranexâmico) são úteis para reduzir o risco de ressangramento4). No entanto, seu efeito no prognóstico visual não é claro4).
Cerca de 5% dos hifemas traumáticos necessitam de cirurgia.
As indicações cirúrgicas são as seguintes:
| Grupo de Pacientes | Critérios de Indicação Cirúrgica |
|---|---|
| Indivíduos Saudáveis | ≥50 mmHg por 5 dias, ou ≥35 mmHg por 7 dias |
| Pacientes com Anemia Falciforme | ≥25 mmHg por ≥24 horas |
| Se houver sinais de tingimento corneano por sangue | Cirurgia realizada sem aguardar os critérios acima |
| Hifema total em crianças | Indicação precoce considerando o risco de ambliopia por privação visual |
A cirurgia de glaucoma (como cirurgia filtrante) é indicada quando a pressão intraocular permanece elevada após a lavagem da câmara anterior. Se houver luxação ou dano ao cristalino, é necessária a extração do cristalino. Para bloqueio pupilar, considere a iridectomia a laser.
Na maioria dos casos, o manejo ambulatorial é possível com acompanhamento rigoroso. No entanto, a internação é preferível em crianças, hemorragia volumosa (mais de 1/3 a 1/2 da câmara anterior), casos com aumento da pressão intraocular na doença falciforme, ou quando o paciente não consegue seguir as instruções de repouso.
Quando uma força contusa atinge o olho, a pressão intraocular aumenta abruptamente. Ocorre estiramento do limbo corneano, e o humor aquoso se desloca posteriormente e para o ângulo. Essa alteração mecânica causa danos aos vasos da íris e do corpo ciliar, resultando em sangramento na câmara anterior.
Dependendo da gravidade da lesão, ocorre destruição estrutural progressiva da seguinte forma:
O ressangramento ocorre 3 a 7 dias após a lesão devido à contração e lise do coágulo inicial4). A incidência é de 5 a 10%4). O ressangramento é frequentemente mais volumoso e grave que o sangramento inicial. Em mais de 50% dos casos de ressangramento, observa-se aumento da pressão intraocular.
Os fatores de risco para ressangramento são os seguintes:
A elevação da pressão intraocular associada ao hifema ocorre por múltiplos mecanismos.
Quando o hifema grave é acompanhado por hipertensão ocular persistente, a superfície posterior da córnea é manchada por sangue. Pode deixar deficiência visual mesmo após a resolução do hifema, sendo necessária lavagem precoce da câmara anterior.
É uma complicação crônica importante após trauma contuso. Ocorre ruptura entre os músculos ciliares circular e longitudinal, resultando em recessão do ângulo. Em casos com recessão angular superior a 180 graus, o glaucoma se desenvolve em 6 a 20% dos casos em 10 anos. Como o início do glaucoma geralmente ocorre vários anos após a lesão, o acompanhamento da pressão intraocular a longo prazo é essencial.
A taxa de incidência de ressangramento é de 5 a 10% no total, ocorrendo frequentemente entre o 3º e o 7º dia após a lesão4). Como o ressangramento tende a ser mais grave que o sangramento inicial, é importante manter repouso e observação rigorosa durante esse período.
A complicação de longo prazo mais importante é o glaucoma de recessão angular. Em casos com recessão angular superior a 180 graus, o glaucoma se desenvolve em 6-20% em 10 anos. Como muitas vezes ocorre vários anos após a lesão, exames regulares de pressão intraocular, campo visual e nervo óptico são essenciais após o trauma.
Com a disseminação de medicamentos de alvo molecular, hemorragias espontâneas de câmara anterior relacionadas a medicamentos têm sido relatadas.
Aldecoa et al. (2023) relataram hemorragia espontânea de câmara anterior em uma mulher de 60 anos em uso de ibrutinibe (inibidor de BTK) 420 mg/dia por 4 meses para leucemia linfocítica crônica1). A hemorragia desapareceu completamente em 2 semanas após a interrupção do ibrutinibe e uso de colírio de esteroide tópico. Acredita-se que o ibrutinibe reduza a adesão plaquetária ao fator de von Willebrand e iniba a agregação plaquetária induzida por colágeno.
Chiang et al. (2022) relataram hemorragia espontânea de câmara anterior em um homem de 37 anos com leucemia mieloide aguda e pneumonia grave por COVID-192). Acredita-se que trombocitopenia grave (6×10⁹/L) associada ao aumento da pressão venosa epiescleral devido à posição prona prolongada tenha contribuído.
Ison et al. (2022) relataram hemorragia espontânea de câmara anterior de micro-hemangioma de íris (tufos de Cobb) em uma mulher de 56 anos com síndrome de Eisenmenger3). Acredita-se que hipoxemia crônica (SpO₂ 78% em repouso) e policitemia secundária (Hb 22,5 g/dL) induziram dilatação dos vasos do estroma da íris e contribuíram para a formação do micro-hemangioma. A hemorragia regrediu com administração tópica de atropina e dexametasona.
Zhang et al. (Imagens & Perspectivas) relataram hemorragia espontânea de câmara anterior e posterior após cirurgia de ICL (lente intraocular fácica)6). Uma mulher de 23 anos, sem trauma, esfregar os olhos ou uso de anticoagulantes, apresentou diminuição súbita da visão. O exame de UBM mostrou ruptura de cisto iridociliar associado ao háptico da ICL e hemorragia ao redor. A hemorragia regrediu após 17 dias de tratamento conservador com colírio de tobramicina-dexametasona (4 vezes ao dia) e gel de atropina 1% (2 vezes ao dia). Mostrou-se que a remoção emergencial da ICL nem sempre é necessária.