خفيف (الدرجة I-II)
خطر ارتفاع ضغط العين: حوالي 13.5%.
ضعف البصر: يبقى خفيفًا إذا كانت منطقة الحدقة غير مسدودة.
رؤية قاع العين: ممكنة في معظم الحالات.

النزف الغرفي الأمامي الرضحي (traumatic hyphema) هو تراكم خلايا الدم الحمراء في الغرفة الأمامية (المسافة بين القرنية والقزحية) بعد إصابة حادة. يُسمى النزف البسيط الذي لا يُرى إلا بالميكروسكوب الحيوي النزف الدقيق (microhyphema).
عند تطبيق قوة حادة على العين، يرتفع الضغط داخل الغرفة الأمامية فجأة، مما يؤدي إلى تمدد الحوف القرني. يتحرك الخلط المائي إلى الخلف وإلى زاوية العين، مما يسبب إصابة القزحية والجسم الهدبي ويؤدي إلى النزف. الجزء الأكثر عرضة للإصابة هو المنطقة الرقيقة التي ترتبط فيها القزحية بالجسم الهدبي؛ إذا تمزق هذا الجزء (انفصال القزحية)، يحدث انزياح في الحدقة. إذا تشقق الجسم الهدبي على الجانب الصلبي قليلاً، يحدث انفصال الزاوية (انكماش الزاوية)، وإذا انفصل الجسم الهدبي عن الصلبة على الجانب الصلبي، يحدث انفصال الجسم الهدبي. في هاتين الحالتين، يكون النزف الغرفي الأمامي أكثر شيوعاً.
يصنف النزف حسب كميته كما يلي:
| الدرجة | كمية النزف |
|---|---|
| 0 | نزف دقيق |
| I | أقل من ثلث الغرفة الأمامية |
| II | ثلث إلى نصف الغرفة الأمامية |
| III | نصف الغرفة الأمامية إلى أقل من الامتلاء الكامل |
| IV | نزيف كامل في الغرفة الأمامية |
في الدرجة IV، عندما تمتلئ الغرفة الأمامية بالكامل بدم أحمر فاتح، يُسمى نزيف الغرفة الأمامية الكلي (total hyphema). أما عندما تمتلئ بدم أحمر داكن إلى أسود، فيُسمى نزيف الغرفة الأمامية ذو الكرة الثامنة (8-ball hyphema / black ball hyphema)، مما يشير إلى ضعف دوران الخلط المائي ونقص الأكسجة.
بالإضافة إلى الإصابات، يمكن أن يحدث نزيف الغرفة الأمامية تلقائيًا بعد جراحة العين (علاجي المنشأ)، أو بسبب أوعية دموية جديدة في القزحية، أو أورام العين، أو أمراض الدم (مثل اللوكيميا والهيموفيليا)، أو استخدام مضادات التخثر. راجع قسم “الأسباب وعوامل الخطر” لمزيد من التفاصيل.
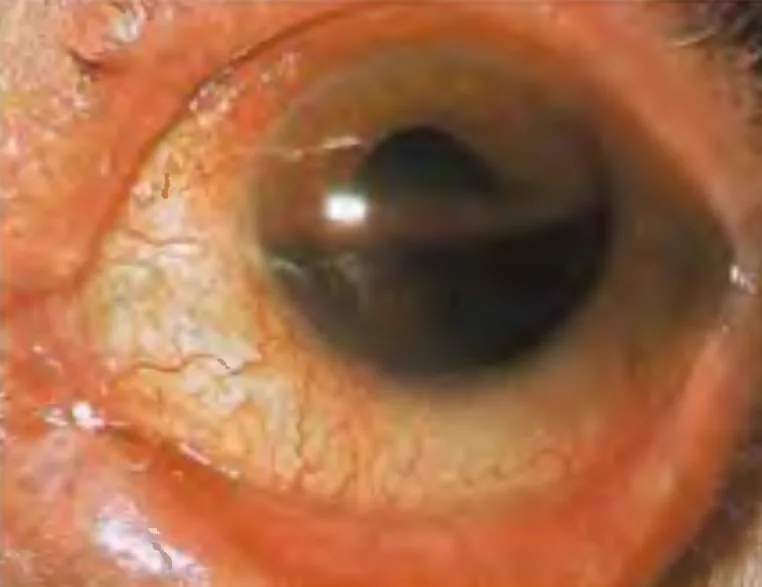
تختلف أعراض النزف في الغرفة الأمامية للعين حسب كمية النزف.
يشكل النزف في الغرفة الأمامية طبقة في الجزء السفلي (تكون مستوى سائل)، ويتغير لونه من الأحمر إلى الأسود مع مرور الوقت. يظهر الدم المتخثر بلون أغمق. في وضعية الوقوف، يكون ارتفاع مستوى النزف مؤشرًا على كمية النزف، ويساعد في متابعة امتصاص النزف أو حدوث نزف جديد. من المهم تسجيل الارتفاع من حافة القرنية السفلية بالمليمترات.
خفيف (الدرجة I-II)
خطر ارتفاع ضغط العين: حوالي 13.5%.
ضعف البصر: يبقى خفيفًا إذا كانت منطقة الحدقة غير مسدودة.
رؤية قاع العين: ممكنة في معظم الحالات.
شديد (الدرجة III-IV)
خطر ارتفاع ضغط العين: يرتفع بشكل كبير، حيث يصل إلى 27% في الدرجة III و52% في الدرجة IV.
نزف الغرفة الأمامية بشكل كرة سوداء: خطر كبير لانسداد الحدقة أو انغلاق الزاوية الثانوي.
رؤية قاع العين: غالبًا غير ممكنة، مما يستدعي إجراء فحص بالموجات فوق الصوتية.
المضاعفات الرئيسية هي كما يلي:
المضاعفات الخاصة بالأطفال هي كما يلي:
الإصابة الحادة هي السبب الأكثر شيوعًا. تشمل الأمثلة النموذجية الكرة والقبضة وحوادث المرور والإصابات المهنية. يؤدي الضغط على العين إلى تمزق الأوعية الدموية في القزحية والجسم الهدبي والشبكة التربيقية، مما يؤدي إلى تراكم خلايا الدم الحمراء في الغرفة الأمامية.
في نزف الغرفة الأمامية دون تاريخ إصابة، يجب مراعاة الأسباب التالية.
مرض الخلايا المنجلية هو عامل خطر مهم بشكل خاص. في بيئة الغرفة الأمامية منخفضة الأكسجين، تتشكل خلايا الدم الحمراء بشكل منجلي وتصبح صلبة، مما يجعل من الصعب عبور التربيق. نتيجة لذلك، حتى النزيف البسيط يمكن أن يسبب ارتفاعًا شديدًا في ضغط العين. بالإضافة إلى ذلك، يمكن أن تسبب خلايا الدم الحمراء المنجلية داخل الأوعية الدموية انسداد الشريان الشبكي المركزي واعتلال العصب البصري الإقفاري. حتى سمة الخلايا المنجلية (trait) تشكل خطرًا.
تزيد جراحة الساد تحت استمرار تناول الوارفارين من أحداث النزيف، لكن معظمها يكون نزفًا محدودًا ذاتيًا في الغرفة الأمامية أو تحت الملتحمة، ولا يؤثر سلبًا على الرؤية بعد الجراحة5). ومع ذلك، فإن التعاون بين الطبيب المعالج وطبيب العيون مهم لتقييم المخاطر الفردية.
لتشخيص نزف الغرفة الأمامية، يتم إجراء الفحوصات التالية بشكل تدريجي. تشمل الأساسيات: أخذ التاريخ المرضي، فحص حدة البصر، فحص رد فعل الحدقة، قياس ضغط العين، وفحص المصباح الشقي. في حالة النزف الشديد، يتم أيضًا فحص رد الفعل غير المباشر للعين الأخرى.
| الفحص | الغرض الرئيسي |
|---|---|
| المصباح الشقي | التصنيف الدرجي والمتابعة |
| تنظير زاوية العين (بعد 1-2 أسبوع من الإصابة) | انحسار الزاوية، التصاق القزحية الأمامي |
| UBM / OCT الجزء الأمامي (UBM ممنوع في الإصابات النافذة) | تقييم بنية الجسم الهدبي والزاوية |
| الموجات فوق الصوتية (الوضع B) | تقييم الجزء الخلفي عند عدم رؤية قاع العين |
| CT / MRI (MRI ممنوع في حالة الأجسام المعدنية) | تقييم تمزق كرة العين والأجسام الغريبة داخل العين |
أساس العلاج هو الانتظار حتى الامتصاص التلقائي مع الراحة. يُمنع النشاط البدني الشديد، ويُتجنب الاستلقاء على الظهر، ويُحافظ على الراحة في وضع الجلوس أو رفع رأس السرير بمقدار 30-45 درجة. يُفضل العلاج في المستشفى للأطفال، أو عندما يتجاوز مستوى النزف في الغرفة الأمامية 1/3 إلى 1/2، أو للمرضى غير القادرين على اتباع التعليمات، أو لمرضى فقر الدم المنجلي المصحوب بارتفاع ضغط العين.
في حالة ارتفاع ضغط العين، يُضاف ما يلي (إما 4 بمفرده، أو 5+6، أو مزيج من 4 إلى 6).
الأدوية المضادة للانحلال الفبريني (حمض الترانيكساميك) مفيدة في تقليل خطر إعادة النزف4). لكن تأثيرها على النتائج البصرية غير واضح4).
حوالي 5% من حالات النزف في الغرفة الأمامية الرضحية تحتاج إلى جراحة.
مؤشرات الجراحة هي كما يلي:
| مجموعة المرضى | معايير الجراحة |
|---|---|
| الأصحاء | ضغط 50 مم زئبق أو أكثر لمدة 5 أيام، أو 35 مم زئبق أو أكثر لمدة 7 أيام |
| مرضى فقر الدم المنجلي | ضغط 25 مم زئبق أو أكثر لمدة 24 ساعة أو أكثر |
| في حالة وجود علامات تلطيخ القرنية بالدم | يتم إجراء الجراحة دون انتظار المعايير المذكورة أعلاه |
| نزيف الغرفة الأمامية الكلي عند الأطفال | النظر المبكر للجراحة نظرًا لخطر الغمش الناتج عن الحرمان البصري |
جراحة الجلوكوما (مثل جراحة الترشيح) تكون مناسبة عندما يستمر ارتفاع ضغط العين بعد غسل الغرفة الأمامية. إذا كان هناك خلع أو تلف في العدسة، يلزم استئصالها. في حالة انسداد الحدقة، يجب النظر في بضع القزحية بالليزر.
في معظم الحالات، يمكن الإدارة في العيادات الخارجية بشرط المتابعة الدقيقة. ومع ذلك، يُفضل العلاج في المستشفى للأطفال، أو في حالات النزيف الكثيف (أكثر من 1/3 إلى 1/2 من الغرفة الأمامية)، أو عندما يكون هناك ارتفاع في ضغط العين مع مرض فقر الدم المنجلي، أو عندما لا يمكن للمريض اتباع تعليمات الراحة.
عند تطبيق قوة حادة على العين، يرتفع ضغط الغرفة الأمامية فجأة. يحدث تمدد في الحوف القرني، ويتحرك الخلط المائي إلى الخلف وإلى زاوية العين. يؤدي هذا التغير الميكانيكي إلى إصابة أوعية القزحية والجسم الهدبي، مما يسبب نزيفًا في الغرفة الأمامية.
تبعًا لشدة الإصابة، يحدث تدمير هيكلي تدريجي على النحو التالي:
يحدث إعادة النزيف بعد 3-7 أيام من الإصابة نتيجة انكماش وتحلل الجلطة الأولية4). يُقدر معدل حدوثه بـ 5-10%4). غالبًا ما يكون إعادة النزيف أكثر غزارة وشدة من النزيف الأولي. في أكثر من 50% من حالات إعادة النزيف، يُلاحظ ارتفاع ضغط العين.
عوامل خطر إعادة النزيف هي كما يلي:
يحدث ارتفاع ضغط العين المصاحب لنزف الغرفة الأمامية عبر عدة آليات.
عند استمرار ارتفاع ضغط العين مع نزف شديد في الغرفة الأمامية، يتلطخ السطح الخلفي للقرنية بالدم. قد يسبب ضعفًا بصريًا حتى بعد زوال نزف الغرفة الأمامية، مما يستدعي غسل الغرفة الأمامية مبكرًا.
تعتبر من المضاعفات المزمنة الهامة بعد الصدمة الحادة. يحدث تمزق بين العضلة الهدبية الحلقية والطولية، مما يؤدي إلى انكماش الزاوية. في الحالات التي يزيد فيها انكماش الزاوية عن 180 درجة، يحدث الجلوكوما بنسبة 6-20% خلال 10 سنوات. نظرًا لأن ظهور الجلوكوما غالبًا ما يكون بعد عدة سنوات من الإصابة، فإن متابعة ضغط العين على المدى الطويل ضرورية.
معدل حدوث النزيف المتكرر هو 5-10% إجمالاً، ويحدث غالبًا في الأيام 3-7 بعد الإصابة4). نظرًا لأن النزيف المتكرر قد يكون أشد من النزيف الأولي، فمن المهم الالتزام بالراحة والمتابعة الدقيقة خلال هذه الفترة.
أهم مضاعفة طويلة المدى هي الزرق الناتج عن انكماش الزاوية. في الحالات التي يكون فيها انكماش الزاوية أكثر من 180 درجة، يتطور الزرق في 6-20% من الحالات خلال 10 سنوات. نظرًا لأنه قد يحدث بعد عدة سنوات من الإصابة، فمن الضروري إجراء فحوصات منتظمة لضغط العين ومجال الرؤية والعصب البصري بعد الصدمة.
مع انتشار الأدوية المستهدفة جزيئيًا، تم الإبلاغ عن نزيف تلقائي في الغرفة الأمامية مرتبط بالأدوية.
أبلغ Aldecoa وآخرون (2023) عن نزيف تلقائي في الغرفة الأمامية لامرأة تبلغ من العمر 60 عامًا تتناول إيبروتينيب (مثبط BTK) بجرعة 420 ملغ/يوم لمدة 4 أشهر لعلاج سرطان الدم الليمفاوي المزمن1). اختفى النزيف تمامًا خلال أسبوعين بعد إيقاف الإيبروتينيب واستخدام قطرات الستيرويد الموضعية. يُعتقد أن الإيبروتينيب يقلل من التصاق الصفائح الدموية بعامل فون ويلبراند ويمنع تجمع الصفائح الدموية المحفز بالكولاجين.
أبلغ Chiang وآخرون (2022) عن نزيف تلقائي في الغرفة الأمامية لرجل يبلغ من العمر 37 عامًا مصاب بابيضاض الدم النقوي الحاد والتهاب رئوي حاد بكوفيد-192). يُعتقد أن نقص الصفيحات الشديد (6×10⁹/لتر) بالإضافة إلى زيادة ضغط الوريد الصلبي العلوي بسبب الاستلقاء المطول على البطن ساهم في ذلك.
أبلغ Ison وآخرون (2022) عن نزيف تلقائي في الغرفة الأمامية من ورم وعائي دقيق في القزحية (Cobb’s tufts) لامرأة تبلغ من العمر 56 عامًا مصابة بمتلازمة أيزنمينغر3). يُعتقد أن نقص الأكسجة المزمن (SpO₂ 78% أثناء الراحة) وكثرة الحمر الثانوية (Hb 22.5 g/dL) تسببا في توسع الأوعية الدموية الخلالية في القزحية وساهما في تكوين الورم الوعائي الدقيق. اختفى النزيف بعد العلاج الموضعي بالأتروبين والديكساميثازون.
أبلغ Zhang وآخرون (صور ومنظورات) عن نزيف تلقائي في الغرفة الأمامية والخلفية بعد جراحة ICL (عدسة داخل العين للعين الحقيقية)6). امرأة تبلغ من العمر 23 عامًا، بدون صدمة أو فرك عين أو استخدام مضادات تخثر، عانت من انخفاض مفاجئ في الرؤية. أظهر فحص UBM تمزق كيس قزحي هدبي مرتبط بمشابك ICL ونزيف حوله. اختفى النزيف بعد 17 يومًا من العلاج المحافظ باستخدام قطرات توبراميسين وديكساميثازون (4 مرات يوميًا) وهلام الأتروبين 1% (مرتين يوميًا). تبين أن الإزالة الطارئة لـ ICL ليست ضرورية دائمًا.