เล็กน้อย (Grade I-II)
ความเสี่ยงต่อความดันลูกตาสูง: ประมาณ 13.5%
ความบกพร่องทางการมองเห็น: เล็กน้อยหากบริเวณรูม่านตาไม่ถูกบดบัง
การมองเห็นอวัยวะภายในลูกตา: สามารถทำได้ในกรณีส่วนใหญ่

ภาวะเลือดออกในช่องหน้าลูกตาจากการบาดเจ็บ (traumatic hyphema) คือการสะสมของเม็ดเลือดแดงในช่องหน้าลูกตา (ช่องว่างระหว่างกระจกตาและม่านตา) หลังจากได้รับการบาดเจ็บแบบทื่อ เลือดออกเพียงเล็กน้อยที่มองเห็นได้ด้วยกล้องจุลทรรศน์ชีวภาพเท่านั้นเรียกว่า ไมโครไฮฟีมา (microhyphema)
เมื่อมีแรงทื่อมากระทบลูกตา ความดันในลูกตาจะเพิ่มขึ้นอย่างฉับพลัน ทำให้ลิมบัสของกระจกตายืดออก น้ำในช่องหน้าลูกตาเคลื่อนไปทางด้านหลังและไปยังมุมของช่องหน้า ทำให้เกิดการบาดเจ็บที่ม่านตาและซิลิอารีบอดี ส่งผลให้มีเลือดออก ส่วนที่บาดเจ็บได้ง่ายที่สุดคือบริเวณบางที่ม่านตาเกาะกับซิลิอารีบอดี หากเกิดการฉีกขาด (iridodialysis) รูม่านตาจะเคลื่อนที่ หากเกิดรอยแยกในซิลิอารีบอดีไปทางตาขาวเล็กน้อย จะเกิดมุมปิด (angle recession) หากซิลิอารีบอดีหลุดจากตาขาวไปทางตาขาวมากขึ้น จะเกิด cyclodialysis ในสองภาวะนี้ เลือดออกในช่องหน้าลูกตามักเกิดขึ้นบ่อยกว่า
การจำแนกตามปริมาณเลือดออก:
| เกรด | ระดับเลือดออก |
|---|---|
| 0 | ไมโครไฮฟีมา |
| I | น้อยกว่า 1/3 ของช่องหน้าม่านตา |
| II | 1/3 ถึง 1/2 ของช่องหน้าม่านตา |
| III | 1/2 ของช่องหน้าม่านตาถึงน้อยกว่าเต็ม |
| IV | เลือดออกเต็มช่องหน้าม่านตา |
ในระดับ IV เมื่อช่องหน้าม่านตาเต็มไปด้วยเลือดสีแดงสด เรียกว่า total hyphema (เลือดออกในช่องหน้าม่านตาแบบเต็ม) เมื่อเต็มไปด้วยเลือดสีแดงเข้มถึงดำ เรียกว่า 8-ball hyphema / black ball hyphema ซึ่งบ่งบอกถึงความผิดปกติของการไหลเวียนของอารมณ์ขันน้ำและภาวะขาดออกซิเจน
นอกจากการบาดเจ็บแล้ว เลือดออกในช่องหน้าม่านตาอาจเกิดขึ้นเองหลังการผ่าตัดตา (จาการรักษา) เนื่องจากเส้นเลือดใหม่ที่ม่านตา เนื้องอกตา โรคเลือด (เช่น มะเร็งเม็ดเลือดขาว ฮีโมฟีเลีย) หรือการใช้ยาต้านการแข็งตัวของเลือด ดูรายละเอียดเพิ่มเติมในหัวข้อ “สาเหตุและปัจจัยเสี่ยง”
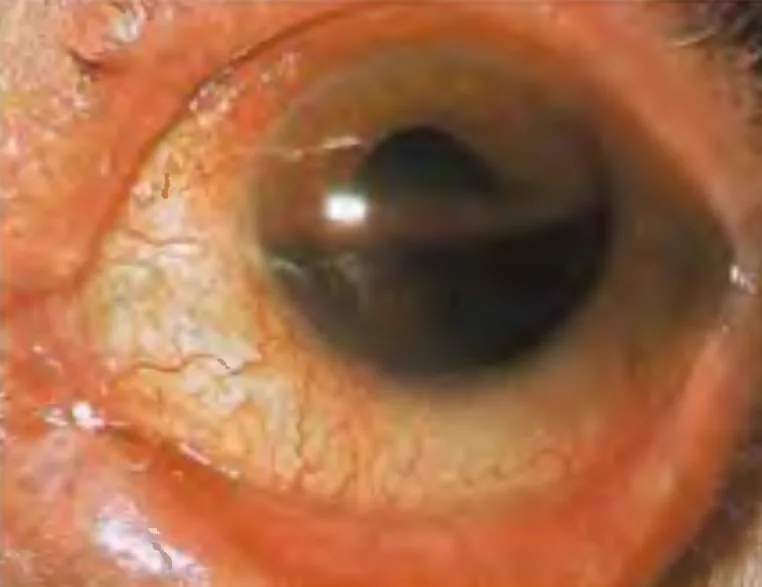
อาการของเลือดออกในช่องหน้าตาแตกต่างกันไปตามปริมาณเลือดที่ออก
เลือดออกในช่องหน้าตาจะเกิดเป็นชั้นๆ ด้านล่าง (เกิดระดับน้ำ) และสีจะเปลี่ยนจากแดงเป็นดำตามเวลา เลือดที่จับตัวเป็นลิ่มจะมีลักษณะเข้มขึ้น ในท่ายืน ความสูงของระดับเลือดเป็นตัวบ่งชี้ปริมาณเลือดที่ออก และเป็นเกณฑ์ในการติดตามการดูดซึมเลือดหรือเลือดออกซ้ำ การบันทึกความสูงจากขอบกระจกตาด้านล่างเป็นมิลลิเมตรเป็นสิ่งสำคัญ
เล็กน้อย (Grade I-II)
ความเสี่ยงต่อความดันลูกตาสูง: ประมาณ 13.5%
ความบกพร่องทางการมองเห็น: เล็กน้อยหากบริเวณรูม่านตาไม่ถูกบดบัง
การมองเห็นอวัยวะภายในลูกตา: สามารถทำได้ในกรณีส่วนใหญ่
รุนแรง (Grade III-IV)
ความเสี่ยงต่อความดันลูกตาสูง: เพิ่มขึ้นอย่างมาก โดย Grade III 27% และ Grade IV 52%
เลือดออกในช่องหน้าตาแบบ Eight-ball: มีความเสี่ยงสูงต่อการอุดตันรูม่านตาหรือมุมปิดทุติยภูมิ
การมองเห็นอวัยวะภายในลูกตา: มักไม่สามารถทำได้ จำเป็นต้องตรวจด้วยคลื่นเสียงความถี่สูง
ภาวะแทรกซ้อนหลักมีดังนี้:
ภาวะแทรกซ้อนที่เฉพาะในเด็กมีดังนี้:
การบาดเจ็บแบบทื่อเป็นสาเหตุที่พบบ่อยที่สุด ตัวอย่างทั่วไป ได้แก่ ลูกบอล หมัด อุบัติเหตุจราจร และอุบัติเหตุจากการทำงาน แรงกดทับลูกตาทำให้หลอดเลือดของม่านตา ซิลิอารีบอดี และ trabecular meshwork แตก ส่งผลให้เม็ดเลือดแดงสะสมในช่องหน้าม่านตา
ในกรณีเลือดออกในช่องหน้าลูกตาโดยไม่มีประวัติการบาดเจ็บ ให้พิจารณาสาเหตุต่อไปนี้
โรคเม็ดเลือดแดงรูปเคียวเป็นปัจจัยเสี่ยงที่สำคัญอย่างยิ่ง ในสภาพแวดล้อมที่ขาดออกซิเจนในช่องหน้าลูกตา เม็ดเลือดแดงจะเปลี่ยนรูปเป็นเคียวและแข็งขึ้น ทำให้ผ่าน trabecular meshwork ได้ยาก ผลที่ตามมาคือ แม้เลือดออกเพียงเล็กน้อยก็อาจทำให้ความดันลูกตาสูงอย่างรุนแรงได้ นอกจากนี้ เม็ดเลือดแดงรูปเคียวในหลอดเลือดอาจทำให้เกิดการอุดตันของหลอดเลือดแดงจอตาส่วนกลางและโรคเส้นประสาทตาขาดเลือด แม้แต่ภาวะพาหะของโรคเม็ดเลือดแดงรูปเคียว (trait) ก็เป็นปัจจัยเสี่ยง
การผ่าตัดต้อกระจกขณะใช้ยาวาร์ฟารินต่อเนื่องเพิ่มเหตุการณ์เลือดออก แต่ส่วนใหญ่เป็นเลือดออกในช่องหน้าตาหรือใต้เยื่อบุตาที่จำกัดและหายได้เอง โดยไม่ส่งผลเสียต่อการมองเห็นหลังผ่าตัด5) อย่างไรก็ตาม การร่วมมือระหว่างแพทย์ผู้ดูแลและจักษุแพทย์เป็นสิ่งสำคัญในการประเมินความเสี่ยงเฉพาะบุคคล
การวินิจฉัยภาวะเลือดออกในช่องหน้าตาทำได้โดยการตรวจตามลำดับดังนี้: การซักประวัติ การตรวจวัดสายตา การตรวจปฏิกิริยารูม่านตา การวัดความดันลูกตา และการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) หากมีเลือดออกมาก ให้ตรวจปฏิกิริยาทางอ้อมของตาอีกข้างด้วย
| การตรวจ | วัตถุประสงค์หลัก |
|---|---|
| กล้องจุลทรรศน์ชนิดกรีด | การจำแนกระดับความรุนแรงและการติดตาม |
| การตรวจ Gonioscopy (หลังบาดเจ็บ 1-2 สัปดาห์) | มุมถอยร่น, การยึดติดของม่านตาส่วนหน้า |
| UBM / OCT ส่วนหน้า (ห้าม UBM ในบาดแผลทะลุ) | ประเมินโครงสร้างของซิลิอารีบอดีและมุม |
| อัลตราซาวนด์ (โหมด B) | ประเมินส่วนหลังเมื่อไม่สามารถมองเห็นจอตา |
| CT / MRI (ห้าม MRI ในสิ่งแปลกปลอมที่เป็นโลหะ) | ประเมินลูกตาทะลุและสิ่งแปลกปลอมในลูกตา |
หลักการรักษาพื้นฐานคือการรอให้เลือดดูดซึมเองโดยการพักผ่อน ห้ามออกกำลังกายหนัก หลีกเลี่ยงการนอนหงาย ให้ผู้ป่วยนั่งหรือยกหัวเตียงขึ้น 30–45 องศา เพื่อพักผ่อน การรักษาในโรงพยาบาลแนะนำสำหรับเด็ก กรณีที่มีเลือดในช่องหน้าม่านตามากกว่า 1/3 ถึง 1/2 ผู้ป่วยที่ไม่สามารถปฏิบัติตามคำแนะนำ หรือผู้ป่วยโรคเม็ดเลือดแดงรูปเคียวที่มีความดันลูกตาสูง
ในกรณีความดันลูกตาสูง ให้เพิ่มยาต่อไปนี้ (ใช้เฉพาะข้อ 4 หรือ 5+6 หรือรวมข้อ 4–6)
ยาต้านการละลายลิ่มเลือด (กรด tranexamic) มีประโยชน์ในการลดความเสี่ยงของการเลือดออกซ้ำ4) อย่างไรก็ตาม ผลต่อพยากรณ์การมองเห็นยังไม่ชัดเจน4)
ประมาณ 5% ของภาวะเลือดออกในช่องหน้าตาจากการบาดเจ็บจำเป็นต้องผ่าตัด
ข้อบ่งชี้ในการผ่าตัดมีดังนี้:
| กลุ่มผู้ป่วย | เกณฑ์บ่งชี้การผ่าตัด |
|---|---|
| บุคคลสุขภาพดี | ≥50 มิลลิเมตรปรอท นาน 5 วัน หรือ ≥35 มิลลิเมตรปรอท นาน 7 วัน |
| ผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว | ≥25 มิลลิเมตรปรอท นาน ≥24 ชั่วโมง |
| หากมีสัญญาณของการย้อมสีกระจกตาด้วยเลือด | ทำการผ่าตัดโดยไม่รอเกณฑ์ข้างต้น |
| เลือดออกในช่องหน้าลูกตาทั้งหมดในเด็ก | พิจารณาผ่าตัดเร็วเนื่องจากเสี่ยงต่อภาวะตามัวจากการบดบังการมองเห็น |
การผ่าตัดต้อหิน (เช่น การผ่าตัดกรอง) มีข้อบ่งชี้เมื่อความดันลูกตายังคงสูงหลังจากการล้างช่องหน้าลูกตา หากมีเลนส์เคลื่อนหรือเสียหาย จำเป็นต้องนำเลนส์ออก สำหรับภาวะปิดกั้นรูม่านตา ให้พิจารณาการตัดม่านตาด้วยเลเซอร์
ในกรณีส่วนใหญ่ สามารถดูแลแบบผู้ป่วยนอกได้โดยต้องติดตามอย่างใกล้ชิด อย่างไรก็ตาม การนอนโรงพยาบาลเป็นที่ต้องการในเด็ก เลือดออกมาก (มากกว่า 1/3 ถึง 1/2 ของช่องหน้าลูกตา) กรณีที่มีความดันลูกตาสูงร่วมกับโรคเม็ดเลือดแดงรูปเคียว หรือเมื่อผู้ป่วยไม่สามารถปฏิบัติตามคำแนะนำในการพักผ่อนได้
เมื่อมีแรงกระแทกทื่อมากระทบลูกตา ความดันในลูกตาจะเพิ่มขึ้นอย่างรวดเร็ว เกิดการยืดของขอบกระจกตา และอารมณ์ขันในน้ำจะเคลื่อนไปทางด้านหลังและไปยังมุมลูกตา การเปลี่ยนแปลงทางกลนี้ทำให้หลอดเลือดของม่านตาและซิลิอารีบอดีเสียหาย ส่งผลให้มีเลือดออกในช่องหน้าลูกตา
ขึ้นอยู่กับความรุนแรงของการบาดเจ็บ จะเกิดการทำลายโครงสร้างแบบเป็นขั้นตอนดังนี้:
เลือดออกซ้ำเกิดขึ้น 3-7 วันหลังการบาดเจ็บ เนื่องจากการหดตัวและสลายของลิ่มเลือดเริ่มต้น4) อุบัติการณ์ประมาณ 5-10%4) เลือดออกซ้ำมักมีปริมาณมากกว่าและรุนแรงกว่าเลือดออกครั้งแรก ในมากกว่า 50% ของกรณีเลือดออกซ้ำ พบว่ามีความดันลูกตาสูงขึ้น
ปัจจัยเสี่ยงของเลือดออกซ้ำมีดังนี้:
การเพิ่มขึ้นของความดันลูกตาที่เกิดร่วมกับเลือดออกในช่องหน้าลูกตาเกิดขึ้นผ่านหลายกลไก
เมื่อมีเลือดออกในช่องหน้าลูกตารุนแรงร่วมกับความดันลูกตาสูงต่อเนื่อง กระจกตาชั้นหลังจะถูกย้อมด้วยเลือด อาจทำให้การมองเห็นบกพร่องแม้หลังเลือดออกในช่องหน้าลูกตาหายไป จำเป็นต้องล้างช่องหน้าลูกตาตั้งแต่เนิ่นๆ
เป็นภาวะแทรกซ้อนเรื้อรังที่สำคัญหลังการบาดเจ็บแบบทื่อ เกิดการฉีกขาดระหว่างกล้ามเนื้อซิลิอารีแบบวงกลมและตามยาว ทำให้มุมถอยร่น ในกรณีที่มีมุมถอยร่นมากกว่า 180 องศา จะเกิดต้อหินในอัตรา 6-20% ภายใน 10 ปี เนื่องจากต้อหินมักเกิดขึ้นหลายปีหลังการบาดเจ็บ การติดตามความดันลูกตาในระยะยาวจึงจำเป็น
อัตราการเกิดเลือดออกซ้ำโดยรวมคือ 5-10% และมักเกิดขึ้นในวันที่ 3-7 หลังการบาดเจ็บ4) เนื่องจากเลือดออกซ้ำมักรุนแรงกว่าเลือดออกครั้งแรก การพักผ่อนและการสังเกตอย่างใกล้ชิดในช่วงนี้จึงสำคัญ
ภาวะแทรกซ้อนระยะยาวที่สำคัญที่สุดคือโรคต้อหินจากมุมปิด (angle recession glaucoma) ในกรณีที่มีมุมปิดมากกว่า 180 องศา โรคต้อหินจะพัฒนาใน 6-20% ภายใน 10 ปี เนื่องจากมักเกิดขึ้นหลายปีหลังการบาดเจ็บ การตรวจวัดความดันลูกตา ลานสายตา และประสาทตาอย่างสม่ำเสมอหลังการบาดเจ็บจึงเป็นสิ่งจำเป็น
ด้วยการแพร่หลายของยาที่มุ่งเป้าระดับโมเลกุล มีรายงานภาวะเลือดออกในช่องหน้าลูกตาเองที่เกี่ยวข้องกับยา
Aldecoa และคณะ (2023) รายงานภาวะเลือดออกในช่องหน้าลูกตาเองในหญิงอายุ 60 ปีที่รับประทาน ibrutinib (ยายับยั้ง BTK) 420 มก./วัน เป็นเวลา 4 เดือนสำหรับมะเร็งเม็ดเลือดขาวชนิดลิมโฟไซต์เรื้อรัง1) เลือดออกหายไปอย่างสมบูรณ์ภายใน 2 สัปดาห์หลังจากหยุด ibrutinib และใช้ยาหยอดตาสเตียรอยด์เฉพาะที่ เชื่อว่า ibrutinib ลดการยึดเกาะของเกล็ดเลือดกับปัจจัย von Willebrand และยับยั้งการรวมตัวของเกล็ดเลือดที่เหนี่ยวนำโดยคอลลาเจน
Chiang และคณะ (2022) รายงานภาวะเลือดออกในช่องหน้าลูกตาเองในชายอายุ 37 ปีที่เป็นมะเร็งเม็ดเลือดขาวชนิดไมอีลอยด์เฉียบพลันและปอดอักเสบรุนแรงจาก COVID-192) เชื่อว่าภาวะเกล็ดเลือดต่ำรุนแรง (6×10⁹/ลิตร) ร่วมกับความดันหลอดเลือดดำอีพิสเกลอรัลที่เพิ่มขึ้นจากการนอนคว่ำเป็นเวลานานมีส่วนเกี่ยวข้อง
Ison และคณะ (2022) รายงานภาวะเลือดออกในช่องหน้าลูกตาเองจากไมโครฮีแมงจิโอมาม่านตา (Cobb’s tufts) ในหญิงอายุ 56 ปีที่เป็นโรค Eisenmenger syndrome3) เชื่อว่าภาวะออกซิเจนในเลือดต่ำเรื้อรัง (SpO₂ 78% ขณะพัก) และภาวะเม็ดเลือดแดงมากทุติยภูมิ (Hb 22.5 ก./ดล.) ทำให้เกิดการขยายตัวของหลอดเลือดในสโตรมาม่านตาและมีส่วนทำให้เกิดไมโครฮีแมงจิโอมา เลือดออกทุเลาลงหลังการใช้ atropine และ dexamethasone เฉพาะที่
Zhang และคณะ (ภาพและมุมมอง) รายงานภาวะเลือดออกเองในช่องหน้าลูกตาและช่องหลังลูกตาหลังการผ่าตัด ICL (เลนส์แก้วตาเทียมชนิดคงสภาพเลนส์เดิม)6) หญิงอายุ 23 ปี ไม่มีประวัติการบาดเจ็บ การขยี้ตา หรือการใช้ยาต้านการแข็งตัวของเลือด มีอาการตามัวลงอย่างกะทันหัน การตรวจ UBM พบการแตกของถุงน้ำม่านตา-ซิลิอารีที่เกี่ยวข้องกับ haptic ของ ICL และเลือดออกโดยรอบ เลือดออกทุเลาลงหลังการรักษาแบบประคับประคอง 17 วันด้วยยาหยอดตา tobramycin-dexamethasone (4 ครั้ง/วัน) และเจล atropine 1% (2 ครั้ง/วัน) แสดงให้เห็นว่าการถอด ICL ฉุกเฉินไม่จำเป็นเสมอไป