
Traumatische Mydriasis (Sphinkterriss der Pupille)
Auf einen Blick: Wichtige Punkte
Abschnitt betitelt „Auf einen Blick: Wichtige Punkte“1. Was ist eine traumatische Mydriasis (Pupillensphinkterriss)?
Abschnitt betitelt „1. Was ist eine traumatische Mydriasis (Pupillensphinkterriss)?“Die traumatische Mydriasis ist ein Zustand, bei dem der Pupillensphinkter durch stumpfe Gewalt reißt und eine Pupillenerweiterung verursacht.
Der Pupillensphinkter ist ein glatter Muskel, der ringförmig entlang des Pupillenrandes der Iris verläuft und unter parasympathischer Kontrolle die Pupille verengt. Bei einem stumpfen Trauma kann dieser Sphinkter physisch reißen, was zu einer Pupillenerweiterung führt. Je nach Schweregrad der Verletzung reicht das Spektrum von einer vorübergehenden Funktionsstörung bis zu einem dauerhaften Riss.
Durch stumpfes Trauma verursachte Iris- und Pupillenschäden treten als Kontinuum mehrerer Zustände auf. Im leichtesten Fall kommt es nur zu einer traumatischen Iritis (Zerstörung der Blut-Kammerwasser-Schranke durch minimale Gewebeschädigung und Einwanderung von Entzündungszellen in die Vorderkammer). Wenn der Pupillensphinkter geschädigt ist, kommt es zu einer traumatischen Mydriasis (Pupillenerweiterung unterschiedlichen Ausmaßes). Bei schwereren Verletzungen tritt eine Iridodialyse (Pupillenverlagerung durch Riss der Iriswurzel) auf, und im schwersten Fall einen Kammerwinkelrezessus und eine Zyklodialyse. Die traumatische Mydriasis liegt in der Mitte dieses Kontinuums und ist nicht selten mit anderen Irisstörungen verbunden.
Sie tritt als Komplikation eines stumpfen Augentraumas (Ballverletzung, Faustschlag, Verkehrsunfall, Sturz usw.) auf, aber es liegen keine detaillierten epidemiologischen Daten zur Häufigkeit vor. Typische Verletzungsmechanismen sind Sportverletzungen (Baseball, Tennis, Fußball usw.), Arbeitsunfälle und Stürze im Alltag.
In vielen Fällen kommt es innerhalb von Stunden bis spätestens Wochen zu einer spontanen Erholung. Bei starker Schädigung kann die Mydriasis jedoch bestehen bleiben. Es gibt keine kausale Therapie der traumatischen Mydriasis selbst; bei residueller Mydriasis wird eine symptomatische Behandlung (Nahbrille, Lichtschutzbrille, Iris-Kontaktlinsen) oder eine Pupilloplastik in Betracht gezogen.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“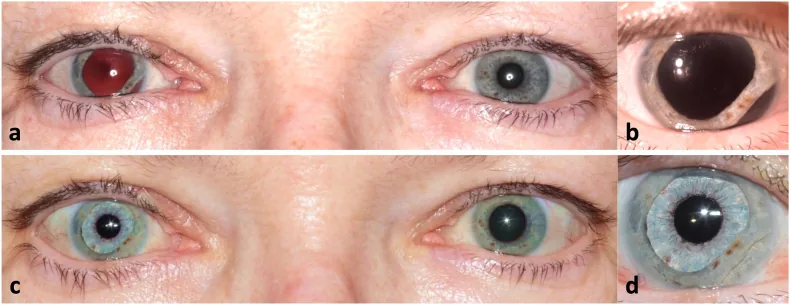
Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“Bei traumatischer Mydriasis sind die Hauptsymptome eine verminderte Sehschärfe in der Nähe aufgrund von Akkommodationsstörungen und Photophobie.
Im mydriatischen Zustand tritt viel Licht durch die Pupille ins Auge ein, was als Blendung (Photophobie) empfunden wird. Zudem erschweren Schäden am Ziliarmuskel oder Akkommodationsstörungen das Scharfsehen auf nahe Objekte (Akkommodationsstörung). Dies äußert sich als verminderte Nahsehschärfe.
Je nach Schweregrad der Verletzung können Komplikationen wie Hyphäma (traumatische Vorderkammerblutung), traumatische Iritis, Iridodialyse, Kammerwinkelrezession, Linsensubluxation oder -luxation auftreten. Diese Komplikationen stellen zusätzliche Beeinträchtigungen der Sehfunktion dar.
Objektive Befunde
Abschnitt betitelt „Objektive Befunde“Bei der Spaltlampenuntersuchung zeigt sich eine kerbenartige Unregelmäßigkeit des Pupillenrandes aufgrund einer Ruptur des Sphincter pupillae. Die erweiterte Pupille ist nicht rund, sondern weist eine je nach Rupturstelle unregelmäßige Form auf, was charakteristisch ist.
Der Lichtreflex und der Nahreflex sind beide abgeschwächt oder aufgehoben. Da der Schließmuskel physisch gerissen ist, kann sich die Pupille selbst bei Übertragung des parasympathischen Kontraktionsreizes nicht ausreichend verengen.
| Befund | Merkmal |
|---|---|
| Pupillendurchmesser | Mydriasis (oft unregelmäßig, nicht kreisförmig) |
| Lichtreflex | Abgeschwächt bis aufgehoben |
| Nahreaktion | Vermindert bis aufgehoben |
| Pupillenrand | Kerbenartige Unregelmäßigkeit (Rissstelle des Schließmuskels) |
| Pilocarpin (1%) Augentropfenreaktion | Keine Reaktion bis verminderte Reaktion |
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Arten von stumpfen Traumata
Abschnitt betitelt „Arten von stumpfen Traumata“Die traumatische Mydriasis entsteht durch direkte Einwirkung einer stumpfen Kraft auf das Auge. Typische Ursachen sind:
- Sportverletzungen: Direkter Aufprall von schnell fliegenden Objekten wie Baseball-, Tennis-, Golf- oder Fußbällen
- Gewalttätigkeit: Schläge mit der Faust auf Gesicht oder Auge
- Verkehrsunfälle: Aufprall auf Airbag oder Fahrzeuginnenstrukturen
- Stürze: Aufprall des Gesichts auf Boden oder Erdreich
- Arbeitsunfälle: Kollision mit Werkzeugen oder Maschinen
Begleitverletzungen
Abschnitt betitelt „Begleitverletzungen“Bei stumpfen Traumata sind neben der Schädigung des Pupillensphinkters häufig mehrere intraokulare Strukturen betroffen. Häufig assoziierte Verletzungen sind Hyphäma, traumatische Iritis, Iridodialyse, Kammerwinkelrezessus, Linsenverletzungen (Subluxation, traumatische Katarakt). Diese müssen systematisch überprüft werden.
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“Untersuchungsablauf
Abschnitt betitelt „Untersuchungsablauf“Die Diagnose einer traumatischen Mydriasis erfolgt durch eine Kombination aus Anamnese, Sehschärfeprüfung, Pupillenuntersuchung und Spaltlampenuntersuchung.
Der wichtigste zu überprüfende Punkt ist das Vorhandensein oder Fehlen von Ptosis und Augenbewegungsstörungen. Dies steht in direktem Zusammenhang mit der Differenzialdiagnose zur Mydriasis durch Okulomotoriusparese nach Schädel-Hirn-Trauma und muss bei der Erstuntersuchung zwingend beurteilt werden.
Der Standarduntersuchungsablauf ist wie folgt:
- Messung des Pupillendurchmessers mit bloßem Auge: Vergleichen Sie den Pupillendurchmesser beider Augen und prüfen Sie auf Unregelmäßigkeiten.
- Überprüfung des Lichtreflexes und der Nahreaktion mit einer Stiftlampe: Bei traumatischer Mydriasis sind beide abgeschwächt oder fehlen.
- Swinging-Flashlight-Test (alternierender Lichtreflextest): Prüfen Sie auf das Vorliegen eines relativen afferenten Pupillendefekts (RAPD).
- Einträufeln von 1% Pilocarpinhydrochlorid (1% Sanpilo®): Wenn sich die Pupille nach dem Einträufeln nicht verengt oder die Reaktion abgeschwächt ist, kann eine Sphinkterverletzung bestätigt werden. Ein normaler Sphinkter verengt sich als Reaktion auf ein cholinerges Mittel.
- Spaltlampenmikroskopie: Überprüfen Sie auf kerbenartige Unregelmäßigkeiten des Pupillenrandes sowie auf Komplikationen wie Hyphäma, Iritis, Iridodialyse.
Das Vorhandensein oder Fehlen von Ptosis und Augenbewegungsstörungen ist der Schlüssel zur Differenzialdiagnose. Bei einer Okulomotoriusparese geht die Mydriasis mit Ptosis (hängendem Oberlid) und Augenbewegungsstörungen (Einschränkung von Adduktion, Hebung und Senkung) einher. Bei einer traumatischen Mydriasis treten prinzipiell keine Ptosis oder Augenbewegungsstörungen auf. Bei begleitendem Schädel-Hirn-Trauma ist eine neuroophthalmologische Beurteilung vorrangig.
Bei der traumatischen Mydriasis ist der Pupillensphinkter physisch eingerissen, sodass selbst bei Stimulation des Parasympathikus durch ein Cholinergikum (Pilocarpin) der Sphinkter nicht kontrahieren kann. Im Gegensatz dazu ist bei der Adie-Pupille die Struktur des Sphinkters intakt, und selbst eine niedrigere Konzentration (0,1 %) Pilocarpin führt als Überempfindlichkeitsreaktion zu einer Miosis (cholinergische Überempfindlichkeit). Dieser Unterschied ist für die Differentialdiagnose nützlich.
Differentialdiagnose
Abschnitt betitelt „Differentialdiagnose“| Erkrankung | Differentialdiagnostischer Punkt |
|---|---|
| Okulomotoriuslähmung | Begleitet von Ptosis und Augenbewegungsstörungen (Einschränkung von Adduktion, Hebung und Senkung). Überprüfung der Vorgeschichte von Schädel-Hirn-Trauma oder zerebrovaskulären Ereignissen ist wichtig. |
| Adie-Pupille | Träge Lichtreaktion (tonische Pupille). Miosis durch cholinergische Überempfindlichkeit bei 0,1 % Pilocarpin. Kein Trauma in der Vorgeschichte. |
| Medikamentöse Mydriasis | Klare Anamnese der Anwendung oder Exposition gegenüber Mydriatika (Atropin, Cyclopentolat, Phenylephrin usw.). |
5. Standardbehandlung
Abschnitt betitelt „5. Standardbehandlung“Behandlung der traumatischen Mydriasis selbst
Abschnitt betitelt „Behandlung der traumatischen Mydriasis selbst“Es gibt keine wirksame kausale Behandlung der traumatischen Mydriasis selbst. Da es sich um eine strukturelle Schädigung durch physischen Riss des Sphinkters handelt, ist eine Wiederherstellung durch medikamentöse Therapie schwierig.
Die grundlegenden Behandlungsprinzipien sind die folgenden zwei Punkte.
- Symptomlinderung durch symptomatische Behandlung
- Behandlung von Komplikationen
Symptomatische Behandlung
Abschnitt betitelt „Symptomatische Behandlung“Für jedes der beiden Hauptsymptome – Nahsehverschlechterung durch Akkommodationsstörung und Photophobie – wird eine symptomatische Behandlung durchgeführt.
Maßnahmen bei Nahsehverschlechterung: Zur Kompensation der verminderten Akkommodationsfähigkeit wird eine Nahbrille verordnet. Die Stärke wird je nach Grad der Akkommodationsstörung angepasst.
Maßnahmen bei Photophobie: Verwendung einer Sonnenbrille, um übermäßigen Lichteinfall zu begrenzen. Zudem kann die Verordnung von getönten Kontaktlinsen (Farbkontaktlinsen) die Pupillenöffnung künstlich verkleinern und sowohl die Photophobie lindern als auch das äußere Erscheinungsbild verbessern.
Behandlung von Komplikationen
Abschnitt betitelt „Behandlung von Komplikationen“Werden Komplikationen festgestellt, erfolgt eine entsprechende Behandlung.
Traumatische Iritis: Anwendung von steroidhaltigen Augentropfen (Flumetholon 0,1–1 %) und Mydriatika (Atropin 0,5–1 %, gleichzeitig zur Akkommodationslähmung). Die Häufigkeit der Anwendung wird je nach Entzündungsgrad angepasst.
Hyphäma: Ruhe und Lagerung sind die Grundlage (siehe Abschnitt zum traumatischen Hyphäma).
Linsensubluxation und traumatische Katarakt: Je nach Schweregrad wird Beobachtung oder operative Therapie gewählt.
Chirurgische Optionen bei residueller Mydriasis
Abschnitt betitelt „Chirurgische Optionen bei residueller Mydriasis“Besteht die Mydriasis dauerhaft und sind Photophobie und Sehbeeinträchtigung erheblich, kann eine chirurgische Pupilloplastik in Betracht gezogen werden.
Pupilloplastik: Die Pupille wird durch intraokulare Irisnähte wie die Siepser-Slipknot-Technik, die Single-Pass-Four-Throw (SFT)-Technik oder die Iris-Cerclage (Irisbeutelnaht) verkleinert. Üblicherweise wird 10-0 Polypropylenfaden verwendet, etwa 8 Stiche etwa 0,5 mm innerhalb des Pupillenrands gesetzt und ein Zielpupillendurchmesser von 3,5–4,5 mm angestrebt [³]. Die Siepser-Slipknot-Technik zeigte bei traumatischer Mydriasis die deutlichste Verbesserung der Sehschärfe [⁴], und vergleichende Studien zeigen, dass die SFT-Technik in kürzerer Zeit (ca. 22 Minuten vs. 30 Minuten) gleichwertige anatomische und funktionelle Ergebnisse erzielt wie traditionelle Mehrfachligaturverfahren [⁵]. Kürzlich wurde auch eine neue Iridoplastik-Technik berichtet, die eine U-förmige Naht mit einem Siepser-Gleitknoten kombiniert [⁶]. Die Minimierung von Schäden am Hornhautendothel ist eine gemeinsame technische Herausforderung.
Iris-Intraokularlinse (IOL): Im Ausland nimmt die Erfahrung mit ihrer Verwendung zu, aber derzeit ist sie in Deutschland nicht zugelassen. Bei Fällen von schwerer traumatischer Mydriasis in Kombination mit traumatischem Katarakt wird sie als zukünftige Behandlungsoption erwartet.
6. Pathophysiologie und detaillierte Entstehungsmechanismen
Abschnitt betitelt „6. Pathophysiologie und detaillierte Entstehungsmechanismen“Mechanik im Augapfel durch stumpfe Gewalt
Abschnitt betitelt „Mechanik im Augapfel durch stumpfe Gewalt“Wenn eine stumpfe Kraft auf das Auge einwirkt, entsteht folgende mechanische Kaskade:
Durch die äußere Krafteinwirkung auf das Auge steigt der Druck in der Vorderkammer schnell an. Dies führt zu einer Dehnung des Hornhautlimbus und einer schnellen Bewegung des Kammerwassers nach hinten und in den Kammerwinkel. Diese plötzliche Kammerwasserbewegung zusammen mit direkten Dehnungs- und Ablösekräften auf Iris und Ziliarkörper führt zum Riss des Pupillenschließmuskels.
Bei Ballverletzungen verformt sich die Augapfelwand, und auf die innen anhaftende Iris und den Ziliarkörper wirken kombinierte Kräfte in Dehnungsrichtung und in Richtung des Ablösens von der Wand. Diese mechanische Belastung verursacht mikroskopische Gewebeschäden, die Blut-Kammerwasser-Schranke wird zerstört, und Entzündungszellen wandern in die Vorderkammer ein (traumatische Iritis). Gleichzeitig wird der Pupillenschließmuskel geschädigt, was zu unterschiedlichen Graden von Pupillenerweiterung führt (traumatische Mydriasis).
Nach einer neueren pathophysiologischen Hypothese verursacht zusätzlich zum klassischen Modell der anteroposterioren Kompression mit äquatorialer Expansion (klassische Theorie von Duke-Elder) der plötzliche Flüssigkeitsstrom in der Vorderkammer infolge der Hornhautverformung, wenn er durch den Pupillenrand nach hinten tritt, eine horizontale mechanische Dehnungskraft, die den Pupillenschließmuskel reißt [¹].
Kontinuum der Gewebeschädigung
Abschnitt betitelt „Kontinuum der Gewebeschädigung“Traumatische Iris- und Pupillenstörungen bilden ein kontinuierliches Spektrum je nach Schwere der Verletzung.
- Leicht: Nur traumatische Iritis. Vorübergehende Störung der Blut-Kammerwasser-Schranke. Keine Schädigung des Schließmuskels.
- Mittel: Traumatische Mydriasis. Teilweiser bis vollständiger Riss des Schließmuskels. Unregelmäßige und erweiterte Pupille.
- Schwer: Iridodialyse (Irisabriss). Riss der Iriswurzel. Mit Pupillenverlagerung (→ siehe Abschnitt Iridodialyse).
- Schwerst: Kammerwinkelrezession und Ziliarkörperdialyse. Strukturelle Zerstörung des Trabekelwerks und des Ziliarkörpers. Risiko eines sekundären Glaukoms.
Mechanismus der Akkommodationsstörung
Abschnitt betitelt „Mechanismus der Akkommodationsstörung“Akkommodationsstörungen im Zusammenhang mit einer traumatischen Mydriasis beruhen auf einer Schädigung oder Entzündung des Ziliarmuskels selbst oder einer vorübergehenden Störung der Nervenübertragung zum Ziliarmuskel. Der Ziliarkörper passt die Dicke der Linse an: Beim Nahsehen kontrahiert sich der Ziliarmuskel und macht die Linse dicker. Wenn diese Funktion beeinträchtigt ist, wird die Nahakkommodation erschwert.
Sphinkterriss und Arzneimittelreaktivität
Abschnitt betitelt „Sphinkterriss und Arzneimittelreaktivität“Ein normaler Sphinkter kontrahiert sich unter Parasympathomimetika (Pilocarpin). Bei traumatischer Mydriasis ist der Sphinkter physisch gerissen, sodass selbst durch Gabe von Cholinergika keine ausreichende Miosis erzielt werden kann. Das Fehlen oder die deutliche Abschwächung der miotischen Reaktion nach Einträufeln von 1% Pilocarpin hat diagnostische Bedeutung als funktioneller Nachweis dieses strukturellen Risses.
Prognose und Erholungsprozess
Abschnitt betitelt „Prognose und Erholungsprozess“Die Sehprognose ist im Allgemeinen gut. Die meisten Fälle erholen sich innerhalb weniger Stunden bis spätestens weniger Wochen, aber bei schwerem Sphinkterriss kann die Mydriasis dauerhaft bestehen bleiben. Bei residueller Mydriasis bestehen Photophobie und Akkommodationsstörungen fort, und es treten auch kosmetische Probleme (Pupillendeformität) auf. Allerdings wurde auch bei langfristig persistierenden Fällen eine Verbesserung der Pupillenreaktion und Akkommodation Jahre nach der Verletzung berichtet, sodass die Symptome nicht unbedingt dauerhaft sind [²].
7. Aktuelle Forschung und Zukunftsperspektiven
Abschnitt betitelt „7. Aktuelle Forschung und Zukunftsperspektiven“Technische Fortschritte in der Pupilloplastik
Innovationen in der intraokularen Irisnaht ermöglichen eine weniger invasive und präzisere Pupillenverkleinerung. Die Kombination einer ultrafeinen Nadel (1,5 mm) mit einem speziellen Nadelhalter minimiert Schäden am Hornhautendothel. Mehrere chirurgische Techniken wie die Siepser-Methode und die SFT-Methode wurden berichtet, und die Auswahl der Technik entsprechend der Morphologie des Falles ist wichtig.
Künstliche Iris
Die Verwendung von künstlichen Irisvorrichtungen bei schweren Irisschäden oder Aniridie nimmt im Ausland zu. Das Einsetzen einer künstlichen Iris aus Silikon in das Auge kann Photophobie reduzieren und kosmetische Verbesserungen ermöglichen. Obwohl in Japan nicht zugelassen, ist es eine vielversprechende Option für eine zukünftige Einführung.
Anwendung von IOL mit Iris
Für Fälle von traumatischer Mydriasis, die mit einer traumatischen Katarakt kompliziert ist, wurde im Ausland über eine einzeitige Kataraktoperation und Mydriasisreduktion unter Verwendung einer Intraokularlinse mit Iris berichtet. Derzeit in Japan nicht zugelassen, wird es als umfassende chirurgische Lösung für komplexe Vorderabschnittstraumata diskutiert.
8. Referenzen
Abschnitt betitelt „8. Referenzen“- Pujari A, Agarwal D, Behera AK, Bhaskaran K, Sharma N. Pathomechanism of iris sphincter tear. Med Hypotheses. 2019;122:147-149. doi:10.1016/j.mehy.2018.11.013. PMID: 30593400.
- Thuma TBT, Bello NR, Rapuano CJ, Wasserman BN. Resolution of traumatic mydriasis and accommodative dysfunction eight years after sweetgum ball ocular injury. Am J Ophthalmol Case Rep. 2022;26:101552. doi:10.1016/j.ajoc.2022.101552. PMID: 35509280; PMCID: PMC9058597.
- Lumi X, Lumi A, Petrovic Pajic S. Iris cerclage pupilloplasty and IOL implantation for traumatic mydriasis and aphakia after the blunt trauma of the eye. Indian J Ophthalmol. 2021;69(5):1314-1317. doi:10.4103/ijo.IJO_1913_20. PMID: 33913887; PMCID: PMC8186584.
- Nowomiejska K, Haszcz D, Adamczyk K, Brzozowska A, Bonfiglio V, Toro MD, Rejdak R. Visual Outcomes of Pupilloplasty in Ocular Trauma and Iatrogenic Damage. J Clin Med. 2022;11(11):3177. doi:10.3390/jcm11113177. PMID: 35683581; PMCID: PMC9181509.
- Shen C, Liu L, Su N, Cui L, Zhao X, Li M, Zhong H. Single-pass four-throw versus traditional knotting pupilloplasty for traumatic mydriasis combined with lens dislocation. BMC Ophthalmol. 2023;23:13. doi:10.1186/s12886-023-02773-z. PMID: 36624415; PMCID: PMC9830823.
- Karabaş VL, Seyyar SA, Onder Tokuc E, Şahin Ö. A novel iridoplasty suture technique to repair iris defects and traumatic mydriasis. Indian J Ophthalmol. 2023;71(5):2254-2256. doi:10.4103/ijo.IJO_1910_22. PMID: 37202963; PMCID: PMC10391397.
