Adie-Pupille
Läsion: Ganglion ciliare (peripher)
Pupillendurchmesser: mittelgradige Mydriasis, unregelmäßig rund
Seitigkeit: meist einseitig (ca. 80 %)
Tonisch : ja (langanhaltende Miosis)
Pilocarpin-Reaktion : Miosis bei niedriger Konzentration

Die Adie-tonische Pupille (Adie tonic pupil) ist eine Erkrankung, bei der aufgrund einer parasympathischen Denervation der Lichtreflex der betroffenen Pupille fehlt oder abgeschwächt ist, während die Nahreaktion (Akkommodation) eine gute und tonische Miosis zeigt.
Der Name der Erkrankung geht auf William John Adie zurück und wurde 1931 unabhängig voneinander von Adie, Morgan, Symons und Holmes etwa zeitgleich beschrieben. Die Prävalenz beträgt 2 pro 1000 Einwohner, das Geschlechterverhältnis Frauen:Männer 2,6:1 (etwa 70 % Frauen), das Durchschnittsalter bei Erkrankungsbeginn liegt bei 32 Jahren. Etwa 80 % sind einseitig, eine beidseitige Beteiligung entwickelt sich mit einer Rate von 4 % pro Jahr.
Assoziierte Syndrome: Die folgenden beiden sind wichtig.
Etwa 80 % der Fälle sind einseitig. Allerdings kommt es mit einer Rate von 4 % pro Jahr zu einer beidseitigen Entwicklung, daher sollte während der Nachbeobachtung auch auf Pupillenveränderungen des anderen Auges geachtet werden.
Anfangs zeigt das betroffene Auge eine Mydriasis und eine deutliche Anisokorie im Vergleich zur Gegenseite, aber im chronischen Verlauf neigt die betroffene Pupille dazu, sich zu verkleinern. Dies wird darauf zurückgeführt, dass parasympathische Nervenfasern aus dem Ziliarkörper durch abnorme Regeneration den Schließmuskel der Pupille innervieren.
Die meisten Fälle sind idiopathisch (Ursache unbekannt), und die verantwortliche Läsion befindet sich im peripheren Ziliarganglion und den kurzen hinteren Ziliarnerven.
Als identifizierbare Ursachen werden folgende berichtet:
Zur Ätiologie des Ross-Syndroms wird die Theorie vertreten, dass eine genetische Prädisposition zusammen mit Umweltfaktoren (wie Virusinfektionen) eine Rolle spielt. Es gibt Berichte über Ross-Syndrom bei eineiigen Zwillingen und Fälle nach Zytomegalievirus-Infektion, was auf eine Beteiligung sowohl genetischer als auch infektiöser Faktoren hindeutet3).
Zur tonischen Pupille nach COVID-19-Infektion wurden seit der COVID-19-Pandemie mehrere Fälle mit immunvermitteltem Mechanismus berichtet, und sie wird zunehmend als neuroophthalmologische Komplikation nach Infektion anerkannt1, 2).
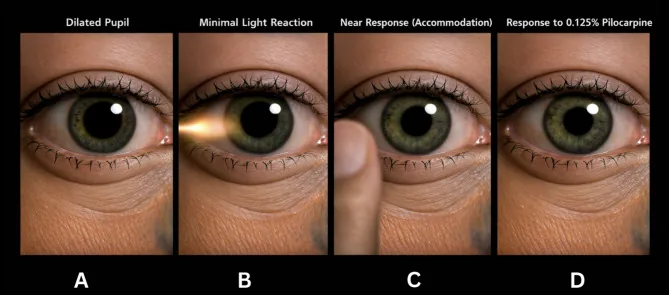
Die Diagnose ist einfach, wenn die typischen Symptome (segmentale Lähmung, wurmartige Bewegungen, dissoziierte Licht-Nah-Reaktion) vorhanden sind.
Der Pilocarpin-Niedrigkonzentrationstest wird am häufigsten verwendet.
Eine Differenzialdiagnose ist erforderlich, insbesondere bei Erkrankungen, die eine dissoziierte Licht-Nah-Reaktion aufweisen.
Adie-Pupille
Läsion: Ganglion ciliare (peripher)
Pupillendurchmesser: mittelgradige Mydriasis, unregelmäßig rund
Seitigkeit: meist einseitig (ca. 80 %)
Tonisch : ja (langanhaltende Miosis)
Pilocarpin-Reaktion : Miosis bei niedriger Konzentration
Argyll-Robertson-Pupille
Läsion : prätektale Region des Mittelhirns (Syphilis)
Pupillendurchmesser : beidseitige hochgradige Miosis
Seitigkeit : beidseitig
Tonisch : nein
Pilocarpin-Reaktion : keine Reaktion bei niedriger Konzentration
Tektale Pupille
Läsion : dorsales Mittelhirn (Pinealistumor etc.)
Pupillendurchmesser : mäßige Mydriasis
Seitigkeit : beidseitig
Parinaud-Syndrom : häufig assoziiert
Tonisch : nein
Weitere Differentialdiagnosen umfassen aberrante Nervenregeneration nach Okulomotoriusparese, Orbitatrauma oder -tumor, Varizella-Zoster-Infektion, Fisher-Syndrom, Charcot-Marie-Tooth-Krankheit und Neurosarkoidose.
Der serologische Syphilistest (RPR), die Überprüfung der Vorgeschichte von Diabetes, Trauma und neurologischen Erkrankungen unterstützen die Diagnose. Bei Verdacht auf Ross-Syndrom wird der Minor-Test (Jod-Stärke-Test) durchgeführt, um anhidrotische Areale nachzuweisen 3).
Nein, ein Ausschluss ist nicht möglich. In der akuten Phase ist die Denervierungsüberempfindlichkeit noch nicht etabliert, daher kann der Test negativ ausfallen. Wenn die klinischen Befunde (wurmförmige Bewegungen, segmentale Lähmung) typisch sind, kann klinisch eine Adie-Pupille diagnostiziert werden, auch wenn der Test negativ ist. Eine regelmäßige Wiederholung des Tests ist ebenfalls sinnvoll.
Die Adie-Pupille ist eine gutartige Erkrankung. Für die meisten Patienten besteht die Grundstrategie darin, zu erklären, dass es sich um eine gutartige Erkrankung handelt, und eine Beobachtung durchzuführen.
Verlauf: Die Akkommodationslähmung kann sich innerhalb von Monaten bis Jahren bessern. Die Pupillenreaktion auf Licht (Lichtreflex) erholt sich dagegen in der Regel nicht. Die Prognose bei begleitender systemischer Erkrankung ist nicht immer günstig; die Behandlung der Grunderkrankung ist wichtig.
Behandlung der kompensatorischen Hyperhidrose beim Ross-Syndrom: Topisches Glycopyrrolat, Aluminiumchlorid-Creme und Botulinumtoxin-Injektionen werden eingesetzt. Für schwere Fälle, die eine Operation wünschen, ist auch die thorakale Sympathektomie eine Option 3).
Verschwommenes Sehen und Nahsehstörungen aufgrund der Akkommodationslähmung können sich innerhalb von Monaten bis Jahren bessern. Der Lichtreflex erholt sich jedoch in der Regel nicht, sodass eine Normalisierung der Pupillenreaktion auf Licht nicht zu erwarten ist. Es handelt sich oft um eine gutartige Erkrankung, die nicht zu schweren Sehstörungen führt und beruhigt beobachtet werden kann.
Zwei Hauptmechanismen spielen eine zentrale Rolle in der Pathogenese der Adie-Pupille: „Denervierungsüberempfindlichkeit“ und „aberrante Regeneration“.
Parasympathischer anatomischer Hintergrund: 95 % der parasympathischen Fasern, die aus dem Edinger-Westphal (EW)-Kern des N. oculomotorius austreten, gelangen zum Ziliarmuskel (beteiligt an der Akkommodation), 5 % zum Sphincter pupillae (beteiligt am Lichtreflex). Das Verhältnis von Neuronen, die am Lichtreflex beteiligt sind, zu denen, die an der Akkommodationsreaktion beteiligt sind, im Ziliarganglion beträgt 3:97, was bedeutet, dass die am Lichtreflex beteiligten Fasern von Natur aus in der Minderheit sind.
Der Verlauf der Erkrankung schreitet in der folgenden Reihenfolge fort:
Neuroanatomische Erklärung der Licht-Nah-Dissoziation: Die supranukleären Fasern für die Nahreaktion zum EW-Kern verlaufen ventral zum Tectum mesencephali und zur Commissura posterior, durch die die afferenten Fasern des Lichtreflexes ziehen. Daher kann eine Läsion des Tectums (zentral) ebenfalls eine ähnliche Dissoziation verursachen, aber bei der Adie-Pupille liegt die Läsion im Ziliarganglion (peripher), was ein entscheidender Punkt für die Differentialdiagnose ist.
COVID-19-bedingter Mechanismus: Bei der tonischen Pupille nach SARS-CoV-2-Infektion wurden drei Mechanismen vorgeschlagen: direkte virale Nerveninvasion, endotheliale Dysfunktion und Neurotoxizität durch übermäßige Entzündung/Zytokinfreisetzung1).
Pathologie des Ross-Syndroms: Es wird angenommen, dass die Neuronen der Spinalganglien und das parasympathische System einen gemeinsamen Ursprung aus Neuralleistenzellen haben, und dies wird als Hypothese zur Erklärung des Verlusts der Sehnenreflexe beim Ross-Syndrom vorgeschlagen3).
Seit der COVID-19-Pandemie wurden vermehrt Fälle von tonischer Pupille als neuroophthalmologische Komplikation nach einer Infektion berichtet.
Quijano-Nieto et al. (2021) berichteten über eine 36-jährige Frau, die 17 Tage nach einer COVID-19-Infektion (PCR-positiv) eine bilaterale tonische Pupille entwickelte1). MRT des Gehirns, Blutuntersuchungen und Liquoruntersuchung waren normal. 0,125% Pilocarpin-Augentropfen führten zu einer starken Miosis in beiden Augen. Ein immunvermittelter Mechanismus wird vermutet.
Gopal et al. (2021) berichteten über eine 37-jährige Frau, die drei Wochen nach einer COVID-19-Infektion eine tonische Pupille des rechten Auges entwickelte2). Die rechte Pupille hatte einen Durchmesser von 5,5 mm, mit wurmartigen Bewegungen und segmentaler Kontraktion. 0,1% Pilocarpin-Augentropfen führten zu einer Miosis. MRT von Gehirn und Orbita zeigten keine signifikanten Befunde, und eine postinfektiöse Immunantwort wird als Ursache vermutet.
Ahmad et al. (2022) berichteten über zwei Fälle von Ross-Syndrom, die innerhalb eines Monats in derselben Einrichtung diagnostiziert wurden3). Fall 1 (24-jährige Frau) zeigte die Trias: linke tonische Pupille, fehlender Achillessehnenreflex rechts und segmentale Anhidrose bis zum Niveau T4. Fall 2 (42-jährige Frau) war ein „Ross-Syndrom plus“ mit bilateraler tonischer Pupille, fehlenden unteren Sehnenreflexen und Horner-Syndrom.
Es wurde vorgeschlagen, dass das Ross-Syndrom eine Synukleinopathie sein könnte, ähnlich wie Morbus Parkinson, Demenz mit Lewy-Körperchen und Multisystematrophie3). Es wurde auch vermutet, dass das Ross-Syndrom, das Holmes-Adie-Syndrom und das Harlekin-Syndrom unterschiedliche Phänotypen desselben Krankheitsprozesses sein könnten, und eine zukünftige Vereinheitlichung dieser Krankheitskonzepte wird erwartet.
Quijano-Nieto BA, Córdoba-Ortega CM. Tonic pupil after COVID-19 infection. Arch Soc Esp Oftalmol. 2021;96(7):353-355.
Gopal M, Ambika S, Padmalakshmi K. Tonic Pupil Following COVID-19. J Neuroophthalmol. 2021;41:e764-e766.
Ahmad R, Saurabh K. Two Cases of Tonic Pupil: Ross and Ross Syndrome Plus. Cureus. 2022;14(2):e22305.